Определение болезни. Причины заболевания
Микобактериоз лёгких (Nontuberculous Mycobacterial Lung Disease) — это инфекционное заболевание, причиной которого являются нетуберкулёзные микобактерии. Оно сопровождается различными неспецифическими симптомами, которые могут наблюдаться и при других болезнях.

Микобактериоз лёгких
Ранее считалось, что нетуберкулёзные микобактерии безопасны для человека. Однако вспышка ВИЧ-инфекции по всему миру в 80-х годах XX века показала, что это мнение ошибочно [1]. Частое присоединение микобактериоза к ВИЧ-инфекции связана с иммуносупрессией (подавлением работы иммунной системы). Впервые термин «микобактериоз» предложили в 1971 году [2].
Науке известно более 200 видов нетуберкулёзных микобактерий. Они обитают в почве, естественных водоёмах и системах водоснабжения. Всё многообразие видов подразделяют на 3 группы:
- нетуберкулёзные патогенные быстрорастущие (рост на питательных средах длится 7–10 дней);
- нетуберкулёзные патогенные медленнорастущие (рост на питательных средах длится 30–60 дней);
- непатогенные быстрорастущие, обнаруженные в тканях человека [18].
От темпа роста бактерий напрямую зависит, как быстро у заражённого появятся первые симптомы, насколько тяжёлым будет его состояние и как скоро у микроорганизмов разовьётся устойчивость к антибактериальным препаратам.
Микробиологические характеристики туберкулёзных и нетуберкулёзных микобактерий схожи, поэтому эти заболевания имеют много общего:
- Клинические проявления. К ним относится общая слабость, недомогание, длительный кашель, субфебрильная температура (не превышающая 38 °C), а также схожесть рентгенологической картины (обычно болезнь поражает верхние доли лёгких).
- Гранулематозный тип воспаления. Иммунитет человека отвечает на внедрение возбудителей одинаково: в поражённой ткани образуются гранулёмы («бугорки»). Поэтому врачу сложно отличить туберкулёз от микобактериоза. Критерием постановки диагноза является рост нетуберкулёзных микобактерий в диагностическом материале: мокроте, воде, использованной для промывания бронхов, гнойном отделяемом из свищей, операционном материале, полученном в ходе удаления поражённого участка органа, и т. д.
- Поражение различных органов и систем.
- Длительные сроки лечения. Пациент должен принимать комбинацию противотуберкулёзных препаратов и антибиотиков широкого спектра действия около года [2][3].

Гранулёма в лёгких
Тем не менее у микобактериоза и туберкулёза лёгких имеются и различия. К ним относятся:
- Уровень контагиозности (заразности). Хотя определённые виды возбудителей микобактериоза всё же могут передаваться от человека к человеку воздушно-капельным путём, его уровень заразности всё же значительно ниже, чем у туберкулёза [2].
- Гендерные различия. В отличие от туберкулёза, которым чаще заболевают мужчины, риску развития микобактериоза больше подвержены женщины [22].
- Клинические формы. Существенных различий в клинических формах не наблюдается, за одним исключением: плеврит часто сопровождает туберкулёз лёгких, но он не характерен для микобактериоза (хотя полностью исключить возможность его развития нельзя) [2][3][8].
Распространённость микобактериоза лёгких
За последние три десятилетия наблюдается кратный рост числа зарегистрированных случаев болезни по всему миру. Это может быть связано не только с непосредственным распространением заболевания, но и с новыми методами лабораторной и инструментальной диагностики, которые способны определить нетуберкулёзные микобактерии [1][3].
С 2002 по 2013 год во французском городе Бордо учёные проводили ретроспективный анализ, по результатам которого выяснилось, что микобактерии могут поразить:
- лёгкие — 54,1 %;
- кожу и мягкие ткани — 22,9 %;
- сразу несколько органов и систем — 10,6 %;
- лимфоузлы — 7,7 %;
- кости и суставы — 2,9 %;
- иные редкие локализации — 1,8 % [2].
В 2014–2016 годах в Саудовской Аравии идентифицировали 34 вида возбудителей микобактериоза. Среди пациентов преобладали пожилые мужчины старше 60 лет. В 2016 году в Германии также выпустили клинические рекомендации по ведению болезни [2].
По данным российского пульмонолога Лидии Гунтуповой, средний возраст пациентов с микобактериозом составляет около 49–54 лет [22]. Но в целом отечественные исследования болезни носят разрозненный характер. До сих пор специалисты Минздрава проводят большую работу по изучению и обобщению информации, собранной в различных субъектах России [19].
Как передаётся микобактериоз лёгких
Выделяют следующие пути передачи микобактериоза:
- воздушно-капельный (основной) — человек вдыхает микобактерии, которые находятся в аэрозоле, образующемся во время принятия душа (описаны случаи, когда патогены находили в системе городского водоснабжения и биоплёнках насадок для душа) [4];
- воздушно-пылевой — возбудители содержатся в пылевой взвеси, например в пыли сухой почвы, которую вдыхает человек;
- контактный путь — бактерии проникают в организм через раневую поверхность, например через ссадины на коже во время плавания в бассейне или природных водоёмах [3];
- алиментарный (пищевой) — возбудитель попадает в организм вместе с пищей через слизистую желудочно-кишечного тракта [8].
Передача возбудителя от человека к человеку обычно не характерна, но полностью её исключать нельзя.
К факторам риска развития микобактериоза относятся состояния, которые заметно снижают иммунитет:
- ВИЧ-инфекция;
- заболевания крови (в том числе онкогематологические);
- муковисцидоз;
- хронические заболевания лёгких (хроническая обструктивная болезнь лёгких (ХОБЛ), эмфизема, бронхоэктатическая болезнь, туберкулёз, грибковые поражения и онкологические заболевания лёгких);
- аутоиммунные заболевания (например, склеродермия, системная красная волчанка, синдром Шёгрена и др.);
- состояния после трансплантаций органов [16].
В последних двух случаях особое значение имеет приём препаратов, подавляющих иммунитет.
На фоне иммуносупрессии микобактериозы протекают наиболее тяжело. В этом случае болезнь часто поражает сразу несколько органов и систем. Если при этом пациент не принимает антибиотики, значительно повышается риск летального исхода [21].
Симптомы микобактериоза лёгких
Заболевание сопровождается большим количеством различных клинических проявлений, которые в свою очередь зависят от тяжести болезни, её длительности и распространённости патологического процесса. В целом, широкое многообразие симптоматики можно разделить на два синдрома:
- Синдром интоксикации. Включает в себя слабость, потливость, утомляемость, снижение работоспособности, аппетита и массы тела, повышение температуры до 37,5 °C (чаще по вечерам).
- Респираторный синдром (синдром поражения дыхательной системы). Сопровождается сухим или влажным кашлем, при длительном процессе появляется кровохарканье. Если воспалительный процесс распространился на плевру (оболочку лёгких), возникает боль в грудной клетке. Обширное поражение лёгких, образование грубых фиброзных изменений (пневмоцирроз — полное замещение альвеол, сосудов и бронхов соединительной тканью) также вызывает одышку.

Фиброзные изменения в лёгких
Все эти симптомы могут появиться и при других заболеваниях, в том числе они идентичны проявлениям туберкулёза. Это требует особого внимания и настороженности от врачей всех специальностей и медицинских учреждений при оказании помощи пациентам с подобными жалобами.
Обычно микобактериозы протекают подостро, а продромальный период (время между скрытым течением и появлением первых симптомов) может длиться до 10 лет. При этом разные возбудители вызывают разную клиническую картину [20].
Чаще всего болезнь диагностируют на основании рентгенологического обследования, которое проводят при профилактических осмотрах или после обращения в больницу с вышеописанными жалобами. Ежегодное прохождение флюорографии является единственным простым и доступным методом диагностики микобактериоза на ранних стадиях [2].
Патогенез микобактериоза лёгких
Дыхательные пути подразделяются на 2 группы:
- верхние дыхательные пути: нос, носоглотка и ротоглотка;
- нижние дыхательные пути: гортань, трахея, бронхи и бронхиолы (так называемое трахеобронхиальное дерево).
Лёгкие — это парный дыхательный орган с сегментарно-долевым строением. Каждое лёгкое делится на доли (правое — на 3, левое — на 2 доли), доли — на сегменты (по 10 в каждом лёгком), сегменты — на субсегменты (дольки), а субсегменты — на ацинусы. Непосредственно в ацинусе и происходит газообмен. Он состоит из респираторных бронхиол, альвеолярных ходов и альвеол (мешочков, окружённых густой сетью кровеносных капилляров). Для микобактериоза, так же как и для туберкулёза, характерно поражение верхних долей лёгких [2].
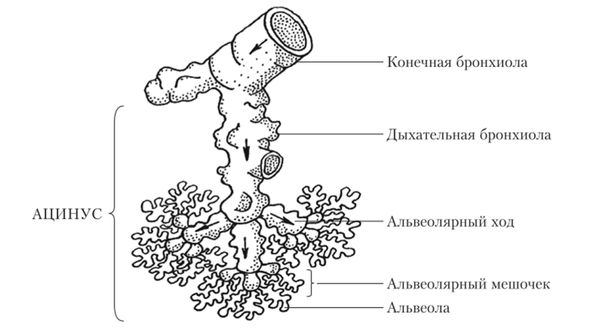
Ацинус
Лёгкие покрывает плевра. Она содержит обильную сеть кровеносных капилляров и, в отличие от лёгких, имеет нервные окончания, в том числе болевые рецепторы. Именно поэтому болевые ощущения появляются только при поражении плевры [11].
Этапы развития болезни
Выделяют два последовательных этапа в патогенезе микобактериоза: инфицирование и развитие заболевания. От инфицирования до появления первых патологических признаков может пройти от нескольких недель до нескольких лет в зависимости от иммунитета и вида патогена.
Когда возбудитель микобактериоза попадает в лёгкие, он оседает на стенках альвеол или бронхов. Далее происходит один из следующих сценариев:
- Неспецифические механизмы защиты дыхательных путей (чихание, кашель и др.) изгоняют бактерию до того, как она вступила в контакт с иммунными клетками. При этом патоген могут обнаружить в мокроте, поэтому человеку нужно сдать повторный анализ. Если последующее обследование не выявит нетуберкулёзную микобактерию, такая ситуация расценивается как колонизация (заселение), т. е. когда возбудителя обнаружили, но само заболевание не развилось. В некоторых случаях встречается длительная колонизация: бактерию находят повторно, но патологических изменений в лёгких нет. К сожалению, длительная колонизация рано или поздно всё же приводит к развитию заболевания.
- Если организм не избавился от микроорганизма естественным способом и возбудитель встретился с иммунными клетками (макрофагами), начинает работать клеточно-опосредованный иммунитет. В норме макрофаги захватывают, поглощают и «переваривают» чужеродный агент, после чего включается каскад иммунных реакций, направленных на подавление роста и размножения патогена. Однако микобактерия обладает специфическими возможностями, которые не позволяют макрофагам её «переварить», поэтому, даже будучи поглощённой, она сохраняет свою жизнеспособность и продолжает размножаться. Тут стоит отметить, что макрофаг, поглотив бактерию, не остаётся на месте, а мигрирует по лимфатической системе в ближайший лимфатический узел. Так как лимфатическая система сообщается с кровеносной, «непереваренный» возбудитель может попасть в кровь и с её помощью достичь других органов и систем. Так возникают внелёгочные локализации микобактериоза [5]. Со временем продукты жизнедеятельности нетуберкулёзной микобактерии вызывают гибель макрофага, после чего возбудитель вновь оказывается «на свободе». Если иммунные силы организма достаточны, «высвободившаяся» из погибшего макрофага микобактерия повторно захватывается. Так происходит до тех пор, пока патоген не погибнет.
- При массивном попадании возбудителей в организм или недостаточной скорости их поглощения макрофагами развивается микобактериоз.
Иммунитет в этом случае обусловлен Т-хелперами, которые активируют макрофаги. У ВИЧ-инфицированных также часто обнаруживают дефицит Т-клеточного иммунитета, что объясняет развитие микобактериоза у таких пациентов [20].
Когда активный возбудитель проникает в лёгкое, он вызывает специфическую воспалительную реакцию, которая начинает разрушать местные ткани. Итогом такой реакции является специфический казеозный некроз — особая форма смерти биологических тканей, при которой они становятся мягкими, белыми и творожистыми. Гнойные массы, содержащие микобактерию, также «расплавляют» ткань лёгкого, увеличивая объём поражения [2][5].
Выше был описан экзогенный путь инфицирования, когда микроорганизм попадает в организм извне. Однако в некоторых случаях возможен и эндогенный путь, при котором возбудитель уже находится в лёгких или лимфоузлах. Это значит, что во время проникновения микобактерии иммунная система заставляет её перейти в режим спячки, но позже иммунитет снижается и возбудитель снова активируется [21].
Классификация и стадии развития микобактериоза лёгких
Так как пристальное внимание к этой болезни появилось сравнительно недавно, общепринятой классификации микобактериозов не существует. При формулировке диагноза врач указывает орган, в котором развивается патологический процесс, фазу заболевания, вид возбудителя и чувствительность к антибактериальным препаратам. Например, диагноз может звучать так: «Инфильтративный микобактериоз верхней доли левого лёгкого в фазе распада, вызванный M. Avium с чувствительностью к Кларитромицину, Моксифлоксацину, Имипенему и Линезолиду».
По расположению патологического процесса выделяют:
- Микобактериоз органов дыхания:
- микобактериоз лёгких;
- микобактериоз трахеи, бронхов, верхних дыхательных путей.
- Микобактериоз плевры (несмотря на отсутствие документально зафиксированных случаев этой формы микобактериоза, исключать её нельзя).
- Микобактериоз внутригрудных лимфатических узлов.
- Микобактериоз других органов и систем:
- микобактериоз костей и суставов (в том числе как осложнение после протезирования суставов);
- микобактериоз кожи и мягких тканей;
- микобактериоз периферических лимфатических узлов [8].
- Генерализованный микобактериоз (когда в кровеносное русло попадает большое количество бактерий с последующим их распространением в различные органы и системы, например такое может произойти у онкобольного после установки венозного катетера) [12][13].
- Микобактериоз, ассоциированный с ВИЧ-инфекцией.
Основные клинико-рентгенологические формы микобактериоза лёгких:
- очаговый микобактериоз — наблюдается ограниченный участок поражения лёгочной ткани или группы мелких образований размером до 10 мм;
- инфильтративный микобактериоз — на рентген-снимке можно увидеть фокусные образования размером более 10 мм;
- диссеминированный микобактериоз — по лёгкому распределены мелкие очаги, склонные к слиянию;
- кавернозный микобактериоз — наблюдаются каверны (полости распада лёгочной ткани) с тонкостенной капсулой;
- фиброзно-кавернозный микобактериоз — каверны покрываются грубыми рубцовыми стенками; при длительно протекающем процессе структуры лёгкого начинают деформироваться.
Первая форма протекает и лечится легче остальных, ведь чем меньше участок поражения лёгкого, тем благоприятнее терапевтический прогноз.
По развитию процесса выделяют:
- фазы прогрессирования: инфильтрация, обсеменение и распад;
- фазы обратного развития: рассасывание, уплотнение, рубцевание и обызвествление [2].
Осложнения микобактериоза лёгких
К основным и наиболее серьёзным осложнениям относятся:
- лёгочное кровотечение и кровохарканье;
- спонтанный пневмоторакс;
- сердечно-лёгочная недостаточность;
- дыхательная недостаточность;
- амилоидоз;
- формирование свищей;
- поствоспалительное сужение трахеи и крупных бронхов;
- развитие ателектаза (спадения доли, сегмента или субсегмента лёгкого за счёт сужения просвета соответствующего бронха, из-за чего воздух проходит по бронху при выдохе, но не может поступить обратно во время вдоха);
- бронхоэктазы (расширение и разрушение крупных бронхов, вызванное хронической инфекцией и воспалением);
- смерть [2].
Лёгочное кровотечение и кровохарканье
Кровохарканье или кровотечение появляются после разрыва стенок кровеносных сосудов из-за повышения давления в малом круге кровообращения, снижении свёртываемости крови и увеличения проницаемости сосудистой стенки в зоне воспаления.
В этом случае при кашле у пациента появляется чувство сдавления за грудиной и нехватки воздуха. Затем с характерным «клокотанием» изо рта выделяется алая пенистая кровь.
Если объём выделенной за сутки крови колеблется в пределах 50–100 мл (но не более 50 мл за раз), речь идёт о кровохарканье, если объём превышает 100 мл, это говорит о наличии лёгочного кровотечения [2][6].
Спонтанный пневмоторакс
Это патологическое скопление воздуха в плевральной полости, которое сопровождается спадением лёгкого. Он возникает при непосредственной близости очага воспаления к плевре, а также является частым осложнением микобактериоза у пациентов с такими сопутствующими заболеваниями, как эмфизема или буллёзная болезнь лёгких [2]. Различают клапанный и закрытый пневмоторакс.

Пневмоторакс
В случае клапанного пневмоторакса воздух при вдохе заходит в плевральную полость через повреждение в грудной клетке, но не выходит обратно при выдохе, т. е. повреждение выступает в роли клапана. Таким образом, объём воздуха в плевральной полости постепенно увеличивается, а лёгкое спадает всё сильнее. В этом случае пациент испытывает внезапную резкую боль, которая сменяется прогрессирующим нарастанием одышки.
При закрытом пневмотораксе повреждение впускает какое-то количество воздуха и закрывается, т. е. объём воздуха внутри плевральной полости не меняется, поэтому симптомы не нарастают. Иногда такой вид пневмоторакса вообще никак себя не проявляет.
Сердечно-лёгочная недостаточность
Развивается в случае остро прогрессирующего или хронического микобактериоза, что влечёт за собой:
- снижение проходимости крови по лёгочным сосудам из-за развития в фиброза, пневмоцирроза и эмфиземы, а также из-за удаления части или всего лёгкого (объём кровотока при этом остаётся прежним);
- формирование спаек, нарушающих подвижность лёгких и деформирующих грудную клетку;
- снижение концентрации кислорода в альвеолах, что приводит к повышению давления в малом круге кровообращения;
- сужение просвета капилляров, повышение вязкости крови и снижение вентиляции в альвеолах.
Это осложнение сопровождается одышкой, цианозом (посинением) кожи и чувством удушья. Поскольку речь идёт о сердечно-лёгочной недостаточности, как об осложнении течения микобактериоза, пациента беспокоят хрипы в лёгких, также появляется или усиливается кашель [2][6].
Дыхательная недостаточность
Это состояние, при котором организм не может поддерживать нормальный газовый состав крови. Иногда возможен вариант, когда в крови содержится достаточное количество кислорода, но система внешнего дыхания работает неправильно.
В этом случае пациенту начинает казаться, что ему не хватает воздуха. Обычно такое чувство появляется при физической нагрузке, но иногда оно возникает и в спокойном состоянии [14].
Амилоидоз
Это заболевание, при котором в тканях одного или сразу нескольких органов откладывается патологический нерастворимый белок (амилоид), вызывающий нарушение обменных процессов и отмирание ткани. В тяжёлом случае амилоидоз развивается по всему организму [7].
Диагностика микобактериоза лёгких
Во всём мире принято руководствоваться критериями Американского торакального общества (ATS) и Американского общества по инфекционным болезням (IDSA), согласно которым диагноз «микобактериоз лёгких» устанавливают на основании наличия:
- симптомов заболевания лёгких (в частности длительного кашля);
- изменений в лёгких, подтверждённых компьютерной томографией (КТ) — для микобактериоза характерно поражение верхних отделов лёгких и разнообразие проявлений (могут наблюдаться каверны, фиброзирование и очаги отсева) [23];
- нетуберкулёзных микобактерий в диагностируемом материале;
- гранулематозного воспаления по результатам гистологического анализа.
Без лабораторного подтверждения поставить такой диагноз нельзя.
Поскольку туберкулёзные и нетуберкулёзные микобактерии имеют аналогичные микробиологические свойства (растут на одних и тех же питательных средах с приблизительно одинаковой скоростью), основными местом лабораторного подтверждения являются противотуберкулёзные диспансеры, а основной груз дифференциальной диагностики ложится на плечи врачей-фтизиатров. Помимо фтизиатров, диагностикой, лечением и дальнейшим наблюдением пациентов с микобактериозом лёгких могут заниматься пульмонологи и инфекционисты в медицинских организациях, имеющих соответствующую лицензию.
При подозрении на микобактериоз врач задаёт пациенту следующие вопросы:
- болел ли он туберкулёзом ранее;
- контактировал ли с больными туберкулёзом людьми, например на работе, дома, на лестничной площадке и т. д.;
- были ли в детстве аномальные реакции на кожные пробы (Манту, Диаскинтест);
- есть ли на работе вредные факторы, например сильная запылённость;
- диагностированы ли у него хронические заболевания лёгких: эмфизема, ХОБЛ, бронхоэктатическая болезнь, бронхиальная астма, профессиональные заболевания, такие как пневмокониоз или муковисцидоз;
- есть ли у него болезни, вызывающие снижение иммунитета, например заболевания крови, онкопатология или ВИЧ-инфекция;
- принимает ли лекарственные средства, снижающие иммунитет, например кортикостероиды или цитостатические препараты;
- регулярно ли он проходит профилактические осмотры в поликлинике или на работе.
Как правило, пациенты с микобактериозом лёгких на ранней стадии чувствуют себя относительно нормально, т. е. у них нет серьёзных симптомов, значительно осложняющих им жизнь. При выслушивании дыхания в лёгких с помощью фонендоскопа характерных изменений также нет. А вот запущенные случаи микобактериоза сопровождаются среднетяжёлым или тяжёлым состоянием: выраженной слабостью, лихорадкой, сильной одышкой и кашлем. В лёгких выслушивается жёсткое дыхание с сухими или влажными хрипами. Реже наблюдается цианоз лица или проявления дыхательной недостаточности в виде изменений ногтей и фаланг пальцев (симптом «часовых стёкол» и «барабанных палочек») [23].
![Симптом «часовых стёкол» и «барабанных палочек» [26] Симптом «часовых стёкол» и «барабанных палочек» [26]](/media/bolezny/mikobakterioz-lyogkih/simptom-_chasovyh-styokol_-i-_barabannyh-palochek_-26_s.jpeg)
Симптом «часовых стёкол» и «барабанных палочек» [26]
Лабораторная диагностика
Пациент сдаёт ряд анализов, которые считаются диагностическим минимумом, применяемым для диагностики туберкулёза и микобактериоза:
- общий анализ крови с развёрнутой лейкоцитарной формулой;
- общий анализ мочи;
- анализ мокроты — 2 раза.
Для исследования мокроты используют несколько способов:
- Бактериоскопический метод — визуализация мазка мокроты под микроскопом, направленная на выявление КУМ (кислотоустойчивых микобактерий). Однако этот метод не позволяет отличить туберкулёзные микобактерии от нетуберкулёзных.
- ПЦР-тест — выявляет ДНК микобактерии туберкулёза, т. е. он даёт положительный результат только в том случае, если в мокроте присутствуют туберкулёзные микобактерии. У нетуберкулёзных микобактерий ДНК имеет другую последовательность нуклеотидов.
- Посев мокроты на питательные среды — именно с помощью этого метода можно отличить туберкулёзные микобактерии от нетуберкулёзных. Окончательный результат оценивают на жидких средах через 42 дня, на плотных — через 85 суток.
Также врач может назначить биохимический анализ крови, микробиологический анализ плевральной жидкости (при плеврите) и исследование, направленное на оценку клеточного иммунитета при ВИЧ-инфекции.
Инструментальная диагностика
Пациенту обязательно делают обзорную рентгенографию и КТ органов грудной клетки, которые определяют изменения в лёгких. Дополнительно могут провести УЗИ, ангиопульмонографию, верхнюю каваграфию и бронхиальную ангиографию. Все эти методы позволяют уточнить патологию сосудов лёгких и исключить наличие опухоли.
Лучевая диагностика с контрастированием воздухом, плеврография, пневмомедиастинография и фистулография уточняют поражение средостения и плевры, а также указывают на наличие свищей и фиброзирования.
ЭхоКГ делают, чтобы оценить состояние сердца, а бодиплетизмографию и спирографию — чтобы уточнить, как хорошо работают лёгкие [24].
В некоторых случаях делают биопсию изменённого участка лёгких и фибробронхоскопию с забором промывных вод для дальнейшего гистологического и микробиологического анализа. Однако на раннем этапе гистологическая картина туберкулёза и микобактериоза идентична, поэтому этот метод исследования не является дифференциально диагностическим.

Фибробронхоскопия
Дифференциальная диагностика
В зависимости от симптомов и рентгенологических изменений врачу необходимо исключить:
- туберкулёз;
- внебольничную пневмонию;
- пневмокониоз;
- гистиоцитоз Х;
- фиброзирующий альвеолит;
- метастатическое поражение лёгких;
- рак лёгкого;
- мезотелиому;
- доброкачественные опухоли лёгкого;
- кисту лёгкого;
- саркоидоз;
- лимфогранулематоз [15];
- микоз лёгких;
- интерстициальные заболевания лёгких;
- аномалии развития сердца и сосудов.
В первую очередь нужно отличить микобактериоз от туберкулёза. Часто сместить вектор диагностического поиска в пользу микобактериоза помогает отрицательная реакция Диаскинтеста — внутрикожной пробы, при которой в месте постановки появляются уплотнения и покраснения, если в организме есть возбудитель туберкулёза.

Диаскинтест
Другие альтернативные средства:
- квантифероновый тест — выявляет в крови гамма-интерферон, который вырабатывают Т-лимфоциты при встрече с микобактерией туберкулёза;
- Т-spot TB — определяет количество самих Т-лимфоцитов в крови, реагирующих на наличие микобактерии туберкулёза в организме человека.
При микобактериозе эти тесты обычно дают отрицательный результат, но так происходит не всегда. Есть литературные данные, что некоторые виды микобактерий также вызывают положительную реакцию (например, M. Kansasii) [9].
Исследование электролитов в составе потовых желёз позволяет исключить или подтвердить муковисцидоз, а исследование альфа-1-ингибитора протеиназы — наследственные болезни лёгких.
Лечение микобактериоза лёгких
Методы терапии подбирают с учётом индивидуальных особенностей организма и лабораторных данных чувствительности возбудителя к лекарственным препаратам.
Комплекс лечебных мероприятий включает:
- двигательный режим;
- диетический режим (лечебное питание);
- антибактериальную терапию, направленную против возбудителя заболевания;
- патогенетическую терапию;
- хирургическое лечение.
Двигательный и диетический режим
Режим двигательной активности регулируют с учётом тяжести состояния организма. Например, в острой фазе заболевания пациенту необходим абсолютный покой (постельный режим). По мере устранения симптомов и улучшения самочувствия больной должен придерживаться щадящего режима: он может недолго прогуливаться (по 1–2 часа в день), заниматься гигиенической гимнастикой, а при наличии показаний — лечебной физкультурой (ЛФК). Когда все острые явления проходят, каждый пациент проходит курс ЛФК.
Лечебное питание направлено на нормализацию нарушенного обмена веществ. Диета предполагает:
- сбалансированное содержание жиров (по 80–120 г в сутки) и углеводов, особенно сложных медленновсасывающихся (по 300–500 г в сутки);
- повышенное содержание белка (по 1,5–2 г на кг массы тела в сутки);
- высокую энергетическую ценность (от 2500 до 3600 ккал в сутки в зависимости от двигательного режима);
- повышенное содержание витаминов.
Важным фактором лечебного питания является не только количественный, но и качественный состав продуктов [17].
Антибактериальное лечение
Пациентам с микобактериозом лёгких назначают не менее 3 препаратов, которые вызывают гибель или подавляют размножение микобактерий. Их выбирают с учётом результатов исследования на чувствительность возбудителя. Обычно в стандартную схему входят два противотуберкулёзных препарата (например, Рифампицин и Этамбутол), и антибиотик широкого спектра действия (например, Кларитромицин или Азитромицин).
Так как лечение длится долго (около года), терапия только одним препаратом может привести к тому, что бактерии выработают устойчивость к выбранному лекарственному средству, тогда как назначение комплекса препаратов кратно уменьшает этот риск и повышает эффективность лечения.
Перечень лекарственных средств, применяемых при лечении микобактериозов, широк. Их можно разделить на 3 большие группы:
- основные противотуберкулёзные препараты: Изониазид, Рифампицин, Рифабутин, Этамбутол;
- резервные противотуберкулёзные препараты: Капреомицин, Протионамид/Этионамид, Циклосерин/Теризидон, Аминосалициловая кислота, аминогликозиды, фторхинолоны;
- антибиотики широкого спектра действия: Линезолид, Амоксициллин, Имипенем, Кларитромицин, Миноциклин, Тигециклин, Тобрамицин, Триметоприм, Доксициклин, цефалоспорины [2][3].
Приобрести противотуберкулёзный препарат в аптеках некоторых регионов России можно только по рецепту врача.
Стоит также отметить, что некоторые факторы, например возраст или локальные процессы, ограничивают использование антибиотиков [25]. Кроме того, некоторые специалисты рекомендуют отсрочить антибактериальную терапию при стабильной рентгенологической картине и отсутствии бактериовыделения с мокротой.
Патогенетическое лечение
Это комплекс лечебных мероприятий, направленных на улучшение состояния пациента, устранение ппобочных реакций на основные лекарственные препараты и повышение эффективности лечения. В зависимости от показаний бывает необходимо:
- Восстановить проходимость бронхов и нормализовать дренаж дыхательных путей. Для этого применяют бронходилататоры — препараты, расширяющие диаметр просвета бронхов.
- Удалить патологическое содержимое бронхов, в которых находится микобактериальная флора. В связи с этим пациенту необходимо отказаться от курения, так как это препятствует отхождению мокроты, также он должен заниматься дыхательной гимнастикой и принимать муколитики. В некоторых случаях требуется лечебная бронхоскопия — активное удаление мокроты из дыхательных путей.
- Повысить иммунитет организма. Врач назначает иммуностимуляторы, препараты растительного происхождения (например, Эхинацею, Элеутерококк, Женьшень) и поливитаминные комплексы.
- Предотвратить развитие воспаления. Для этого принимают глюкокортикостероиды, нестероидные противовоспалительные препараты (НПВП), Гепарин, витамин Е и сосудистые средства (например, Дипиридамол или Пентоксифиллин).
- Избежать разрастания соединительной ткани в лёгких и бронхах. Фиброз часто развивается на месте хронического воспаления из-за нарушения обменных процессов, поэтому пациенту назначают кислородотерапию, Ацетилцистеин (АЦЦ), Пентоксифиллин и Спиронолактон (Верошпирон).
- Снизить интоксикацию. В этом случае применяют внутривенное лазерное облучение крови (ВЛОК) и плазмаферез (фильтрацию плазмы крови) [2][9].
При запущенных и распространённых формах лёгочных заболеваний, в том числе и микобактериоза лёгких, также назначают кислородотерапию. Если у пациента появились признаки дыхательной недостаточности, снизилась насыщенность кислородом и изменился газовый состав крови, кислород подают через назальные канюли или лицевую маску.
Патогенетическая терапия назначается в каждом случае индивидуально. Важно, чтобы пациент строго следовал рекомендациям врача.
Хирургическое лечение
В каждом третьем случае установить точный диагноз удаётся только после проведения операции, поэтому хирургическое лечение является составной частью комплексного подхода в диагностике и лечении микобактериоза лёгких. Однако его применяют только, если пациент принимает антибактериальную терапию.
Операцию проводят:
- чтобы удалить деструктивные изменения в лёгких — полости, которые не закрываются на фоне консервативной терапии;
- ликвидировать осложнения микобактериоза, представляющие угрозу для жизни, например эмпиему плевры, спонтанный пневмоторакс или лёгочное кровотечение;
- снизить вероятность рецидива заболевания путём удаления больших остаточных изменений.
Методы хирургического лечения:
- клиновидная (атипичная или краевая) резекция — удаление очага поражения вблизи края лёгкого;
- сегментарная резекция (сегментэктомия) — операция, которую проводят при поражении одного или нескольких соседних сегментов лёгкого;
- долевая резекция (лобэктомия) — удаление всей доли лёгкого;
- резекция лёгкого (пневмонэктомия) — проводят в случае поражения всех долей [6].

Методы хирургического лечения
Реабилитация
Микобактериоз, как и туберкулёз, не проходит бесследно. Часто он оставляет свой «след» в лёгких в виде различных изменений: плотных очагов, каверн, уплотнений, бронхоэктазов или эмфиземы. Всё это приводит к изменениям нормальной анатомии лёгких и, как следствие, к нарушению дыхательной функции. В связи с этим встаёт вопрос о необходимости реабилитации, цель которой — повысить переносимость физических нагрузок и увеличить работоспособность [10].
Лёгочная реабилитация — это комплекс мероприятий, включающий физические тренировки и образовательные программы, направленные на улучшение физического и эмоционального состояния пациента. В физические упражнения входят аэробные нагрузки, тренировка дыхательных мышц и силовая тренировка рук и ног без утяжеления. Наиболее безопасным видом спорта, отвечающим указанным требованиям, является плавание в бассейне.
Также лёгочная реабилитация подразумевает коррекцию питания (необходимо соблюдать суточную калорийность, пропорциональную интенсивности физических нагрузок), лечебную физкультуру (ЛФК) и физиотерапию (индуктометрию, лазерную и ультразвуковую терапию вне острой фазы заболевания) [2][9].
К сожалению, при тяжёлом течении микобактериоза, когда уже развились серьёзные поствоспалительные изменения (фиброз, спайки и т. д.), реабилитация мало влияет на прогноз, так как объём жизненной ёмкости лёгких снижается и полностью восстановить её невозможно [25].
Прогноз. Профилактика
Отсутствие своевременной терапии влечёт за собой неблагоприятный прогноз: болезнь будет прогрессировать, увеличивая объём поражения лёгких и бактериовыделения, после чего возбудитель попадает в кровоток, вызывая развитие сепсиса и недостаточность многих органов и систем. В конечном счёте всё это приводит к смерти пациента.
Важно понимать, что микобактериоз лёгких — это излечимое заболевание. Безусловно, процесс выздоровления займёт много времени: от 9–12 до 20–24 месяцев. Однако доверительные отношения между врачом и пациентом, а также строгое соблюдение всех медицинских рекомендаций позволяет избавиться от всех симптомов и вернуться к нормальной жизни.
При большом объёме поражения или плохом самочувствии больного лечение проводят в стационаре. При стабилизации состояния и положительной клинико-рентгенологической динамике пациент может продолжить лечение амбулаторно под наблюдением пульмонолога по месту жительства. При проведении антибактериальной терапии к нему необходимо приходить на осмотр раз в месяц. После завершения приёма антибиотиков и проведении патогенетического и симптоматического лечения количество осмотров сокращают до одного раза каждые 2–3 месяца. В период стойкой ремиссии необходимо показываться врачу раз в 6–12 месяцев, по показаниям назначают пожизненное наблюдение [12].
Помимо своевременного начала антибактериальной терапии, на прогноз влияет множество факторов:
- устойчивость микобактерий к противотуберкулёзным препаратам;
- курение;
- наличие патологий, снижающих иммунитет, таких как сахарный диабет, хронические заболевания желудочно-кишечного тракта, болезни крови и онкопатологии, ВИЧ-инфекция и иммунный статус ВИЧ-инфицированного человека (количество CD4 клеток в крови);
- приём препаратов, снижающих иммунитет;
- наличие каверн [15].
Профилактика микобактериоза лёгких
Чтобы снизить риск развития болезни, необходимо:
- проходить регулярные осмотры у пульмонолога или терапевта, особенно при наличии хронических заболеваний лёгких или муковисцидоза;
- наблюдаться у инфекциониста и своевременно лечить ВИЧ-инфекцию;
- делать рентгенографию раз в полгода при наличии аутоиммунных заболеваний или приёме иммуносупрессивных препаратов;
- при возможности исключить работу на вредном производстве.
Список литературы
Tveiten H., Brantsæter A. B., Mengshoel A. T. Non-tuberculous mycobacterial pulmonary infections // Tidsskr Nor Laegeforen. — 2018. — № 19.ссылка
Российское респираторное общество. Микобактериозы органов дыхания: клинические рекомендации. — М., 2022. — 127 с.
Sharma S. K., Upadhyay V. Epidemiology, diagnosis & treatment of non-tuberculous mycobacterial diseases // Indian J Med Res. — 2020. — № 3. — Р. 185–226.ссылка
Gebert M. J., Delgado-Baquerizo M., Oliverio A. M. et al. Ecological Analyses of Mycobacteria in Showerhead Biofilms and Their Relevance to Human Health // mBio. — 2018. — № 5. — Р. e01614–18. ссылка
Монография / под ред. Шмелёва Е. И. — М.: Российское респираторное общество, 2021. — 280 с.
Мишин В. Ю., Григорьев Ю. Г., Митронин А. В., Завражнов С. П. Фтизиопульмонология. — М.: ГЭОТАР-Медиа, 2007. — 504 с.
Третьяков А. Ю., Захарченко С. П., Третьякова В. А. Лёгочный амилоидоз // Пульмонология. — 2018. — № 1. — С. 75–83.
Петрова Ф. С., Петров И. В., Амирова Т. Х., Петрова Л. В. Микобактериоз: обзор доказанный клинических проявлений у человека // Вестник Авиценны. — 2020. — № 3. — С. 484–490.
Бородулин Б. Е., Бородулина Е. А., Еременко Е. П. Амбулаторная фтизиатрия: учебное пособие. — М.: Кнорус, 2022. — 420 с.
Чушкин М. И., Стручков П. В., Отс О. Н., Карпина Н. Л. Реабилитация больных с туберкулёзом лёгких и посттуберкулёзными изменениями // Клиническая медицина. — 2022. — № 2–3. — С. 91–96.
Блохин Б. М. Детская пульмонология: национальное руководство. — М.: ГЭОТАР-Медиа, 2021. — 960 с.
Fujikawa T., Uemura S., Aoto Y., Nambu Y. еt al. Catheter-related blood stream infection caused by Mycobacterium chelonae in a child with myeloid leukemia associated with Down syndrome // Clin Case Rep. — 2020. — № 2. — Р. 835–840.ссылка
Oh W. S., Ko K. S., Song J. H. еt al. Catheter-associated bacteremia by Mycobacterium senegalense in Korea // BMC Infect Dis. — 2005. — № 5. — Р. 107. ссылка
Ройтберг Г. Е., Струтынский А. В. Внутренние болезни. Система органов дыхания: учебное пособие. — М.: МЕДпресс-информ, 2022. — 520 с.
Перельман М. И. Фтизиатрия: национальное руководство. — М.: ГЭОТАР-Медна, 2007. — 512 с.
Исматуллин Д. Д., Лямин А. В. Нетуберкулёзные микобактерии у пациентов с муковисцидозом: клиническое значение и особенности микробиологической диагностики. — Самара: Арт-Лайт, 2023. — 102 с.
Тутельян В. А., Каганов Б. С., Погожева А. В., Шарафетдинов Х. Х. и др. Диетическая терапия больных туберкулёзом: методические рекомендации. — М., 2006.
Гунтупова Л. Д., Борисов С. Е., Соловьева И. П., Гармаш Ю. Ю., Матвеева М. В. Клинико-морфологическая характеристика микобактериозов лёгких // Архив патологии. — 2011. — № 5. — С. 12–16.
Литвинов В. И., Дорожкова И. Р., Макарова М. В., Краснова М. А., Фрейман Г. Е. Выделение и идентификация нетуберкулёзных микобактерий // Вестник РАМН. — 2010. — № 3. — С. 7–11.
Оттен Т. Ф. Микобактериоз лёгких: клинико-бактериологические критерии диагностики // БЦЖ о туберкулёзе. — 1999. — № 3. — С. 17–19.
Adzic-Vukicevic Т., Barac А., Blanka-Protic А. еt al. Clinical features of infection caused by non-tuberculous mycobacteria: 7 years’ experience // Infection. — 2018. — № 3. — Р. 357–363.ссылка
Гунтупова Л. Д. Микобактериозы органов дыхания в современной фтизиопульмонологической практике: диагностика, клиника, лечение и наблюдение: автореф. дис. … д-ра мед. наук: 14.01.25. — М., 2020. — 309 с.
Hombach M., Somoskövi A., Hömke R., Ritter C., Böttger E. C. Drug susceptibility distributions in slowly growing non-tuberculous mycobacteria using MGIT 960 TB eXiST // Int J Med Microbiol. — 2013. — № 5. — Р. 270–276.ссылка
Суркова Л. К., Сагальчик Е. Р., Борисенко Т. Д., Залуцкая О. М. Распространённость нетуберкулёзных микобактерий, проблемы диагностики и лечения микобактериозов // Вести нац. акад. наук Белоруссии. — 2011. — № 2. — С. 12–18.
Ahn C. H., Lowell J. R., Ahn S. S., Ahn S. I., Hurst G. A. Short-course chemotherapy for pulmonary disease caused by Mycobacterium kansasii // Am Rev Respir Dis. — 1983. — № 6. — Р. 1048–1050. ссылка
Fibrose cística: como os familiares do paciente podem ajudar // SSI Saúde. — 2016.

