Определение болезни. Причины заболевания
Лимфангит (Lymphangitis) — это острое или хроническое воспаление лимфатических сосудов, при котором по ходу сосуда появляется линейное покраснение. Лимфангит чаще затрагивает руки и ноги, что связано с их более частыми микротравмами, обильной микрофлорой и особенностями лимфообращения [2].
![Линейное покраснение при лимфангите [17] Линейное покраснение при лимфангите [17]](/media/bolezny/limfangit/linyaynoe-pokrasnenie-pri-limfangite-17_s.jpeg?dummy=1776341236458)
Линейное покраснение при лимфангите [17]
Прежде чем рассматривать это патологическое состояние, стоит разобраться в структуре и функциях лимфатической системы.
Лимфатическая система — это сеть сосудов, органов и тканей, которая взаимодействует с кровеносной и иммунной системами. Она пронизывает почти все ткани, кроме костного мозга, глазного яблока, центральной нервной системы, эпидермиса (наружного слоя кожи), хрящей, внутреннего уха, зубов, роговицы и плаценты [1][6][7].
В состав лимфатической системы входят:
- Лимфатические капилляры — самые мелкие сосуды, расположенные в межклеточном пространстве. Они собирают избыточную тканевую жидкость и переносимые ею вещества (белки, клетки, мелкие частицы).
- Лимфатические сосуды — образуются при слиянии капилляров. У них больший диаметр, есть клапаны, препятствующие обратному току лимфы, а стенка сосудов содержит гладкую мышечную ткань, которая помогает продвигать лимфу.
- Лимфатические узлы — маленькие бобовидные образования, расположенные вдоль сосудов. Они очищают лимфу и обеспечивают иммунный надзор.
- Лимфатические стволы и протоки — собирают лимфу из крупных сосудов, сливаются с венозной системой и возвращают лимфу обратно в кровообращение.
- Лимфоидные органы и ткани (костный мозг, тимус, селезёнка, миндалины и др.) — отвечают за образование, созревание и активацию иммунных клеток [1][6][7].
Лимфа — это бесцветная тканевая жидкость, которая течёт по всем этим лимфатическим каналам и возвращается в кровоток [5].
Лимфатическая система выполняет в организме многообразные функции, в том числе она обеспечивает иммунную защиту и иммунный надзор. Лимфа переносит антигены, микроорганизмы, чужеродные частички из тканей в лимфатические узлы, где иммунная система сканирует и реагирует на возможные угрозы. Кроме того, лимфатическая система участвует в удалении отмерших клеток и клеточного мусора [1].

Лимфатическая система
Причины и факторы риска развития лимфангита
1. Бактерии. В подавляющем большинстве случаев лимфангит вызывают бактерии. Среди возбудителей чаще всего встречается стафилококк и стрептококк. Реже — кишечная палочка и протей [2]. Микроорганизмы проникают в лимфатические сосуды из первичных источников инфекции. К ним можно отнести:
- Инфицированные раны: порезы, ссадины, ожоги, укусы животных, загрязнённые землёй или водой (пример — царапина от ржавого гвоздя, которую не обработали антисептиком).
- Гнойные воспаления кожи и мягких тканей: фурункулы, карбункулы, абсцессы (ограниченные полости с гноем), флегмоны (разлитое гнойное воспаление без чётких границ).
Благодаря иммунной функции, микроорганизмы из очага воспаления всегда попадают в лимфатическую систему. Однако лимфангит развивается не всегда. На это влияют несколько факторов:
- вирулентность микрофлоры (способность вызывать заболевание);
- количество микроорганизмов;
- степень воспаления;
- реакция организма [3].
Существенную роль играют факторы, ухудшающие барьерные функции кожи: грибковые инфекции стоп, хронические дерматозы, трофические изменения. Например, у пациентов с сахарным диабетом и лимфедемой (нарушением оттока лимфы) риск развития лимфангита значительно выше.
2. Небактериальные причины. Они встречаются крайне редко. К ним относятся:
- вирусные инфекции (например, простой герпес и опоясывающий лишай), а также грибковые и паразитарные (например, тропическое заболевание вухерериоз);
- укусы насекомых или членистоногих;
- аллергические реакции;
- злокачественные опухоли (неопластический лимфангит);
- ятрогенные причины (связанные с медицинским вмешательством): местная терапия Кантаридином, инъекция Блеомицина, вакцина против бациллы Кальметта — Герена, тест с очищенным белковым производным, также известный как Манту [4][8][10].
Эти причины обычно связаны с особыми состояниями — тяжёлым иммунодефицитом, проживанием в тропических регионах или проведением специфических медицинских процедур. У жителей России такие случаи единичны. Поэтому при появлении покраснения по ходу сосуда, боли и температуры врач в первую очередь будет рассматривать бактериальную природу заболевания.
Симптомы лимфангита
Лимфангит обычно начинается остро и проявляется ярко выраженными местными симптомами и общими реакциями.
К местным проявлениям относится покраснение вокруг поражённого участка без чётких границ. Это характерно для капиллярного лимфангита. При поражении крупных сосудов к местным проявлениям относится линейная эритема (покраснение), которая тянется вдоль воспалённого сосуда и направляется к региональным лимфатическим узлам [3][11]. Линейные эритематозные полосы могут распространяться с поразительной скоростью, иногда в течение нескольких часов.
![Лимфангит на ногах [18] Лимфангит на ногах [18]](/media/bolezny/limfangit/limfangit-na-nogah-18_s_4meIMde.jpeg?dummy=1776404094039)
Лимфангит на ногах [18]
К общим реакциям организма относят: повышение температуры тела до 38–39 °C, слабость и головную боль [2][3].
Однако важно помнить, что клиническая картина может меняться в зависимости от поражённого участка, причины, объёма инфицирования и состояния иммунитета [10].
Если есть следующие симптомы, стоит обратиться к врачу в ближайшие часы:
- быстрое распространение красной полосы вверх по конечности;
- температура выше 38 °C;
- выраженная боль, нарастающая отёчность или покраснение;
- увеличение лимфоузлов с усилением болезненности;
- покраснение на фоне раны, язвы, укуса или диабетической стопы.
Скорую помощь нужно вызвать, если появились:
- сильный озноб, слабость, спутанность сознания;
- высокая температура, которая плохо снижается с помощью жаропонижающих препаратов;
- признаки возможного сепсиса (резкое ухудшение самочувствия, учащённое сердцебиение, головокружение);
- симптомы у пациента с сахарным диабетом, иммунодефицитом, лимфедемой, беременностью или трофической язвой.
Патогенез лимфангита
Механизм развития лимфангита до сих пор полностью не изучен, но считается, что он возникает при проникновении микроорганизмов или токсинов (при укусах членистоногих) через тканевые щели в лимфатические капилляры. Затем они распространяются вверх по лимфатическим сосудам и далее к лимфатическим узлам. Это приводит к повреждению эндотелия (внутреннего слоя) сосудов и к развитию лимфангита [2].
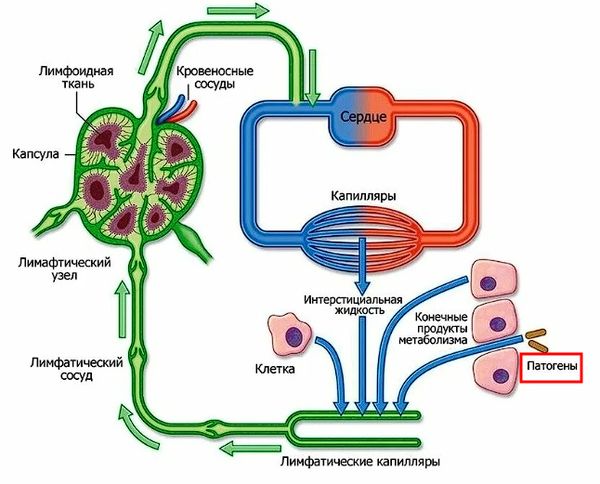
Лимфоток, в который могут проникнуть патогены (микроорганизмы и токсины)
Сосудистая стенка отекает, её проницаемость увеличивается, а эндотелий слущивается, отёк нарастает, нарушается отток лимфы, из-за этого по ходу сосудов появляются характерные красные полосы, а ближайшие лимфоузлы увеличиваются и становятся болезненными. Затем патогенные микроорганизмы могут выйти за пределы лимфатических сосудов и поражать окружающие ткани, сосуды и органы [2][10].
Классификация и стадии развития лимфангита
По характеру течения лимфангит бывает:
- Острым — развивается быстро, в течение нескольких часов, протекает с характерной клинической картиной: покраснением по ходу лимфатических сосудов, лихорадкой и болезненностью лимфоузлов.
- Хроническим — развивается при повторных воспалениях, когда воспалительный процесс вялотекущий. Со временем это разрушает и рубцует лимфатические сосуды, что нарушает отток лимфы и приводит к отёкам. Развивается медленно, но носит стойкий характер и может приводить к формированию лимфедемы [2].
По глубине поражённого сосуда различают:
- Поверхностный лимфангит — поражаются мелкие поверхностные сосуды (сосуды кожи). Проявляется ярким покраснением и характерными красными полосами.
- Глубокий — воспаляются более крупные и глубокие сосуды. Покраснения не возникает, лишь выраженный отёк. Часто клиническая картина стёртая, так как основная симптоматика связана с источником инфекции.
В некоторых источниках указана классификация по калибру сосудов:
- Капиллярный лимфангит (ретикулярный, сетчатый) — воспаляется обширная сеть мелких лимфатических капилляров вокруг источника инфекции. Выглядит как краснота вокруг ссадины, укуса или абсцесса.
- Стволовой (трункулярный) — в патологический процесс вовлекается один или несколько крупных сосудов. При этом видна красная полоса на коже, идущая от источника инфекции вдоль лимфатического сосуда [2].
Также есть более редкие разновидности лимфангита, которые отличаются от классического. Эти формы не характерны для широкой клинической практики, особенно в России:
- Узелковый лимфангит. Возникает после заражения кожи микроорганизмами, такими как Sporothrix schenckii, Nocardia brasiliensis, Mycobacterium marinum, Leishmania braziliensis и Francisella tularensis [13]. Проявляется в виде узелков вдоль дермальных и подкожных лимфатических сосудов.
![Узелковый лимфангит [13] Узелковый лимфангит [13]](/media/bolezny/limfangit/uzelkovyy-limfangit-13_s.jpeg?dummy=1776406009563)
Узелковый лимфангит [13]
- Склерозирующий лимфангит. Это редкое заболевание полового члена, при котором в венечной борозде или на прилегающей коже появляется малоболезненный уплотнённый тяж. Заболевание может возникать после частой и интенсивной половой активности, обычно проходит само по себе после прекращения травматизации. Развитию болезни могут способствовать рубцы после обрезания. Также проблема может быть вызвана инфекцией, передающейся половым путём. В таких случаях требуется специальное лечение [14].
- Канцероматозный лимфангит. Возникает, если клетки опухоли попадают в лимфатические сосуды лёгких, распространяются по ним и вызывают вторичное продуктивное воспаление в тканях лёгкого. В результате этих процессов лимфатические сосуды перекрываются фрагментами опухоли, что приводит к нарушению лимфооттока и развитию лимфостаза. Проявления канцероматозного лимфангита варьируют в зависимости от степени поражения лимфатических сосудов и выраженности воспалительного процесса в лёгких. Основными симптомами являются кашель, одышка, боль в груди и слабость. Канцероматозный лимфангит составляет примерно 6–8 % от общего числа случаев метастатического поражения лёгких [15].
- Паразитарный лимфангит. Такие случаи встречаются в тропических странах и практически не характерны для России. Заражение чаще всего происходит в детстве через укусы комаров. Черви могут жить в лимфатических сосудах 6–8 лет, нарушая их работу и вызывая лимфедему [9]. На этом фоне часто развиваются повторные приступы воспаления с поражением кожи, лимфатических сосудов и узлов. Такие приступы могут быть вызваны как иммунной реакцией на паразита, так и вторичной бактериальной инфекцией.
Осложнения лимфангита
Лимфангит может приводить к ряду осложнений, особенно если лечение начинается поздно или у пациента есть сопутствующие заболевания. К осложнениям лимфангита можно отнести:
- Лимфаденит — это воспаление лимфатических узлов, при котором они увеличиваются, становятся болезненными и плотными, иногда возможно их нагноение. Развивается, когда инфекция доходит до узлов. При лимфангите это частое осложнение, но если своевременно обратиться за помощью и начать лечение, то лимфаденита можно избежать.
- Абсцесс — ограниченное гнойное скопление вдоль пути распространения инфекции.
- Целлюлит — воспаление кожи и подкожной жировой клетчатки [20]. Возникает, когда инфекция распространяется из лимфатических путей в окружающие мягкие ткани.
- Флегмона — разлитое гнойное воспаление подкожной жировой клетчатки и клетчаточных пространств [20]. Проявляется выраженным покраснением, отёком и болью на более обширном участке.
- Сепсис — системная воспалительная реакция, которая может развиться, если микроорганизмы через лимфатическую систему попадут в кровь [12]. Это редкое осложнение лимфангита. На сепсис может указывать резкое ухудшение самочувствия, учащённое сердцебиение, головокружение.
- Лимфедема — стойкий застой лимфы, чаще всего в ногах. Возникает, когда лимфатические пути становятся не проходимы из-за рубцевания на фоне частых эпизодов воспаления. Из-за такой непроходимости появляется стойкий отёк мягких тканей поражённой области. Лимфедема требует длительной комплексной терапии, без лечения она прогрессирует.
![Лимфедема [19] Лимфедема [19]](/media/bolezny/limfangit/limfedema-19_s.jpeg?dummy=1776408936990)
Лимфедема [19]
Диагностика лимфангита
В большинстве случаев врач может поставить диагноз «лимфангит» уже при первичном осмотре. Однако важно исключить другие заболевания кожи и сосудов, у которых могут быть похожие проявления. Обычно диагностика включает в себя несколько этапов: сбор анамнеза (истории жизни и болезни), осмотр и дополнительное обследование.
Сбор анамнеза и осмотр
Сначала врач выясняет:
- когда появились первые симптомы;
- были ли какие-то травмы, повреждения кожи;
- принимал ли пациент самостоятельно какие-либо лекарства;
- есть ли у него сахарный диабет, лимфедема или хронические кожные заболевания.
Всё это помогает понять возможную причину болезни и тяжесть состояния.
При осмотре доктор обратит внимание на линейную эритему, оценит степень отёка и болезненность кожи, проверит, увеличены ли регионарные лимфоузлы, есть ли первичный очаг инфекции (рана, трещина, фурункул и др.).
Если лимфангит возник после укуса членистоногого, врач может увидеть на коже центральное пятно с покраснением вокруг. При таких укусах обычно нет боли по ходу воспаления, лихорадки и увеличения лимфоузлов. Может беспокоить зуд, но в целом болезнь часто протекает без явных симптомов [10].
Дополнительное обследование
Если есть первичный очаг инфекции, то поставить диагноз несложно. Поэтому в большинстве случаев дополнительные методы обследования не требуются. Но они могут применяться, если:
- нет очевидного источника инфекции;
- течение болезни атипичное или тяжёлое;
- есть подозрение на абсцесс, тромбоз или глубокий целлюлит;
- у пациента есть иммунодефицит или тяжёлые сопутствующие болезни.
В таких случаях могут потребоваться:
- общий анализ крови;
- бактериологический посев из раны или язвы;
- ультразвуковое исследование (УЗИ) мягких тканей или вен, чтобы исключить тромбофлебит (воспаление поверхностных вен с тромбозом);
- компьютерная или магнитно-резонансная томография (КТ или МРТ) — при сомнительных или нестандартных случаях, например при подозрении на канцероматозный лимфангит;
- биопсия кожи — при узелковом лимфангите.

Биопсия кожи
Дифференциальная диагностика
Некоторые заболевания могут проявляться похоже на лимфангит, поэтому врачу важно отличить их друг от друга, чтобы назначить правильное лечение.
С похожими проявлениями могут протекать такие болезни:
- Тромбофлебит. Он проявляется в виде линейного болезненного покраснения вдоль вены. При пальпации (прощупывании) можно ощутить болезненную структуру, напоминающую шнур, при лимфангите такого уплотнения нет [16]. Ключевым методом диагностики тромбофлебита является УЗИ благодаря своей информативности, безопасности и возможности комплексно оценить состояние венозной системы.
- Рожистое воспаление (рожа). Это инфекционное воспаление кожи, часто вызванное стрептококком. В отличие от лимфангита, при роже:
- нет линейной эритемы по ходу сосуда (покраснение обычно яркое, ровное с чёткими границами);
- может беспокоить выраженный отёк, боль, высокая температура и озноб.
- Аллергические реакции кожи. Могут возникать после укусов, контакта с аллергеном или лекарств. При таких реакциях:
- возникает зуд (ведущий симптом);
- нет увеличения лимфоузлов и лихорадки;
- покраснение распространяется неравномерно, а не по ходу лимфатических сосудов.
- Местные реакции на укусы насекомых. Укусы могут быть яркими и отёчными. При этом обычно хорошо виден центральный след или точка укуса. Основной симптом — зуд, воспаление обычно не распространяется полосой.
- Флегмона. В отличие от лимфангита, при флегмоне:
- покраснение не линейное, а широкое и разлитое;
- беспокоит сильная болезненность и высокая температура.
Лечение лимфангита
Лечение лимфангита зависит от его причины, степени тяжести и наличия сопутствующих заболеваний. В основе терапии лежит устранение причины, контроль системных проявлений и поддерживающая терапия.
Лечение в зависимости от причины
Бактериальный лимфангит. Лечение может включать:
- Применение антибиотиков широкого спектра (обычно это препараты, активные против стрептококков и стафилококков). При необходимости назначения корректируют, исходя из клинической картины и результатов посевов из раны. Нельзя принимать антибиотики и прерывать курс без консультации с врачом.
- Использование анальгетиков и нестероидных противовоспалительных средств (НПВС) по необходимости.
- Обработку входных ворот инфекции: промывание и очищение раны или ссадины, места укуса, использование антисептиков.
- Вскрытие и дренирование абсцесса, если он есть.
- Покой и приподнятое положение конечности для уменьшения отёка.
Лимфангит, связанный с укусом насекомых. Чаще всего связан с сильной местной реакцией на укус насекомого. При небольшом бактериальном загрязнении и хорошем иммунном ответе обычно проходит самостоятельно. В случае аллергической реакции могут потребоваться антигистаминные препараты, кортикостероиды и холод на место укуса. При признаках бактериальной инфекции (яркая красная полоса, температура, боль) обязательна врачебная оценка и назначение антибиотиков.
Даже если лимфангит возник после «простого» укуса насекомого, он требует периодического врачебного наблюдения.
Вирусный лимфангит. Лечение обычно симптоматическое (НПВС, покой, местная терапия). Однако для некоторых вирусов есть специфические противовирусные препараты: например, при герпетической инфекции врач может назначить Ацикловир.
Грибковый лимфангит. Лечение предполагает применение антимикотических препаратов. Врач назначает их после микологического исследования (посева, микроскопии).
Паразитарный лимфангит. Лечение включает в себя использование антигельминтных схем согласно клиническим рекомендациям, а также комплексное лечение лимфедемы при её возникновении.
Канцероматозный лимфангит. При таком лимфангите лечение направлено на основное онкологическое заболевание и может включать химио-, лучевую, таргетную и иммунотерапию, а для борьбы с лимфангитом могут назначить противовоспалительные и обезболивающие средства.
Особенности лечения лимфангита у пациентов с лимфедемой
Пациенты с лимфедемой особенно уязвимы к инфекциям кожи, поэтому лечение у них включает:
- раннее назначение антибиотиков;
- строгий контроль входных ворот инфекции (т. е. очищение ран, порезов и т. д.);
- уход за кожей и профилактику трещин;
- компрессионную терапию после стихания острого воспаления;
- в отдельных случаях — длительную профилактическую антибиотикотерапию, если лимфангит рецидивирует.
Прогноз. Профилактика
На прогноз влияют:
- скорость начала лечения;
- наличие хронических заболеваний (сахарный диабет, иммунодефицит);
- состояние лимфатической системы;
- наличие лимфедемы и частота рецидивов.
При своевременном обращении и правильно подобранном лечении прогноз благоприятный [2]. Симптомы уменьшаются в течение нескольких дней, а полное восстановление наступает в течение 1–2 недель. Однако если запустить болезнь, могут возникнуть серьёзные осложнения. Например, у пациентов с лимфедемой или при повторных эпизодах воспаления могут формироваться стойкие отёки и повреждение лимфатических сосудов, что требует длительного наблюдения. Поэтому очень важно не игнорировать первые симптомы и сразу обратиться за медицинской помощью [12].
При канцероматозном лимфангите прогноз обычно серьёзный и зависит от основного онкологического процесса.
Профилактика лимфангита
Чтобы избежать развития лимфангита, рекомендуется:
- своевременно обрабатывать раны;
- лечить гнойные заболевания, в частности грибковые инфекции стоп;
- не заниматься самолечением;
- не расчёсывать кожу при укусах насекомых;
- контролировать хронические заболевания (особенно диабет);
- при появлении подозрительных симптомов сразу обращаться к врачу.
Для пациентов с лимфедемой важно проводить профилактику рецидивов лимфангита, так как каждый эпизод воспаления дополнительно повреждает лимфатические сосуды и клапаны, тем самым усугубляет застой лимфы и фиброз тканей. Чтобы этого избежать, таким пациентам рекомендуется:
- ежедневно ухаживать за кожей, увлажнять её;
- аккуратно проводить гигиену ногтей;
- использовать компрессионный трикотаж по рекомендации врача;
- контролировать вес;
- защищать кожу от травм, порезов и ожогов;
- в отдельных случаях — профилактически принимать антибиотики, если воспаления повторяются часто (только по назначению врача).
Список литературы
Кузин М. И., Шкроб О. С., Кузин Н. М. и др. Хирургические болезни: учебник / под ред. М. И. Кузина. — 3-е изд., перераб. и доп. — М.: Медицина, 2002. — 784 с.
Клиническая хирургия: национальное руководство в 3 т. / под ред. В. С. Савельева, А. И. Кириенко. — М.: ГЭОТАР-Медиа, 2008. — Т. 1. — 864 с.
Гостищев В. К. Инфекции в хирургии: руководство для врачей. — М.: ГЭОТАР-Медиа, 2007. — 761 с.
Kano Y., Momose T. Acute lymphangitis // Cleve Clin J Med. — 2020. — Vol. 87, № 3. — Р. 129–130.ссылка
Null M., Arbor T. C., Agarwal M. Anatomy, Lymphatic System // StatPearls Publishing. — 2023. ссылка
Ozdowski L., Gupta V. Physiology, Lymphatic System // StatPearls Publishing. — 2023.ссылка
Hu Z., Zhao X., Wu Z. et al. Lymphatic vessel: Origin, heterogeneity, biological functions and therapeutic targets // Sig Transduct Target Ther. — 2024. — Vol. 9.
Cohen B. E., Nagler A. R., Pomeranz M. K. Nonbacterial Causes of Lymphangitis with Streaking // J Am Board Fam Med. — 2016. — Vol. 29, № 6. — Р. 808–812.ссылка
Lymphatic filariasis // World Health Organization. — 2024.ссылка
Sharma R. K., Sood S., Sharma D. Delineating the Boundaries of Superficial Lymphangitis: A Retrospective Study of 11 Cases with a Review of Literature // Indian Dermatol Online J. — 2023. — Vol. 14, № 5. — Р. 658–664.ссылка
Лимфангит // Большая российская энциклопедия. [Электронный ресурс]. Дата обращения: 16.04.2026.
Pitetti R. D. Lymphangitis // Medscape. — 2023.
Faccini-Martínez Á. A., Zanotti R. L., Moraes M. S., Falqueto A. Nodular lymphangitis syndrome // Am J Trop Med Hyg. — 2017. — Vol. 97, № 5. — P. 1282–1284. ссылка
Rosen T., Hwong H. Sclerosing lymphangitis of the penis // J Am Acad Dermatol. — 2003. — Vol. 49, № 5. — Р. 916–918. ссылка
Андрюхова Е. С., Крахмаль Н. В., Таширева Л. А. и др. Системный канцероматозный лимфангит из невыявленного первичного очага, имитирующий поражение лёгких при новой коронавирусной инфекции COVID-19 (случай из практики) // Сибирский онкологический журнал. — 2023. — Т. 22, № 5. — С. 180–189.
Амбулаторная хирургия: справочник практического врача / под ред. проф. В. В. Гриценко, проф. Ю. Д. Игнатова. — СПб.: Нева; М.: Олма-Пресс Звёздный мир, 2002. — 448 с.
Rehmus W. E. Lymphangitis // MSD Manual (Home Edition). — 2023.
Ota M. Allergic lymphangitis // BMJ. — 2016. — Vol. 355.ссылка
Ure C., Wohlgemuth W. A. Primary lymphedema // Compendium of Vascular Anomalies. — 2021.
Плиева Л. Р. Cellulitis против cellulite // Российский журнал кожных и венерических болезней. — 2015. — Т. 18, № 6. — С. 42–49.

