Определение болезни. Причины заболевания
Синдром верхней брыжеечной артерии (СВБА; Superior mesenteric artery syndrome) — это редкое заболевание, при котором верхняя брыжеечная артерия (ВБА) и брюшная аорта (БА) сдавливают двенадцатиперстную кишку (ДПК), проходящую между ними. Это затрудняет продвижение пищи по ДПК, из-за чего у пациента появляется боль в животе, тошнота и рвота. СВБА также называют синдромом Уилки.
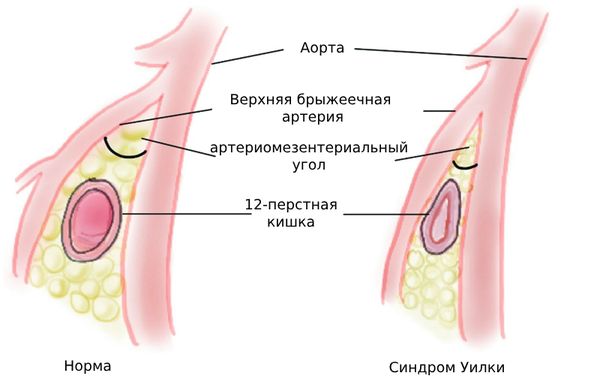
Синдром Уилки
Впервые синдром верхней брыжеечной артерии обнаружил австрийский врач и патологоанатом Карл Фрайхерр фон Рокитанский в 1842 году при проведении вскрытия. Точные причины болезни в 1927 году описал британский хирург Дэвид Уилки, который обследовал более 70 пациентов с этим синдромом [6].
Известно, что СВБА встречается довольно редко, однако точных данных о его распространённости нет. Средняя мировая частота встречаемости составляет около 0,1–0,3 %,
Причины формирования СВБА
Основной причиной развития синдрома Уилки является анатомическая особенность, которая сформировалась при рождении. Также к появлению синдрома могут привести:
- резкое снижение веса;
- нарушение осанки в области поясницы, в частности лордоз и сколиоз;
- слабость мышц живота;
- строгий постельный режим после травм и операций, а также сами травмы в области живота [12];
опущение внутренних органов брюшной полости в целом и желудка в частности, вызванное врождённой дисплазией соединительной ткани, которая сопровождается повышенной эластичностью тканей, слабостью связок, суставов, сосудов и других структур [16].
Всё это сопровождается нарушением пищеварения, что в результате может привести к хронической боли в верхней части живота, кишечной непроходимости и истощению организма вплоть до анорексии [1][4].
Симптомы синдрома верхней брыжеечной артерии (синдрома Уилки)
Пациенты с СВБА обычно испытывают следующие симптомы:
- Ранее чувство насыщения — даже после небольшого количества еды может появиться чувство переполнения и дискомфорт в желудке.
- Боль в животе — обычно сильные колющие ощущения возникают в верхней части живота сразу после приёма пищи. Спустя некоторое время боль ослабевает, приобретает ноющий характер, иногда отдаёт в спину. Болезненный синдром возникает не только из-за сдавливания ДПК, но и из-за обратной перистальтики: так как пище тяжело продвигаться дальше по 12-перстной кишке, иногда она перемещается обратно к желудку, что и вызывает боль.
- Отрыжка и изжога — это типичные симптомы острой формы синдрома, когда возникает непроходимость ДПК.
- Тошнота и рвота — рвота может происходить несколько раз в день. Обычно она содержит недавно съеденную пищу, особенно если еда была обильной или жирной.
- Потеря аппетита и снижение массы тела — из-за раннего чувства переполнения и постоянных болей пациент старается есть как можно меньше, что ведёт к истощению.
- Вздутие живота и метеоризм — вздутие и повышенное газообразование усиливают дискомфорт.
- Усталость и слабость — постоянная боль и недостаток питательных веществ приводят к общему снижению энергии и слабости.
- Запоры или диарея — нарушение проходимости кишечника часто сопровождается проблемами со стулом, включая как запоры, так и диарею [3][8][9][11].
Метеоризм и вздутие
Многие пациенты отмечают, что им становится легче, когда они лежат лицом вниз или на левом боку, прижав колени к груди. Кроме того, облегчить симптомы помогает манёвр Хейса: следует надавить пальцами на живот ниже пупка, после чего мягко подтолкнуть ткани наискосок в сторону грудной клетки и одновременно к позвоночнику. Таким образом корень верхней брыжеечной артерии приподнимается и давление на ДПК снижается.

Комфортное положение при синдроме Уилки
Симптомы усиливаются, когда пациент лежит на спине или на правом боку [7].
Если давление сосудов на отдел кишечника незначительно, синдром может протекать бессимптомно, однако даже небольшое сдавливание может привести к значительным изменениям в состоянии здоровья [7]. При этом важно понимать, что все эти симптомы могут появляться и при других заболеваниях желудочно-кишечного тракта, поэтому диагноз и лечение может определить только врач.
Патогенез синдрома верхней брыжеечной артерии (синдрома Уилки)
Двенадцатиперстная кишка — это начальный отдел тонкого кишечника, где происходит первичное переваривание пищи. Еда поступает сюда из желудка, смешивается с ферментами поджелудочной железы и желчи, после чего начинает расщепляться и всасываться.

Расположение ДПК
Над ДПК проходит верхняя брыжеечная артерия (ВБА), отвечающая за её кровоснабжение, а позади кишки располагается брюшная аорта [8]. Таким образом эти сосуды образую вокруг ДПК угол, который в норме достаточно велик, чтобы не сдавливать её. Дополнительно ДПК защищает забрюшинный жир и лимфатическая ткань, которые располагаются между кишкой и артерией. Однако при определённых обстоятельствах этот угол может уменьшаться, что и приводит к сдавлению (компрессии) 12-перстной кишки.
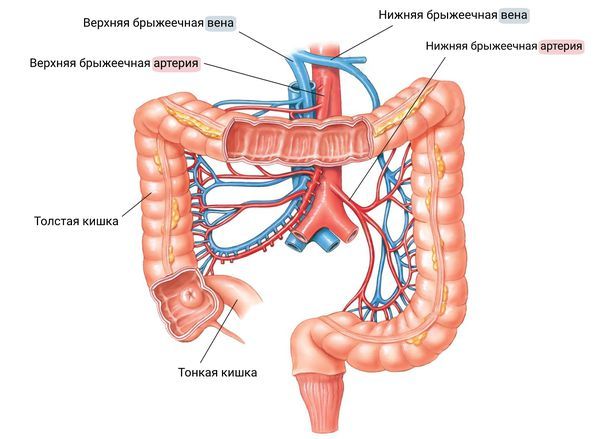
Артерии и вены кишечника
Как уже было сказано, небольшое сдавление может не вызывать симптомов, но значительное сужение этого угла нарушает нормальное продвижение пищи, из-за чего она задерживается в кишечнике. В результате организм не получает достаточного количества питательных веществ и человек начинает терять вес, а постоянные боли и рвота негативно сказываются на общем состоянии пациента, приводя к усталости и слабости [1][4][5].
Кроме того, длительная компрессия может вызвать воспаление стенки кишки, что усугубляет симптомы и затрудняет лечение.
Классификация и стадии развития синдрома верхней брыжеечной артерии (синдрома Уилки)
Синдром Уилки относится к группе заболеваний желудочно-кишечного тракта, связанных с нарушением проходимости кишечника, и в Международной классификации болезней 10-го пересмотра (МКБ-10) он входит в группу K55.8 Другие сосудистые болезни кишечника. Однако отдельной общепринятой классификации СВБА не существует.
Несмотря на отсутствие единой классификации, практикующие врачи выделяют различные формы болезни, учитывая определённые критерии. Это помогает им выбрать верную тактику лечения.
По течению выделяют:
Острую форму — характеризуется резким появлением симптомов, которые сопровождаются болью и нарушением проходимости ДПК,
- Хроническую форму — после первого появления симптомы могут преследовать пациента всю жизнь, периодически обостряясь в зависимости от степени сдавления ДПК. Она включает в себя 2 подвида:
- компенсированную форму — небольшая компрессия не вызывает симптомов, но в будущем сдавление может усилиться, что сопровождается соответствующими проявлениями;
- декомпенсированную форму — обострение вызывает выраженные симптомы, требующие хирургического вмешательства.
Учитывая причины, СВБА может быть:
- идиопатическим — возникает на фоне врождённых аномалий (например, из-за высокого расположения связки Трейтца, которая фиксирует место соединения ДПК с тощей кишкой, низкое отхождение ВБА или нарушение разворота кишечника вокруг оси, образованной ВБА) [8];
- вторичным — развивается под влиянием внешних факторов: опухолей, травм, выраженного поясничного искривления, дряблости мышц живота, резкого роста в подростковом возрасте, спаек, опущения желудка и потери веса, в том числе на фоне голодания [13].
![Варианты расположения связки Трейтца (чаще всего встречается вариант Б) [14] Варианты расположения связки Трейтца (чаще всего встречается вариант Б) [14]](/media/bolezny/sindrom-uilki/varianty-raspolozheniya-svyazki-tryaytca-chashe-vsego-vstrechaetsya-variant-b-14_s.jpeg)
Варианты расположения связки Трейтца (чаще всего встречается вариант Б) [14]
По степени тяжести диагностируют:
- лёгкий СВБА — протекает бессимптомно или проявляется незначительными симптомами вроде периодической боли и небольшого чувства переполнения живота после еды;
- умеренный СВБА — характеризуется более частыми и интенсивными болями, регулярной рвотой и снижением аппетита;
- тяжёлый СВБА — приводит к значительному ухудшению качества жизни, постоянной рвоте, существенной потере веса и серьёзным нарушениям пищеварения.
Сама по себе компрессия может быть проксимальной или дистальной, т. е. сдавливается или начальная часть ДПК, или конечная, после которой следует переход в тощую кишку.
Стадии СВБА
Синдром Уилки не имеет чётко выделенных стадий развития, однако этот процесс можно условно поделить на 3 этапа:
- начальная стадия — появляются первые незначительные симптомы, которые носят эпизодический характер;
- прогрессирующая стадия — симптомы усиливаются и становятся более постоянными, регулярно возникают приступы рвоты, снижается аппетит, пациент начинает терять вес, также может наблюдаться вздутие живота и проблемы со стулом;
- тяжёлая стадия — симптомы достигают максимальной интенсивности: боль не проходит, эпизоды рвоты учащаются, наблюдается значительное снижение массы тела; на этой стадии возможно развитие осложнений, например обезвоживания, дефицита питательных веществ и воспалительные изменения в стенке кишки.

Воспаление стенок ДПК
Осложнения синдрома верхней брыжеечной артерии (синдрома Уилки)
Если не начать лечение, СВБА может привести к ряду серьёзных осложнений. К ним относятся:
- дефицит питательных веществ (мальабсорбция) — постоянная рвота и нарушение проходимости кишечника препятствуют нормальному усвоению питательных веществ, что может привести к дефициту витаминов и минералов, слабости, усталости, потере веса, анемии, проблемам с заживлением ран, сухости кожи и волос;
- обезвоживание — это одно из самых распространённых осложнений, которое возникает из-за частых эпизодов рвоты и сопровождается сухостью во рту, жаждой, головокружением, слабостью, редким мочеиспусканием, учащённым сердцебиением и пониженным артериальным давлением; при появлении таких симптомов нужно как можно скорее обратиться к врачу, чтобы не допустить серьёзных последствий;
- психологические проблемы — хронические боли, рвота и постоянное чувство дискомфорта могут привести к развитию тревожных состояний и депрессии, что проявляется беспокойством, бессонницей, потерей интереса к повседневной деятельности, чувству безнадёжности и отчаяния;
- воспаление стенки двенадцатиперстной кишки (дуоденит) — сопровождается интенсивными болями в животе, которые усиливаются после еды, повышенной температурой, тошнотой и рвотой, в редких случаях в кале и рвотных массах появляется примесь крови;
- непроходимость кишечника — если компрессия становится настолько сильной, что полностью перекрывает просвет ДПК, может развиться полная непроходимость кишечника, которая требует экстренного медицинского вмешательства; заподозрить это состояние позволяет острая боль в животе, отсутствие стула и газов, вздутие живота и рвота с примесью каловых масс;
- перфорация кишечника — в редких случаях длительное сдавливание и воспаление приводят к прорыву стенки ДПК, что сопровождается резкой, «кинжальной» болью в животе, лихорадкой, ознобом и признаками шока (бледностью, холодным потом, учащённым дыханием) [11].
Диагностика синдрома верхней брыжеечной артерии (синдрома Уилки)
При подозрении на синдром Уилки следует обратиться к гастроэнтерологу. В некоторых случаях может понадобиться консультация сосудистого или эндоваскулярного хирурга.
В первую очередь врач собирает анамнез (историю болезни). Для этого он может задать следующие вопросы:
- Когда начались симптомы?
- Как долго они продолжаются?
- Какие именно симптомы беспокоят больше всего?
- Есть ли связь между приёмом пищи и появлением симптомов?
- Были ли случаи резкой потери веса?
- Имеются ли в анамнезе травмы живота или операции?
- Есть ли вредные привычки?
- Диагностировали ли у близких родственников и самого пациента заболевания желудочно-кишечного тракта,
а также заболевания, связанные с разрастанием соединительной ткани (например, грыжи, варикозное расширение вен, плоскостопие или генные аномалии)?
Далее специалист проводит осмотр, во время которого обращает внимание:
- на бледность кожи, что может указывать на анемию;
- болезненность при прощупывании верхней части живота;
- наличие признаков обезвоживания: сухость слизистых оболочек и пониженную упругость кожи.
Также пациент делает стандартный набор анализов:
- биохимический анализ крови, чтобы оценить работу печени и почек;
- общий анализ крови для выявления анемии;
- анализ мочи, чтобы исключить сопутствующие патологии [7].
Инструментальная диагностика
Врач может направить пациента:
- на ультразвуковое исследование (УЗИ) брюшной полости — позволяет оценить состояние внутренних органов, выявить изменения в структуре сосудов или возможные объёмные образования (опухоль или аневризму аорты, которая может привести к СВБА) [1];
ультразвуковую допплерографию (УЗДГ) — помогает установить скорость кровотока в аорте и её непарных ветвях (чревном стволе, верхней и нижней брыжеечных артериях), а также измерить угол между аортой и ВБА и расстояние между этими сосудами на уровне прохождения ДПК; - компьютерную томографию (КТ) брюшной полости — более точный метод, который позволяет детально рассмотреть структуру сосудов и выявить компрессию ДПК [1][9];
- эзофагогастродуоденоскопию (ЭГДС) — эндоскопическое исследование, в ходе которого врач может визуально оценить состояние слизистой оболочки пищевода, желудка и ДПК, выявить признаки воспаления,
а также расширение вертикальной и нижней горизонтальной ветвей 12-перстной кишки вследствие её сдавления; - ангиографию — исследование кровеносных сосудов с использованием контрастного вещества, которое помогает точно определить местонахождение и степень сдавления [3];
- рентгенографию с барием —
процедура, во время которой пациент принимает контрастное вещество и через 30–40 минут делает повторную рентгеноскопию, что позволяет оценить проходимость желудка и ДПК и выявить возможные препятствия [1].

ЭГДС
Стоит отметить, что не все методы являются обязательными. Например, если есть КТ, УЗИ можно не делать. Ангиография и рентгенография с барием также выступают лишь дополнительными методами обследования.
Дифференциальная диагностика
Чтобы подтвердить диагноз, необходимо исключить другие заболевания с похожими симптомами, например язвенную болезнь, панкреатит, холецистит,
Лечение синдрома верхней брыжеечной артерии (синдрома Уилки)
Методы лечения зависят от степени тяжести синдрома и индивидуальных особенностей пациента.
Если болезнь протекает в лёгкой или среднетяжёлой форме, сначала назначают консервативную терапию. В первую очередь пациенту рекомендуют изменить образ жизни, в особенности питание. Необходимо избегать переедания, питаться небольшими порциями, исключив жирную и тяжёлую пищу.
Если смена образа жизни не помогла, следующим этапом является введение трубки (назоеюнальный зонд) через нос в тощую кишку, которая обеспечивает адекватное количество калорий и жидкости, необходимых человеку. Целью такого лечения является увеличение веса и восстановление жировой прослойки брыжейки, которая не даёт сосудам сдавливать ДПК.
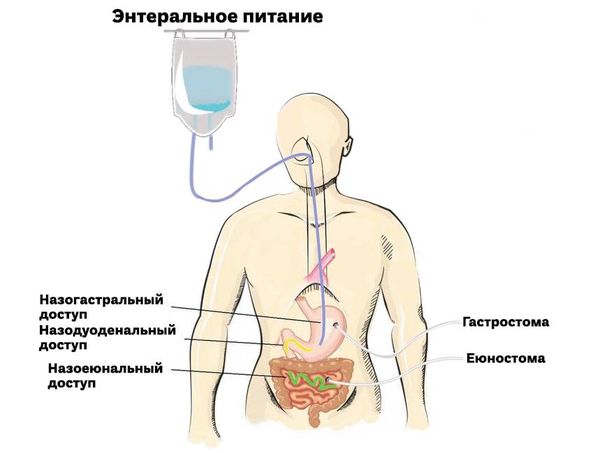
Виды зондов для энтерального питания
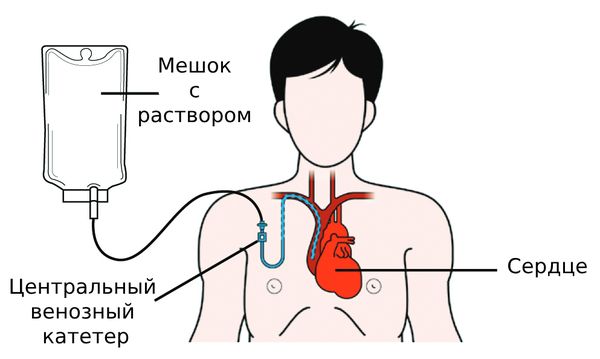
Полное парентеральное питание
Однако, если консервативные меры и психологическая поддержка не дают результата в течение 6–8 недель (пациент испытывает сильную боль и не может принимать пищу привычным образом без зонда), проводят операцию [6][7][11].
Хирургическое лечение
Операцию при СВБА проводят:
- чтобы устранить причины непроходимости ДПК;
- сохранить оптимальные условия для проходимости ДПК или исключить её из процесса пищеварения;
- нормализовать работу органов, связанных с ДПК (печени, поджелудочной железы и желудка) [18].
Существует несколько методов хирургического лечения СВБА:
- дуоденоеюностомия — создание анастомоза между ДПК и тощей кишкой для обхода зоны компрессии, т. е. эти участки кишки сначала разъединяют, чтобы вывести из-под сосудов, а потом соединяют их перед артерией;
- операция Стронга — рассечение связки Трейтца;
транспозиция ВБА в нижний отдел аорты — относительно новая методика, поэтому сведений о её эффективности пока нет [17].
Эти операции проводят как открытым, так и закрытым (эндоскопическим) способом. В первом случае пациенту разрезают живот, а во втором — делают небольшие отверстия под видеоконтролем. Более предпочтительным вариантом является эндоскопический способ, так как после него восстановление протекает быстрее.
Новым словом в медицине являются роботизированные операции с помощью установки Da Vinci: все манипуляции выполняет робот, в то время как хирург управляет им с помощью джойстика. Доступ к внутренним органам также осуществляется через маленькие надрезы, что снижает риск кровотечений и присоединения инфекций, а также повышает скорость восстановления пациента после операции.
Прогноз. Профилактика
Прогноз зависит от своевременности диагностики и эффективности лечения. После успешной терапии большинство пациентов возвращаются к полноценной жизни, а отсутствие лечения приводит к прогрессированию симптомов, ухудшению качества жизни и развитию осложнений [9][10].
Специфической профилактики синдрома Уилки не существует. Врачи рекомендуют придерживаться общих правил: вести здоровый образ жизни, избегать резких колебаний веса и своевременно обращаться в больницу при появлении первых подозрительных симптомов.
За дополнение статьи благодарим абдоминального хирурга Пузанова Сергея Юрьевича.
Список литературы
Левин М. Д., Аверин В. И., Дегтярев Ю. Г. Этиология и патогенез синдрома верхней брыжеечной артерии. Гипотеза // Новости хирургии. — 2023. — № 4. — С. 277–287.
Семенюков А. А., Баланюк Э. А., Воробьева В. О., Нуднов Н. В. Диагностические «подводные камни» у пациентов с аортомезентериальной компрессией двенадцатиперстной кишки // Вестник рентгенологии и радиологии. — 2022. — № 1–3. — С. 50–54.
Мельниченко Ж. С., Вишнякова М. В. Компрессионные синдромы как случайные находки при многосрезовой компьютерной томографии органов брюшной полости и забрюшинного пространства // Вестник рентгенологии и радиологии. — 2018. — № 2. — С. 79–84.
Аманова М. А., Разумовский А. Ю., Смирнов А. Н. и др. Синдром верхней брыжеечной артерии (синдром Уилки) у детей, как позднее осложнение нервно-психических заболеваний // Экспериментальная и клиническая гастроэнтерология. — 2023. — № 12. — С. 199–205.
Реут А. А., Маркелов О. А., Щербатых А. В., Маркелов А. А. Артерио-мезентериальная компрессия (сообщение 1) // Байкальский медицинский журнал. — 1998. — № 1. — С. 4–10.
Ismail S., Hasan M., Aljasem M. et al. Superior mesenteric artery syndrome misdiagnosed and preceded by Helicobacter pylori-induced gastritis: a rare diagnosis with misleading features // Ann Med Surg (Lond). — 2024. — № 12. — Р. 7322–7324. ссылка
Karitnig R., Wagner D., Sucher R., Kornprat P. Wilkie's Syndrome with Successful Nonsurgical Conservative Treatment in a Young Man: A Case Report // Am J Case Rep. — 2024. — Vol. 25. — Р. e943238. ссылка
Bentahar A., El Farouki A., Gharbi K., Essarghini M. Syndrome de la pince aortomésentérique // Rev Prat. — 2024. — № 8. — Р. 876–877.ссылка
White A., Shannon K., Stewart J., Laswi M., Soliman B. A Delayed Presentation of Superior Mesenteric Artery Syndrome Treated With Robotic-Assisted Strong Procedure // Cureus. — 2024. — № 8. — Р. e67527. ссылка
Lu S. B., Guo Y. Q., Chen R. Y., Zhang Y. F. Laparoscopic Surgery for Superior Mesenteric Artery Syndrome // J Invest Surg. — 2024. — № 1. — Р. 2387524.ссылка
Oka A., Awoniyi M., Hasegawa N., Yoshida Y. et al. Superior mesenteric artery syndrome: Diagnosis and management // World J Clin Cases. — 2023. — № 15. — Р. 3369–3384. ссылка
Хамитов Ф. Ф., Маточкин Е. А., Кузубова Е. А., Бобылев А. А., Гаджмимурадов Р. У. Транспозиция верхней брыжеечной артерии при артериомезентериальной компрессии двенадцатиперстной кишки (синдром Wilkie) // Кардиология и сердечно-сосудистая хирургия. — 2023. — № 5. — С. 550–554.
Аманова М. А., Холостова В. В., Разумовский А. Ю. и др. Синдром Уилки как осложнение ошибочно диагностированной болезни Крона // Children’s medicine of the North-West. — 2024. — № 1. — С. 148–155.
Sahni P., Pal S. Surgery Annual. Volume 25. — Singapore: Springer, 2019. — Р. 63–90.
Земляной В. П., Сигуа Б. В., Гуржий Д. В., Семин Д. С., Никифоренко А. В., Несвит Е. М. Особенности диагностики и хирургического лечения артерио-мезентериальной компрессии двенадцатиперстной кишки // Вестник Национального медико-хирургического Центра им. Н. И. Пирогова. — 2017. — № 3. — С. 146–147.
Тимербулатов Ш. В., Тимербулатов Р. С., Абдуллин А. М., Саргсян А. М. Артериомезентериальная дуоденальная компрессия // Медицинский вестник Башкортостана. — 2017. — № 4. — С. 126–133.
Хамитов Ф. Ф., Маточкин Е. А., Кузубова Е. А., Бобылев А. А., Гаджимурадов Р. У. Транспозиция верхней брыжеечной артерии при артериомезентериальной компрессии двенадцатиперстной кишки (синдром Уилки) // Кардиология и сердечно-сосудистая хирургия. — 2023. — № 5. — С. 550–554.
Сигуа Б. В., Данилов А. М., Напалков А. Н., Земляной В. П. Хроническое нарушение дуоденальной проходимости. Что должен знать хирург: учебное пособие. — СПб.: ФГБОУ ВО СЗГМУ имени И. И. Мечникова Минздрава России, 2024. — 52 с.


