Определение болезни. Причины заболевания
Синдром Пейтца — Егерса (Peutz — Jeghers syndrome) — это редкое аутосомно-доминантное генетическое заболевание, которое связано с мутацией гена STK11 [1]. Оно проявляется меланиновой пигментацией красной каймы губ и слизистой рта (в редких случаях — на ладонях, подошвах, вокруг анального отверстия и влагалища), а также доброкачественными гамартомными полипами (новообразованиями, растущими в просвет полого органа) в различных отделах желудочно-кишечного тракта (ЖКТ), в желчном и мочевом пузыре, мочеточниках и бронхах [2][4][10].
![Характерная пигментация при синдроме Пейтца — Егерса [16] Характерная пигментация при синдроме Пейтца — Егерса [16]](/media/bolezny/sindrom-pejtca-egersa/harakternaya-pigmentaciya-pri-sindrome-pyaytca-_-egersa-16_s.jpeg?dummy=1764849392868)
Характерная пигментация при синдроме Пейтца — Егерса [16]
Первые упоминания о данной патологии встречаются в журнале Lancet. В 1895 году американский врач Джозеф Коннор наблюдал за сёстрами-близнецами с пигментацией губ. Затем его исследование продолжил британский дерматолог Джонатан Хатчинсон. Впоследствии одна из сестёр в 20 лет умерла от кишечной непроходимости, а другая — в 59 лет от рака молочной железы [2]. В 1921 году Йоханнес Пейтц впервые указал на наследственную природу заболевания, а в 1949 году Гарольд Егерс с соавторами выделил ещё две основные черты болезни: полипоз и пигментацию на коже и слизистых [2].
Распространённость синдрома Пейтца — Егерса
Частота встречаемости этой болезни варьируется от 1 случая на 25 тыс. до 1 случая на 280 тыс. новорождённых. Её появление не зависит от пола [2].
Первые признаки синдрома могут возникнуть как в детском, так и в довольно зрелом возрасте (до 65 лет) [3].
Причины и факторы риска появления синдрома Пейтца — Егерса
Причиной развития этой болезни являются мутации в гене STK11, которые обычно наследуются аутосомно-доминантно, т. е. с вероятностью 50 %, но в крайне редких случаях могут возникать и спонтанно [15].

Аутосомно-доминантный тип наследования
Факторы риска, влияющие на развитие мутации в этом гене у родителей, можно разделить на две группы:
- экзогенные, т. е. внешние, например работа на вредном производстве, воздействие радиации, инфекций и вредных факторов, особенно во время беременности (в том числе некоторых лекарств);
- эндогенные, т. е. процессы и вещества, которые возникают в самом организме, в том числе с возрастом, и способствуют повреждению ДНК, что приводит к мутациям, например окислительный стресс — действие активных форм кислорода на клетки.
Симптомы синдрома Пейтца — Егерса
Признаками синдрома Пейтца — Егерса являются лентиго (гиперпигментация) на теле и полипы на слизистых оболочках различных органов.
![Полипы в разных органах при синдроме Пейтца — Егерса [16] Полипы в разных органах при синдроме Пейтца — Егерса [16]](/media/bolezny/sindrom-pejtca-egersa/polipy-v-raznyh-organah-pri-sindrome-pyaytca-_-egersa-16.svg?dummy=1764849430101)
Полипы в разных органах при синдроме Пейтца — Егерса [16]
Также у пациентов могут быть:
- общее недомогание и слабость;
- головокружения;
- анемия (снижение показателей гемоглобина в крови);
- гипопротеинемия (снижение уровня белка в крови);
- кровотечения из полипов в ЖКТ;
- схваткообразные боли в животе (в разных местах и с разной силой);
- эпизоды жидкого стула, запоров и вздутия живота;
- выпадение полипов прямой кишки за пределы анального канала [6].
Патогенез синдрома Пейтца — Егерса
Механизм развития этого синдрома связан с поломкой в гене STK11 (также известен как ген LKB1), который расположен в локусе 19р13.3. Эта мутация приводит к нарушению нормального клеточного цикла эпителия слизистых оболочек и формированию гамартомных полипов [8]. Этот ген отвечает за работу серн-треониновой киназы — вещества, которое подавляет развитие опухолей и контролирует клеточный цикл, в том числе апоптоз (запрограммированную гибель клетки). В результате нарушения его активности клетки начинают быстро расти и бесконтрольно делиться, в особенности в ЖКТ, что приводит к образованию и росту гамартомных полипов.
При синдроме Пейтца — Егерса выявляют различные изменения в гене STK11. К основным из них относятся:
- Мутации сайта-сплайсинга — нарушения в участках гена, которые отвечают за правильное «сшивание» РНК (сплайсинг). Может привести к созданию неправильного белка или его отсутствию.
- Делеции — удаление части гена. В случае крупной делеции удаляются большие участки или даже целый ген, что полностью нарушает его функцию.
- Миссенс-мутации — замена одного нуклеотида, из-за чего в белке появляется «неправильная» аминокислота. Может снизить или изменить функцию белка.
- Нонсенс-мутации — замена нуклеотида, которая создаёт «стоп-кодон», преждевременно обрывая синтез белка. В результате белок STK11 становится неполноценным или совсем не образуется.
- Инсерции — вставка дополнительных нуклеотидов в ген. Может нарушить синтез или структуру белка [6].
Патологический ген, который в каком-то из поколений образовался у родителей под воздействием мутагенов, в дальнейшем наследуется по аутосомно-доминантному типу и передаётся независимо от пола.
Разовьётся ли болезнь и как она будет протекать, зависит не только от наличия мутаций в гене, но и от их количества и качества (т. е. от их типа и расположения) [15].
Классификация и стадии развития синдрома Пейтца — Егерса
Синдром Пейтца — Егерса относится к гамартомным наследственным полипозам. К синдромам с преимущественно гамартомными полипами также относятся:
- синдром Баннаяна — Райли — Рувалькабы (наследственный);
- синдром Коудена (наследственный);
- синдром ювенильного полипоза (наследственный только в 25 % случаев);
- синдром Кронкхайта — Канады (ненаследственный) [11].
Отдельной общепринятой классификации синдрома не существует, но условно его можно разделить:
- По причине развития:
- наследственный (мутация есть у родителя);
- спорадический (ген мутировал спонтанно).
- По расположению полипов:
- преимущественно поражают ЖКТ;
- находятся вне пищеварительной системы (например, в женских репродуктивных органах, поджелудочной или молочной железе).
![Гамартомные полипы в желудочно-кишечном тракте [16] Гамартомные полипы в желудочно-кишечном тракте [16]](/media/bolezny/sindrom-pejtca-egersa/gamartomnye-polipy-v-zheludochno-kishechnom-trakte-16.svg?dummy=1764849772183)
Гамартомные полипы в желудочно-кишечном тракте [16]
Осложнения синдрома Пейтца — Егерса
К наиболее частым осложнениям синдрома Пейтца — Егерса относят инвагинацию — внедрение, «вворачивание» одного участка кишки в просвет другой. Чаще это происходит с тонкой кишкой, что приводит к острой кишечной непроходимости, связанной с полипами. Для этого состояния характерны схваткообразные боли в животе, тошнота и рвота.
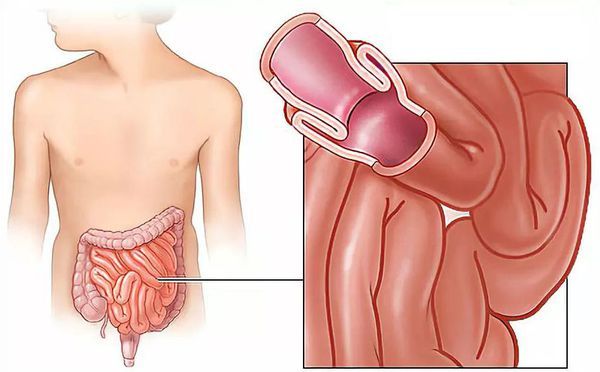
Инвагинация одной кишки в другую
Также у пациентов могут возникать желудочно-кишечные кровотечения из образований. В зависимости от протекания их делят на два вида:
- Скрытые. Их симптомы характерны для хронической анемии (малокровия): слабость, быстрая утомляемость, бледность и снижение показателей красной крови (эритроцитов и гемоглобина). В детском возрасте отмечается отставание в развитии.
- Профузные (острые). Их проявления зависят от локализации источника кровотечения:
- если в верхних отделах ЖКТ, например в желудке, — у пациента наблюдается чёрный стул («мелена»), а также резкое ухудшение состояния и падение артериального давления;
- если в нижележащих отделах — стул по типу «малинового желе», выделение кала с тёмной или алой кровью, а также общая слабость и бледность. При наличии этих жалоб пациенту необходимо экстренно обратиться за медицинской помощью.
Кроме этого, у пациентов с синдромом Пейтца — Егерса повышен риск развития онкологических болезней: он в 15 раз выше, чем в общей популяции, к 65 годам он составляет 93 %. Наблюдается такая возрастная статистика по выявлению рака:
- к 20 годам — у 1 % пациентов;
- к 60 годам — у 60–63 % пациентов;
- к 70 годам — у 81–85 % пациентов [2].
Диагностика синдрома Пейтца — Егерса
Диагностика синдрома Пейтца — Егерса начинается с выявления кожных проявлений и тщательного сбора семейного анамнеза (истории болезни). В большинстве случаев этот диагноз ставят после операций по поводу осложнений.
Так как этот синдром является наследственным, родители, у которых подтверждён диагноз, должны проявлять настороженность к здоровью детей и обязательно сообщить педиатру о наличии патологии.
Лабораторная и инструментальная диагностика
Для оценки состояния органов и систем используют различные обследования, например к лабораторным относят общий анализ крови (ОАК) — может выявить анемию, и биохимические исследования, которые показывают нарушения всасывания веществ, например снижение уровня белка.
В перечень инструментальных исследований при этом синдроме входят:
- Рентгенологические:
- МР-энтерография;
- обзорная рентгенограмма органов брюшной полости с и без контрастного вещества;
- компьютерная томография (КТ) с контрастированием органов брюшной полости.
- Эндоскопические:
- фиброгастродуоденоскопия (ФГДС) — оценивает состояние верхних отделов ЖКТ;
- колоноскопия — оценивает состояние прямой и толстой кишки;
- видеокапсульная эндоскопия и баллонная энтероскопия — оценивают состояние тонкой кишки.
Все вышеперечисленные инструментальные методы позволяют выявить наличие полипов в различных отделах ЖКТ, а также их применяют при осложнениях.
Видеокапсульная эндоскопия заключается в глотании одноразовой капсулы с камерой, которая позволяет за 10–12 часов осмотреть всю кишку, при этом пациент может спокойно заниматься своими делами. По мере прохождения по всему ЖКТ камера передаёт порядка нескольких десятков тысяч снимков. Этот метод имеет как преимущества в виде безболезненного проведения, так и недостатки — при видеокапсульной эндоскопии нельзя удалить новообразования, провести их биопсию или остановить кровотечение. Также обследование затруднено в раннем детском возрасте, так как могут возникнуть проблемы с глотанием капсулы. Стоит отметить, что существует риск застревания капсулы, что может спровоцировать развитие острой кишечной непроходимости и стать показанием к экстренной операции. Поэтому при появлении резкой боли в животе нужно сразу же связаться с врачом и вызвать скорую помощь.
Этот метод финансово затратен из-за расходного материала в виде высокотехнологичной одноразовой видеокапсулы, однако для исследования тонкой кишки пока нет альтернативных исследований, которые могли бы дать такой же достоверный результат.

Видеокапсульная эндоскопия
Баллонная энтероскопия даёт возможность не только рассмотреть части тонкой кишки изнутри, но и сразу остановить кровотечение, удалить полипы и провести биопсию — забор материала для гистологии (исследования тканей под микроскопом), которая обычно показывает характерные для гамартомных полипов изменения, в частности древовидноветвящиеся пучки гладкомышечных волокон. Эту процедуру могут проводить не только через рот (как ФГДС), но и со стороны заднего прохода (как колоноскопию), так как из-за анатомических особенностей не всегда удаётся полностью обследовать кишку перорально. К недостаткам такой процедуры можно отнести необходимость госпитализации в стационар и длительную седацию при энтероскопии сразу через разные доступы [7].
Решение о проведении эндоскопических обследований принимают в индивидуальном порядке.
Генетическое тестирование
Молекулярно-генетическое обследование в большинстве случаев позволяет выявить патогенные варианты в гене STK11. Однако этот метод дорогостоящий, поэтому доступен не всем пациентам. Характер мутации в этом гене ещё изучают, в процессе исследований выявляют новые формы, что позволяет прогнозировать течение болезни. По данным Европейского общества детской гастроэнтерологии, гепатологии и нутрициологии, пациентам рекомендуют его проводить детям и юношам при наличии гиперпигментации лица, губ и слизистой ротовой полости [12].
Лечение синдрома Пейтца — Егерса
Из-за разнообразия симптомов и возрастных отличий пациентов лечение синдрома Пейтца — Егерса подбирают индивидуально. Этим занимаются педиатр, дерматолог, хирург, гастроэнтеролог, генетик и эндоскопист.
Вся медицинская помощь направлена на раннюю диагностику болезни, что позволяет своевременно профилактировать осложнения, оказывать необходимую терапию и тщательно наблюдать за состоянием в динамике с учётом высокого риска развития онкологических патологий [6].
Специфической медикаментозной терапии не существует. При анемии пациентам могут назначить препараты Железа. Также с помощью лекарств могут корректировать водно-электролитные нарушения и дефицит белка.
Гиперпигментацию не лечат, так как она никак физически не беспокоит, не несёт прямой угрозы для жизни и скорее является маркером, который помогает заподозрить болезнь. Известны случаи, когда участки гиперпигментации исчезали самостоятельно.
Развитие эндоскопической и анестезиологической помощи позволяет проводить малоинвазивные операции (с минимальным вмешательством) по удалению новообразований в ЖКТ. При острой хирургической патологии на фоне осложнений (например, инвагинации кишки, острой кишечной непроходимости и желудочно-кишечного кровотечения) проводят экстренные лапароскопические или классические лапаротомные операции, т. е. вмешательства осуществляют через небольшие проколы или разрез на животе.
Прогноз. Профилактика
Прогноз при синдроме Пейтца — Егерса зависит от своевременности диагностики и степени мутации гена STK11, которая влияет на разнообразие проявлений.
Меланиновая пигментация на характерных участках наблюдается у 85–100 % пациентов и до появления первых жалоб, связанных с ростом полипов. Поэтому при её возникновении важно сразу же обратиться к врачу, чтобы поставить точный диагноз [6].
Ранняя диагностика заболевания улучшает прогноз, так как позволяет врачам проводить плановое лечение. При поздних обращениях у пациентов могут возникать различные состояния, которые затрудняют оказание необходимой помощи (например, анемия, снижение уровня белка в крови, электролитные нарушения и т. д.).
Развитие эндоскопии позволило добиться лучших результатов в лечении синдрома Пейтца — Егерса. Так, по данным исследований турецкого хирурга Мустафы Онцела и его соавторов, после удаления всех полипов в ЖКТ пациентам на протяжении 21 года удалось избежать полостной операции [6].
Также прогнозы улучшает диспансерное наблюдение и скрининг, которые позволяют выявить онкологический процесс на ранней стадии. Сейчас не существует общепринятой схемы скрининга. По данным зарубежных учёных, ФГДС и колоноскопию рекомендуют проводить раз в год, чтобы наблюдать за состоянием полипов [13].
Потенциал их озлокачествления на данный момент не доказан. Однако риск появления онкопатологий у пациентов с синдромом Пейтца — Егерса выше, чем у здоровых людей. Часто они развиваются в тонкой и толстой кишке, желудке, поджелудочной железе и в лёгких. У женщин поражаются органы репродуктивной системы (молочная железа, яичники, шейка и тело матки), а у мужчин — яички (возникает клеточная опухоль Сертоли). Средний возраст появления онкологических болезней — 28–59 лет [4].
О прогнозах развития онкологических болезней можно судить по исследованию британского генетика-онколога Нил Хирл и его соавторов: у 96 из 419 пациентов диагностировали злокачественные опухоли. Самыми распространёнными были опухоли пищеварительной системы: гастроэзофагеальные опухоли, рак толстой и тонкой кишки, а также рак поджелудочной железы. Согласно исследованию, возрастная статистика была следующей:
- 30 лет — в 1 % случаев;
- 40 лет — в 9 % случаев;
- 50 лет — в 15 % случаев;
- 60 лет — в 33 % случаев [5].
Точное прогнозирование течения этого синдрома крайне затруднительно, каждый случай рассматривают индивидуально.
Профилактика синдрома Пейтца — Егерса
Специфической профилактики не существует. Однако, если взрослый пациент знает о болезни, при планировании беременности он должен пройти генетическое тестирование и проконсультироваться со специалистом, чтобы оценить риск передачи мутации ребёнку. К мерам профилактики также можно отнести пренатальную (в случае ЭКО ещё и преимплантационную) генетическую диагностику для выявления мутации у плода.
Так как мутации в гене могут возникнуть под влиянием различным факторов, рекомендуется их избегать. Для этого желательно:
- вести здоровый образ жизни;
- соблюдать технику безопасности на вредных производствах;
- вовремя лечить инфекции;
- избегать воздействия вредных факторов во время беременности.
Список литературы
Азнауров В. Г., Кармазановский Г. Г., Ибрагимов А. С., Курбанмагомедова З. А. Синдром Пейтца — Егерса с точки зрения рентгенолога и врача-эндоскописта // Лучевая диагностика и терапия. — 2023. — Т. 14, № 1. — С. 82–88.
Таганов А. В., Тамразова О. Б., Молочков А. В. и др. Синдром Пейтца — Егерса в детской дерматологической практике // Российский вестник перинатологии и педиатрии. — 2021. — Т. 66, № 2. — С. 123–129.
Genetics Home Reference. Peutz — Jeghers syndrome // National Institutes of Health.
Савельева Т. А., Пикунов Д. Ю., Кузьминов А. М., Цуканов А. С. Синдром Пейтца — Егерса: что стало известно за 125 лет изучения? (обзор литературы) // Колопроктология. — 2021. — Т. 20, № 2. — С. 85–96.
Hearle N., Schumacher V., Menko F. H., Olschwang S. et al. Frequency and spectrum of cancers in the Peutz — Jeghers syndrome // Clin Cancer Res. — 2006. — Vol. 12, № 10. — P. 3209–3215.ссылка
Савельева Т. А., Пономаренко А. А., Шелыгин Ю. А., Кузьминов А. М. и др. Течение и клинические проявления синдрома Пейтца — Егерса в российской популяции // Терапевтический архив. — 2023. — Т. 95, № 2. — С. 145–151.
Кортиева А. Т., Крушельницкий В. С., Габриэль С. А., Дынько В. Ю. и др. Баллонная энтероскопия: современный взгляд на проблему // Эндоскопическая хирургия. — 2024. — Т. 30, № 2. — С. 85–89.
Белышева Т. С., Наседкина Т. В., Валиев Т. Т., Матинян Н. В. и др. Синдром Пейтца — Егерса: мультидисциплинарный подход в диагностике на примере клинического случая // РЖДГиО. — 2021. — № 4. — С. 95–102.
Белышева Т. С., Наседкина Т. В., Валиев Т. Т., Шарапова Е. В. и др. Роль генетического тестирования и комплексного эндоскопического обследования в дифференциальной диагностике наследственных полипов у пациентов детского и юношеского возраста: десятилетний опыт клиники // Вопросы современной педиатрии. — 2023. — Т. 22, № 4. — С. 331–342.
Филлипс Р. К. С. Колоректальная хирургия / пер. с англ. под редакцией акад. РАМН Г. И. Воробьева. — М.: ГЭОТАР-Медиа, 2009. — 352 с.
Gaillard F., Sharma R., Kumar S. et al. Polyposis syndromes // Radiopaedia. — 2025.
Wagner A., Aretz S., Auranen A., Bruno M. J. et al. The Management of Peutz–Jeghers Syndrome: European Hereditary Tumour Group (EHTG) Guideline // J Clin Med. — 2021. — Vol. 10, № 3. — P. 473.ссылка
Shaver K., Surani S. Peutz — Jeghers Syndrome: A Comprehensive Review of Genetics, Clinical Features, and Management Approaches // Cureus. — 2024. — Vol. 16, № 4.ссылка
Ткачук Е. А., Семинский И. Ж. Классификация наследственных заболеваний (лекция) // Байкальский медицинский журнал. — 2023. — Т. 2, № 2. — С. 77–86.
Sherman S., Menon G., Krishnamurthy K. Peutz — Jeghers Syndrome // StatPearls. — 2025.ссылка
Klimkowski S., Ibrahim M., Ibarra Rovira J. J., Elshikh M. et al. Peutz-Jeghers Syndrome and the Role of Imaging: Pathophysiology, Diagnosis, and Associated Cancers // Cancers (Basel). — 2021. — Vol. 13, № 20.ссылка

