Определение болезни. Причины заболевания
Синдром Лайелла (Lyell's syndrome), или токсический эпидермальный некролиз (ТЭН) — это тяжёлое, жизнеугрожающее поражение кожи и слизистых, которое чаще всего бывает проявлением лекарственной гиперчувствительности. ТЭН рассматривается вместе с синдромом Стивенса — Джонсона (ССД), так как они имеют единый механизм развития и представляют собой разные степени тяжести (или фенотипы) одного и того же патологического процесса [15].
![Диффузно-красное поражение кожи при синдроме Лайелла [22] (нажмите на изображение, чтобы увидеть его) Диффузно-красное поражение кожи при синдроме Лайелла [22] (нажмите на изображение, чтобы увидеть его)](/media/bolezny/sindrom-layella/diffuzno-krasnoe-porazhenie-kozhi-pri-sindrome-layella-22-nazhmite-na-izobrazhenie-chtoby-uvidet-ego_s.jpeg?dummy=1764237893386)
Диффузно-красное поражение кожи при синдроме Лайелла [22] (нажмите на изображение, чтобы увидеть его)
При ТЭН и ССД происходит массивное отслоение эпидермиса и мукозит — поражение слизистых оболочек (чаще всего ротоглотки, глаз и гениталий). Болезнь сопровождается тяжёлыми системными осложнениями (например, респираторным дистресс-синдромом, сепсисом, т. е. заражением крови, и др.). Основное различие между синдромами заключается в обширности десквамации (отслоения) кожи.
Впервые ТЭН описал выдающийся шотландский дерматолог А. Лайелл в 1956 году, назвав его «сыпью, напоминающей ожог кожи» [1]. Синдром Лайелла встречается редко: 1,9 случаев на миллион взрослых в год [5].
Причины синдрома Лайелла
Чаще всего ТЭН развивается из-за предшествующего приёма антибиотиков (Сульфаниламида, Хлорамфеникола, Пенициллина и хинолонов), противоэпилептических средств ( Карбамазепина, Фенитоина, Вальпроата, Ламотриджина и барбитуратов, например Фенобарбитала), нестероидных противовоспалительных препаратов (оксикамов, например Пироксикама), противовирусных препаратов (Осельтамивира, Абакавира, Невирапина), Аллопуринола и Сульфасалазина [3][20].
В ряде случаев ТЭН связан с некоторыми заболеваниями, например микоплазменной пневмонией, гепатитом А, ВИЧ, вирусом герпеса человека 7-го типа, злокачественными новообразованиями и COVID-19 [4][20].
Однако точно определить, что привело к развитию ТЭН (бактерия, вирус, воспаление или сопутствующий приём лекарств), затруднительно.
Симптомы синдрома Лайелла
ТЭН начинается после двух-трёхдневного продромального периода (перед развитием основных признаков болезни), для которого характерны следующие симптомы в различных сочетаниях:
- лихорадка;
- головная боль;
- ринит;
- миалгия (боль в мышцах);
- артралгия (боль в суставах);
- поражения слизистых оболочек: эритема (покраснение), эрозия (повреждение) и боль;
- тошнота и рвота;
- диарея;
- болезненное глотание;
- чувство песка/жжения в глазах.
Первыми проявлениями на коже обычно становятся характерные мишeнeвидныe (кольцевые) элементы и пурпурные пятна. Сначала эти высыпания появляются в верхней части туловища, плечах и лице, а также бёдрах. По мере развития заболевания кожные изменения распространяются на остальные участки тела, включая дистальные (нижние) отделы рук и ног, особенно ладони и подошвы [15].
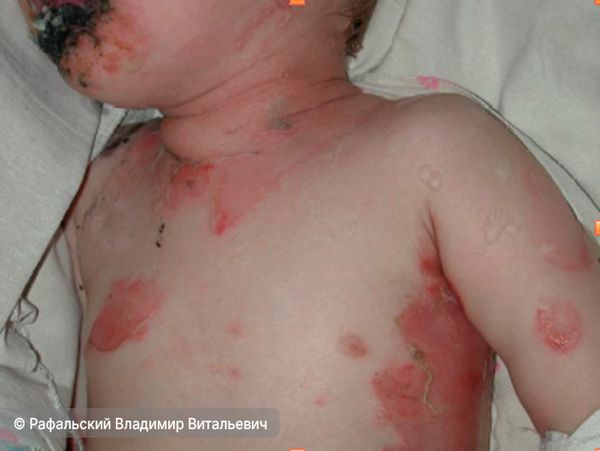
Мишеневидные элементы на руках, выраженные поражения слизистых (нажмите на изображение, чтобы увидеть его)
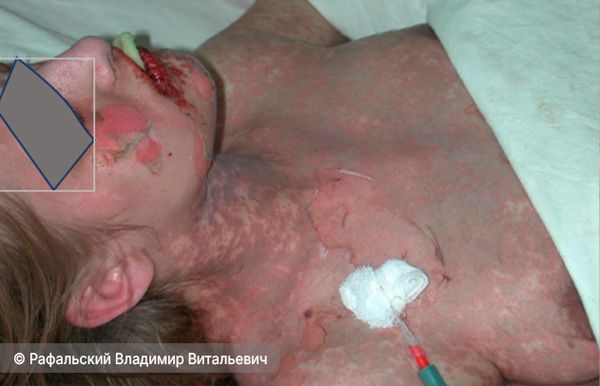
Ранними характерными признаками ТЭН являются гиперестезия (повышенная чувствительность) и болезненность кожи. Эти симптомы служат важным клиническим сигналом, поскольку могут говорить о развитии некролиза (отмирания) эпидермиса (верхнего слоя кожи). Кожа в поражённых зонах крайне чувствительна — малейшее давление или касание провоцирует её отслаивание (симптом Никольского) [7][8][15]. У большинства пациентов развивается диффузно-красное (сплошным пятном) поражение кожи с пузырями, возникающими из-за отмирания эпидермиса. По мере прогрессирования некролиза обнажаются обширные участки дермы (среднего слоя кожи). Они интенсивно экссудируют (пропотевают) плазму, подвержены вторичному инфицированию и повышенной кровоточивости. После отторжения некротических масс остаются болезненные эрозивные очаги с характерной ярко-красной блестящей поверхностью [15].
Поражение слизистых оболочек протекает особенно тяжело. Во рту могут возникнуть болезненные эрозии, покрытые геморрагическими (кровянистыми) корками. В 80 % случаев наблюдается поражение конъюнктивы глаза с риском развития язв роговицы и переднего увеита (воспаления внутри глаза).
![Поражение кожи, глаз и рта при синдроме Лайелла [14] Поражение кожи, глаз и рта при синдроме Лайелла [14]](/media/bolezny/sindrom-layella/porazhenie-kozhi-glaz-i-rta-pri-sindrome-layella-14_s.jpeg?dummy=1763542132999)
Поражение кожи, глаз и рта при синдроме Лайелла [14]
Системные проявления включают поражение респираторного тракта (у 25 % пациентов), что говорит о возможном неблагоприятном прогнозе. Оно может привести к развитию бронхообструктивного синдрома с мучительным кашлем и нарастающей одышкой, пневмонии, отёка лёгких и тяжёлой гипоксии.
У пациента может быть поражён урогенитальный тракт, что проявляется уретритом (воспалением мочеиспускательного канала) и фимозом (сужением крайней плоти) у мужчин или образованием синехий половых губ, т. е. их сращением, у женщин. Иногда в патологический процесс вовлекаются почки и печень, из-за чего развиваются гломерулонефрит и токсический гепатит, что существенно ухудшает прогноз заболевания. Реже отмечается патология желудочно-кишечной системы [7][8].
Патогенез синдрома Лайелла
Точный механизм возникновения болезни до конца не ясен [16].
Согласно одной из гипотез, ключевую роль может играть нарушение метаболизма лекарственных средств (например, накопление реактивных метаболитов из-за их недостаточного выведения). У предрасположенных к этому людей происходит цитотоксическая реакция кератиноцитов (клеток кожи) на лекарственные антигены, т. е. лекарство воспринимается как чужеродный агент.
Цитотоксические Т-лимфоциты и естественные клетки-киллеры (NK-клетки), которые реагируют на препарат, атакуют кератиноциты, что приводит к их к гибели (апоптозу) [14]. Ключевыми посредниками в этом процессе выступают медиаторы воспаления: молекулы Fas-лиганды, перфорин-гранзимовая система, а также гранулизин. Одновременно выбрасывается много воспалительных цитокинов, включая фактор некроза опухоли-α и интерферон-γ, что ещё больше усиливает разрушение. Т-клетки могут уничтожать кератиноциты как напрямую, так и опосредованно, путём хемотаксиса (активного движения клеток) в очаг поражения других клеток [7].
Этот механизм объясняет стремительное развитие и крайне тяжёлое течение ТЭН. В результате эпидермис отслаивается большими пластами, образуются пузыри, формируются обширные эрозии, теряется барьерная функция кожи и увеличивается риск развития сепсиса и водно-электролитных нарушений [19].
Отслаивание кожи при синдроме Лайелла (нажмите на изображение, чтобы увидеть его)
Классификация и стадии развития синдрома Лайелла
В зависимости от размера отслойки эпидермиса выделяют ТЭН или ССД. ТЭH обычно охватывает более 30 % общей площади поверхности тела (ППТ), тогда как CCД поражает менее 10 % [2]. Если поражено от 10 до 30 % ППТ, говорят о перекрёстном синдроме CCД/ТЭH [7].
Глазные повреждения при CCД/ТЭH проявляются различной степенью тяжести, прогрессируя от лёгких до тяжёлых форм [17]:
- Лёгкие: изолированный отёк век и кожи вокруг глаз, инъекции сосудов конъюнктивы (покраснение глаз), возможно возникновение хемоза (выраженного отёка конъюнктивы).
- Средней тяжести: мембранозный конъюнктивит с образованием фибринозных плёнок на слизистой оболочке, эпителиальные дефекты (эрозии) роговицы, единичные язвы и инфильтраты (скопление воспалительных клеток) роговицы без признаков перфорации (сквозного повреждения).
- Тяжёлые: формирование симблефарона (патологического сращения между конъюнктивой века и глазным яблоком), при котором развиваются стойкие, плохо заживающие дефекты роговичного эпителия и рубцовое укорочение конъюнктивальных сводов. Это значительно ограничивает подвижность глаза.
Стадии синдрома Лайелла
Большинство случаев ССД/ТЭН развиваются спустя 4 недели после начала применения причинно-значимого лекарственного препарата [6][20]. Острая фаза длится 8–12 дней, в течение которой поражения кожи и слизистых быстро распространяются. У 30 % пациентов процесс развивается за 1–3 дня, начиная с поражения слизистых оболочек и доходя до отслойки эпидермиса [7]. При благоприятном течении ТЭН повреждения кожи обычно заживают в течение 2 недель, слизистые оболочки восстанавливаются дольше [8].
![Благоприятный исход синдрома Лайелла. Остаточная пигментация [23] Благоприятный исход синдрома Лайелла. Остаточная пигментация [23]](/media/bolezny/sindrom-layella/blagopriyatnyy-ishod-sindroma-layella-ostatochnaya-pigmentaciya-23_s.jpeg?dummy=1763538450064)
Благоприятный исход синдрома Лайелла. Остаточная пигментация [23]
Осложнения синдрома Лайелла
Основной причиной смерти у пациентов с ТЭН являются инфекционные осложнения: сепсис, бактериемия (бактерии в кровотоке), пневмония, катетеро-ассоциированная инфекция. Открытая поверхность кожи позволяет размножаться бактериям, что увеличивает риск инфицирования и нарушения реэпителизации (заживления) [18]. Инфекции регистрируются у 85 % пациентов с ССД/ТЭН, а сепсис является наиболее частой причиной смерти [15].
Другими потенциальными смертельными осложнениями являются респираторный дистресс-синдром у взрослых, тромбоэмболия лёгочной артерии, почечная и сердечная недостаточность, а также желудочно-кишечное кровотечение [9].
У 70 % пациентов с ТЭН отмечаются поражения слизистых мочеполовой системы, что приводит к эрозиям наружных половых органов, дизурии (расстройству мочеиспускания), гематурии (крови в моче), задержке мочи, стенозу (сужению) отделов мочеполовой системы, рубцам, фимозу, кровотечениям и бесплодию [18].
Болевой синдром при ТЭH усугубляется физическим воздействием (т. е. любым прикосновением), медицинскими процедурами и перевязками.
Диагностика синдрома Лайелла
Развитие любых проявлений, характерных для ССД/ТЭН, требует немедленного обращения за врачебной помощью к профильным специалистам: дерматологам или аллергологам. Напомним, что к таким признакам относятся красно-фиолетовые пятна, похожие на ожоги, пузыри с последующим отслоением кожи, «мишеневидные» высыпания, поражения слизистых и болезненность кожи (даже при лёгком прикосновении).
Сочетание высыпаний с лихорадкой и другими общими симптомами, особенно после приёма лекарств (антибиотиков, нестероидных противовоспалительных или противосудорожных препаратов), требует немедленного вызова скорой помощи или обращения в приёмное отделение стационара.
Диагноз ТЭН выставляется на основании характерной клинической картины, т. е. во время осмотра, и может подтверждаться гистологическим анализом (изучением под микроскопом) поражённых участков кожи.
Лабораторная и инструментальная диагностика
Для проведения гистологического исследования сначала выполняют биопсию кожи, т. е. берут образец поражённого участка. Под микроскопом будут видны выраженные изменения эпидермиса: внутри клеток базального слоя (самого глубокого слоя эпидермиса) появляются пузыри и клетки гибнут, из-за чего верхний слой отслаивается и под ним образуются субэпидермальные пузыри. Патологический процесс может распространяться на потовые протоки и волосяные фолликулы. В дерме при этом обычно воспаление слабое: вокруг кровеносных сосудов скапливаются лимфоциты и гистиоциты, тогда как эозинофилы встречаются крайне редко и в малом количестве.

Биопсия кожи
Специфических анализов крови для диагностики ТЭН нет. Тем не менее, как правило проводится базовый набор лабораторных исследований, включающий общий анализ крови с определением СОЭ (скорости оседания эритроцитов), исследования свёртывающей системы, основные биохимические показатели и исследование электролитов крови. Эти анализы необходимы для планирования поддерживающей терапии, выявления органной недостаточности и оценки общего прогноза.
Из наиболее распространённых изменений в крови при ТЭН являются нарушения, типичные для анемии (снижение количества эритроцитов и уровня гемоглобина) и лимфопении (снижение количества лимфоцитов). Однако наличие нейтропении (снижение количества нейтрофилов) говорит о неблагоприятном прогнозе [20]. При необходимости проводят бактериологическое исследование крови и поражённой кожи для исключения инфекционных осложнений или коррекции антимикробной терапии [7].
Чтобы выявить осложнения, рекомендуется использовать лучевые методы исследования, например рентгенограмму органов грудной клетки в случаях поражения лёгких или подозрения на него.
Особая трудность в диагностике ТЭН — понять, у пациента возникло первичное системное поражение (т. е. когда болезнь поражает и кожу, и весь организм) или уже вторичные осложнения наложились на поражение кожи.
Например, для сепсиса характерны: лихорадка, полиорганная недостаточность, электролитные нарушения, изменение нормального объёма циркулирующей крови, а также неспецифические сдвиги в показателях в крови, связанные с системной воспалительной реакцией.
При истинном системном поражении отмечаются массивные субэпидермальные кровоизлияния, отложения гемосидерина (железосодержащего пигмента), а также тотальный некроз эпидермиса с его отслоением, что сопровождается удивительно скудной воспалительной реакцией. Эта особенность подчёркивает уникальный механизм развития заболевания, при котором преобладают некротические процессы над классическими воспалительными изменениями [15].
Дифференциальный диагноз
ТЭН необходимо отличать от схожих заболеваний: лекарственных экзантем, ССД, других буллёзных дерматозов (пузырчатки обыкновенной, мукозного мембранозного пемфигоида, буллёзного пемфигоида, паранеопластического пемфигоида, буллёзной системной красной волчанки, линейного IgA буллёзного дерматоза), синдрома «ошпаренной кожи» у детей (развивается при стафилококковом поражении кожи) [15].
Лечение синдрома Лайелла
При подозрении на ТЭH следует как можно быстрее отменить лекарство, которое могло стать причиной развития синдрома [15].
Пациенты с большой площадью поражения кожи (> 10 % ППТ) должны госпитализироваться в отделения интенсивной терапии для оказания неотложной помощи и специализированного ухода [15]. Чем быстрее начато лечение, тем лучше исход заболевания.
При госпитализации к первоочередным мероприятиям относят:
- внутривенное введение лечебных растворов;
- установка назожелудочного зонда (через нос) при невозможности питания через рот;
- установка мочевого катетера при поражении слизистых мочеполовой системы.

Питание через назожелудочный зонд
Оптимальными условиями для лечебных мероприятий при ТЭH являются барьерный уход, например помещение пациентов в асептическую палату или блок, и использование специальной противоожоговой кровати [15].
К основным группам мероприятий, необходимым при лечении, относят:
- Уход за кожей, предотвращение потери жидкости, поддержание терморегуляции пациента, профилактика инфицирования и минимизация риска образования рубцов.
- Ежедневное обследование на наличие признаков присоединившейся инфекции, таких как лихорадка, усиление боли, ухудшение общего самочувствия, а также повышенное количество нейтрофилов или высокий уровень С-реактивного белка в анализах. При подозрении на инфекцию необходимо проводить соответствующие бактериологические исследования. Антимикробную терапию назначают с учётом результатов анализов и особенностей антибиотикограммы. Наиболее значимыми бактериями-возбудителями инфекций у пациентов с ТЭH являются Staphylococcus aureus, представители рода Enterobacterales и Pseudomonas aeruginosa.
- Купирование болевого синдрома.
- Проведение антикоагулянтной терапии, чтобы избежать закупорки сосудов тромбами, так как пациенты с ТЭН имеют повышенный риск венозной тромбоэмболии. Рекомендованы инъекции низкомолекулярного гепарина 5000 МЕ внутривенно.
- Обследование офтальмолога и лечение поражений органов зрения.
- Лечение и профилактика поражений слизистых полости рта.
- Выявление и терапия поражений урогенитального тракта.
- Коррекция водно-солевого баланса.
- Питание и профилактика стрессовых язв желудка и двенадцатиперстной кишки [15]. Как правило, пациенту назначают ингибиторы протонной помпы (Омепразол, Пантопразол и т. д.).
Применение некоторых лекарств и методов лечения при ТЭН остаётся предметом спора. Однако существуют исследования, показавшие эффективность комбинированной терапии парентеральными (внутривенными и внутримышечными) формами глюкокортикоидов и внутривенных иммуноглобулинов. Допускается дополнительное назначение одного из иммуносупрессантов (Циклоспорина или ингибитора ФНО-альфа), а также проведение плазмафереза (очищения крови) [15]. Применение Циклоспорина может сократить длительность активной фазы заболевания (в некоторых случаях на 2–3 дня) и потенциально снизить летальность [14].
Прогноз. Профилактика
Для ТЭН характерен высокий уровень смертности — 15–50 %, в то время как для ССД — 1–5 % [12][24].
Факторы риска смерти при CCД/ТЭH:
- увеличение поражения кожи;
- задержка перевода в специализированное отделение (ожоговое или реанимационное-анестезиологическое);
- пожилой возраст пациента;
- развитие септицемии (тяжёлой формы сепсиса), стойкой нейтропении (более 5 дней), а также гипоальбуминемии (уровень альбумина ниже 20 г/л) [15].
Разработана специальная шкала SCORTEN для прогнозирования уровня смертности при ТЭН. SCORTEN содержит 7 независимых характеристик, оцениваемых в первые 24 часа с момента поступления в больницу [11].
Профилактика синдрома Лайелла
Точного способа предсказать развитие ТЭН у конкретного человека из-за определённого препарата не существует.
Пациентам, перенёсших ТЭН, необходимо избегать использования лекарства, вызвавшего развитие подобной реакции, а также любого препарата, сходного по химическому составу или механизму действия [13]. Также необходимо ограничить нахождение на солнце или использовать солнцезащитные крема, чтобы предовтратить пигментацию.
Установлены генетические маркеры, при которых ТЭН на отдельные лекарства возникает чаще. В частности, выявление аллеля HLA-B*15:02 резко (в 17–1357 раз) повышает риск реакции на ароматические противосудорожные препараты (Карбамазепин, Окскарбазепин) у людей европейского и азиатского происхождения. Таким образом, генотипирование HLA-B может быть рекомендовано перед назначением Фосфенитоина, Фенитоина, Окскарбазепина и Карбамазепина. Выявление аллеля HLA-B*57:01 предсказывает кожную гиперчувствительность к Абакавиру (реакцию, сходную с ССД/ТЭН) [21].
Чтобы снизить риск развития ССД/ТЭН, также следует:
- не принимать лекарства без назначения врача;
- сообщать специалистам о реакциях на какие-либо препараты;
- как можно раньше обратиться к врачу, если после начала приёма нового лекарства появляются сыпь, покраснение кожи, волдыри, боль во рту или глазах.
Список литературы
Lyell A. Toxic epidermal necrolysis: an eruption resembling scalding of the skin // Br J Dermatol. — 1956. — Vol. 68, № 11. — P. 355–361.ссылка
Pejčić A. V. Stevens-Johnson syndrome and toxic epidermal necrolysis associated with the use of macrolide antibiotics: a review of published cases // Int J Dermatol. — 2021. — Vol. 60, № 1. — P. 12–24.ссылка
Mockenhaupt M., Viboud C., Dunant A. et al. Stevens-Johnson syndrome and toxic epidermal necrolysis: assessment of medication risks with emphasis on recently marketed drugs. The EuroSCAR-study // J Invest Dermatol. — 2008. — Vol. 128, № 1. — P. 35–44.ссылка
Narang I., Panthagani A. P., Lewis M., Chohan B. et al. COVID-19-induced toxic epidermal necrolysis // Clin Exp Dermatol. — 2021. — Vol. 46, № 5. — P. 927–929.ссылка
Hsu D. Y., Brieva J., Silverberg N. B., Silverberg J. I. et al. Morbidity and Mortality of Stevens-Johnson Syndrome and Toxic Epidermal Necrolysis in United States Adults // J Invest Dermatol. — 2016. — Vol. 136, № 7. — P. 1387–1397.ссылка
Roujeau J. C., Kelly J. P., Naldi L., Rzany B. et al. Medication use and the risk of Stevens-Johnson syndrome or toxic epidermal necrolysis // N Engl J Med. — 1995. — Vol. 333, № 24. — P. 1600–1607.ссылка
Повзун А. С., Крылов К. М., Крылов П. К., Фурман И. Б. и др. Токсический эпидермальный некролиз: проблемы диагностики и терапии // Вестник интенсивной терапии имени А. И. Салтанова. — 2017. — № 2. — С. 66–72.
Pereira F. A., Mudgil A. V., Rosmarin D. M. Toxic epidermal necrolysis // J Am Acad Dermatol. — 2007. — Vol. 56, № 2. — P. 181–200.ссылка
Mukasa Y., Craven N. Management of toxic epidermal necrolysis and related syndromes // Postgrad Med J. — 2008. — Vol. 84, № 988. — P. 60–65.ссылка
Wolkenstein P. E., Roujeau J. C., Revuz J. Drug-induced toxic epidermal necrolysis // Clin Dermatol. — 1998. — Vol. 16, № 3. — P. 399–408.ссылка
Bastuji-Garin S., Fouchard N., Bertocchi M., Roujeau J. C. et al. SCORTEN: a severity-of-illness score for toxic epidermal necrolysis // J Invest Dermatol. — 2000. — Vol. 115, № 2. — P. 149–153.ссылка
Letko E., Papaliodis D. N., Papaliodis G. N., Daoud Y. J. et al. Stevens-Johnson syndrome and toxic epidermal necrolysis: a review of the literature // Ann Allergy Asthma Immunol. — 2005. — Vol. 94, № 4. — P. 419–436.ссылка
Lam A., Randhawa I., Klaustermeyer W. Cephalosporin induced toxic epidermal necrolysis and subsequent penicillin drug exanthem // Allergol Int. — 2008. — Vol. 57, № 3. — P. 281–284.ссылка
Benedetti J. Syndrome de Stevens-Johnson et nécrolyse épidermique toxique // Le manuel MSD. — 2024.
Фомина Д. С., Проценко Д. Н., Плавунов Н. Ф., Потекаев Н. Н. и др. Синдром Стивенса — Джонсона/Лайелла у взрослых: диагностика, маршрутизация, правила ведения, лечения, реабилитация: учебно-методические рекомендации / под общ. ред. М. А. Лысенко. — М.: ГБУЗ «ГКБ № 52 ДЗМ», 2022. — 71 с.
Дюбкова Т. П., Жерносек В. Ф. Синдром Стивенса — Джонсона — токсический эпидермальный некролиз у детей: монография. — Минск: РИВШ, 2013. — 205 с.
Hasegawa A., Abe R. Recent advances in managing and understanding Stevens-Johnson syndrome and toxic epidermal necrolysis // F1000Res. — 2020. — Vol. 9.ссылка
Lee H. Y., Walsh S. A., Creamer D. Long-term complications of Stevens-Johnson syndrome/toxic epidermal necrolysis (SJS/TEN): the spectrum of chronic problems in patients who survive an episode of SJS/TEN necessitates multidisciplinary follow-up // Br J Dermatol. — 2017. — Vol. 177, № 4. — P. 924–935.ссылка
Harr T., French L. E. Toxic epidermal necrolysis and Stevens-Johnson syndrome // Orphanet J Rare Dis. — 2010. — Vol. 5. ссылка
Labib A., Milroy C. Toxic Epidermal Necrolysis // StatPearls. — 2025.ссылка
Shah H., Parisi R., Mukherjee E., Phillips E. J. et al. Update on Stevens–Johnson Syndrome and Toxic Epidermal Necrolysis: Diagnosis and Management // Am J Clin Dermatol. — 2024. — Vol. 25, № 6. — P. 891–908.ссылка
Попова Д. А., Вознесенский С. Л., Соболева З. А. Токсический эпидермальный некролиз (синдром Лайелла) у пациента с ВИЧ-инфекцией // Эпидемиология и инфекционные болезни. — Т. 25, № 4. — 2020. — С. 174–182.
Бабушкин А. Э., Исрафилова Г. З., Саитова Г. Р. Случай развития синдрома Лайела у пациента после вакцинации по поводу коронавирусной инфекции COVID-19 // Точка зрения. Восток — Запад. — 2022. — № 1. — С. 68–74.
Van Nispen C., Long B., Koyfman A. High risk and low prevalence diseases: Stevens Johnson syndrome and toxic epidermal necrolysis // Am J Emerg Med. — 2024. — Vol. 81. — P. 16–22.

