Определение болезни. Причины заболевания
Синдром Бадда — Киари (Budd — Chiari syndrome) — это редкое опасное заболевание, при котором нарушается нормальный отток крови из печени. При этом поражение может возникать на любом уровне: от самых мелких вен внутри печени до крупной нижней полой вены, которая собирает кровь от всей нижней половины тела, включая ноги, органы малого таза и брюшной полости. В тяжёлых случаях это состояние приводит к печёночной недостаточности [1][11].
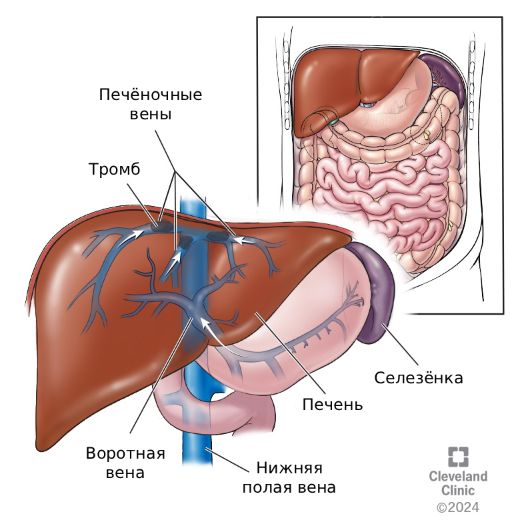
Синдром Бадда — Киари
В 1845 году английский врач Джордж Бадд впервые описал трёх пациентов, которых одновременно беспокоили сильные боли в животе, резкое увеличение печени и живота из-за скопления в нём жидкости (асцита). В ходе исследований учёный выяснил, что эти симптомы были связаны с закупоркой печёночных вен.
Спустя почти 50 лет, в 1899 году, австрийский патологоанатом Ганс Киари подробно изучил изменения в тканях печени при этой болезни под микроскопом. После этого заболевание стали называть в честь обоих учёных — синдромом Бадда — Киари [11].
В международной литературе используют только один термин — синдром Бадда — Киари. Но в России могут встретиться 2 понятия — болезнь и синдром:
- болезнь Бадда — Киари (или первичный синдром) — патологический процесс начинается непосредственно в самих венах печени из-за их воспаления, сужения или врождённого неправильного развития;
- синдром Бадда — Киари (вторичный) — отток крови нарушается на фоне другого заболевания или состояния, не связанного напрямую с венами печени.
Такое разделение официально закреплено в российских клинических рекомендациях 2025 года [2][3].
Причины развития синдрома Бадда — Киари
К основным причинам относятся:
- гематологические заболевания — мутация Лейдена, пароксизмальная ночная гемоглобинурия, состояния, связанные с нарушением свёртываемости крови, например антифосфолипидный синдром и дефицит антитромбина III, а также миелопролиферативные болезни (группа хронических раковых заболеваний крови), такие как полицитемия;
- онкологические заболевания — опухоли, которые прорастают в просвет печёночных сосудов;
- беременность — иногда выступает самостоятельным провоцирующим фактором, однако механизм развития болезни в этом случае до сих пор неизвестен;
- воспалительные болезни кишечника — язвенный колит, болезнь Крона, идиопатический колит и др.;
- ревматологические патологии — болезнь Бехчета и пр.;
- инфекционные заболевания — новая коронавирусная инфекция, амёбиаз и т. д.;
- некоторые лекарственные препараты — оральные контрацептивы, гормональная стимуляция перед ЭКО (экстракорпоральным оплодотворением);
- врождённые континентальные аномалии — в странах Юго-Восточной Азии и Южной Африки распространён врождённый феномен — мембранозная обструкция (закупорка) нижней полой вены, которая возникает на этапе эмбриогенза (развития плода) и, вероятно, носит генетический характер;
- цирроз печени — в этом случае синдром Бадда — Киари является вторичным состоянием, однако иногда именно он провоцирует развитие цирроза, поэтому важно провести комплексный диагностический поиск, чтобы выявить точную причину возникновения этого заболевания.
В редких случаях установить причину развития синдрома Бадда — Киари не удаётся, т. е. заболевание считается идиопатическим [2].
Симптомы синдрома Бадда — Киари
Клинические проявления часто разнообразны и могут также указывать на другие состояния. Из-за этого сразу поставить правильный диагноз бывает сложно. Например, к начальным неспецифическим симптомам можно отнести постоянную усталость и слабость, одышку без видимой причины, сбои менструального цикла у женщин, трудности с зачатием или повторяющиеся самопроизвольные аборты [11].
В этих случаях первичное невынашивание часто связано с проблемами со свёртыванием крови, что может быть первым признаком синдрома Бадда — Киари. Поэтому важно провести дополнительное обследование, чтобы не пропустить заболевание и вовремя начать лечение.
Зачастую симптомы зависят от скорости развития и тяжести болезни, а также от местоположения обструкции (уровня поражения) [12]. У большинства пациентов наблюдается классическая триада проявлений, которые определил Джордж Бадд ещё в XIX веке: сильная боль в животе, заметное увеличение печени, из-за чего живот становится твёрдым и большим в верхней части, а также асцит.

Асцит
На фоне нарушения кровотока в воротной вене, которая несёт кровь от кишечника и селезёнки в печень, развивается так называемая портальная гипертензия. При ней давление в венах повышается, что приводит:
- к увеличению селезёнки вместе с печенью;
- ещё большему асциту;
- вздутию живота;
- заметному расширению вены на передней стенке живота;
- характерному рисунку вокруг пупка («голова медузы»);
- расширению вен внутри пищевода.
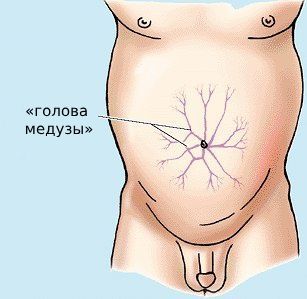
«Голова медузы»
Почти всегда страдает и самая большая вена тела — нижняя полая вена. Когда она перекрыта или сужена, возникают проблемы с ногами: появляется варикозное расширение вен, периодическое онемение, боль в голенях и бёдрах, которая может отдавать в пах, ягодицы и низ живота, потемнение кожи (гиперпигментация) и долго не заживающие язвы на коже ног [12].
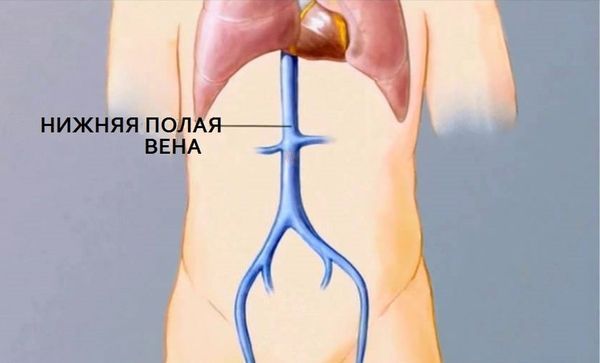
Нижняя полая вена
Кроме того, течение синдрома может быть острым и хроническим.
При острой форме симптомы появляются внезапно, буквально за несколько недель, на фоне полного здоровья. Часто это случается во время беременности [2]. Некоторые авторы также выделяют молниеносную (фульминантную) — крайне редкую, быстро прогрессирующую форму, без признаков улучшения. Это необратимое состояние с очень плохим прогнозом и высокой смертностью [1].
Чаще всего встречается хроническая форма. В этом случае болезнь развивается медленно: месяцами и даже годами. Сначала человек может замечать только отёки и периодическое онемение в ногах, а также нарушения менструального цикла. Яркие и тяжёлые проявления (сильная боль в животе, огромный живот из-за асцита, резкая слабость) приходят гораздо позже [11].
Патогенез синдрома Бадда — Киари
Заболевание начинается с нарушения нормального оттока крови из печени обратно в общее кровообращение из-за сужения или закупорки вен. Обструкция сосудов может быть вызвана врождёнными особенностями их строения, заболеваниями крови, онкологическими болезнями, беременностью и т. д.
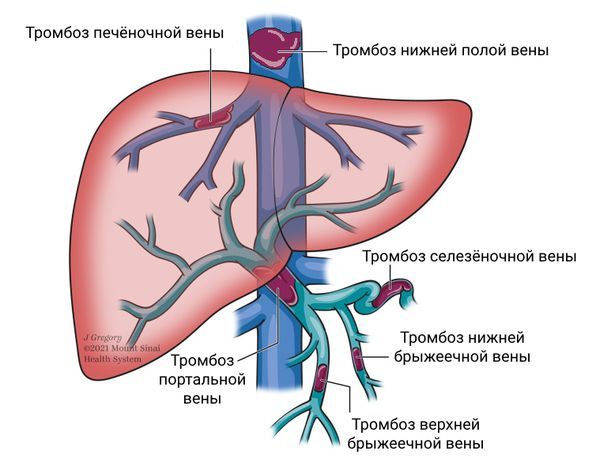
Тромбоз вен
Из-за такой закупорки кровь в печени застаивается, т. е. развивается постгепатический блок. Давление в венах печени резко повышается, и возникает портальная гипертензия. Печень перестаёт нормально работать: её клетки не получают достаточно питания и кислорода, поэтому орган не может полноценно очищать кровь от вредных веществ. В результате ткани печени повреждаются, их структуры спадают и замещаются рубцовой (соединительной) тканью. Этот рубцовый процесс необратим: повреждённые участки печени уже не восстанавливаются.
Так формируется застойный, или постколлапционный, цирроз, который проходит две основные стадии:
- стадия компенсации — печень ещё справляется со своими задачами, несмотря на изменения, при раннем обнаружении и правильном лечении человек может прожить 10 лет и дольше;
- стадия декомпенсации — печень уже не может нормально работать, появляются тяжёлые осложнения, например асцит, кровотечения из вен пищевода и желудка, печёночная энцефалопатия и др., на этой стадии продолжительность жизни обычно составляет от нескольких месяцев до 3 лет [1][4].
Классификация и стадии развития синдрома Бадда — Киари
В своей практике врачи используют несколько удобных классификаций, которые помогают определить характер болезни и понять, где именно возникла проблема.
По течению заболевание может быть:
- Острым — развивается очень быстро, от нескольких дней до 12 недель. Начало внезапное и тяжёлое, симптомы появляются резко и быстро нарастают. Часто напоминает острый гастроэнтерит или холецистит, так как пациента беспокоит периодическая рвота, небольшая температура (37,0–37,9 °C) и сильные боли в верхней части живота и в подреберье. Через несколько дней живот быстро увеличивается из-за скопления жидкости. Если происходит закупоривание всех крупных печёночных вен, развивается тромбоз мезентериальных сосудов (артерий и вен, которые снабжают кровью кишечник и другие органы брюшной полости).
- Хроническим — самый частый вариант. Болезнь развивается медленно, от 12 недель до нескольких лет. Сначала увеличивается печень, потом постепенно присоединяются боли в правом подреберье. При наступлении осложнений также появляется асцит [8].
- Латентным (скрытым) — патологический процесс протекает незаметно и не имеет выраженных симптомов, т. е. заболевание обнаруживают уже при наличии осложнений. Точный временной промежуток течения установить обычно невозможно [1].
По месту возникновения патологии синдром Бадда — Киари делят на 3 типа:
- I тип — закупорка нижней полой вены и вторичное сдавление или закупорка печёночных вен;
- II тип — закупорка крупных печёночных вен (основных вен, которые выносят кровь из печени);
- III тип — поражение мелких вен внутри самой печени (это состояние ещё называют веноокклюзионной болезнью) [14].
Осложнения синдрома Бадда — Киари
У людей с синдромом Бадда — Киари довольно часто возникают серьёзные осложнения, также характерные для цирроза печени. К самым опасным относятся:
- тяжёлая (декомпенсированная) печёночная недостаточность — состояние, при котором печень почти полностью перестаёт справляться со своими задачами;
- желудочно-кишечные кровотечения — истечение крови в просвет пищевода, желудка или кишечника из повреждённых сосудов;
- воспаление брюшины — сопровождается присоединением тяжёлой инфекции (перитонита и сепсиса);
- тромбоэмболия — закупорка сосудов тромбами в разных частях тела;
- острая почечная недостаточность — резкое снижение работоспособности почек;
- массивный асцит — скопление в животе огромного количества жидкости, которое удаляют в ходе специальной процедуры — парацентеза.
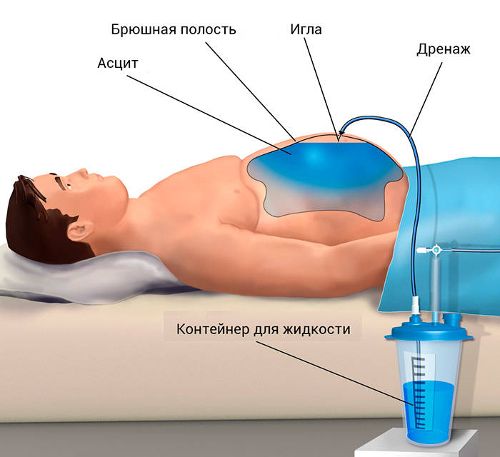
Парацентез
Кроме того, при хроническом течении болезни существует риск развития рака печени (гепатоцеллюлярной карциномы). Поэтому у всех пациентов регулярно проверяют уровень альфа-фетопротеина, повышение которого может указывать на начало злокачественного процесса [13][14].
Диагностика синдрома Бадда — Киари
Диагностика начинается с осмотра и беседы с врачом, после чего специалист назначает необходимые лабораторные и инструментальные исследования.
Сначала врач ощупывает живот, чтобы определить размер печени. Дополнительным характерным признаком синдрома является расширение вен живота, которые образуют своеобразный рисунок («голову медузы»).
Далее пациент делает биохимический анализ крови. Особое внимание обращают на следующие показатели:
- аспартатаминотрансферазу и аланинаминотрансферазу (АСТ и АЛТ) — ферменты печени, сильное повышение которых указывает на повреждение органа и развитие недостаточности;
- билирубин (все его формы), гамма-глутамилтранспептидазу (ГГТП) и щелочную фосфатазу (ЩФ) — эти показатели растут на фоне застоя желчи (холестаза) [14][15].
Инструментальная диагностика
К основным методам относятся:
- Рентгенография — на снимках видно скопление жидкости в животе (асцит), заметное увеличение хвостатой доли печени (центральной её части, которая кровоснабжается отдельно), уменьшение и истончение остальных долей, а также расширение обходных вен (коллатералей), которые организм создаёт, чтобы кровь могла обойти заблокированные участки.
- Ультразвуковое исследование (УЗИ) брюшной полости — один из первых и самых доступных методов диагностики. Его результаты зависят от формы болезни. При остром течении обычно видны увеличенная печень и селезёнка, а также разнородная эхо-структура, при хроническом — сильно увеличенная хвостатая доля и атрофия (истончение) остальных частей печени, фокальная узловая гиперплазия (доброкачественное опухолевидное образование печени до 3 см в диаметре), утолщение стенок желчного пузыря и асцит [5][14].
- УЗИ с допплерографией (цветовое допплеровское картирование) — для синдрома Бадда — Киари характерно отсутствие или неправильное направление кровотока в печёночных венах, обратный ток крови, появление множества обходных сосудов (внутри и вне печени), гепатофугальный ток в воротной вене (кровь течёт не в печень, а от неё) и повышенное сопротивление в печёночной артерии (> 0,75). Иногда УЗИ также показывает бессимптомный или опухолевый тромб, который прорастает внутрь нижней полой вены.
- Компьютерная томография (КТ) брюшной полости — при синдроме Бадда — Киари наблюдается яркое усиление сигнала в центральной части печени, позднее и слабое усиление по периферии (создаётся контраст «флип-флап»), неоднородная («мускатная») структура печени, увеличение хвостатой доли и уменьшение остальных участков, извитые сосуды внутри печени в форме запятой («симптом запятой»), особенно при хроническом течении.
![Увеличение хвостатого ядра и крупная коллатеральная вена на КТ [15] Увеличение хвостатого ядра и крупная коллатеральная вена на КТ [15]](/media/bolezny/sindrom-badda-kiari/uvelichenie-hvostatogo-yadra-i-krupnaya-kollateralnaya-vena-na-kt-15_s.jpeg?dummy=1774350675221)
Увеличение хвостатого ядра и крупная коллатеральная вена на КТ [15]
- Печёночная венография с использованием метода цифровой субтракционной ангиографии (DSA) — исследование с введением контраста, которое способно показать полную закупорку печёночных вен и сеть мелких обходных вен, похожую на паутину.
- Эластография — современный ультразвуковой метод, с помощью которого определяют степень фиброза или начало цирроза печени.
- Биопсия печени — позволяет окончательно исключить другие болезни печени, которые могут протекать совместно с синдромом Бадда — Киари. При биопсии обычно находят участки отмирания (некроза) ткани, кровоизлияния и сильный венозный застой. Этот метод диагностики используют крайне редко [11].
Дифференциальная диагностика
Чтобы установить точный диагноз, врач исключает:
- Синдром синусоидальной обструкции — чаще возникает после трансплантации костного мозга или на фоне химиотерапии. Закупорка происходит на уровне самых мелких вен внутри печени, но крупные печёночные вены и нижняя полая вена остаются проходимыми. Это хорошо видно на УЗИ с допплерографией и обычном УЗИ органов живота.
- Правожелудочковую сердечную недостаточность — она тоже может вызывать увеличение печени, одышку, большой асцит и отёки по всему телу (анасарку). Но в этом случае застой крови вызван слабой работой сердца, а не закупоркой вен печени. На УЗИ сердца (эхокардиографии) видны признаки сердечной недостаточности, а другие исследования показывают, что печёночные и полая вена не изменены.
Лечение синдрома Бадда — Киари
Лечение этого заболевания почти всегда пожизненное. Основная его цель — предотвратить дальнейшие тромбозы, снизить давление в венах, удалить жидкость в животе и поддержать работу печени.
Консервативное лечение
Основные медикаменты, которые назначают при синдроме Бадда — Киари:
- антикоагулянты — препараты, разжижающие кровь, их назначают на всю жизнь, чтобы кровь не образовывала новые тромбы и не закупоривала вены ещё сильнее [1];
- бета-блокаторы или блокаторы кальциевых каналов — эти лекарства снижают давление в системе вен печени и воротной вены, защищают расширенные вены пищевода и желудка от разрыва и тяжёлого кровотечения;
- мочегонные препараты (диуретики) двух типов: петлевые и более мягкие — их назначают при асците (однако, если жидкость не уходит, её удаляют через прокол брюшной стенки с помощью лапароцентеза или парацентеза), для профилактики инфекций в этой жидкости врач также может назначить антибиотики, например Рифаксимин или Ципрофлоксацин [8];
- витамины группы В (особенно В1 и В12) — их принимают, чтобы предотвратить или уменьшить печёночную энцефалопатию, которая может возникать при дефиците витаминов;
- смеси аминокислот, белков и жиров (специальное питание) — помогают поддерживать нормальный уровень белка и альбумина в крови, что важно для предотвращения отёков и асцита.
Врачи подбирают терапию индивидуально, регулярно корректируют дозы препаратов и следят за состоянием пациента.
Хирургическое лечение
В последние годы всё чаще используют современные малоинвазивные процедуры, которые проводят через прокол сосуда, а не через разрез. Их применение в комплексной терапии считается перспективным методом. К таким вмешательствам относятся:
- стентирование нижней полой вены — расширение суженного участка с помощью металлического каркаса-стента;
- баллонная ангиопластика — расширение сужения при помощи баллона;
- TIPS (трансъюгулярный внутрипечёночный портосистемный шунт) — создание искусственного шунта внутри печени, который снижает давление в воротной вене и помогает крови обходить проблемные участки [5][13].

Шунтирование при TIPS
Если все перечисленные методы не помогают и состояние быстро ухудшается, пациенту могут назначить более радикальное лечение — трансплантацию печени. Однако в трансплантации могут отказать, если у человека есть тяжёлые психические расстройства, активные инфекционные заболевания и проблемы с алкоголем [2].
Прогноз. Профилактика
К сожалению, без лечения многие пациенты умирают в течение года от серьёзных осложнений. Однако своевременно начатая терапия позволяет продлить жизнь человека с таким диагнозом на 10 и более лет.
Острая форма также может иметь благоприятный прогноз: иногда пациенты полностью вылечиваются. Однако такое течение связано с более высоким риском летальности [2].
Специфической профилактики не существует, но людям, которые входят в группу риска (у которых есть гематологические, онкологические и ревматологические заболевания, воспалительные болезни кишечника, проходят длительную гормональную терапию), рекомендовано периодически делать УЗИ сосудов и КТ органов брюшной полости, чтобы вовремя выявить заболевание и начать лечение.
Список литературы
Northup P. G., Garcia-Pagan J. C., Garcia-Tsao G. et al. Vascular liver disorders, portal vein thrombosis, and procedural bleeding in patients with liver disease: 2020 practice guidance by the American Association for the Study of Liver Diseases // Hepatology. — 2021. — № 1. — P. 366–413.ссылка
Jackson W. Budd — Chiari syndrome // Merck Manual. — 2024.
Клинические рекомендации EASL: заболевания сосудов печени // J Hepatol. — 2016. — № 1. — С. 87–114.
Кулеша В. Ф. Портальная гипертензия: комплексное учебное пособие. — Благовещенск: КФХ, 2010. — 61 с.
Григорьев С. Е., Новожилов А. В. Диагностика и лечение портальной гипертензии: учебное пособие. — Иркутск: ИГМУ, 2022. — 47 с.
Гарбузенко Д. В. Патогенез портальной гипертензии при циррозе печени // Российский журнал гастроэнтерологии, гепатологии и колопроктологии. — 2002. — № 5. — С. 23–29.
Синдром Бадда — Киари у пациентки с аутоиммунным заболеванием печени: клинический случай // Gastro Gepa. — 2024.
Ивашкин В. Т., Маевская М. В., Жаркова М. С., Жигалова С. Б. и др. Клинические рекомендации Российского общества по изучению печени и Российской гастроэнтерологической ассоциации по диагностике и лечению фиброза и цирроза печени и их осложнений // Российский журнал гастроэнтерологии, гепатологии и колопроктологии. — 2021. — № 6. — С. 56–102.
Ивашкин В. Т., Маевская М. В., Павлов Ч. С. и др. Клинические рекомендации Российского общества по изучению печени и Российской гастроэнтерологической ассоциации по лечению осложнений цирроза печени // Российский журнал гастроэнтерологии, гепатологии и колопроктологии. — 2016. — № 4. — С. 71–102.
Lala V., Zubair M., Minter D. Liver function tests // StatPearls. — 2023.ссылка
Шиповский В. Н., Забадаева О. Б., Киселев Р. О. Диагностика и лечение синдрома Бадда — Киари (обзор литературы) // Ангиология и сосудистая хирургия. — 2025. — № 1. — С. 175–181.
Zu M., Xu H., Zhang Q. et al. Review of Budd — Chiari syndrome // J Interv Med. — 2020. — № 2. — P. 65–76. ссылка
Kearns C. Budd — Chiari syndrome // Radiopaedia.org. — 2025.
Hitawala A., Goosenberg E. Budd — Chiari syndrome // StatPearls. — 2025.ссылка
Budd — Chiari Syndrome // Radiology Key. [Электронный ресурс]. Дата обращения: 24.03.2026.

