Определение болезни. Причины заболевания
Сфеноидит (Sphenoiditis) — это воспаление слизистой оболочки в основной пазухе, которая расположена в теле клиновидной кости, над носоглоткой. Процесс может быть одно- и двусторонним. Другое название болезни — сфеноидальный синусит.
![Расположение основной (клиновидной) пазухи [21] Расположение основной (клиновидной) пазухи [21]](/media/bolezny/sfenoidit/raspolozhenie-osnovnoy-klinovidnoy-pazuhi-21_s_1YtvrST.jpeg?dummy=1775714642796)
Расположение основной (клиновидной) пазухи [21]
Клиновидная (основная) пазуха расположена у основания черепа. При её воспалении повышены риски осложнений, так как воспалительный процесс может перейти на расположенные рядом мозговые центры и другие важные анатомические структуры (перекрёст зрительного нерва, кавернозный синус, сонную артерию, турецкое седло с гипофизом) [1].
Распространённость сфеноидита
Сфеноидальный синусит встречается достаточно редко — составляет не более 5 % среди общего числа синуситов. Т. е. он менее распространён, чем гаймориты (воспаления верхнечелюстных пазух), этмоидиты (воспаления клеток решётчатого лабиринта) и фронтиты (воспаления лобной пазухи) [3][4]. Заболевание не зависит от пола: оно примерно одинаково часто встречается у женщин и мужчин.
Факторы риска развития сфеноидита
К факторам риска относятся:
- затяжное течение острого ринита;
- иммунодефицитные состояния;
- нарушение адекватной вентиляции и дренажной функции полости носа из-за аллергических процессов;
- деформации внутриносовых структур: искривлённая носовая перегородка, гипертрофия (увеличение) носовых раковин, буллёзная средняя носовая раковина (concha bullosa) [4][9].
Все эти состояния затрудняют доступ к пазухе, как следствие, нарушается её дренажная и вентиляционная функция, и именно это повышает риск развития сфеноидита.
Симптомы сфеноидита
Самым характерным симптомом сфеноидита является боль в затылочной области, но она может возникать не у всех пациентов. Также возможна боль в области глазницы и висков, ощущение тяжести в голове, что связано с расположением пазухи глубоко в черепе [6].
Частыми проявлениями будут местные симптомы: гиперемия (покраснение) слизистой оболочки носа, заложенность носа и затруднение носового дыхания. При этом отделяемого из носа обычно нет, так как слизь или гной из пазухи отходит в верхний носовой ход и затем стекает по задней стенке глотки. Из-за этого в гортаноглотке накапливается слизь, которая раздражает слизистую и вызывает постоянное подкашливание.

Отделы глотки
Заложенность носа может быть связана с гипертрофией (увеличением) нижних носовых раковин. В этом случае сосудосуживающие препараты не помогают, из-за этого ещё больше нарушается аэрация (вентиляция) полости носа, усиливая воспаление слизистой полости носа и зоны устья основной пазухи. Т. е. возникает замкнутый круг: сфеноидит вызывает гипертрофию раковин, которая ещё больше усугубляет воспаление в пазухе [1][9][11].
Симптоматика может зависеть от формы и длительности воспалительного процесса. Например, при изолированной форме сфеноидита (т. е. без вовлечения других пазух) симптомов может не быть или они могут быть минимальными, что затрудняет диагностику. Такая форма сфеноидита чаще всего является «случайной находкой» при проведении компьютерной или магнитно-резонансной томографии (КТ или МРТ).
Патогенез сфеноидита
Строение и объём клиновидной пазухи зависит от возраста пациента: при рождении её ещё нет, эта пазуха начинает развиваться в возрасте от 6 месяцев до 2–3 лет, по разным источникам, и полностью формируется к 18 годам [2][3][5].
В норме клиновидная пазуха пневматизирована (заполнена воздухом) и через соустье свободно сообщается с верхним носовым ходом. При воспалении слизистых оболочек около соустья (к примеру, при остром рините) происходит блок соустья, из-за чего нарушается аэрация пазухи. Это, в свою очередь, вызывает воспаление слизистой внутри пазухи.
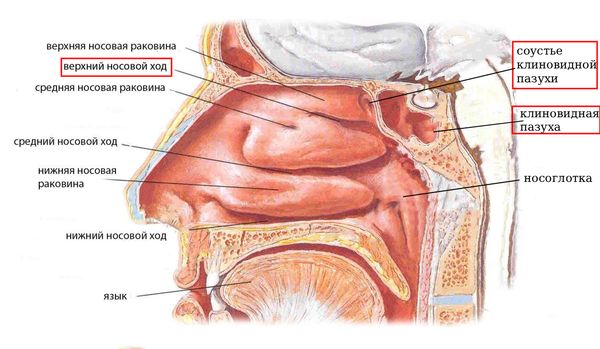
Сообщение клиновидной пазухи с верхним носовым ходом
Также воспалительный процесс может быть вызван патологической флорой в самой пазухе на фоне снижения местного и/или общего иммунитета. Самые часто выделяемые бактерии при сфеноидите — золотистый стафилококк (Staphylococcus aureus), пневмококк (Streptococcus pneumoniae), гемофильная палочка (Haemophilus influenzae), а при грибковом поражении пазухи — Аspergillus fumigatus [6][7][8][13].
Есть версия развития вирусного сфеноидита, т. е. реактивного воспаления слизистой основной пазухи на фоне ОРВИ. Однако вирусное течение заболевания может осложняться присоединением бактериального воспаления, при котором более выражены клинические проявления и требуется назначение антибактериальной терапии [19].
Важным фактором, почему сфеноидит часто переходит в хроническую форму и плохо лечится, являются биоплёнки бактерий. Это сложные структуры, которые устойчивы к антибиотикам и иммунной системе человека. Именно из-за них развивается большинство хронических инфекций, которые не поддаются лечению антибактериальными препаратами, в том числе антибиотиками «резерва» [16].
Классификация и стадии развития сфеноидита
По длительности течения сфеноидит делят на острый и хронический:
- Острый сфеноидит — протекает с выраженными клиническими проявлениями, чаще возникает как следствие острого ринита, ринофарингита и других инфекционных болезней. Если острый сфеноидит не проходит в течение 3 месяцев, то процесс становится хроническим [2].
- Хронический сфеноидит — отличается более скрытым (латентным) течением, из-за чего возникают трудности с его своевременной диагностикой и назначением адекватной терапии [1][2].
По характеру клинических проявлений выделяют две формы:
- Открытую — её характерным признаком является постназальный затёк (стекание слизи по задней стенке глотки), подкашливание и першение в горле.
- Закрытую (изолированную) — симптомы будут менее выраженными. Эта патология встречается редко: в 1–3 % случаев от числа всех поражений околоносовых пазух [1][6][9][10][14].
По распространённости сфеноидит бывает односторонним и двусторонним. Это связано с тем, что основная пазуха анатомически разделена перегородкой на две отдельные полости.
Осложнения сфеноидита
Из-за глубокого расположения клиновидной пазухи и сложностей ранней диагностики сфеноидит может приводить к тяжёлым и трудноизлечимым осложнениям. Их частота и тяжесть напрямую зависит от длительности заболевания, характера и распространённости воспалительного процесса.
Офтальмологические осложнения при сфеноидите, по данным разных авторов, выявляются в 12–15 % случаев [11]. Чаще всего воспалительный процесс затрагивает глазничный нерв (первую ветвь тройничного нерва), который находится рядом с клиновидной пазухой. При воспалении этого нерва возникает резкая боль и слезотечение.
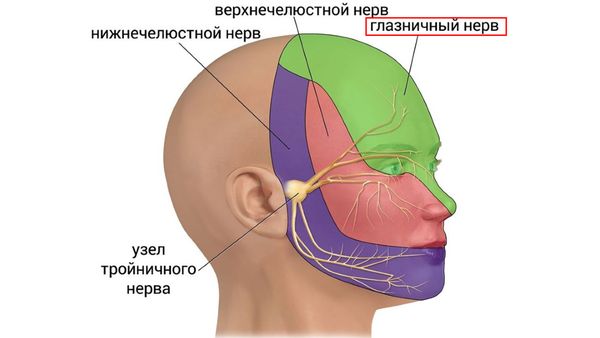
Глазничный нерв
Если присоединяется воспаление (неврит) зрительного нерва, возможна односторонняя слепота [6][11].
В 6 % случаев в процесс может вовлекаться отводящий нерв (VI пара черепно-мозговых нервов), что будет вызывать двоение в глазах [11]. Также в литературных источниках описано одновременное поражение всех глазодвигательных нервов, к ним относятся III, IV и VI пары черепно-мозговых нервов [11].
![Нервы, которые могут вовлекаться в воспалительный процесс [20] Нервы, которые могут вовлекаться в воспалительный процесс [20]](/media/bolezny/sfenoidit/nervy-kotorye-mogut-vovlekatsya-v-vospalitelnyy-process-20_s.jpeg?dummy=1775634675243)
Нервы, которые могут вовлекаться в воспалительный процесс [20]
В особо тяжёлых случаях воспаление будет затрагивать клетки решётчатого лабиринта, расположенного рядом с основной пазухой, с формированием флегмоны орбиты [1].
При сфеноидите могут возникать неврологические и астеновегетативные нарушения: нарушение сна, ухудшение памяти, потеря аппетита и повышенная раздражительность. Такие симптомы объясняются токсическим влиянием хронического очага инфекции, который находится рядом с важными структурами головного мозга — гипофизом, гипоталамусом, сосудисто-нервными структурами и т. д. [1]
Если воспаление распространяется за пределы пазухи в полость черепа, могут развиваться такие опасные осложнения, как:
- абсцесс головного мозга;
- тромбоз кавернозного синуса — закупорка тромбом крупной вены в основании черепа, может вызвать двустороннюю слепоту;
- менингит (воспаление оболочек головного мозга), в частности:
- пахименингит основания черепа — воспаление твёрдой мозговой оболочки;
- оптико-хиазмальный арахноидит — воспаление паутинной оболочки мозга в области хиазмы и внутричерепного отдела зрительных нервов.
При этом будут наблюдаться общемозговые симптомы: сонливость, утомляемость, судороги, фебрильная температура (38–39 °C), которая плохо купируется [11].
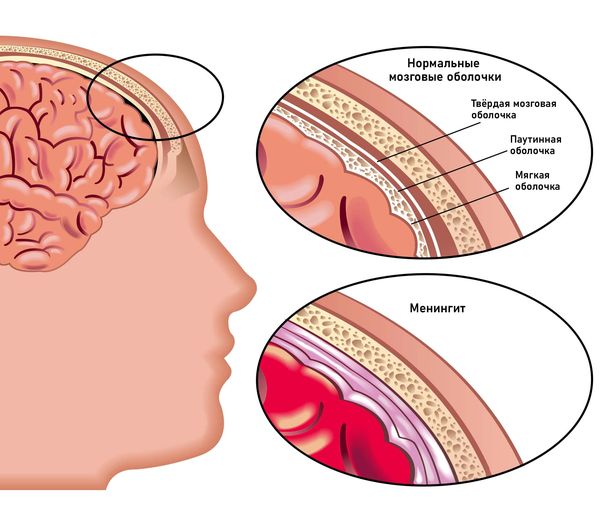
Менингит
Диагностика сфеноидита
Выявить воспаление клиновидной пазухи достаточно трудно: по некоторым данным, 78 % случаев первоначально диагностируют неправильно [11]. Это может быть связано с его редкой встречаемостью по сравнению с другими синуситами.
Кроме того, ранняя диагностика затрудняется из-за скрытого течения болезни. Пациенты часто обращаются к специалисту, когда жалобы достаточно выражены или уже есть первые признаки осложнений, такие как снижение зрения, двоение в глазах, неврологические нарушения, головокружения и др. [1] Однако благодаря развитию современных методов диагностики (таких как КТ и МРТ) эту болезнь стали выявлять намного раньше и быстрее, что позволяет начать лечение в кратчайшие сроки.
Для диагностики сфеноидита необходима консультация не только врача-оториноларинголога, но также смежных специалистов. Если есть подозрения на осложнённое течение, может потребоваться осмотр офтальмолога, невролога, нейрохирурга и психиатра [1].
Сбор жалоб, анамнеза и осмотр
Чтобы поставить правильный диагноз, врач соберёт полноценный анамнез (историю жизни и болезни). На сфеноидит может указывать боль в затылочной области, за глазницей, ощущение тяжести в голове, усиление боли в голове при наклоне головы вперёд и отсутствие отделяемого из полости носа.
Также доктор осмотрит все ЛОР-органы, сделает риноскопию (осмотр полости носа и носоглотки), в том числе при помощи жёсткого эндоскопа или фиброскопа. При сфеноидите может наблюдаться отёчность слизистой и/или отделяемое в зоне устья основной пазухи.

Риноскопия
Если после сбора анамнеза, осмотра и риноскопии возникает подозрение на сфеноидит, назначаются дополнительные инструментальные исследования: рентгенография, КТ или МРТ околоносовых пазух. Обычно сначала проводится рентгенография.
Инструментальная диагностика
Рентгенография околоносовых пазух (ОНП). Это исследование должно выполняться в правильной укладке, при которой будет хорошо видна клиновидная пазуха. Пациента ставят в носо-подбородочную проекцию, при этом его шея разогнута, подбородок и нос прижаты к стойке, рот широко открыт. Если рентгенография сделана правильно, на снимке будут видны верхнечелюстные пазухи, лобная пазуха, клетки решётчатого лабиринта и клиновидная пазуха.
Плюсом этого исследования является доступность и быстрота выполнения. Это помогает быстро исключить другие острые или хронические синуситы. Однако при рентгенографии невозможно увидеть пазуху послойно, также этот метод может быть малоинформативным при неправильной укладке пациента.
Именно поэтому «золотым стандартом» диагностики сфеноидита (как острого, так и хронического) является компьютерная томография околоносовых пазух.
КТ околоносовых пазух. Это исследование позволяет послойно оценить все структуры в трёх проекциях (фронтальной, сагиттальной и аксиальной), что является явным преимуществом по сравнению с классической рентгенографией.

Сфеноидит на КТ
МРТ околоносовых пазух. Диагностика при помощи МРТ не всегда достоверна, так как это исследование больше направлено на мягкотканные структуры. Однако если есть подозрение на внутричерепные осложнения, то предпочтение отдаётся именно МРТ-диагностике.В целом МРТ и КТ являются взаимодополняющими методами.
Лабораторная диагностика
Бактериологическое исследование (посев). Помимо инструментальной диагностики, рекомендуется сделать посев из носоглотки, чтобы определить возможных возбудителей (бактерии или грибы) и их чувствительность к антибиотикам и бактериофагам. Это исследование будет актуально при открытой форме сфеноидита, когда есть отток слизи или гноя из пазухи.
Наиболее достоверным считается посев, выполненный под контролем эндоскопа непосредственно из клиновидной пазухи, например во время хирургического вмешательства по поводу осложнений сфеноидита.
Посев помогает врачу точно выбрать нужный антибиотик, к которому бактерии чувствительны. В случае хронического течения результаты бактериологического исследования позволяют предотвратить обострения благодаря более точному лечению. Однако в большинстве случаев лечение начинают эмпирически, т. е. без предварительного посева.
Другие лабораторные исследования, такие как общий анализ крови с лейкоцитарной формулой, скорость оседания эритроцитов (СОЭ), маркеры воспаления (СРБ и т. д.), малоинформативны, так как они не позволяют понять, где именно протекает воспаление. Кроме того, при хроническом течении заболевания в анализах вообще может не быть изменений.
Для постановки окончательного диагноза обязательно необходима консультация врача-оториноларинголога, который либо подтвердит диагноз, опираясь на клинические проявления, жалобы и данные инструментальных методов, либо проведёт дифференциальную диагностику с другими заболеваниями и по необходимости назначит дообследование [4].
Дифференциальная диагностика
Если на КТ или рентгене видно полное затемнение клиновидной пазухи или есть подозрение на новообразование, врач проведёт дифференциальную диагностику, т. е. исключит другие заболевания, при которых тоже могут быть похожие признаки [15]. К таким заболеваниям относятся:
- Злокачественные новообразования из средней черепной ямки: плоскоклеточный рак и саркома основной пазухи. Эти опухоли вызывают болевой синдром, поражают структуры полости носа, орбиты и полость черепа, отличаются быстрым ростом. Заключительный диагноз ставится на основании гистологического исследования.
- Менинго-энцефалоцеле. Это грыжевое выпячивание мозгового вещества и оболочек через дефект в костях черепа, в частности в области клиновидной пазухи. Может быть врождённым или приобретённым. Для его диагностики необходимо провести высокоразрешающую МРТ.
- Ликворная фистула. Такой свищ (отверстие) в клиновидной пазухе может вызывать назальную ликворею, при которой спинномозговая жидкость (ликвор) стекает в полость носа. Чтобы подтвердить течение ликвора, выполняют лабораторные тесты (тест-полоски, цитологическое исследование отделяемого из полости носа).
- Фиброзная дисплазия. Это доброкачественное поражение структур основной пазухи, при котором нормальная кость замещается фиброзной тканью, происходит размягчение тканей и их воспаление. Диагностировать это заболевание можно при помощи КТ (по наличию разряжения костной ткани) и гистологического исследования.
- Инвертированная папиллома (переходно-клеточная папиллома). Это доброкачественная опухоль, которая составляет 0,4–7 % всех новообразований полости носа и околоносовых пазух. Диагноз устанавливается после биопсии (взятия образца ткани) с последующим гистологическим подтверждением [18].
- Аневризмы (расширения) внутренней сонной артерии. Они могут формироваться в пазухе после травм или быть спонтанными. Посттравматические аневризмы часто связаны с переломами основания черепа. Диагностику проводят при помощи ангиографии или МРТ черепа.
- Кисты пазухи: мукоцеле (киста, заполненная муцином), пиоцеле (киста, заполненная гноем). Это доброкачественные образования, которые диагностируются на основании гистологического исследования.
Лечение сфеноидита
Тактика ведения пациентов зависит от формы и длительности заболевания, а также наличия или отсутствия осложнений. Лечение может быть консервативным, хирургическим и комбинированным.
Консервативное лечение
Основа консервативного лечения — своевременное и рациональное назначение антибактериальной терапии. Также важным фактором является местная элиминационная, противовоспалительная и симптоматическая терапия: туалет (промывание) полости носа солевыми растворами, применение муколитических и сосудосуживающих препаратов, а также местных глюкокортикостероидов [14].
Острый сфеноидит достаточно хорошо поддаётся консервативному лечению, и при грамотном подборе антибактериальной терапии прогноз чаще всего благоприятный. Если эффект от проводимой антибактериальной терапии недостаточен, необходимо усилить её, опираясь на данные посева из носоглотки.
При бактериальном синусите основным препаратом обычно является Амоксициллин. Если есть риск, что бактерии устойчивы к лечению или производят особые ферменты (β-лактамазы), то назначают Амоксициллин с клавулановой кислотой (Амоксициллин/Клавуланат). По данным исследований, основные бактерии, вызывающие респираторные инфекции (в том числе пневмококк), хорошо чувствительны к этому препарату [17].
Для лечения первично установленного хронического сфеноидита также применяется местная и антибактериальная терапия. Однако, в отличие от острого процесса, он хуже поддаётся консервативному лечению, и часто терапия не даёт ожидаемого эффекта, в таких случаях следующим этапом необходимо оперативное лечение.
После окончания курса лечения как острого, так и хронического сфеноидита необходимо пройти повторное обследование:
- КТ околоносовых пазух — чтобы оценить, прошло ли воспаление;
- посев из носоглотки через 2–3 недели — чтобы проверить, исчезла ли патогенная флора.
При выявлении осложнений сфеноидита показана срочная госпитализация в стационар. Это связано с высокими рисками развития абсцесса мозга, неврологических и офтальмологических осложнений.
Хирургическое лечение
Операция при сфеноидите проводится, если консервативное лечение не помогает, болезнь прогрессирует и/или развиваются осложнения. Это относится как к изолированному процессу, так и к пансинуситу (воспалению во всех околоносовых пазухах).
По мнению некоторых авторов, операция также требуется, если подтверждён острый грибковый синусит или в пазухе образовалось мукоцеле [4].
Целью операции является санация (очищение) основной пазухи от патологического содержимого, при необходимости — введение лекарственных препаратов, а также расширение соустья в зоне сообщения пазухи и верхнего носового хода. Всё это позволяет активировать дренажную функцию и восстановить адекватную аэрацию [4]. Также операция нужна, чтобы минимизировать риск рецидива воспалительного процесса в пазухе.
Наиболее оптимально проводить хирургическое лечение под эндоскопическим контролем. Доступ в пазуху во время операции может быть разным, предпочтение отдаётся эндоскопическому, а именно:
- трансназальному — через общий носовой ход;
- транссептальному — через носовую перегородку;
- трансэтмоидальному — через клетки решётчатого лабиринта.
Эти доступы, особенно трансназальный, наименее травматичны.
![Эндоскопический доступ к клиновидной пазухе [22] Эндоскопический доступ к клиновидной пазухе [22]](/media/bolezny/sfenoidit/endoskopicheskiy-dostup-k-klinovidnoy-pazuhe-22_s.jpeg?dummy=1775731259791)
Эндоскопический доступ к клиновидной пазухе [22]
Также в практике используют внешние (открытые) доступы, при которых делают отверстие в черепе: субфронтальный, лобно-височный, субтемпоральный. Однако их применяют реже: только если необходимость глубокого очищения поражённых тканей превышает риски такой операции [9][14].
При планировании хирургического вмешательства крайне важно тщательно проанализировать результаты КТ, чтобы оценить все прилегающие структуры и снизить риск их повреждения. Однако во время операции обязательно нужно сопоставлять данные КТ с тем, что видит врач через эндоскоп. При возможности во время оперативного вмешательства рекомендуется использовать КТ-навигацию [3][9][10][12][14].
После операции все удалённые патологические ткани, в некоторых случаях непосредственно слизистая оболочка внутренних стенок пазухи, обязательно направляются на гистологическое исследование. Оно позволяет точно определить природу воспаления и исключить злокачественный процесс. Если в пазухе есть жидкость, её берут для цитологического и микробиологического исследования. Это помогает определить патогенную флору и её чувствительность к антибиотикам. При необходимости лечение корректируют в соответствии с полученными результатами.
Послеоперационный период и возможные осложнения
Через неделю после операции под местной анестезией (по показаниям — под общей) необходимо промыть пазуху. Это позволяет удалить сгустки крови и сукровичное отделяемое, накопившиеся в пазухе за это время. Если такое отделяемое останется в пазухе, есть риск повторного отёка слизистой и её воспаления, что приведёт к рецидиву процесса.
При гнойном или грибковом течении сфеноидита в послеоперационном периоде обязательно назначается антибактериальная терапия с учётом чувствительности возбудителя или противогрибковые препараты. В определённых случаях возможна только интраоперационная (непосредственно во время операции) антибиотикопрофилактика.
Через 3–6 месяцев необходимо провести инструментальный контроль — КТ околоносовых пазух, чтобы оценить состояние околоносовых пазух носа и определить, нужно ли возобновлять или продолжать консервативную терапию.
После операции на клиновидной пазухе, как и после любого другого хирургического вмешательства, есть риски осложнений. Наиболее частое — синехии (спайки) полости носа. По данным литературы, частота их встречаемости составляет до 20 % [4][9]. Синехии затрудняют носовое дыхание и нарушают аэродинамические потоки в полости носа, что в свою очередь может привести к рецидиву сфеноидита. При спайках часто требуется дополнительная операция — их иссечение, чтобы восстановить адекватное носовое дыхание, повысить аэрацию полости носа и улучшить отток слизи.
Прогноз. Профилактика
При своевременной и адекватной диагностике (в некоторых случаях с участием междисциплинарных специалистов) и соответствующей терапии прогноз обычно благоприятный.
При остром воспалительном процессе важно правильно подобрать местную и антибактериальную терапии, а также своевременно скорректировать назначенное лечение при необходимости. Если есть показания, необходима операция для дренирования и санации поражённой пазухи, что помогает быстрее устранить симптомы и снизить риски развития осложнений.
Прогноз при хроническом сфеноидите напрямую зависит от тяжести и длительности болезни, частоты рецидивов, объёмов поражения пазухи и наличия осложнений. При длительно текущем хроническом воспалении даже адекватное оперативное вмешательство не всегда приводит к полному излечению. В дальнейшем могут потребоваться повторные операции, чтобы наладить аэрацию и улучшить дренажную функцию поражённой пазухи [11]. В некоторых случаях кроме санации пазухи необходима хирургическая коррекция прилежащих анатомических структур (септопластика, вазотомия, аденотомия и т. д.).
Если в процесс вовлечены прилегающие структуры и развиваются осложнения, прогноз болезни становится менее благоприятным. Это требует обязательного (в некоторых случаях экстренного) оперативного вмешательства с привлечением мультидисциплинарной бригады хирургов. Именно комплексный подход позволяет значительно улучшить прогноз.
Рецидивы чаще всего возникают при хроническом сфеноидите: около 70 % рецидивов выявляется при полипозной и полипозно-гнойной формах воспаления, около 25 % — при кистозных формах и сформировавшемся мукоцеле. Чаще всего рецидив развивается из-за недостаточного очищения пазухи и удаления не всех патологических тканей, оболочек кисты внутри пазухи. В 5 % случаев рецидив происходит при грибковых формах поражения из-за недостаточной санации пазухи и сложностей в доставке противогрибковых препаратов в поражённую пазуху [13].
Профилактика сфеноидита
Основные методы профилактики сфеноидита:
- адекватное и своевременное лечение острых воспалительных процессов в полости носа;
- контрольные осмотры после устранения этих воспалительных процессов;
- регулярные диспансерные осмотры врачом-оториноларингологом.
Чтобы предотвратить повторное воспаление после операции, важно обеспечить хороший отток и вентиляцию пазух. Для этого в послеоперационном периоде:
- проводят элиминационную терапию (промывание полости носа солевыми растворами);
- назначают назальные глюкокортикостероиды и общеукрепляющее лечение.
Также необходимы регулярные осмотры врачом-оториноларингологом, в том числе оперировавшим хирургом.
Список литературы
Кутина А. В. Хронический сфеноидит, неврологическая симптоматика, современный подход к диагностике и лечению // Российская оториноларингология. — 2013. — № 2. — С. 62–65.
Sethi K. S., Choudhary S., Ganesan P. K. et al. Sphenoid sinus anatomical variants and pathologies: pictorial essay // Neuroradiology. — 2023. — Vol. 65, № 8. — Р. 1187–1203.ссылка
Geerinck K., Dockx M., Eloy Ph. The Sphenoid Sinus Revisited. Review Article // Ann Case Report. — 2022. — Vol. 7, № 4.
Ларин Р. А., Кузнецов С. С., Шахов А. В. Изолированные поражения клиновидной пазухи в практике регионального оториноларингологического отделения // Российская оториноларингология. — 2019. — № 2. — С. 49–56.
Нерсесян М. В., Газаль X., Попадюк В. И. Анатомические варианты строения клиновидной пазухи и типы её пневматизации // Опухоли головы и шеи. — 2025. — Т. 15, № 1. — С. 56–66.
Арустамян И. Г., Карпищенко С. А., Станчева О. А. и др. Ретробульбарная боль при изолированном сфеноидите // Медицинский совет. — 2025. — Т. 19, № 7. — С. 150–155.
Mra Z., Roach J. C., Brook A. L. Infectious and neoplastic diseases of the sphenoid sinus — a report of 10 cases // Rhinology. — 2002. — Vol. 40, № 1. — Р. 34–40.
Кочетков П. А., Ордян А. Б., Луничева А. А. К вопросу о патогенезе изолированного неинвазивного грибкового сфеноидита // Медицинский совет. — 2018. — № 8. — С. 52–57.
Карпищенко С. А., Верещагина О. Е., Арустамян И. Г., Станчева О. А. Транссептальный доступ при проведении эндоскопической сфенотомии // Вестник хирургии имени И. И. Грекова. — 2023. — Т. 182, № 4. — С. 12–19.
Ларин Р. А., Красильникова С. В., Мокеева П. П. Клинико-диагностические особенности при фенотипировании изолированного сфеноидита // Вестник оториноларингологии. — 2022. — Т. 87, № 3. — С. 92–98.
Бобылова М. Ю., Алиханов А. А., Демушкина А. А., Мельникова М. Б., Дунаевская Г. Н. Случай хронического сфеноидита с неврологическими и офтальмологическими осложнениями // Русский журнал детской неврологии. — 2012. — Т. 7, № 2. — С. 41–46.
Badran K., Tarifi A., Shatarat A. et al. Sphenoid sinus pneumatization: the good, the bad, and the beautiful // Eur Arch Otorhinolaryngol. — 2022. — Vol. 279, № 9. — Р. 4435–4441.ссылка
Ларин Р. А. Изолированные поражения клиновидной пазухи: особенности диагностики и комбинированного лечения // Ремедиум Приволжье. — 2018. — № 3. — С. 24–25.
Верещагина О. Е., Долгов О. И., Станчева О. А. Трансназальный эндоскопический подход в лечении изолированных сфеноидитов // Российская оториноларингология. — 2015. — № 1. — С. 26–29.
Ларин Р. А., Красильникова С. В., Сузаева П. П., Гурджи М. Я. Данные КТ-исследований у пациентов с различными формами изолированного сфеноидита // Российская оториноларингология. — 2021. — № 5. — С. 48–57.
Ильина Т. С., Романова Ю. М. Бактериальные биоплёнки: роль в хронических инфекционных процессах и поиск средств борьбы с ними // Молекулярная генетика, микробиология и вирусология. — 2021. — Т. 39, № 2. — С. 14–24.
Свистушкин В. М., Никифорова Г. Н., Лобачева В. В. Принципы рациональной антибиотикотерапии больных острым бактериальным риносинуситом // Доктор.Ру. — 2020. — Т. 19, № 11. — С. 42–45.
Эдже М. А., Овчинников А. Ю., Щербаков А. Ю. Инвертированная папиллома клиновидной пазухи // Российская оториноларингология. — 2020. — Т. 19, № 1. — С. 105–109.
Ревякина В. А., Агафонов А. С. Этиопатогенетическая терапия риносинуситов у детей // Эффективная фармакотерапия. Педиатрия. — 2011. — № 1. — С. 41–44.
Oculomotor nerve diagram // Quizlet. [Электронный ресурс]. Дата обращения: 08.04.2026.
Lee S., Fernandez J., Mirjalili S. A., Kirkpatrick J. Pediatric paranasal sinuses — Development, growth, pathology, & functional endoscopic sinus surgery // Clin Anat. — 2022. — Vol. 35, № 6. — P. 745–761.ссылка
Surgery to remove a pituitary tumor // UpToDate. — 2026.

