Определение болезни. Причины заболевания
Разрыв матки (Uterine Rupture) — это нарушение целостности слоёв матки, которое угрожает как жизни матери, так и плода [8].
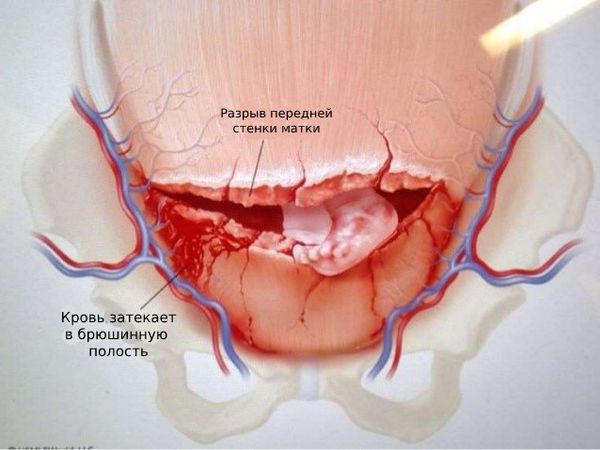
Разрыв матки
Самопроизвольный разрыв матки может быть гистопатическим и механическим, т. е. связанным и не связанным с патологией самой матки. Механический разрыв возможен только в родах, когда родоразрешению мешает физическое препятствие. Гистопатический разрыв — и в родах, и при беременности.
Распространённость разрыва матки
Это очень редкая патология. По данным Всемирной организации здравоохранения (ВОЗ), частота разрыва матки в мире на 2010 год составляет 0,05–0,31 %, при этом 9 из 10 разрывов возникают при родах, и лишь 1 — во время беременности [1].
В России на 2014 год частота разрыва матки составила 0,14 % по данным ВОЗ и 0,029 % по данным Департамента здравоохранения города Москвы [1].
В группу риска входят женщины:
- с рубцом на матке после кесарева сечения;
- многорожавшие;
- в анамнезе которых есть риск не диагностируемой перфорации (сквозного повреждения) матки и аборты, осложнённые эндометритом или повторными выскабливаниями;
- с анатомически узким тазом;
- крупным плодом;
- поперечным положением плода.
Поперечное положение плода
Факторы риска разрыва матки
По данным разных авторов, от 17 до 60 % разрывов матки происходят на фоне отягощающих факторов риска акушерского анамнеза, которые включают в себя:
- количество родов, абортов и мертворождений;
- аномалии развития у детей;
- осложнения при предыдущих родах;
- бесплодие;
- опухоли матки и яичников;
- истмико-цервикальную недостаточность (открытие шейки матки, которое приводит к родам во втором триместре);
- пороки развития матки;
- слабую сократимость матки при родах;
- перенесённые операции.
По статистике, рубец на матке имеют около 4–8 % беременных и женщин в послеродовом периоде, а каждое 3–5-е кесарево сечение — повторное [9].
Также существуют факторы риска разрыва, которые связаны с проблемами в разных слоях матки. Среди причин неполноценности миометрия выделяют:
- задержку и пороки развития матки — недостаточное количество мышечной ткани;
- осложнения после абортов — рубцы;
- осложнения при предыдущих родах;
- инфекционно-воспалительные болезни — эндометрит, вагинит, цервицит, сифилис, ВИЧ и туберкулёз.
Наиболее частыми причинами неполноценности мышечного слоя являются рубец на матке после кесарева сечения и консервативное удаление миомы.
В число причин разрыва матки также входит избыточное использование препаратов, стимулирующих мускулатуру матки, давление на дно матки при родах и неправильное выполнение акушерских операций [4].
Симптомы разрыва матки
Механический или гистопатический разрыв также может быть угрожающим, начавшимся и совершившимся (полным и неполным).
Симптомы механического разрыва матки
Угрожающий разрыв матки проявляется после излития околоплодных вод и определяется перерастяжением нижнего сегмента матки, когда нет ни разрыва матки, ни надрывов мышечной стенки.
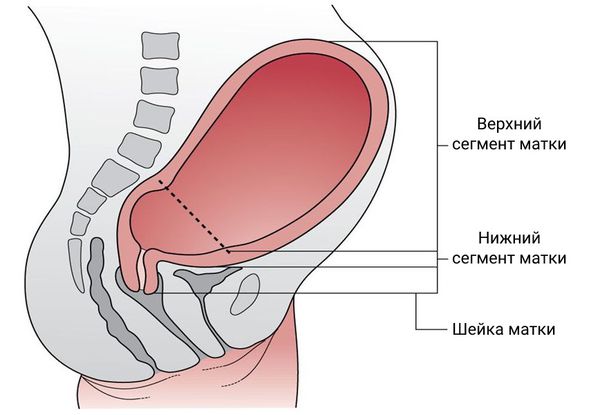
Строение матки
Для клинической картины характерны следующие симптомы:
- чрезмерно выраженная родовая деятельность — схватки становятся сильными, частыми и резко болезненными;
- матка по форме напоминает песочные часы;
- нижний сегмент матки сильно истончён и перерастянут;
- припухлость над лобком — возникает из-за отёка предпузырной клетчатки;
- затруднённое самопроизвольное мочеиспускание — после сдавливания мочевого пузыря или мочеиспускательного канала между головкой и костями таза;
- непроизвольные и безрезультативные потуги при высоко стоящей головке — голова фиксирована, стоит на одном месте и не продвигается по родовым путям;
- беспокойство роженицы во время схваток и в промежутках между ними;
- тахикардия, тахипноэ, возможно повышение температуры тела [3][5].
Симптомы начавшегося разрыва связаны с надрывом стенки матки и образованием в ней гематом. К картине угрожающего разрыва матки присоединяются новые симптомы:
- болевой шок — общее возбуждение, громкий крик, страх, боязнь смерти, жар лица, расширение зрачков, тахикардия, общая слабость, головокружение, жалобы на сильные, непрекращающиеся боли в животе;
- нарушение ритма схваток — они становятся судорожными, у роженицы появляется желание потужиться при высоко стоящей головке;
- кровянистые выделения из половых путей — служат достоверным признаком начавшегося разрыва матки;
- острая гипоксия, при которой плод слишком активно шевелится и выделяет первородный кал, либо гибель плода при родах — вследствие нарушения маточно-плацентарного кровообращения [1][3][5].
Совершившийся полный разрыв матки характеризуется разрывом всех трёх слоёв стенки матки: слизистого, мышечного и серозного. Его симптомы можно описать одной фразой выдающегося советского акушера-гинеколога Германа Гентера. По словам доктора, совершившийся полный разрыв матки «характеризуется наступлением зловещей тишины в родильном зале после многочасовых криков и беспокойного поведения роженицы» [12]. У роженицы начинается внутрибрюшное кровотечение, а также наблюдается:
- сильная режущая «кинжальная» боль в животе на высоте схватки в момент разрыва матки — женщина чувствует, будто что-то лопнуло или разорвалось, она вскрикивает и хватается за живот;
- остановка родовой деятельности — основной симптом, роженица проявляет признаки апатии, перестаёт кричать;
- безболезненное прощупывание матки, которая теряет свои очертания;
- общее ухудшение состояния — угнетение сознания, бледность, учащение пульса, снижение артериального давления, расширение зрачков, западение глазных яблок, дыхание становится поверхностным, появляются холодный пот, головокружение вплоть до потери сознания, тошнота и рвота с присоединением симптомов геморрагического шока;
- вздутие живота и симптомы раздражения брюшины;
- небольшие кровяные выделения из влагалища, так как кровь изливается в брюшную полость.
При совершившимся разрыве плод погибает, «выходит» из полости матки и определяется под кожей рядом с ней. Сердцебиение плода не выслушивается, матка становится плотной, отделившаяся плацента проникает в брюшную полость.
При совершившемся неполном разрыве матки серозный слой остаётся целым.
К числу клинических признаков, помогающих диагностировать неполный разрыв матки, относят:
- боль и вздутие живота, икоту, тошноту, рвоту, признаки раздражения брюшины (симптом Щёткина — Блюмберга, когда при быстром снятии руки с живота после надавливания в животе резко усиливается боль);
- звук, напоминающий хруст снега, при прощупывании передней брюшной стенки;
- нарастающую подбрюшинную гематому, которая определяется как мягкая опухоль;
- бледность кожи, тахикардию, помрачение сознания;
- внезапное кровотечение при отсутствии родовой деятельности;
- отсутствие сердцебиения при прощупывании плода или его частей под брюшной стенкой [1][3][5][8].
Симптомы гистопатического разрыва матки
Клиническая картина угрожающего и начавшегося разрыва разрыва матки при беременности нетипична и не имеет ярко выраженных симптомов, поэтому врачи не выделяют её. Диагноз ставят на основании анамнеза: есть неполноценный рубец от кесарева сечения, предыдущие роды длились слишком долго, был безводный промежуток более 24-х часов, после операции повысилась температура, рана брюшной стенки заживала вторичным натяжением.
Беременные также могут предъявлять жалобы на болезненность в нижних отделах живота, чувство тяжести, слабость и головокружение. Прощупывание живота вызывает боль в области послеоперационного рубца.
Более точный диагноз помогает поставить УЗИ, с помощью которого врач определяет истончение и несостоятельность рубца [1][6].
Гистопатический угрожающий разрыв матки при родах сопровождается следующими симптомами:
- тошнотой, рвотой, болью в верхней части живота (эпигастрии);
- дискоординацией и слабой родовой деятельностью после излития околоплодных вод;
- болезненностью схваток;
- беспокойством женщины;
- отсутствуем продвижения плода при полном раскрытии маточного зева.
При начавшемся разрыве в первом периоде родов в стенке матки образуется гематома, после чего матка не может расслабиться между схватками, область рубца болит при прощупывании, появляются признаки гипоксии плода и кровяные выделения из половых путей.
Для совершившегося полного разрыва характерна картина геморрагического шока: бледность кожи, потливость, снижение артериального давления вплоть до потери сознания. Разрыв приводит к гибели плода, при этом иногда схватки и потуги прекращаются не сразу, а постепенно ослабевают.
При неполном разрыве плод может родиться живым через естественные родовые пути. В таких случаях сразу после родов наблюдается асимметрия матки, сбоку от неё определяется гематома. В позднем послеродовом периоде при разрыве матки снижается артериальное давление, возникает боль в животе, снижается тонус кишечника, из-за чего отсутствуют испражнения, появляются скудные яркие кровяные выделения из влагалища [1][3][5][6].
Иногда при родах присутствуют не все описанные симптомы. Например, в случае угрожающего гистопатического или механического разрыва матки роды заканчиваются благополучно при своевременном кесаревом сечении. Однако в послеродовом периоде могут возникнуть осложнения.
Патогенез разрыва матки
Существуют две ведущие теории патогенеза разрыва матки: механическая (Л. Бандль, 1875) и гистопатическая (Я. Ф. Вербов, 1911).
Согласно механической теории, основополагающим фактором является несоответствие размеров предлежащей части плода и таза матери, например при узком тазе, опухолях малого таза, деформациях шейки матки и влагалища, крупном плоде или неправильном его положении. Когда наступает регулярная родовая деятельность, тело матки начинает активно сокращаться и нижний сегмент матки растягивается. Основная масса мышечной ткани постепенно смещается ко дну матки, и её объём в стенках нижнего сегмента матки уменьшается. Мышечная ткань постепенно истончается и чрезмерно растягивается. Плод постепенно перемещается, его головка прижимает шейку матку к стенкам таза, что ещё больше растягивает нижний сегмент матки. В нём образуется трещина, затем разрываются сосуды, в стенке возникает гематома и происходит разрыв [3].
Следуя гистопатической теории, причиной разрыва могут служить воспалительные и дегенеративные изменения в мышечном слое матки, которые возникли до беременности или во время неё. Эти изменения способствуют развитию атрофии, гибели части мышечных волокон и изменению их эластичности. В итоге маточная стенка не выдерживает повышенного внутриматочного давления при регулярных схватках [5].
В 50–60-х годах XX столетия отечественные акушеры пришли к выводу, что часто оба эти фактора сочетаются, т. е. разрыв матки происходит в результате комбинации механического препятствия при естественных родах и изменённой ткани матки.
В последнее время разрывы матки тесно связаны с послеоперационным рубцом на матке. Такие ситуации участились из-за расширения списка показаний к проведению кесарева сечения, а также увеличения числа операций на матке по поводу удаления миоматозных узлов.
Классификация и стадии развития разрыва матки
Классификацию разрыва матки предложил отечественный акушер-гинеколог Л. Персианинов в 1964 году. Он дифференцировал разрывы матки по нескольким критериям:
- времени происхождения;
- патогенетическому признаку;
- клиническому течению;
- характеру повреждения;
- анатомической локализации [12].
По времени происхождения разрыв образуется при беременности (составляет не более 10 %) или при родах (более 90 %).
По патогенетическому признаку разрыв делят на:
- Самопроизвольный:
- механический — встречается нечасто, так как несоответствие предлежащей части плода и родовых путей матери своевременно диагностируют, что является показанием к кесареву сечению;
- гистопатический — патологические изменения стенки матки отягощаются большим числом родов (более 3–4) и абортов, диагностических выскабливаний, частыми эндомиометритами, приёмом кокаина и его производных при беременности;
- механическо-гистопатический — сочетание механического препятствия и изменений стенки матки.
- Насильственный:
- травматический — происходит из-за случайно полученной травмы или после «акушерской агрессии» при родах, например наложении акушерских щипцов, операциях по разрушению мёртвого плода, запущенном поперечном положении плода и попытке его поворота, быстром извлечении плода за тазовый конец, при разогнутой головке и неполном раскрытии шейки матки, давлении на дно матки, а также при стимуляции окситоцином (особенно у многорожавших женщин с крупным плодом);
- смешанный — перерастяжение нижнего сегмента матки сопровождается внешним воздействием.
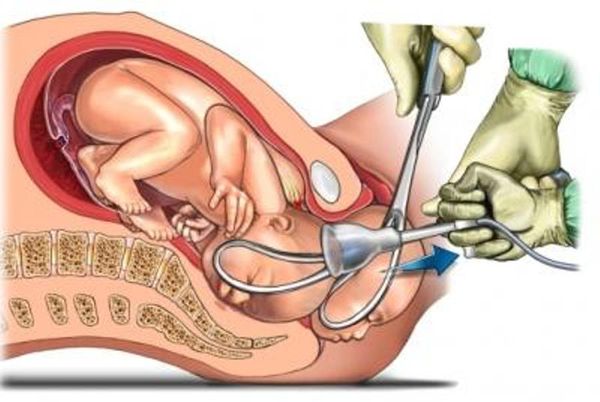
Извлечение плода щипцами
По клиническому течению разрыв бывает угрожающим, начавшимся и совершившимся.
По характеру повреждения выделяют:
- трещину (надрыв) — нарушается целостность только слизистого слоя стенки матки, симптомы при этом отсутствуют;
- неполный разрыв — разрыв слизистого и мышечного слоёв без повреждения серозного слоя, т. е. без проникновения в брюшную полость, чаще происходит в нижнем сегменте;
- полный разрыв — повреждаются все три слоя, т. е. с проникновением в брюшную полость, чаще происходит в теле матки.

Три слоя матки
По анатомической локализации разрыв может находиться:
- в дне матки;
- теле матки;
- нижнем сегменте матки;
- на уровне влагалища, когда матка отрывается от её сводов [2].
Осложнения разрыва матки
Акушерский травматизм имеет большое количество осложнений, например маточное кровотечение из-за повреждения маточных сосудов и снижения тонуса матки и последующую анемию, а также воспаление, особенно при непроникающем разрыве и гематоме околоматочного пространства. Возможно развитие геморрагического или травматического шока, которые могут привести к летальному исходу [1][6].
Диагностика разрыва матки
При выраженной клинической картине постановка диагноза не представляет сложностей. После обнаружения отклонений беременную госпитализируют в акушерский стационар, где проводят роды и оказывают специализированную высокотехнологичную помощь.
Диагностические трудности чаще возникают при неполном разрыве матки. Ведущими симптомами являются признаки геморрагического шока и снижения артериального давления.
Неполноценность стенки матки диагностируют с помощью ручного обследования, однако этому может помешать сокращение матки. Также при таком исследовании за полость матки можно ошибочно принять межсвязочное пространство, заполненное сгустками крови (встречается крайне редко). Окончательный диагноз ставят на основании УЗИ и лапароскопии.
С помощью УЗИ определяют несостоятельность рубца, в случае которого пациентку также госпитализируют.
Дополнительные методы диагностики (КТ, МРТ) в этой ситуации не применяют, так как они требуют больше времени, а после разрыва почти сразу заметно нарушается состояние матери и плода. Лабораторные обследования также не являются ведущими при постановке диагноза [5][6].
Дифференциальная диагностика
Угрожающий гистопатический разрыв при беременности важно отличить от аппендицита и почечной колики.
Острый аппендицит сопровождается тошнотой, рвотой и болью в верхней части живота. При рубце на матке и признаках острого аппендицита пациентке проводят УЗИ, с помощью которого тщательно оценивают толщину рубца на всём его протяжении.
Почечную колику часто подозревают, когда у женщины есть рубец на задней стенке матки после удаления миоматозного узла [5][6]. Для уточнения диагноза также проводят УЗИ, которое помогает выявить патологии почек, например мочекаменную болезнь.
Если у беременной нет симптомов урологической болезни, но есть рубец сзади после удаления миомы, такой пациентке, как правило, назначают кесарево сечение.
Начавшийся гистопатический разрыв матки дифференцируют с преждевременной отслойкой нормально расположенной плаценты (ПОНРП), так как для неё характерно образование гематомы в стенке матки, гипертонус, боли в животе, острая гипоксия плода, а также возможно появление кровяных выделений из половых путей. Диагноз уточняют с помощью УЗИ. Обе эти патологии являются показанием к экстренному кесареву сечению, в ходе которого диагноз устанавливают окончательно.
В некоторых случаях разрыв матки происходит с последней потугой и диагностировать его в момент выхода плода крайне сложно. Ребёнок рождается живой, без признаков асфиксии, плацента отделается самостоятельно и выделяется послед [4][5][6]. Такие случаи крайне редки и являются неблагоприятным вариантом для женщины, так как в послеродовом периоде клиническая картина разрыва невыраженная, из-за чего возникают осложнения, например массивная кровопотеря, которую не диагностируют сразу.
Лечение разрыва матки
Главная задача лечения — это стабилизировать состояние женщины и вовремя извлечь плод. Благополучный исход для матери и ребёнка наиболее вероятен, если удастся остановить кровотечение и извлечь плод за 10–37 минут. Если на всё это уходит больше времени, то исход часто оказывается неблагоприятным [6].
Как только у женщины начинаются схватки или излились воды, ей необходимо срочно ехать в роддом. Только это поможет сохранить жизнь и здоровье матери и ребёнка.
Тактика ведения беременности и родов при разрывах матки
Угрожающий разрыв матки при беременности и родах — это абсолютное показание для проведения чревосечения и кесарева сечения. Операцию проводят с обязательным применением анестезии.

Кесарево сечение
По данным различных авторов, ранее врач-акушер определял тактику при угрожающем разрыве на основе состояния плода: при живом плоде проводили кесарево сечение, а при мёртвом — плодоразрушающую операцию (краниотомию). Сейчас краниотомию не проводят из-за большого риска травмы, поэтому вне зависимости от стадии разрыва, его причины и состоянии плода, выполняют кесарево сечение.
При любой родоразрешающей операции через естественные родовые пути существует огромный риск перехода угрожающего разрыва в совершившийся [6][7][8].
При начавшемся и совершившемся разрыве матки врач выполняет немедленное чревосечение, чтобы остановить кровотечение, восстановить нормальную анатомию органов малого таза и предотвратить развитие инфекционных осложнений. Чем быстрее проходит операция, тем лучше результат: если операцию выполнили в течение первых двух часов после разрыва, смертность составляет 29 %, если позже, она увеличивается до 42 % [6]. Одновременно с операцией проводят:
- обезболивание;
- терапию шока — инфузионно-трансфузионную терапию, переливание компонентов крови и плазмы;
- коррекцию нарушения кровообращения (гемостаза).
Тактику ведения и объём операции при совершившемся разрыве определяют в зависимости от серьёзности дефекта стенки матки. Даже при самой малой возможности врач ушивает разрыв, чтобы сохранить матку и репродуктивный потенциал.
При обширных разрывах с размозжением тканей, а также при инфекции сохранить сохранить детородный орган невозможно, поэтому пациентке проводят экстирпацию или надвлагалищную ампутацию матки. Если у женщины развивается жизнеугрожающее состояние, операция проходит в несколько этапов: после остановки кровотечения делают «операционную паузу», во время которой проводят реанимационные мероприятия по борьбе с шоком.
Пациентке с неполным разрывом матки и гематомой рассекают брюшину, удаляют сгустки крови и перевязывают сосуды (накладывают лигатуры). Если найти источник кровотечения не получается, перевязывают внутреннюю подвздошную артерию. Дальнейший ход лечения (ушивание разрыва, ампутация или экстирпация матки) зависит от множества факторов: количества времени, прошедшего с момента разрыва, характера изменений стенки матки, возраста женщины и наличия инфекции [2][3][5].
При вскрытии брюшной полости с помощью кесарева сечения её внимательно обследуют и достают плод, также тщательно осматривают матку, особенно сосудистые пучки, так как часто повреждения матки находятся по боковой стенке в месте пересечения мышечных волокон. При детальном обследовании органов брюшной полости врачи обращают пристальное внимание на соседние органы (мочевой пузырь, кишечник и др.). Если они также повредились в результате насильственного разрыва и травмы, операцию проводят совместно с профильным специалистом.
Удаление матки показано в случаях продольного разрыва тела матки, при переходе разрыва на шейку матки, а также при множественных разрывах [6][7][8].
Органосохраняющее лечение
Органосохраняющая операция ограничивается иссечением краёв и ушиванием разрыва матки, что позволяет сохранить детородную функцию женщины.
Критериями для её применения являются:
- желание женщины иметь детей в будущем;
- поперечная локализация разрыва в нижнем сегменте матки;
- разрыв ограничен и не переходит на широкую связку, шейку матки или в околоматочное пространство;
- показатели кровообращения в норме, без признаков кровотечения;
- состояние матери стабильное, без угрозы жизни;
- нет признаков нарушения свёртываемости крови (клинических и/или лабораторных).
Тактику операции выбирают в соответствии с характером патологии:
- при полном разрыве матки накладывают отдельные швы (при необходимости предварительно иссекают края разрыва);
- при неполном разрыве матки сначала опорожняют гематому, затем останавливают кровотечение, тщательно осматривают место разрыва и восстанавливают целостность стенки матки;
- если разрыв матки сочетается с разрывом мочевого пузыря, его ушивают со стороны брюшной полости.
По завершению операции врачи проводят тщательный контрольный осмотр органов брюшной полости и убирают излившуюся кровь и сгустки. Завершающий этап — восстановление целостности передней брюшной стенки [6][7][8].
Прогноз. Профилактика
Прогноз зависит от тяжести патологии и объёма кровопотери. При полном разрыве матки прогноз для ребёнка, как правило, неблагоприятный, так как часто он сопровождается отслойкой плаценты.
На прогноз также влияет скорость оказания медицинской помощи. Чем быстрее врач проведёт необходимые манипуляции, тем больше у пациентки шансов на благоприятный исход.
В развитых странах риск смерти женщины при такой травме крайне низкий, однако разрыв матки сопровождается тяжёлыми акушерскими осложнениями, вызванными кровотечением и экстренными операциями, в том числе удалением матки [8]. В развивающихся странах уровень летальности при разрыве матки достигает 5–15 %, а гибель плода превышает 80 % [10].
Профилактика разрыва матки
Главной профилактической мерой остаётся своевременное обследование у врача в женской консультации. Если у женщины уже есть рубец на матке, необходимо тщательно контролировать состояние плода и рубца с помощью УЗИ. Косвенно на несостоятельность рубца и риск самопроизвольных родов может указывать боль при его пальпации и гипоксия плода по данным кардиотокографии [13].
На особом контроле должны находиться многорожавшие женщины, а также те, у кого в анамнезе есть осложнённые аборты и воспалительные болезни матки. Этой группе пациенток показана госпитализация в акушерский стационар.
Пациентки с рубцами на матке должны немедленно отправиться в роддом при следующих симптомах:
- кровянистых выделениях из половых путей;
- регулярных схватках и болевых ощущениях в области рубца;
- редких шевелениях малыша;
- головных болях, повышенном артериальном давлении, «мушках» перед глазами;
- излитии околоплодных вод.
При сложностях с быстрой транспортировкой, беременным необходимо лечь в акушерский стационар за 2–3 недели до родов.
У пациенток группы риска роды ведут под тщательным контролем состояния матки, плода, родовой деятельности и скорости продвижения головки [1][5].
Список литературы
Савельева Г. М. Акушерство: национальное руководство / под ред. Г. М. Савельевой, Г. Т. Сухих, В. Н. Серовой, В. Е. Радзинского. — 2-е издание, перераб. и доп. — М.: ГЭОТАР-Медиа, 2015. — 1080 с.
Айламазян Э. К. Акушерство: учебник, — 9-е изд., перераб. и доп. — М.: ГЭОТАР-Медиа, 2015. — 704 с.
Радзинский В. Е., Акушерство. Руководство к практическим занятиям: учебное пособие. — 5-е издание, перераб. и доп. — М.: ГЭОТАР-Медиа, 2015. — 728 с.
Четвертных В. А., Березина Е. А., Гуляева Н. И., Лебединская О. В. Общая и частная гистология. — Пермь, 2013. — 170 с.
Савельева Г. М., Шалина Р. И., Сичинава Л. Г., Панина О. Б., Курцер М. А. Акушерство: учебник. — М.: ГЭОТАР-Медиа, 2015. — 656 с.
Радзинский В. Е. Акушерская агрессия v 2.0. — М.: Status Praesens, 2017. — 872 с.
Малиновский М. С. Оперативное акушерство. — М.: Медицина, 2012. — 416 с.
Оперативное акушерство Манро Керра / под общ. ред. М. А. Курцера, пер. с англ. П. И. Медведевой. — М.: Логосфера, 2010. — 392 с.
Hofmeyr G. J., Say L., Gülmezoglu A. M. WHO systematic review of maternal mortality and morbidity: the prevalence of uterine rupture // BJOG. — 2005. — № 9. — Р. 1221–1228.ссылка
Moldenhauer J. S. Uterine Rupture // MSD Manual. — 2021.
Серов В. Н. Неотложная помощь в акушерстве и гинекологии: краткое руководство. — М.: ГЭОТАР-Медиа, 2007. — 256 с.
Руководство к практическим занятиям по акушерству: учебное пособие / под ред. В. Е. Радзинского. — М.: ГЭОТАР-Медиа, 2007. — 656 с
Российское общество акушеров-гинекологов. Послеоперационный рубец на матке, требующий предоставления медицинской помощи матери во время беременности, родов и в послеродовом периоде. — М., 2021. — 40 с.

