Определение болезни. Причины заболевания
Прогрессирующий надъядерный паралич (ПНП; Progressive supranuclear palsy) — это редкое нейродегенеративное заболевание, при котором в некоторых участках головного мозга скапливаются патологически изменённые тау-протеины (белки) [1][2]. Это приводит к постепенному разрушению нервных клеток и нарушению работы важных отделов мозга.
Другие названия болезни: синдром Стила — Ричардсона — Ольшевского, прогрессирующий надъядерный парез взора, прогрессирующая надъядерная офтальмоплегия.
Распространённость прогрессирующего надъядерного паралича
Точная частота ПНП пока неизвестна, потому что риск развития заболевания увеличивается с возрастом. Однако по данным ряда исследований, встречаемость ПНП составляет 5–18 случаев на 100 тыс. человек [2].
Мужчины и женщины болеют примерно с одинаковой частотой. Однако классическая форма болезни (так называемый синдром Ричардсона) немного чаще встречается у мужчин — соотношение примерно 1,8:1 [2].
В среднем первые симптомы появляются в возрасте от 55 до 70 лет. После начала болезни средняя продолжительность жизни, как правило, не превышает 7 лет. Самая частая причина смерти — аспирационная пневмония (воспаление лёгких из-за попадания пищи или жидкости в дыхательные пути). Другими причинами летального исхода могут стать тромбоэмболия лёгочной артерии (ТЭЛА) и нарушение дыхания, связанное с поражением нервной системы [2].
Причины развития прогрессирующего надъядерного паралича
Основная причина ПНП — накопление патологического тау-белка внутри нервных клеток (нейронов), в их отростках, а также в поддерживающих клетках мозга — астроцитах. Поэтому заболевание относится к группе так называемых таупатий [2]. При этом точный механизм развития болезни до конца не изучен.
В большинстве случаев ПНП возникает спорадически, т. е. случайно, без явной причины. Однако возможно и наличие генетической предрасположенности: в некоторых случаях учёные смогли выявить связь между развитием болезни и определённым вариантом (полиморфизмом) гена тау-белка на 17-й хромосоме [2].
Другие факторы риска, которые могли бы влиять на возникновение болезни, пока не установлены [2].
Симптомы прогрессирующего надъядерного паралича
Заподозрить ПНП на ранних стадиях, пока ещё не появились характерные симптомы (особенно парез вертикального взора — неврологическое нарушение, при котором человек не может двигать глазами вверх и/или вниз), достаточно сложно. В этот период на себя могут обратить внимание такие симптомы:
- широко открытые глаза — из-за напряжения мышц лба глазные щели пациента остаются расширенными (кажется, будто человек постоянно удивлён);
- сокращение мышц век с развитием блефароспазма — сопровождается непроизвольным стойким зажмуриванием или частым морганием, также человеку трудно открывать и закрывать глаза;
- нарушение зрения — из-за ограничения нижних полей пациент часто роняет еду с вилки на одежду (симптом мокрого галстука), испытывает трудности при подъёме или спуске по лестнице и не может нормально сосредоточиться на чтении [1][2][6].

Ограничение нижнего поля зрения
С развитием болезни присоединяются следующие проявления:
- двигательные нарушения — речь становится невнятной, возникают проблемы с глотанием как жидкой, так и твёрдой пищи, сильно нарушается равновесие, из-за чего пациент часто падает;
- проблемы с мышлением и психикой (синдром лобной доли) — развивается деменция, человеку становится трудно сосредотачиваться, переключать внимание с одного дела на другое, его речь беднеет, пациент может несколько раз повторять одни и те же слова или фразы;
- нарушение движения глаз — у пациентов могут наблюдаться трудности как со взглядом вниз, так и вверх, но второй симптом встречается и при других состояниях, например при болезни Паркинсона у пожилых людей;
- синдром нетипичного паркинсонизма — двустороннее замедление движений и сильное напряжение мышц туловища, из-за чего голова может запрокидываться назад (ретроколлис), но, в отличие от классической болезни, это состояние обычно не сопровождается тремором в покое [2][3][5].
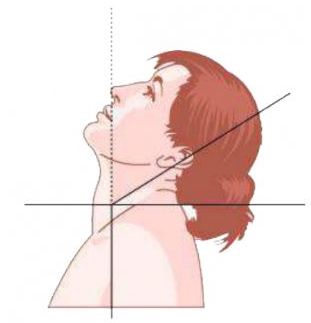
Ретроколлис
Патогенез прогрессирующего надъядерного паралича
Как уже было сказано ранее, главной причиной развития болезни является скопление в клетках головного мозга неправильно изменённого тау-протеина.
В норме нормальный тау-протеин помогает поддерживать внутренний каркас нервных клеток и обеспечивает стабильность микротрубочек, необходимых для транспорта веществ внутри нейронов и астроцитов. Но при прогрессирующем надъядерном параличе к нему присоединяется фосфатная группа, из-за чего тау-протеин больше не может выполнять свою работу. Вместо этого он откладывается внутри нейронов и астроцитов, встраивается в их внутренний каркас и постепенно разрушает клетки [2].
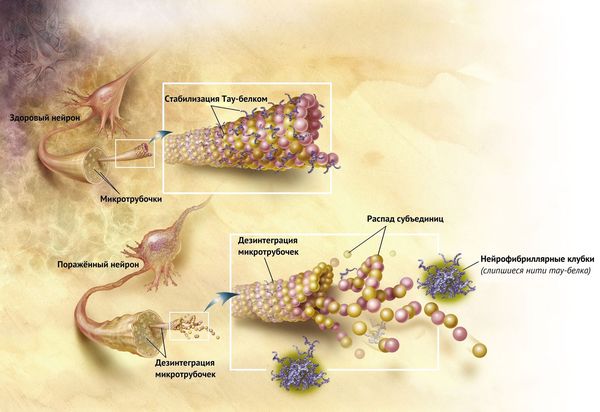
Нарушение работы тау-протеина
Болезнь в первую очередь поражает подкорковые скопления серого вещества, такие как бледный шар, чёрная субстанция, красное, зубчатое и субталамическое ядра [6]. Когда в этих областях запускаются механизмы гибели нервных клеток, развивается атрофия (уменьшение объёма) мозговых структур и глиоз — замещение погибших нейронов рубцовой тканью.
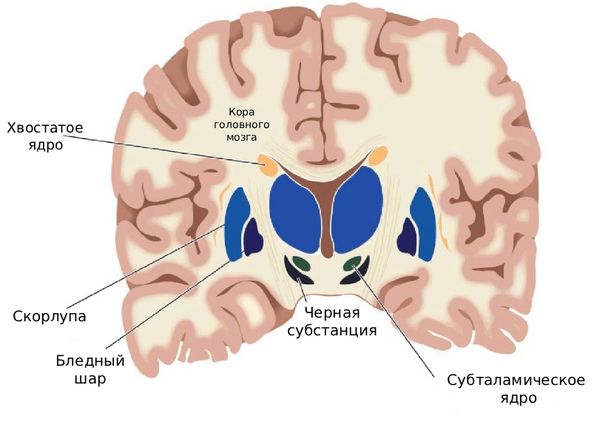
Строение мозга
В результате в организме снижается концентрация нейромедиаторов (дофамина, норадреналина, гамма-аминомасляной кислоты (ГАМК), ацетилхолина и серотонина), что приводит к нарушению нормальной работы мозга и появлению всех характерных симптомов болезни.
Классификация и стадии развития прогрессирующего надъядерного паралича
Прогрессирующий надъядерный паралич может проявляться по-разному. В соответствии с клиническими признаками врачи выделяют несколько основных вариантов болезни:
- Классический вариант (синдром Ричардсона). Это наиболее распространённая форма ПНП. Она отличается сочетанием нескольких основных симптомов:
- нарушением движения глаз (парезом вертикального взора);
- редким миганием и трудностями с открыванием или закрыванием глаз;
- симметричной скованностью и замедленностью движений (паркинсонизмом);
- потерей равновесия и падениями;
- дисфагией и дизартрией (расстройствами глотания и речи);
- прогрессирующим снижением памяти и мышления, при котором человек часто повторяет одни и те же слова, слоги или целые фразы.
- ПНП-паркинсонизм. Эта форма прогрессирует заметно медленнее, чем классический синдром Ричардсона. На первых этапах заболевание очень похоже на обычную болезнь Паркинсона, в том числе потому, что у пациента развивается асимметричный тремор. Отличить ПНП от болезни Паркинсона часто удаётся только со временем, когда пациенту назначают неверное лечение: препараты Леводопы помогают слабо или совсем не помогают. При этом отсутствуют типичные для Паркинсона зрительные галлюцинации и вегетативные нарушения, например резкое падение давления при вставании, импотенция и сильное слюнотечение.
- Вариант с застываниями при ходьбе. Болезнь начинается с частых эпизодов «застывания» во время ходьбы — человек внезапно не может сделать следующий шаг. Этот симптом планомерно нарастает в течение 4–6 лет, пока не появляются другие типичные признаки ПНП: проблемы с глазами, деменция и паркинсонизм.
- Вариант с нарушениями речи. В этом случае на протяжении долгого времени главным и иногда единственным симптомом является прогрессирующее расстройство речи. Человек испытывает трудности с построением правильных предложений и подбором слов. Двигательные проблемы (глазодвигательные нарушения, скованность, падения) появляются значительно позже.
- Поведенческий вариант. В первые несколько лет на первый план выходят изменения личности и поведения. У человека нарушается память, концентрация внимания, снижается способность к мышлению. Он может становиться апатичным, асоциальным или проявлять неадекватное поведение. Двигательные симптомы присоединяются гораздо позже.
- Вариант с мозжечковыми нарушениями. На ранних стадиях преобладают проблемы с равновесием и координацией. Походка становится «пьяной», неустойчивой, движения рук и ног — неловкими, слишком размашистыми или, наоборот, скованными. Основные признаки классического ПНП появляются только спустя несколько лет [2][7].
- ПНП-кортикобазальная дегенерация. Это один из самых сложных для диагностики вариантов. По своим проявлениям он почти не отличается от самостоятельного заболевания — кортикобазальной дегенерации, при которой наблюдаются скованность, замедленность движений и мышечная слабость (симптомы обычно гораздо сильнее выражены на одной стороне тела) [8].
В реальной практике ПНП не делят на чёткие стадии или степени тяжести. Это связано с тем, что болезнь трудно диагностировать: на ранних этапах она часто маскируется под другие заболевания, а её проявления сильно различаются у разных людей. Поэтому врачи обычно указывают преимущественный вариант ПНП, т. е. тот синдром, который в данный момент преобладает у конкретного пациента [3].
Осложнения прогрессирующего надъядерного паралича
Осложнения при ПНП появляются не сразу и меняются по мере развития болезни.
На ранних стадиях, уже в первый год после начала заболевания, из-за проблем с равновесием у человека часто возникают падения. Это может приводить к ушибам и переломам.
По мере прогрессирования заболевания двигательные нарушения усиливаются. Пациент постепенно теряет способность самостоятельно передвигаться, становится малоподвижным и в итоге может оказаться прикованным к постели. В таком состоянии развиваются серьёзные осложнения:
- застойные явления в лёгких, которые часто заканчиваются пневмонией;
- пролежни в местах, где тело долго соприкасается с кроватью;
- контрактуры (тугоподвижность суставов и укорочение мышц).

Развитие пролежней
Также течение заболевания усугубляет нарушение глотания: пациент часто попёрхивается едой, что может привести к удушью (асфиксии) или попаданию пищи в дыхательные пути с развитием тяжёлой аспирационной пневмонии [3].
На поздних стадиях, когда человек мало двигается, плохо ухаживает за собой и иммунитет снижается, значительно возрастает риск присоединения различных инфекций. Наиболее частыми становятся повторные пневмонии, пиелонефрит и цистит (воспаление почек и мочевого пузыря). В самых тяжёлых случаях может развиться заражение крови — сепсис, который представляет серьёзную угрозу для жизни [3].

Сепсис
Диагностика прогрессирующего надъядерного паралича
Как уже было сказано выше, диагностировать ПНП на ранних стадиях довольно сложно. На начальном этапе специфические признаки болезни ещё отсутствуют, поэтому в обычной практике это заболевание нередко пропускают или предполагают другую болезнь.
Шанс на постановку верного диагноза повышается, если пациент вовремя обращается за помощью к неврологу, который специализируется именно на двигательных расстройствах. Насторожить врача должны два важных момента: быстрое прогрессирование симптомов и частые падения, особенно назад.
Диагностический поиск начинается с анализа клинической картины: специалист оценивает жалобы пациента, проводит физикальный осмотр и нейропсихологическое тестирование. Также значение имеют консультации медицинского психолога с проведением нейродинамических тестов и логопеда-афазиолога, который уточняет характер речевых нарушений.
Если картина типичная, дополнительных исследований для подтверждения диагноза может не потребоваться. Однако из-за большого разнообразия вариантов болезни и её сходства с другими заболеваниями врачи часто назначают инструментальные обследования:
- магнитно-резонансную томографию (МРТ);
- позитронную эмиссионную томографию (ПЭТ);
- однофотонную эмиссионную компьютерную томографию (ОФЭКТ).
Один из довольно характерных признаков классического варианта (синдрома Ричардсона) на МРТ — так называемый симптом «колибри» (или «симптом пингвина»). Он появляется из-за уменьшения объёма среднего мозга и некоторых других структур [7].
![Симптом колибри [11] Симптом колибри [11]](/media/bolezny/progressiruyushchij-nadyadernyj-paralich/simptom-kolibri-11_s.jpeg?dummy=1775049146797)
Симптом колибри [11]
Пока не существует надёжных лабораторных анализов крови или спинномозговой жидкости, которые могли бы точно подтвердить ПНП. Однако учёные активно исследуют маркеры нейродегенерации (в частности, тау-протеин и альфа-синуклеин) в ликворе. В будущем такие анализы могут существенно помочь в диагностике.
Таким образом, современная медицина пока не располагает точными методами, которые могли бы сразу подтвердить ПНП. Чтобы поставить более точный диагноз и выбрать правильную тактику лечения, необходимо провести комплексное обследование [2][3][5][9].
Дифференциальная диагностика
Все основные диагностические критерии болезни — клинические. Поэтому врачам приходится тщательно отличать ПНП от множества других болезней, при которых наблюдаются похожие симптомы, например проблемы с памятью, движениями и зрением. Самая частая и сложная задача — отличить прогрессирующий надъядерный паралич от болезни Паркинсона.
Основные отличия ПНП от болезни Паркинсона:
- симптомы паркинсонизма при ПНП обычно симметричные (с обеих сторон);
- нарушения равновесия и падения появляются уже на ранних стадиях;
- туловище часто прямое или слегка отклонено назад;
- нет зрительных галлюцинаций;
- препараты Леводопы помогают слабо или совсем не помогают;
- на МРТ видна атрофия верхних отделов ствола мозга.
Также ПНП необходимо отличить от болезни Альцгеймера, кортикобазальной дегенерации, болезни Вильсона — Коновалова, деменции с тельцами Леви и фронтотемпоральной деменции (в том числе болезни Пика [2].
Лечение прогрессирующего надъядерного паралича
Так как точные причины болезни и механизмы её развития остаются неизвестными, основным подходом к лечению остаётся симптоматическая терапия, т. е. лечение направлено на облегчение симптомов и улучшение качества жизни пациента [1][2].
К сожалению, в научной литературе представлено мало исследований по лечению ПНП, при этом большинство методов, описанных в них, не показывают значительного преимущества по сравнению с плацебо. Таким образом, в клинической практике терапия надъядерного паралича основывается на так называемом эмпирическом уровне доказательности, т. е. врачи опираются на накопленный опыт применения тех или иных средств.
Лечением пациента с ПНП занимается мультидисциплинарная команда специалистов, в которую входит невролог, врач по лечебной физкультуре (ЛФК), логопед, физиотерапевт, диетолог, психолог и социальный работник. Чем раньше начинается реабилитация (ЛФК, физиотерапия и занятия с логопедом), тем лучше для пациента [3][4].
Из-за ранних проблем с равновесием, частых падений и нарушений глотания очень важно организовать для больного безопасную и комфортную среду:
- использовать искусственную слезу, чтобы защитить глаза от пересыхания и воспаления;
- установить перила и поручни в квартире и подъезде;
- регулярно заниматься речевой гимнастикой;
- перейти на более жидкую или протёртую пищу, чтобы снизить риск попадания еды в дыхательные пути.
При выраженных нарушениях глотания иногда приходится временно ставить назогастральный зонд. При развитии деменции предпочтение отдают гастростоме (трубке для кормления через брюшную стенку). Это помогает предотвратить аспирационную пневмонию и истощение пациента.
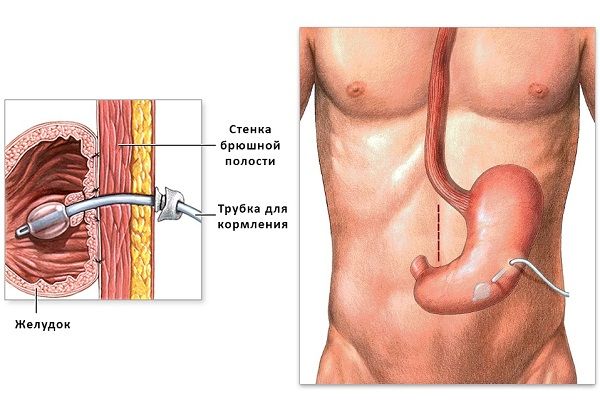
Гастростома
Возможности медикаментозной терапии при ПНП довольно ограничены. Тем не менее, в зависимости от симптомов врачи могут назначать следующие препараты:
- Леводопу — для уменьшения скованности и замедленности движений (лучше всего работает при синдроме Ричардсона и ПНП-паркинсонизме);
- антидепрессанты (например, Амитриптилин, Сертралин, Эсциталопрам) — при депрессии;
- Золпидем — для улучшения сна и иногда двигательных функций;
- Коэнзим Q10 — для поддержки моторных и когнитивных функций;
- миорелаксанты (Тизанидин, Баклофен) — при повышенном мышечном тонусе;
- ботулотоксин А — инъекции помогают при блефароспазме и избыточном слюнотечении;
- холинолитики — также помогают уменьшить слюнотечение [2][3].
Кроме того, учёные продолжают изучать действие моноклональных антител, которые могут защищать нервные клетки от повреждающего действия патологического тау-белка [10].
Прогноз. Профилактика
К сожалению, поздняя диагностика ПНП в совокупности с её быстрым развитием ограничивает возможности терапии (часто пациенты поступают на лечение уже инвалидами). В то же время даже раннее выявление заболевания не гарантирует положительный исход, так как не существует лечения, которое могло бы устранить причину болезни. Несмотря на то, что учёные продолжают искать наиболее эффективные методы терапии, крайне быстрое развитие заболевания от старта до инвалидизации пациента оставляет очень небольшой интервал, что осложняет подобные исследования [10].
Таким образом, прогноз для пациентов с ПНП пока можно оценить как неблагоприятный: средняя продолжительность жизни после начала болезни составляет около 7 лет [2].
В связи с низким уровнем знаний о патогенезе и причинах развития ПНП методов профилактики также не существует.
Список литературы
Левин О. С., Штульман Д. Р. Неврология: справочник практического врача. — 14-е изд. — М.: МЕДпресс-информ, 2024. — С. 264–265.
Федорова Н. В., Бриль Е. В., Кулуа Т. К. и др. Прогрессирующий надъядерный паралич // Журнал неврологии и психиатрии им. С. С. Корсакова. — 2021. — № 5. — С. 111–119.
Rowe J. B., Holland N., Rittman T. Progressive supranuclear palsy: diagnosis and management // Pract Neurol. — 2021. — № 5. — P. 376–383. ссылка
Litvan I., Hauw J. J., Bartko J. J. et al. Validity and reliability of the preliminary NINDS neuropathologic criteria for progressive supranuclear palsy and related disorders // J Neuropathol Exp Neurol. — 1996. — № 1. — P. 97–105.ссылка
Giagkou N., Höglinger G. U., Stamelou M. Progressive supranuclear palsy // Int Rev Neurobiol. — 2019. — Vol. 149. — P. 49–86. ссылка
Валикова Т. А., Алифирова В. М., Пугаченко Н. В. и др. Клинические особенности надъядерного паралича // Бюллетень сибирской медицины. — 2009. — № 2. — С. 78–82.
Федорова Н. В., Бриль Е. В., Кулуа Т. К. Прогрессирующий надъядерный паралич: клинические фенотипы // Бюллетень национального общества по изучению болезни Паркинсона и расстройств движений. — 2022. — № 2.
Pantelyat A. Progressive Supranuclear Palsy and Corticobasal Syndrome // Continuum (Minneap Minn). — 2022. — № 5. — P. 1364–1378. ссылка
Armstrong M. J. Progressive Supranuclear Palsy: an Update // Curr Neurol Neurosci Rep. — 2018. — № 3. — P. 12. ссылка
Gómez-Virgilio L., Gutiérrez-Malacara A. I., Rivera-Osorio J. et al. Progressive supranuclear palsy: an updated approach on diagnosis, treatment, risk factors and outlook in Mexico // Gac Med Mex. — 2024. — № 4. — P. 374–383. ссылка
Mulroy E., Balint B., Adams M. E. et al. Animals in the Brain // Mov Disord Clin Pract. — 2019. — № 3. — Р. 189–198. ссылка

