Определение болезни. Причины заболевания
Нарушения циркадных ритмов (Circadian rhythm disorder) — это расстройства сна, при которых внутренние биологические часы человека расходятся с окружающей средой или социальными требованиями. При этом человек не может заснуть или проснуться в нужное время.
Циркадные ритмы — это внутренние часы человека, которые регулируют чередование сна и бодрствования. В норме они связаны с циклом «день-ночь» и помогают организму адаптироваться к смене светового режима. Но если что-то идёт не так, те же самые внутренние часы могут доставить проблемы: привести к бессоннице, дневной сонливости и значительному ухудшению качества жизни.
В российском варианте Международной классификации нарушений сна такие состояния объединяются под термином «нарушения циркадного ритма сна и бодрствования» [1][2]. К основным формам таких состояний относят:
- джетлаг (синдром смены часовых поясов);
- синдром сменной работы;
- синдром задержки или опережения фазы сна;
- нерегулярный ритм сна и бодрствования;
- несинхронизированный тип (синдром не-24-часового ритма сна и бодрствования).
Распространённость
По данным некоторых исследований, признаки нарушений циркадных ритмов в лёгкой или умеренной форме встречаются практически у 10 % взрослого населения, а у подростков и людей до 30 лет частота синдрома задержки сна может достигать от 7 до 16 % [3][4].
У подростков чаще встречается задержка фазы сна (ложатся после полуночи и не могут проснуться утром), а у пожилых — опережение фазы сна, т. е. преждевременное засыпание (отход ко сну около 19–20 часов и пробуждение среди ночи).
Причины и факторы риска нарушений циркадных ритмов
Причины делят на две группы:
- внешние: перелёты, ночная работа, привычка засиживаться за гаджетами;
- внутренние: генетическая предрасположенность, патологии работы внутренних систем (например, заболевания нервной системы), депрессия.
Наиболее известный пример нарушения по внешней причине — джетлаг, возникающий при резком изменении часовых поясов. Аналогичный механизм наблюдается при работе в ночные смены, когда человек вынужден бодрствовать в тёмное время суток и спать днём. Остальные типы нарушений связаны с внутренними причинами.
К факторам, которые увеличивают риск возникновения таких состояний, относят стресс, нерегулярный образ жизни, злоупотребление кофеином и алкоголем, а также жизнь в регионах с коротким световым днём [5].
Симптомы нарушений циркадных ритмов
Основной симптом циркадных расстройств — постоянное несоответствие времени сна и социального графика. Человек может не засыпать до глубокой ночи или, наоборот, засыпать слишком рано. Типичные жалобы, как правило, включают:
- трудности с засыпанием или пробуждением в нужное время;
- хроническая дневная сонливость и усталость;
- снижение работоспособности и концентрации;
- раздражительность, перепады настроения;
- головные боли и ощущение «разбитости» после сна.
Клиническая картина нарушений циркадных ритмов зависит от их конкретного типа:
- Джетлаг сопровождается ощущением разбалансированности, снижением аппетита, нарушением пищеварения, сонливостью днём, бессонницей ночью [6][14].
- При проблеме сменной работы формируется хронический недосып, что заметно снижает продуктивность.
- Синдром задержки фазы сна проявляется тем, что человек не может заснуть до 2–4 часов ночи и вынужден вставать утром уставшим.
- При синдроме опережения фазы сна наблюдается обратная ситуация: засыпание уже в 19–20 часов и пробуждение около 3–4 утра.
- При нерегулярном цикле нет стабильного времени сна: периоды отдыха и бодрствования смещаются ежедневно, иногда хаотично.
К субъективным жалобам, как правило, присоединяются объективные трудности социальной адаптации:
- опоздания на работу или учёбу;
- невозможность поддерживать полноценный график.
Патогенез нарушений циркадных ритмов
В основе таких нарушений лежит рассогласование между внутренними биологическими часами человека и внешними сигналами. Главный такой сигнал — это свет: он воспринимается сетчаткой глаза и через зрительные пути воздействует на супрахиазматическое ядро (СХЯ) гипоталамуса. Это ядро задаёт ритм выделения гормона сна — мелатонина: под воздействием света выработка мелатонина подавляется. Также СХЯ регулирует температуру тела, уровень кортизола и другие физиологические процессы [7].
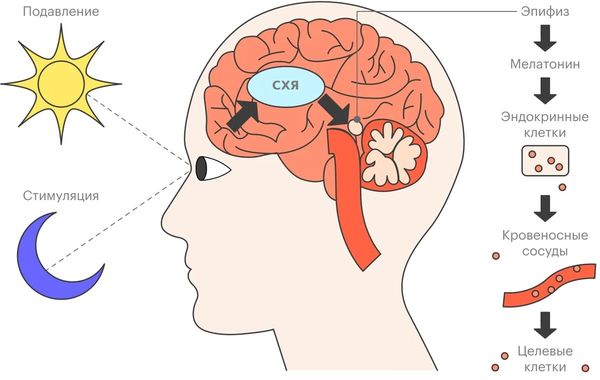
Стимуляция и подавление выработки мелатонина
Когда свет воздействует в «неправильное» время (например, ночью при работе у экрана компьютера), ритм смещается. При пересечении часовых поясов происходит временное рассогласование: внутренние биологические часы сохраняют «старое» время, а внешняя среда требует нового [7].
Исследования показывают, что у части людей есть генетическая предрасположенность — изменения в генах CLOCK, PER и CRY, отвечающих за формирование и стабилизацию ритма сна [4][8]. Эти изменения объясняют наследственную предрасположенность некоторых людей к вечернему или утреннему хронотипу, а также их подверженность циркадным нарушениям.
Важную роль играют и вторичные факторы, такие как стресс и недосып. Повышение кортизола и хроническое недосыпание усиливают сбой биоритмов, так как заставляют организм работать «на повышенных оборотах». Из-за этого меняется баланс важных веществ — серотонина и дофамина, отвечающих за настроение и сон. Получается замкнутый круг: чем дольше человек живёт не по своим биологическим часам, тем труднее ему восстановить нормальный режим.
Со временем нарушения циркадных ритмов влияют не только на качество сна, но и на работу всего организма. Сбивается регуляция давления, сахара в крови, снижается иммунитет. Поэтому люди, у которых долго не восстанавливается режим, чаще сталкиваются с ожирением, диабетом и сердечно-сосудистыми болезнями [5][9]. Это подтверждает, что циркадные ритмы — не просто «расписание сна», а фундаментальный механизм здоровья, и его сбой запускает цепочку изменений в разных органах и системах.
Классификация и стадии развития нарушений циркадных ритмов
Согласно Международной классификации расстройств сна, выделяют несколько типов нарушений циркадного ритма:
- Джетлаг-синдром — временное нарушение после перелёта более чем через два часовых пояса.
- Синдром сменной работы — хронические нарушения сна и бодрствования при постоянной ночной или чередовании дневных и ночных смен.
- Синдром задержки фазы сна (DSPD) — засыпание в очень позднее время и трудности с ранним пробуждением.
- Синдром опережения фазы сна (ASPD) — засыпание слишком рано вечером и пробуждение среди ночи.
- Нерегулярный цикл сна-бодрствования (ISWRD) — хаотичный график сна без стабильных границ.
- Несинхронизированный тип (Non-24-hour sleep-wake disorder) — длина цикла сон-бодрствование «уходит» от 24 часов и постоянно смещается [1][2]. Чаще наблюдается у людей со слепотой, так как у них нет светового сигнала, который помогает синхронизировать внутренние часы с 24-часовым днём [10].
Стадийность у таких нарушений носит условный характер. В большинстве случаев выделяется:
- Острая стадия — первые дни после сбоя, например после перелёта или начала ночных смен.
- Хроническая стадия — организм не может адаптироваться, из-за этого формируется устойчивая бессонница или дневная сонливость.
- Осложнённая стадия — присоединяются психосоматические и соматические последствия, например депрессии или метаболические расстройства [6][10].
Осложнения нарушений циркадных ритмов
Несвоевременная коррекция циркадных нарушений может привести к серьёзным последствиям. На физиологическом уровне развивается хронический недосып, снижение иммунитета и метаболические нарушения.
Установлено, что люди со сменным графиком чаще страдают ожирением, сахарным диабетом 2-го типа и гипертонией. Повышается риск сердечно-сосудистых заболеваний, в том числе инфаркта и инсульта [5][9][11]. У водителей и работников опасных профессий дневная сонливость повышает риск аварий и травм [5][14]. Синдром сменной работы признан профессиональным фактором, который на несколько лет снижает продолжительность жизни [16].
Психические осложнения включают депрессию, тревогу, повышенную агрессивность, снижение когнитивных функций.
У подростков задержка фазы сна нередко становится фактором школьной неуспеваемости, социальной изоляции, а также злоупотребления стимуляторами (энергетиками, кофеином).
При несинхронизированном типе расстройства, особенно у людей со слепотой, осложнения выражаются тяжёлой хронической бессонницей, нарушениями метаболизма и социальной дезадаптацией.
Как видно, осложнения не ограничиваются лишь субъективным дискомфортом, а затрагивают практически все системы организма, что делает своевременную диагностику и лечение крайне важными.
Диагностика нарушений циркадных ритмов
Диагностика циркадных нарушений строится на сочетании беседы с врачом, инструментальных и лабораторных методов.
Сбор жалоб и анамнеза (истории жизни и болезни)
На первичном приёме врач-сомнолог или невролог уточняет:
- когда пациент обычно ложится спать и встаёт;
- как переносит смены работы или перелёты;
- есть ли жалобы на постоянную усталость.
Врач может попросить пациента вести дневник сна в течение 1–2 недель, где нужно отмечать время засыпания, пробуждения и дневной активности.
Инструментальная и лабораторная диагностика
Инструментальные методы включают в первую очередь актиграфию и полисомнографию:
- Актиграфия. Это исследование, при котором пациенту нужно длительно носить браслет или часы с датчиком. Такой прибор фиксирует двигательную активность, периоды сна и бодрствования. Метод удобен тем, что проводится в домашних условиях и позволяет врачу оценить режим в течение нескольких недель, а не только за одну ночь [12].
- Полисомнография. Считается «золотым стандартом» диагностики сна. Её проводят в специализированной лаборатории: на тело пациента накладываются датчики, которые регистрируют дыхание, сердечный ритм, движение глаз, работу мышц и мозга. Исследование обычно занимает одну ночь, а результаты показывают не только циркадные нарушения, но и другие патологии сна, например апноэ, синдром беспокойных ног или нарколепсию [1][5][13].

Полисомнография
В некоторых случаях после ночной полисомнографии используют дополнительные тесты, чтобы уточнить степень дневной сонливости:
- Тест множественной латентности сна (MSLT) — оценивает, насколько быстро человек засыпает днём. Задача пациента в этом тесте — постараться заснуть. В ходе MSLT измеряется, насколько быстро наступает первая стадия сна и REM-сон (фаза быстрого сна).
- Тест на поддержание бодрствования (MWT) — показывает, как долго пациент может оставаться бодрым и не заснуть в однообразной ситуации. При этом пациенту, наоборот, нужно сопротивляться сну [6].
Важную роль играют и биомаркеры. Наиболее распространённый — время начала выделения мелатонина (так называемый dim light melatonin onset). Чтобы определить это время, вечером в условиях приглушённого света у пациента берут несколько проб слюны или крови и измеряют уровень гормона сна. В норме мелатонин начинает повышаться за 2–3 часа до естественного отхода ко сну. Если гормон выделяется слишком поздно или слишком рано, это помогает подтвердить диагноз задержки или опережения фазы сна.
В научной практике дополнительно измеряют колебания температуры тела и уровня кортизола для оценки стабильности биологических часов [10][14].
Дифференциальная диагностика
В ходе обследования врач будет отличать нарушения циркадных ритмов от других состояний с похожими проявлениями, например от бессонницы, депрессивного и тревожного расстройства, а также органических заболеваний мозга. При этом врачи учитывают возрастные особенности: у подростков физиологически наблюдается склонность к более позднему засыпанию, и это не всегда является патологией. Чтобы отличить нарушения циркадных ритмов от органических расстройств, рекомендуют выполнение КТ и МРТ, а также консультацию невролога.
Наконец, врач оценивает не только медицинскую сторону, но и социальные последствия: насколько пациент опаздывает на работу или учёбу, мешают ли симптомы вести привычную жизнь. Только комплексный подход — беседа, дневник сна, инструментальные методы и лабораторные тесты — позволяет поставить точный диагноз и подобрать правильное лечение.
Лечение нарушений циркадных ритмов
Терапия циркадных нарушений направлена на восстановление согласованной работы внутренних биологических часов с внешним миром. Для этого сочетают поведенческие методы, светотерапию, медикаменты и психотерапевтические подходы.
Важно понимать, что универсального средства нет, и подбор тактики лечения всегда зависит от формы расстройства и образа жизни пациента.
Основные методы лечения:
- Гигиена сна. Это фундамент любого лечения. Рекомендуется ложиться и вставать в одно и то же время, даже в выходные, избегать кофеина, алкоголя и тяжёлой еды вечером. В спальне должна быть тишина и темнота, желательно убрать гаджеты за 1–2 часа до сна, так как их яркий экран тормозит выработку мелатонина [14].
- Светотерапия. Биологические часы особенно чувствительны к яркому свету. При синдроме задержки сна полезны утренние сеансы светотерапии, при которых пациент сидит перед специальной светотерапевтической лампой мощностью до 10 000 люкс в течение 20–40 минут. Это помогает «перевести» организм на более ранний режим. Такие лампы можно купить самостоятельно, они продаются свободно в специализированных магазинах или онлайн. Также существуют очки для светотерапии, они удобнее ламп. Их надевают на 20–30 минут и просто в них находятся. При преждевременном засыпании, наоборот, свет применяют вечером, чтобы продлить период бодрствования [15]. При лёгких и умеренных нарушениях такое лечение обычно проводят дома.

Светотерапия
- Препараты мелатонина и его аналоги. Мелатонин — это гормон сна, и его приём в нужное время помогает сместить фазы сна. Например, при джетлаге таблетки мелатонина ускоряют адаптацию после перелётов. Врач подбирает дозу и время приёма индивидуально, потому что слишком ранний или поздний приём может не дать эффекта или даже ухудшить ситуацию [15].
- Хронотерапия. Метод заключается в постепенном сдвиге времени отхода ко сну и пробуждения на 1–2 часа каждый день. Например, пациент с задержкой сна ложится всё позже и позже, пока не «обходит круг» и не приходит к нужному времени сна. Этот способ применяется редко, так как требует строгой дисциплины и временно может усилить усталость [1][10].
- Когнитивно-поведенческая терапия (КПТ). Это работа с психологом или психотерапевтом, направленная на снижение тревоги, связанной со сном, и формирование здоровых привычек. КПТ помогает пациентам, которые долго страдают от нарушений ритмов и начинают «бояться» засыпания, что только усугубляет проблему [4][5][15].
Дополнительные подходы к лечению
При синдроме сменной работы рекомендуют тактику «якорного сна», при которой человек спит хотя бы короткий промежуток в одно и то же время каждый день, даже если график смен нестабилен. Это создаёт опору для организма.
Работодателям советуют по возможности избегать резкого перехода от ночной смены к дневной, а пациентам — использовать плотные шторы и очки-блокаторы синего света (их надевают вечером перед сном или после ночной смены по дороге домой, чтобы снизить воздействие яркого утреннего света и не «сбить» биоритмы). Всё это помогает создать тёмную среду и предотвратить смещение внутренних часов, что облегчает засыпание днём.
В некоторых случаях врач может назначить снотворные для кратковременного использования или препараты, повышающие бодрость днём. Но такие средства применяются только по строгим показаниям и под контролем врача, так как они имеют побочные эффекты и не устраняют причину болезни [4][6].
Прогноз. Профилактика
Прогноз при циркадных нарушениях зависит от их формы и того, насколько быстро человек обращается за помощью:
- Джетлаг обычно проходит самостоятельно через 3–7 дней. Считается, что организм адаптируется примерно на один час разницы в сутки. Например, при перелёте через 6 часовых поясов на полное восстановление может уйти почти неделя [6].
- Синдром задержки или опережения фазы сна при правильном лечении (светотерапии, приёме Мелатонина, КПТ) удаётся скорректировать у большинства пациентов. Однако предрасположенность к более «совиному» или «жаворонковому» режиму обычно сохраняется пожизненно [10].
- Несинхронизированный тип (чаще у людей с нарушением зрения) считается самым тяжёлым. Без лечения он ведёт к хронической бессоннице и множеству осложнений. Такие пациенты нуждаются в длительной терапии и регулярном наблюдении у сомнолога.
Профилактика нарушений циркадных ритмов
Сбой циркадных ритмов может быть опасен разными осложнениями, что подчёркивает важность профилактики. В первую очередь она заключается в формировании здоровых привычек сна, рекомендуется:
- ложиться и вставать в одно и то же время, даже в выходные;
- уменьшать яркость освещения вечером, использовать тёплый приглушённый свет;
- отказаться от кофеина и алкоголя за 5–6 часов до сна;
- поддерживать физическую активность днём и избегать чрезмерного дневного сна [7][13].
При перелётах рекомендуется постепенно смещать время сна ещё до поездки, а по прибытии больше времени проводить на солнце и при необходимости использовать Мелатонин в небольших дозах [6][14].
Для работников ночных смен полезны специальные очки-блокаторы синего света, тёмные шторы и строгий график отдыха. Важно также, чтобы работодатели учитывали биоритмы сотрудников: например, чередовали смены не чаще одного раза в 2–3 дня и давали достаточно времени на восстановление [6][9].
На уровне общества профилактика включает образовательные программы о гигиене сна, рекомендации для авиакомпаний по борьбе с джетлагом и внедрение корпоративных стандартов охраны здоровья для людей с ночным графиком [11][13].
В целом при внимательном отношении к собственным биоритмам и правильной профилактике большинство циркадных нарушений можно держать под контролем. Это позволяет сохранить здоровье, работоспособность и хорошее качество жизни даже у тех, кто по необходимости сталкивается с перелётами или ночными сменами.
Список литературы
International Classification of Sleep Disorders. — 3rd edition. — Darien, IL: American Academy of Sleep Medicine, 2014.
Российское общество сомнологов. Классификация нарушений сна (российский вариант международной классификации нарушений сна). — 2017.
Kim J. H., Elkhadem A. R., Duffy J. F. Circadian Rhythm Sleep-Wake Disorders in Older Adults // Sleep Med Clin. — 2022. — Vol. 17, № 2. — P. 241–252.ссылка
Полуэктов М. Г. Диагностика и лечение расстройств сна. — М.: МЕДпресс-информ, 2016. — 320 с.
Сомнология и медицина сна: нац. рук. памяти A. M. Вейна и Я. И. Левина / под ред. М. Г. Полуэктова. — М.: Медфорум, 2016. — 664 с.
Sack R. L., Auckley D., Auger R. R. et al. Circadian Rhythm Sleep Disorders: Part I, Basic Principles, Shift Work and Jet Lag DisordersAn American Academy of Sleep Medicine Review // Sleep. — 2007. — Vol. 30, № 11. — P. 1460–1483.ссылка
Унжаков А. Р. Последствия искусственного света ночью: нарушение циркадного ритма и метаболизма // Биосфера. — 2024. — Т. 16, № 3. — C. 295–310.
Takahashi J. S. Transcriptional architecture of the mammalian circadian clock // Nat Rev Genet. — 2016. — Vol. 18, № 3. — P. 164–179.ссылка
Vetter C., Devore E. E., Wegrzyn L. R. et al. Association Between Rotating Night Shift Work and Risk of Coronary Heart Disease Among Women // JAMA. — 2016. — Vol. 315, № 16. — P. 1726–1734.ссылка
Sack R. L., Auckley D., Auger R. R. et al. Circadian Rhythm Sleep Disorders: Part II, Advanced Sleep Phase Disorder, Delayed Sleep Phase Disorder, Free-Running Disorder, and Irregular Sleep-Wake Rhythm // Sleep. — 2007. — Vol. 30, № 11. — P. 1484–1501.ссылка
Nagai M., Tomitani N., Kario K. Social jet lag and morning blood pressure surge — central nervous system matters? // Hypertension Research. — 2023. — Vol. 46, № 12. — P. 2762–2765.ссылка
Бочкарев М. В., Коростовцева Л. С., Медведева Е. А., Свиряев Ю. В. Методы актиграфии для оценки характеристик сна и ритма сон-бодрствование // Профилактическая медицина. — 2019. — Т. 22, № 2. — С. 95–100.
Ковальзон В. М. Основы сомнологии: физиология и нейрохимия цикла «бодрствование — сон». — М.: БИНОМ. Лаборатория знаний, 2012. — 384 с.
Kim M. J., Lee J. H., Duffy J. F. Circadian Rhythm Sleep Disorders // J Clin Outcomes Manag. — 2013. — Vol. 20, № 11. — P. 513–528.ссылка
Полуэктов М. Г., Левин Я. И. Расстройства сна и их лечение // Журнал неврологии и психиатрии им. С. С. Корсакова. — 2010. — Т. 110, № 9. — С. 70–75.
Cai Y., Gao J., Xie Y. et al. Night shift work, accelerated biological aging and reduced life expectancy: a prospective cohort study // QJM: An International Journal of Medicine. — 2025. — Vol. 118, № 8. — P. 575–583.ссылка

