Определение болезни. Причины заболевания
Меноррагия — это обильные длительные кровянистые выделения из половых путей, возникающие в период менструации. Данное состояние не является самостоятельным заболеванием. Оно возникает только как симптом или осложнение другой болезни, например миомы матки.
Обильное кровотечение во время месячных
По данным Всемирной Организации Здравоохранения, доля пациенток, обращающихся с проблемой длительных и обильных менструальных кровотечений, составляет 15-19 % от всех обращений по поводу гинекологических заболеваний [4].
Хронические меноррагии существенно снижают качество жизни пациенток, негативно влияя на работоспособность, сексуальную и социальную жизнь, приводят к железодефицитной анемии и обострению хронических заболеваний. При этом до 30 % женщин с симптомами меноррагии не обращаются за помощью, считая свою кровопотерю физиологической нормой [4].
Острая меноррагия нередко приводит к оперативным вмешательствам, которых можно было бы избежать, если бы пациентка своевременно обратилась к врачу и начала медикаментозное лечение.
Причинами меноррагии могут являться:
- патологии матки с выраженными анатомическими изменениями — миома, аденомиоз, полипы эндометрия и цервикального канала (шейки матки), гиперплазия и рак эндометрия;
- нарушение функции яичников, при которых хронически не наступает овуляция, — синдром гиперпролактинемии, синдром поликистозных яичников, гормонпродуцирующие опухоли яичников и др.;
- врождённые и приобретённые нарушения системы свёртывания крови (коагулопатии) — гемофилия, печёночная недостаточность, болезнь Виллебранда;
- хроническое воспаление органов малого таза — эндометрит и др.;
- фоновые эндокринные заболевания — синдром и болезнь Иценко — Кушинга, гипотиреоз, сахарный диабет;
- ятрогенные причины, связанные побочными эффектами лекарств или имплантов, — ношение внутриматочной спирали, использование антикоагулянтов, трициклических антидепрессантов, тамоксифена, ингибиторов обратного захвата серотонина, некорректное использование гормональных препаратов.
К факторам риска относят: стрессы, наличие инфекций, передающихся половым путём, прерывание беременности, ожирение, метаболический синдром, гипертония и др.
Меноррагия у подростков
Меноррагия у девочек с менархе (первой менструацией) до 18 лет чаще всего связана с недостаточностью яичников или коагулопатией. Симптомы у подростков и взрослых пациенток одинаковы. Но различны причины и подходы к лечению, поэтому меноррагия у подростков традиционно выделена в отдельную патологию: ювенильные кровотечения.
Симптомы меноррагии
Любые кровянистые выделения во время менструации, несоответствующие критериям физиологической кровопотери, расценивают как меноррагию. Данное состояние является одним из клинических вариантов аномального маточного кровотечения.
Критериями непатологического менструального кровотечения являются:
- частота менструации — каждые 24-38 дней;
- нарушение стабильности менструального цикла не превышает 7 дней;
- длительность кровотечения не превышает 7-8 дней [1][5][6][10];
- объём кровопотери в период менструации не превышает 80 мл;
- смена прокладок происходит не чаще чем 1 раз в 3 часа;
- диаметр сгустков менее 2,5 см;
- разница объёма кровопотери от цикла к циклу не превышает 40 % [1].
При несоблюдении одного критерия и более менструация считается аномальной, т. е. отклоняющейся от нормы.
Аномально большие сгустки крови во время месячных
Патогенез меноррагии
Механизм развития патологии зависит от причины возникновения меноррагии. Чтобы правильно понимать процесс формирования патологической кровопотери, необходимо разделить эти причины на анатомические и функциональные факторы.
Патологические состояния, сопровождаемые изменением нормальной анатомии матки, — это самая частая причина меноррагии у пациенток репродуктивного возраста старше 35 лет. При данных состояниях за счёт "плюс-ткани" (избыточной ткани) увеличивается площадь функционального слоя слизистой оболочки матки — эндометрия. При его отторжении зона, в составе которой находятся кровоточащие сосуды, становится больше, что приводит к увеличению объёма и длительности кровотечения. Этот механизм характерен для миом 0-2 типа по FIGO и полипов эндометрия [7].
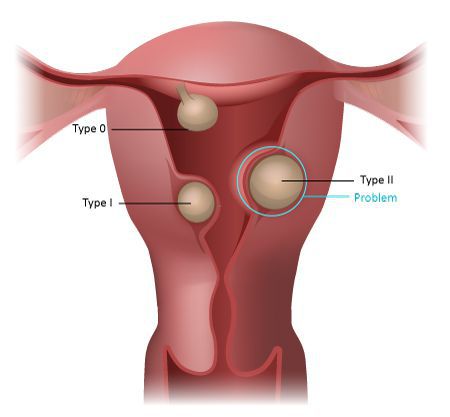
Типы миомы матки (0-2)
При состояниях, сопровождающихся поражением миометрия (аденомиозе, миоме матки 3-6 типа), нарушается нормальный процесс сокращения матки. Это также способствует формированию меноррагии [7].
При деформации полости матки нарушается нормальный пассаж менструальной крови, что приводит к появлению больших сгустков.
Далее речь пойдёт о механизме формирования меноррагии при функциональных расстройствах. Именно они становятся причиной патологической кровопотери в 80% случаев аномальных маточных кровотечений у пациенток младше 35 лет [4].
При нормальной работе яичников во вторую фазу цикла вырабатываются прогестерон и эстроген в соотношении примерно 1:1. Нарушение обмена половых гормонов способствует формированию относительной гиперэстрогенемии — повышению уровня эстрогенов в крови относительно прогестерона. Это значит, что при состояниях, для которых характерна недостаточность лютеиновой фазы (например, синдром гиперпролактинемии, синдром поликистозных яичников, наружный генитальный эндометриоз и т. д.) соотношение прогестерона и эстрогена меняется в пользу последнего.
Физиологическая функция прогестерона — участие в железистой трансформации эндометрия, которая является непременным условием его успешного отторжения из полости матки. В случае относительной гиперэстрогенемии эндометрий находится под непрерывным пролиферативным действием эстрогена, который заставляет клетки постоянно делиться. В то же время недостаточное количество прогестерона не позволяет слизистой оболочке матки "созревать" для нормального регулярного отторжения эндометрия, т. е. менструальной реакции. Объём ткани увеличивается до тех пор, пока не нарушится питание клеток. В итоге формируются микротромбозы, микронекрозы, которые приводят к "прорывному" кровотечению в виде меноррагии [6][9].
Помимо регуляции менструальной функции на уровне половых гормонов в периферической крови, существуют и местные тканевые факторы, влияющие на физиологический процесс формирования и отторжения эндометрия. Речь идёт о таких активных веществах, как простагландины Е2 и F2-альфа. Их уровень также зависит от концентрации половых гормонов. Так, в первой фазе цикла под влиянием эстрогена соотношение простагландинов Е2 и F2-альфа примерно 1:1. Во второй фазе прогестерон, как правило, подавляет синтез простагландина Е2, меняя соотношение цитокинов в пользу простагландина F2-альфа (примерно 1:2).
Физиологическая роль простагландина F2-альфа заключается в усилении сокращения гладкомышечных волокон сосудов и "слипании" тромбоцитов (формировании тромба). В норме это ведёт к снижению объёма кровопотери [4][9][10]. Но если в тканях эндометрия протекает хронический воспалительный процесс, то нарушается восприятие половых гормонов на клеточном уровне, а также нормальное соотношение простагландинов. Это приводит к увеличению объёма и длительности менструации.
У пациенток с коагулопатией (болезнью Виллебранда, тромбоцитопенией, печёночной недостаточностью или др.) нарушены физиологические процессы свёртывающей системы крови. За счёт этого в спиральных артериях матки нарушается нормальное формирование микротромбов, что приводит к появлению патологических кровотечений. Такой же механизм характерен и для проявления побочных эффектов лекарственных препаратов.
Классификация и стадии развития меноррагии
Меноррагия классифицируется на два типа — острую и хроническую. Под острой понимают аномальное кровотечение, которое возникает в одном конкретном цикле. Под хронической меноррагией понимают кровотечение, которое возникает в трёх циклах и более.
Также меноррагию разделяют по периодам возникновения:
- ювенильное кровотечение — наблюдается у девушек в период от первой менструации до 18 лет;
- кровотечение у женщин в репродуктивном периоде (от 18 лет и до постменопаузы).
В зависимости от возраста пациентки тактика лечения может варьироваться [6].
Осложнения меноррагии
Самым частым осложнением меноррагии является анемия — состояние, которое связано с острой потерей большого количества крови за короткое время или хронической кровопотерей без должного восстановления запаса железа. В случае острого кровотечения пациентка предъявляет жалобы на слабость, головокружение, металлический привкус во рту. При хронических кровотечениях женщина часто не предъявляет никаких жалоб, несмотря на то что её уровень гемоглобина может быть очень низким (около 70 г/л), так как она считает такой уровень своей "нормой". Поэтому пациентке, а также врачу во время опроса, стоит обращать внимание на косвенные признаки хронической кровопотери: ломкость ногтей, усиленное выпадение волос, бледность кожи, тёмные круги под глазами, нарушение концентрации внимания и работоспособности, заторможенность мышления [5].

Признаки анемии
Ещё одними частым осложнением меноррагии являются заболевания, связанные с воспалением органов малого таза. Сама кровь имеет нейтральную среду, в то время как влагалище, которое в норме густо заселено всевозможными бактериями, имеет кислую среду. При длительной меноррагии (более 8 дней) pH влагалища меняется, что создаёт благоприятную среду для быстрого размножения условно-патогенной микрофлоры. Поднимаясь выше, бактерии заселяют слизистую оболочку цервикального канала и матки, провоцируя воспалительную реакцию. Это усугубляет течение меноррагии, препятствуя успешному лечению [5].
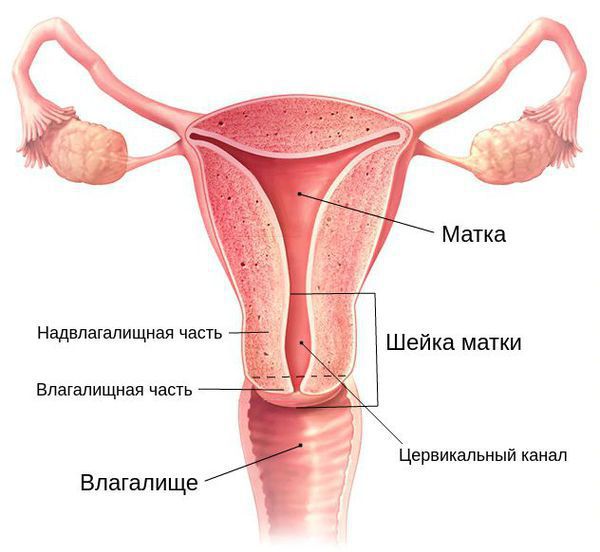
Строение шейки матки
В некоторых случаях некорректируемая острая меноррагия может привести к летальному исходу. Это связано с острой кровопотерей.
Диагностика меноррагии
Основным диагностическим инструментом является сбор анамнеза: врач выясняет длительность жалоб, соматический статус пациентки (вес, рост, индекс массы тела), сопутствующие заболевания, наследственность. Важную роль играет оценка менструального календаря, составленного пациенткой за 3-12 месяцев с указанием длительности и характера менструальных выделений, а также длинны цикла.
Определение объёма кровопотери во время менструации вызывает некоторые трудности. Около 40 % женщин жалуются на обильные, по их мнению, кровянистые выделения, при этом общий объём кровопотери не превышает 80 мл, а количество использованных прокладок далеко не всегда коррелирует с объёмом кровотечения [3]. При этом у пациенток с истинной меноррагией признаки анемии и недостаточности железа могут отсутствовать даже при кровопотере в 1000 мл [4].
Объективно оценить объём кровянистых выделений поможет взвешивание использованных средств гигиены. Такой метод обладает высокой точностью, но не удобен в быту. Поэтому врачи рекомендуют использовать менструальные чаши. Они представляют собой силиконовые колпачки, которые вводятся во влагалище. На них есть мерные отметки, благодаря которым объём кровопотери можно точно измерить.

Менструальная чаша
Обязательным этапом диагностики при меноррагии является гинекологический осмотр и выполнение ультразвукового исследования (УЗИ малого таза). Доступ врач ультразвуковой диагностики выбирает самостоятельно. Предпочтительно выполнять исследование трансвагинальным датчиком, однако если пациентка не живёт половой жизнью, исследование необходимо выполнить через переднюю брюшную стенку и/или трансректально (через прямую кишку). УЗИ позволяет диагностировать органическую патологию матки и её шейки. К ним относятся полипы и гиперплазия эндометрия, миома матки, аденомиоз, полипы цервикального канала и др.
Для диагностики осложнений меноррагии может понадобиться измерение частоты пульса, уровня артериального давления и физикальный осмотр. Для исключения патологии шейки матки может быть взят мазок на флору и онкоцитологию, выполнена ПЦР на наличие инфекции, передающейся половым путём, а также расширенная кольпоскопия (в период отсутствия кровянистых выделений) [5][6][11].
Кольпоскопия
Также может быть назначена биопсия. Эталоном считается гистероскопия с прицельной биопсией. Иногда проводится выскабливание полости матки. Только эти методы позволяют получить более-менее точную информацию при диагностике атипии.
Также для диагностики осложнений врач может назначить анализы крови:
- клинический анализ — для оценки уровня гемоглобина, количества эритроцитов, цветового показателя, объёма красных кровяных телец, количества тромбоцитов;
- биохимический анализ — для оценки уровня сывороточного железа, билирубина, печёночных ферментов;
- коагулограмма — для оценки показателей свёртываемости крови;
- анализ уровня половых гормонов [5][6][11].
Помимо прочего, пациентка может быть направлена на консультацию к смежным специалистам (гематологу, эндокринологу, гастроэнтерологу, терапевту) для диагностики и лечения фоновых патологий, которые могли быть причиной метроррагии: гемофилии, гипотиреоза, болезни Иценко — Кушинга, сахарного диабета и др.
Лечение меноррагии
Выбор тактики лечения зависит от возраста пациентки.
Терапевтическое лечение меноррагии
При острых ювенильных кровотечениях (т.е. до 18 лет) первой линией терапии является гормональный гемостаз с помощью комбинированных эстроген-гестагенных препаратов в высокой дозировке по установленной схеме. Эти препараты направлены на остановку кровотечения. Также с этой целью могут быть назначены другие гемостатические средства.
Такая тактика может использоваться и во время лечения молодых женщин до 30 лет при отсутствии грубой органической патологии матки, постгеморрагической анемии, умеренных кровянистых выделениях и отсутствии факторов риска, связанных с развитием рака эндометрия: хронической ановуляции, ожирения, сахарного диабета 2-го типа, наследственного неполипозного рака толстой кишки [5][6][11].
Хирургическое лечение меноррагии
Если консервативное лечение неэффективно, производится гистероскопия с раздельным диагностическим выскабливанием полости матки. Она представляет собой операцию, в ходе которой удаляется функциональный слой эндометрия (кюретаж). Такая манипуляция позволяет быстро остановить кровотечение, устранить её источник, а также получить биопсийный материал для гистологического исследования (оценки строения ткани). Последний этап является ключевым моментом, так как он помогает выяснить истинную причину меноррагии и исключить онкологический процесс.
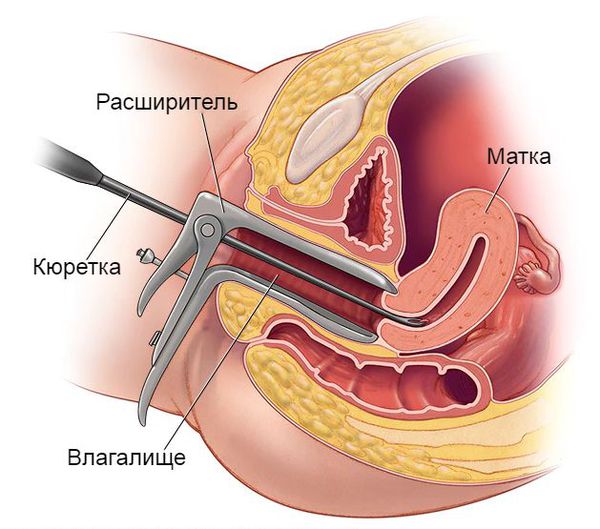
Выскабливание полости матки
У пациенток репродуктивного возраста старше 30 лет при острой меноррагии также производится гистероскопия с раздельным диагностическим выскабливанием. Использование консервативных методов остановки кровотечения, указанных выше, возможно только при рецидиве меноррагии и гистологическом подтверждении диагноза, исключающем рак эндометрия [6]. Назначение гормонального гемостаза без проведения гистологии недопустимо. Результаты гистологического исследования актуальны не более трёх месяцев.
При выявлении миомы матки или аденомиоза, клиническое течение которых сопровождается хронической меноррагией, пациентке может быть предложено оперативное вмешательство в плановом порядке для устранения источника кровотечения.
Лечение меноррагии, вызванной нарушением системы свёртывания крови и другими патологиями, должно проводиться под контролем смежных специалистов. Оно заключается в коррекции сопутствующих заболеваний.
Абляция эндометрия
Абляция эндометрия — это один из вариантов лечения хронических кровотечений. Целесообразно предлагать его женщинам, находящимся в перименопаузе. При помощи радиоволновой энергии «прижигается» внутренняя слизистая матки. Повреждается базальный слой, и эндометрий просто перестаёт расти. Метод эффективный, но есть риск повредить стенку матки, поэтому абляция противопоказана женщинам, которые планируют беременность.
Прогноз. Профилактика
Прогноз для жизни и здоровья, как правило, благоприятный.
Первичная профилактика, которая направлена на устранение причины меноррагии, заключается в модификации образа жизни, нормализации веса, своевременной коррекции заболеваний, возникающих вне половой системы.
Вторичная профилактика зависит от возраста пациентки. Для девушек до 18 лет и для женщин до 35 лет в качестве предупреждения рецидивов меноррагии может быть предложена терапия эстроген-гестагенными препаратами или производными прогестерона [5]. Женщинам от 35 лет, помимо озвученных вариантов, может быть предложен вариант введения гормонпродуцирующей внутриматочной спирали на 5 лет или назначены антигонадотропные препараты для введения в искусственную менопаузу [2].
Список литературы
Munro M. G., Critchley H. O. D., Broder M. S., Fraser I. S. FIGO classification system (PALM-COEIN) for causes of abnormal uterine bleeding in non gravid women of reproductive age // Intern J Gynecol Obstet. — 2011; 113 (1): 3-13. ссылка
Прилепская В. Н., Летуновская А. Б. Меноррагии и внутриматочная гормональная рилизинг-система (в помощь практикующему врачу) // Гинекология. — 2011. — № 5. — С. 15-17.
Oehler M. K., Rees M. C. Menorrhagia: an update // Acta Obstet Gynecol Scand. — 2003; 82: 405-422. ссылка
Дубоссарская З. М. Маточные кровотечения в репродуктивном возрасте // Здоровая Украина. — 2011. — С. 44-46.
Кулаков В. И., Савельева Г. М., Манухина И. Б. Гинекология. Национальное руководство. — М., 2009. — С. 262-268.
Савельева Г. М., Сухих Г. Т., Серов В. Н., Радзинский В. Е., Манухин И. Б. Гинекология. Национальное руководство. — М., 2019. — С. 193-200.
Laughlin-Tommaso S. K., Hesley G. K. Clinical limitations of the International Federation of Gynecology and Obstetrics (FIGO) classification of uterine fibroids // Int J Gynaecol Obstet. — 2017; 139 (2): 143-148.ссылка
Заболотнов В. А., Рыбалка А. Н., Ляшенко Е. Н., Камилова И. К., Косолапова Н. В. Нарушение менструального цикла: поэтапная терапия // Здоровье женщины. — 2014. — №1 (87). — С. 63-72.
Munro M. G., Critchley H. The two FIGO systems for normal and abnormal uterine bleeding symptoms and classification of causes of abnormal uterine bleeding in the reproductive years: 2018 revisions // Gynecol Obstet. — 2018; 143 (3): 393-408. ссылка
Baron Y. M. Menorrhagia: Risk Factors, Diagnosis and Treatment // ResearchGate. — 2015.
Серов В. Н., Сухих Г. Т. Акушерство и гинекология. Клинические рекомендации. — М.: ГЭОТАР–МЕДИА, 2014.
Barad D. H. Vaginal bleeding // MSD Manual. — 2018.

