Определение болезни. Причины заболевания
Эпидуральная гематома (Epidural hematoma) — это скопление крови между костями черепа и твёрдой мозговой оболочкой, которое возникает в результате серьёзной травмы головы, часто сопровождающейся переломом костей черепа.
Распространённость эпидуральной гематомы
Это состояние возникает примерно в 1–3 % черепно-мозговых травм (ЧМТ), реже, чем субдуральные или внутримозговые гематомы [12].

Внутричерепные кровоизлияния
Эпидуральную гематому выявляют в 5–15 % случаев смертельных исходов из-за ЧМТ [1]. Во многих таких ситуациях фиксируют переломы черепа, хотя такая гематома может сформироваться даже при их отсутствии.
Около половины всех случаев приходится на область чешуи височной кости — наиболее уязвимой зоны черепа (это связано с тонкостью кости в этой области и с близостью средней менингеальной артерии). Остальные эпидуральные гематомы наблюдаются преимущественно в лобной и теменных зонах. В задней черепной ямке подобные повреждения встречаются редко — лишь в 3–7 % случаев [1].
Мужчины больше подвержены образованию эпидуральных гематом, чем женщины [8]. Частота сопутствующих переломов костей черепа может достигать 75 % [11].
Причины и факторы риска эпидуральной гематомы
Чаще всего это состояние является последствием тяжёлой черепно-мозговой травмы. К основным причинам её возникновения относятся удары тупым предметом (камнем, молотком, палкой или бутылкой), падение с высоты, автомобильные аварии и спортивные травмы. Эти факторы способствуют механическому повреждению крупных сосудов твёрдой мозговой оболочки, из-за чего кровь быстро накапливается в ограниченном пространстве черепа и формируется гематома.
Её положение зависит от места травмы костей черепа. Обычно гематома образуется из-за повреждения вен наружной стороны твёрдой мозговой оболочки или вен, которые проходят через эпидуральное пространство и соединяют эту оболочку с костями черепа. Такие кровоизлияния, как правило, небольшие по объёму.
Однако источниками значительных кровотечений могут стать менингеальные артерии и их ветви, которые кровоснабжают твёрдую мозговую оболочку. Особенно опасны разрывы основной части средней менингеальной артерии или её ветвей — они способны вызвать обширные кровоизлияния, приводящие к компрессии (сдавливанию) головного мозга. По мере увеличения гематомы твёрдая мозговая оболочка отслаивается от костей черепа, что дополнительно повреждает вены, которые проходят через эпидуральный промежуток, и приводит к образованию нового источника кровотечения (отслоение механически растягивает или сдавливает вены, из-за чего они могут легко повредиться) [1].
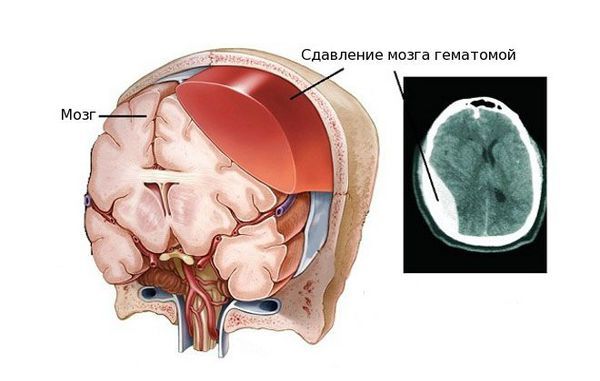
Сдавливание головного мозга
К факторам риска появления эпидуральной гематомы относятся:
- травмы височных и теменных областей черепа (при них гематомы образуются чаще);
- хронические заболевания сердечно-сосудистой системы (например, артериальная гипертензия и аритмия);
- приём антикоагулянтов и антиагрегантов, которые снижают свёртываемость крови (Аспирина, Ксарелто и Эликвиса), а также заболевания, связанные с её нарушением (гемофилия);
- анатомические особенности строения костей черепа и сосудистые аномалии головного мозга (аневризмы и мальформации) [1][4][14].
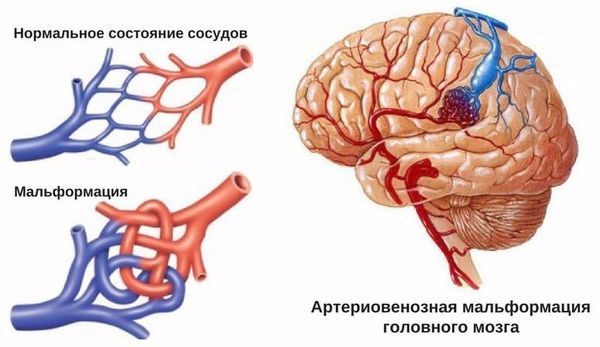
Сосудистая мальформация
Симптомы эпидурального кровоизлияния
Отличительной чертой клинической картины эпидуральной гематомы является доминирование очаговых неврологических симптомов над общими мозговыми нарушениями.
Основным очаговым признаком служит контралатеральный пирамидный синдром (слабость мышц рук и ног на половине тела, противоположной гематоме). Если объём гематомы составляет больше 80 мл, может возникнуть глубокий гемипарез (паралич) [3].
К общемозговым симптомам относят:
- нарушение сознания;
- головокружение;
- головную боль;
- тошноту и рвоту;
- судороги.
В целом симптомы эпидуральной гематомы возникают и поэтапно нарастают в течение нескольких часов после ЧМТ. Они связаны с прогрессирующим давлением крови на структуры мозга. Обычно проявления развиваются в три фазы.
Начальная фаза. Сразу после травмы человек ненадолго теряет сознание (от нескольких секунд до десятков минут), а затем приходит в себя. Однако в этот момент возникают первые признаки начала патологического процесса:
- головокружение;
- тошнота и рвота;
- боли в области удара;
- ретроградная амнезия (потеря воспоминаний о событиях непосредственно перед травмой).
В случае более лёгкой травмы пострадавший может оставаться в сознании, но у него всё равно сформируется гематома. Как правило, так происходит при наличии артериальной гипертензии и нарушений свёртываемости крови.
Промежуточная фаза («светлый промежуток»). Фиксируется лишь у 45–50 % пострадавших, тогда как 22–56 % пациентов попадают в нейрохирургические отделения с симптомами угнетённого сознания вплоть до коматозного состояния [3]. В эту фазу пострадавший восстанавливается после первичной потери сознания и чувствует, что ему лучше. Однако постепенно появляются новые симптомы:
- умеренная головная боль, которая усиливается со временем;
- сонливость, слабость и замедленность реакций (оглушение);
- возможны невнятность речи, рассеянность внимания и нарушения краткосрочной памяти (амнезия);
- асимметрия лица (прозопарез) и анизокория (встречается приблизительно в 25–60 % случаев) [3];
- повышение артериального давления и учащение пульса.

Анизокория
Фаза нарастания симптомов. Через некоторое время (обычно спустя часы или сутки) клиническая картина резко ухудшается: пациент снова внезапно теряет сознание, но уже на большее время. Также появляются очаговые неврологические симптомы:
- возникает односторонняя слабость или паралич рук/ног (гемипарез и гемиплегия);
- нарушается понимание и воспроизведение речи (афазия);
- снижается поверхностная и болевая чувствительность, появляются покалывание и онемение (парестезии и гипестезии);
- развиваются судорожные припадки;
- проявляется ригидность (стойкое напряжение) затылочных мышц, усиливаются головная боль и светобоязнь;
- угнетаются дыхательные центры (дыхание становится медленным, поверхностным и неглубоким), повышается внутричерепное давление (как правило, проявляется давящей головной болью с тошнотой и рвотой), что может быстро перейти в сопор (глубокое расстройство сознания, промежуточное состояние между сном и комой) и кому.
Патогенез эпидурального кровоизлияния
Эпидуральная гематома образуется в результате повреждений артериальных сосудов твёрдой мозговой оболочки, диплоических вен (вен губчатого вещества костей свода черепа) или венозных синусов (специальных каналов, расположенных между слоями твёрдой мозговой оболочки, которые собирают и отводят кровь из мозга). Такие повреждения возникают из-за прямого воздействия травмирующего фактора или переломов костей черепа, чаще всего в зонах теменных и височных костей (наиболее уязвимы).
Кровь, которая вытекает из повреждённого сосуда, оттесняет твёрдую мозговую оболочку, формируя ограниченную полость. Так как эта оболочка прочно соединяется с костной тканью, распространение гематомы в большинстве случаев ограничено пределами поражённой кости [4].
Артериальное кровотечение особенно опасно, потому что высокое давление крови способствует стремительному накоплению её объёма. Венозное кровотечение происходит медленнее, поэтому первые симптомы могут проявиться позже.
Внутри гематомы сохраняется высокое давление, поэтому её форма напоминает двояковыпуклую линзу, наружный контур которой ограничивается внутренним слоем прилегающей кости, а внутренняя поверхность образуется смещённым участком твёрдой мозговой оболочки.
По мере роста гематома начинает давить на головной мозг, что нарушает циркуляцию спинномозговой жидкости (ликвора), повышает внутричерепное давления и провоцирует ишемические изменения тканей мозга (из-за нарушения кровоснабжения) [5]. Также сдавливаются корковые центры двигательной активности, зрительные пути и стволы нервов, которые обеспечивают чувствительность и координацию движений. Возникают признаки вторичного поражения ствола мозга и жизненно важных функций организма, т. е. в том числе нарушается дыхание, сознание и работа сердца.
Также при эпидуральной гематоме нередко наблюдается ушиб головного мозга. Такое явление называют контрударом или противоударом. Оно возникает в результате инерционного движения мозга внутри черепной коробки после сильного удара: мозг сталкивается с внутренней поверхностью черепа в месте, которое противоположно изначальной травме, и появляется ушиб.

Удар и противоудар
Классификация и стадии развития эпидурального кровоизлияния
Эпидуральные гематомы различают по следующим признакам:
- По объёму кровоизлияния:
- маленькие (менее 30 мл);
- средние (30–80 мл);
- большие (свыше 80 мл) [13].
- По локализации:
- передне-теменные;
- теменно-височные;
- затылочно-височные;
- орбитально-лицевые (передне-лобные) [1].
- По тяжести состояния пациента:
- Лёгкая степень. Человек в сознании, ориентирован, симптомы неврологического дефицита минимальны или отсутствуют. Может наблюдаться головная боль, головокружение и лёгкая слабость в руках/ногах.
- Средняя степень. У пациента нарушено сознание (сонливость и оглушение) и присутствует умеренный очаговый неврологический дефицит (парез рук/ног и нарушение речи). Могут возникать выраженная головная боль, рвота и нарушения координации движений.
- Тяжёлая степень. Пострадавший в коме, у него наблюдаются грубые очаговые симптомы (гемиплегия, гемианопсия и афазия), а также угрожающие жизни осложнения (сдавливание ствола головного мозга и дислокационный синдром, т. е. нарушение расположения структур головного мозга).
- По степени сдавливания мозга:
- Компенсированные. Внутричерепное давление незначительно повышено, сдавливание минимальное, поэтому мозг сохраняет свои функции.
- Некомпенсированные. Значительное повышение давления, структуры мозга сильно сдавлены [1].
Осложнения эпидурального кровоизлияния
Эпидуральная гематома сдавливает головной мозг, что нарушает циркуляцию спинномозговой жидкости, повышает внутричерепное давление и приводит к компрессии сосудов. Это провоцирует следующую цепочку осложнений:
- Ишемию мозга. Она влечёт за собой нарушение метаболизма и развитие очагового некроза (отмирания) головного мозга. Проявляется парезами, параличами, а также нарушениями чувствительности и речи.
- Судорожный синдром. Возникает из-за того, что гематома прямо давит на височные доли, а также по причине общего повышения внутричерепного давления, при котором растёт судорожная готовность коры головного мозга. Наиболее часто проявляется генерализованный припадок (с полной потерей сознания и судорогами рук и ног). Риски его возникновения зависят от положения и размера гематомы (чем больше объём, тем выше вероятность). Чаще всего судороги возникают в лобных и височных долях.
- Гидроцефалию. Она может возникать из-за сдавливания мозговых структур, в том числе желудочков и пути оттока ликвора, что нарушает циркуляцию спинномозговой жидкости. Её избыток усиливает давление в черепе и может привести к дислокационному синдрому.
- Дислокационный синдром. При эпидуральной гематоме он быстро развивается, примерно в 70–85 % случаев [3]. Увеличение гематомы провоцирует смещение головного мозга в сторону затылочного отверстия и сдавливание его ствола, в котором расположены витальные центры. Они регулируют дыхание и работу сердечно-сосудистой системы, нарушение функции которых может привести к летальному исходу. Это состояние также проявляется нарушениями сознания (вплоть до комы), глотания и движений глаз [1].

Нормальные желудочки и гидроцефалия
Диагностика эпидурального кровоизлияния
Вне зависимости от степени тяжести черепно-мозговой травмы пациентов кладут в стационар, чтобы уточнить первичный диагноз.
Сбор анамнеза и осмотр
После травмы первичный осмотр обычно проводит врач скорой помощи или приёмного отделения стационара. У пациента (если он в сознании), очевидцев и сопровождающих уточняют следующую информацию (собирают анамнез):
- время, место и механизм травмы;
- было ли нарушение сознания, чувство тошноты и рвота;
- наличие сопутствующих болезней и их текущее лечение (какие препараты принимает пострадавший);
- возможные медицинские причины травмы, например эпилептический припадок, инфаркт и инсульт;
- воздействие наркотиков или алкоголя.
При подозрении на травму головы дальнейшую диагностику проводит невролог или нейрохирург. Важно объективно оценить состояние пациента с ЧМТ, чтобы правильно составить тактику лечения, поэтому врач проверяет:
- движения рук и ног, речь и открывание глаз, что соотносится с критериями шкалы комы Глазго, которая определяет глубину расстройств сознания, — от 3 до 15 баллов (от терминальной комы до ясного сознания);
- рефлексы (в том числе реакцию зрачков на свет);
- чувствительность.
После оценки неврологического статуса пострадавшего направляют на обследование.
Инструментальная и лабораторная диагностика
В диагностике черепно-мозговых травм эффективно применяют компьютерную и магнитно-резонансную томографию (КТ и МРТ). Они помогают принять решение о показаниях или противопоказаниях к операции, выбрать её объём и оценить прогноз исхода ЧМТ [4].
При поступлении в стационар всем пациентам проводят электрокардиографию (ЭКГ) сердца.

Электрокардиография (ЭКГ)
Основным методом диагностики эпидуральных гематом является компьютерная томография. Она позволяет быстро и точно определить локализацию, размеры и плотность гематомы, а также оценить состояние окружающих тканей мозга.
Дополнительно могут проводить магнитно-резонансную томографию. Это помогает более детально изучить структуры головного мозга и оценить степень их повреждения.
При необходимости пациентам делают рентгенографию шейного, грудного и поясничного отделов позвоночника, грудной клетки и костей таза. Её проводят при подозрении на сочетанную травму позвоночника, например в случае ДТП.
Лабораторная диагностика эпидуральной гематомы включает общеклинические анализы крови и мочи (ОАК и ОАМ), а также биохимические анализы крови (БАК) для оценки уровня глюкозы, мочевины, креатинина, билирубина, кислотно-основного состояния, натрия и калия [2]. Анализы проводят, чтобы исключить сопутствующие состояния (например, гипогликемию или инфекцию) и подготовить пациента к операции.
Дифференциальная диагностика
При значительных размерах гематомы обычно можно сразу поставить точный диагноз. Однако при малых объёмах, особенно в сочетании с повреждением паренхимы (функциональной ткани) мозга (например, при ушибе мозга, травматическом субарахноидальном кровоизлиянии или субдуральной гематоме) дифференциальная диагностика затруднена.
Поэтому эпидуральную гематому важно различать со следующими состояниями:
- субдуральной гематомой — пересекает швы черепа, имеет характерную серповидную или лентообразную форму;
- менингиомой — может иметь повышенную плотность, хорошо визуализируется после введения контрастного препарата и, как правило, расположена не рядом с местом перелома костей свода черепа.
Точный диагноз выставляют по результатам КТ и МРТ.
Лечение эпидурального кровоизлияния
Пациентов лечат в условиях стационара. Выбор тактики терапии зависит от локализации эпидуральной гематомы, её размера и соотношения со структурами головного мозга, а также от того, как меняется состояние пострадавшего.
Консервативное лечение
Такую терапию могут применять в случае, если состояние соответствует следующим параметрам:
- объём гематомы меньше 30 мл, а её толщина не больше 15 мм;
- смещение срединных структур составляет менее 5 мм;
- у пациента не меньше 8 баллов по шкале Глазго;
- отсутствует очаговая неврологическая симптоматика.
В таких ситуациях пострадавших лечат в нейрохирургическом отделении под тщательным неврологическим контролем.
Консервативная терапия направлена на стабилизацию состояния и контроль объёма гематомы (чтобы она не увеличивалась). Пациентам назначают симптоматическую терапию, которая помогает уменьшить отёк мозга, поддерживать жизнедеятельность и профилактировать инфекционные осложнения. К общим принципам симптоматического лечения относятся:
- Контроль артериального давления. Его поддержание в пределах нормы помогает предотвратить дальнейшее кровотечение и снизить риск увеличения гематомы.
- Обеспечение адекватного дыхания. Людям с нарушением дыхания может потребоваться искусственная вентиляция лёгких (ИВЛ), чтобы поддерживать необходимый уровень кислорода в крови.
- Мониторинг неврологического статуса. Регулярная оценка уровня сознания, рефлексов и двигательных функций позволяет вовремя выявить ухудшение состояния и принять соответствующие меры.
- Применение противосудорожных препаратов. При необходимости пациентам выписывают эти лекарства, чтобы облегчить состояние, так как наличие судорог ухудшает прогноз выздоровления.
- Поддержка питания и гидратации (водного баланса). При тяжёлом состоянии важно обеспечить достаточное питание и жидкость внутривенно или энтерально (через желудочно-кишечный тракт).
- Предупреждение тромбоэмболических осложнений. Использование компрессионных чулков и антикоагулянтов (назначают на основе результатов коагулограммы и уровня D-димера в крови) снижает риск развития тромбоза глубоких вен и лёгочной эмболии.
- Физиотерапия и реабилитация. Они направлены на восстановление утраченных функций. Их проводят после стабилизации состояния, средний срок которой составляет 1–2 недели. На её время влияет размер и положение гематомы, а также сопутствующие повреждения (например, ушиб мозга) и заболевания (сердечно-сосудистые болезни, сахарный диабет и нарушения свёртываемости крови).

Лёгочная эмболия
Хирургическое лечение
Показаниями к оперативному вмешательству являются:
- симптомы сдавливания головного мозга;
- объём супратенториальных гематом (выше мозжечка) более 30 мл, а в задней черепной ямке — больше 20 мл;
- смещение срединных структур не менее чем на 5–7 мм [8].
При эпидуральной гематоме проводят краниотомию (временно удаляют часть кости черепа, чтобы получить доступ к головному мозгу), удаляют сгустки крови и восстанавливают целостность повреждённых сосудов. В некоторых случаях применяют эндоскопический доступ (через небольшое трепанационное отверстие в череп вводят эндоскоп), который позволяет минимизировать повреждение окружающих тканей. Однако это возможно только в случае небольших размеров гематомы (обычно меньше 3 см), решение принимает нейрохирург.
Осложнения краниотомии
К ним относятся:
- Повреждение мозговых структур. Может привести к неврологическим нарушениям.
- Резкое изменение внутричерепного давления и гиперперфузия (переполнение кровью) из-за удаления гематомы. Могут вызвать вторичное повреждение головного мозга.
- Риск развития инфекций. Вероятен как в области разреза, так и внутри мозга. Инфекции могут привести к менингиту или абсцессу головного мозга.
Реабилитация
Реабилитация начинается с отделения интенсивной терапии, где пациент находится после операции. Процедуры назначает реабилитолог. Программа состоит из комбинации индивидуальных реабилитационных модулей, которые включают различные виды воздействия. Выбор методов зависит от состояния пациента (его оценивают ежедневно) и противопоказаний.
Основные виды воздействия включают:
- различные направления кинезиотерапии, в том числе позиционирование, пассивные и/или активные занятия со скелетной и дыхательной мускулатурой;
- различные методы физиотерапевтического воздействия (активно применяется электролечение — стимуляционные методики и магнитотерапия);
- занятия с логопедом и психологом;
- массаж;
- медикаментозную и нутритивную коррекцию.
Все действия в процессе мониторят в соответствии с листом STOP-сигналов. Перед началом ежедневной сессии реабилитации в отделении интенсивной терапии каждого пациента должны оценить на предмет противопоказаний, которые могут возникнуть впервые.
После выписки из стационара пострадавшему рекомендуется продолжать реабилитацию в специальных центрах.
Прогноз. Профилактика
Ранняя диагностика и своевременное лечение значительно улучшают прогноз, позволяют избежать серьёзных осложнений и восстановить утраченные функции головного мозга [1][6][9].
После травмы головного мозга полностью выздоравливает примерно половина пациентов, что свидетельствует о сложности черепно-мозговых травм как современной медицинской проблемы [7].
Однако при позднем обращении или больших размерах гематомы могут развиться стойкие неврологические расстройства, которые могут стать причиной инвалидности, также вероятен летальный исход. Отёк мозга может привести к ишемии и необратимым неврологическим проявлениям по типу пареза, паралича и др. Инвалидизация после ЧМТ и эпидуральной гематомы связана с двигательными нарушениями, посттравматической эпилепсией, нарушением речи и умственных способностей, а также социально-бытовой дезадаптацией и необходимостью постороннего ухода.
В клинической картине последствий черепно-мозговых травм чаще всего встречаются жалобы на хронические головные боли, повышенную раздражительность, снижение настроения и памяти, быструю утомляемость, нарушение сна и чувство тревоги [10].
Профилактика эпидуральной гематомы
Основными причинами ЧМТ и эпидуральной гематомы является бытовой, транспортный, производственный, сельскохозяйственный, спортивный травматизм и др. Производственные и бытовые травмы часто случаются из-за нарушения правил охраны труда и техники безопасности (падение деталей и предметов на голову, падение с различной высоты и т. д.). Транспортный травматизм нередко связан с нарушением правил дорожного движения как водителями, так и пешеходами. Отягчающим фактором является злоупотребление алкоголем.
Предупредить черепно-мозговую травму и развитие эпидуральной гематомы можно путём соблюдения мер безопасности. Для этого нужно:
- использовать защитные шлемы при занятиях спортом, а также при езде на велосипеде и мотоцикле;
- соблюдать правила дорожного движения;
- избегать ситуаций, в которых существует повышенный риск травмирования головы (падений, драк и занятий экстремальными видами спорта).
Профилактика спонтанных гематом у пациентов с хроническими заболеваниями (гипертонической болезнью, сахарным диабетом, гемофилией и другими заболеваниями, связанными с нарушением свёртываемости крови) направлена на контроль артериального давления и уровня глюкозы в крови.
Список литературы
Коновалов А. Н., Лихтерман Л. Б., Потапов А. А. Клиническое руководство по черепно-мозговой травме. Практическое пособие в трёх томах. Том 1. — М.: АНТИДОР, 1998. — 550 с.
Гусев Е. И., Коновалов А. Н., Скворцова В. И., Гехт А. Б. Неврология. Национальное руководство в двух томах. Том 1. — М.: ГЭОТАР-Медиа, 2018. — 880 с.
Васильева Е. Б., Талыпов А. Э., Петриков С. С. Особенности клинического течения черепно-мозговой травмы при различных видах повреждения головного мозга // Неотложная медицинская помощь. — 2019. — Т. 8, № 3. — С. 295–301.
Китаев В. М., Китаев С. В. Лучевая диагностика заболеваний головного мозга. — 2-е издание. — М.: МЕДпресс-информ, 2018. — 136 с.
Лихтерман Л. Б., Кравчук А. Д., Охлопков В. А., Лихтерман Б. Л. Принципы современной диагностики черепно-мозговой травмы // Журнал неврологии и психиатрии им. С. С. Корсакова.. — 2018. — № 11. — С. 93–99.
Лихтерман Л. Б. Черепно-мозговая травма. Диагностика и лечение. — М.: ГЭОТАР-Медиа, 2014. — 488 с.
Смычёк В. Б., Пономарева Е. Н. Черепно-мозговая травма: медицинская и социальная проблема // Медицинские новости. — 2011. — № 12. — С. 6–8.
Мидори И. М., Берснев В. П., Рябуха Н. П. Синдром сдавления головного мозга при черепно-мозговой травме // Вестник хирургии. — 2012. — Т. 171, № 6. — С. 66–68.
Джузумалиева Г. С. Анализ исходов лечения больных с тяжёлой черепно-мозговой травмой, обусловленной травматическими внутричерепными гематомами // Вестник АГИУВ. — 2013. — № 3. — С. 25–27.
Соловьева Э. Ю., Карнеев А. Н., Амелина И. П. Лечение больных с последствиями черепно-мозговой травмы // Журнал неврологии и психиатрии им. С. С. Корсакова. — 2023. — Т. 123, № 3. — С. 26–33.
Irie F., Le Brocque R., Kenardy J. et al. Epidemiology of traumatic epidural hematoma in young age // J Trauma. — 2011. — Vol. 71, № 4. — P. 847–853.ссылка
Wu C., Tian Y., Zhao R. et al. Conservative therapy of epidural hematoma with atorvastatin combined with glucocorticoids: cases report and literature review // Front Surg. — 2025. — Vol. 12.ссылка
Рахмонов Б. А., Бердиев Р. Н. Клиника, основные методы диагностики и лечения эпидуральных гематом // Вестник Авиценны. — 2020. — Т. 22, № 1. — С. 141–147.
Бывальцев В. А., Белых Е. Г., Жданович Г. С., Шепелев В. В. Нетравматические внутричерепные кровоизлияния // Здоровье. Медицинская экология. Наука. — 2015. — № 3 (61). — С. 76–87.

