Определение болезни. Причины заболевания
Казеозная пневмония (Caseous pneumonia) — это одна из самых тяжёлых форм туберкулёза лёгких, при которой развивается гнойно-некротическое воспаление, т. е. появляется большое количество специфического туберкулёзного гноя — казеоза, что приводит к массивному разрушению лёгкого. Такое воспаление является необратимым, т. е. полное восстановление лёгких невозможно.
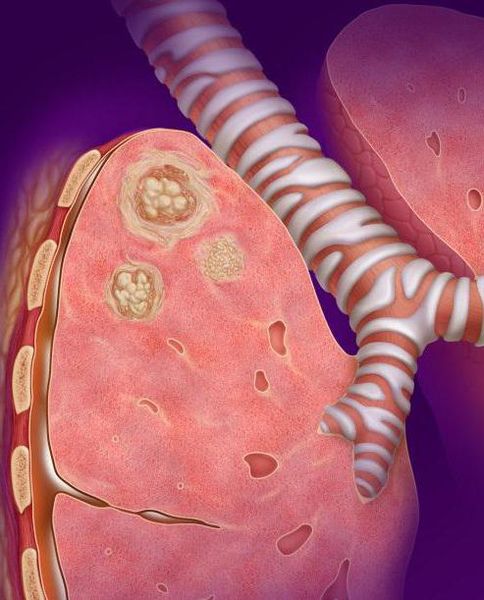
Казеозная пневмония
Казеозная пневмония быстро прогрессирует: воспаление распространяется в течение 2–6 недель. При этом она может поразить как одну долю лёгкого, так и полностью орган с обеих сторон. В результате гнойного расплавления тканей в месте поражения формируется одна или множество полостей (каверн) [1][2][3]. Этот процесс сопровождается сильнейшей интоксикацией, одышкой, слабостью, кашлем и повышением температуры до 39–40 °C.
Так как казеозная пневмония не является хронической болезнью, а при эффективном лечении диагноз меняют на фиброзно-кавернозный туберкулёз, нет точных сведений касательно её распространённости. Однако последние исследования показывают, что казеозная пневмония развивается у 3–5 % пациентов с впервые выявленным туберкулёзом [2].
Развитие этой болезни обычно связано с резким снижением иммунитета, вызванным:
- социальными условиями (например, у людей, злоупотребляющих алкоголем или не имеющих жилья);
- дефицитом питания;
- сопутствующими заболеваниями (ВИЧ-инфекцией, сахарным диабетом);
- приёмом некоторых лекарственных средств при таких заболеваниях, как псориаз, ревматоидный артрит, диффузный рассеянный склероз и т. д. [2][3]
При этом казеозная пневмония в 90 % случаев сопровождается массивным бактериовыделением, поэтому пациент может заразить огромное количество людей [1][2][3].
Симптомы казеозной пневмонии
Казеозная пневмония начинается остро и бурно, что нехарактерно для большинства форм туберкулёза лёгких, за исключением милиарного туберкулёза. Многообразие проявлений казеозной пневмонии можно разделить на 2 основные группы: симптомы интоксикации и симптомы поражения дыхательной системы.
К симптомам интоксикации организма относятся:
- повышение температуры до 39–40 °C — лихорадка носит постоянный характер;
- потеря аппетита и сбои в работе желудочно-кишечного тракта — нарушение всасывания в кишечнике вызывает диарею, из-за чего организм теряет много жидкости и электролитов, что в дальнейшем приводит к потере веса более чем на 10 кг;
- выраженная слабость вплоть до адинамии — когда человек почти или совсем перестаёт двигаться;
- озноб;
- выраженная потливость.
Симптомы поражения дыхательной системы:
- боль в груди — появляется при распространении воспаления на листки плевры (оболочки лёгкого), так как в них есть нервные окончания;
- кашель с постепенным увеличением мокроты;
- одышка даже в спокойном состоянии;
- акроцианоз — синюшный цвет кожи, особенно на кончиках пальцев и носа, а также посинение губ.
Все эти симптомы больной или его родственники могут заметить самостоятельно, однако они также характерны и для других заболеваний, например для внебольничной пневмонии. Поэтому ни в коем случае нельзя заниматься самолечением. Обнаружение любого из вышеописанных симптомов требует консультации врача, а совокупность нескольких клинических проявлений уже является показанием для госпитализации пациента в круглосуточный стационар [2][3].
Патогенез казеозной пневмонии
Выделяют два последовательных этапа развития туберкулёза лёгких:
- инфицирование — проникновение микобактерии туберкулёза в лёгкие;
- развитие заболевания — появление воспаления, формирование патологических изменений и нарушение нормальной работы органа.
![Палочка Коха — возбудитель туберкулёза [17] Палочка Коха — возбудитель туберкулёза [17]](/media/bolezny/kazeoznaya-pnevmoniya/palochka-koha-_-vozbuditel-tuberkulyoza-17_s.jpeg)
Палочка Коха — возбудитель туберкулёза [17]
От инфицирования до заболевания может пройти от нескольких недель до нескольких лет.
Ведущую роль в развитии именно казеозной пневмонии играет иммунодефицит — снижение защитных реакций организма, вызванное различными факторами. Также имеются данные о генетической предрасположенности, при которой иммунитет слабо отвечает на внедрение возбудителя туберкулёза в организм. Следовательно, казеозная пневмония развивается при условии массивного размножения туберкулёзной палочки на фоне сниженного иммунитета и низкой способности иммунных клеток поглощать чужеродные агенты [3].
Факторы, способствующие распаду лёгочной ткани:
- Метаболическая (биохимическая, или «переваривающая») несостоятельность иммунных клеток (макрофагов и лимфоцитов). Продукты жизнедеятельности возбудителя туберкулёза оказывают токсическое действие на иммунные клетки, из-за чего они не справляются с массивным размножением микобактерий, погибают и распадаются. Это приводит к тому, что в ткань лёгкого попадают ферменты, изначально предназначенные для разрушения («переваривания») бактериальных клеток.
- Нарушение в системе кровеносных сосудов микроциркуляторного русла (тканевых капилляров). Микротромбы формируются в капиллярах, чтобы не допустить дальнейшего распространения инфекции с током крови, но в этом случае такая защитная реакция лишь усугубляет ситуацию, ускоряя гибель ткани лёгкого.
Пока в тканях стремительно развиваются патологические изменения, продукты жизнедеятельности туберкулёзной палочки и продукты распада иммунных клеток попадают в кровь, вызывая выраженные явления интоксикации. По мере увеличения объёма поражения лёгких к явлениям интоксикации присоединяются респираторные симптомы.
Классификация и стадии развития казеозной пневмонии
В зависимости от тяжести локальных изменений выделяют:
- малые формы туберкулёза — очаг туберкулёза размером до 10–12 мм с ограниченными инфильтратами (в пределах одного сегмента лёгкого), малым плевритом (уровень жидкости в плевральной полости не превышает 400 мл) и небольшими туберкуломами (осумкованными казеозными очагами до 20 мм);
- распространённый туберкулёз без распада лёгочной ткани — инфильтративный туберкулёз с экссудативным плевритом (уровень жидкости более 500 мл);
- деструктивные формы туберкулёза — кавернозный, фиброзно-кавернозный и любая другая клиническая форма туберкулёза с распадом лёгочной ткани;
- остропрогрессирующие формы туберкулёза — казеозная пневмония, острый диссеминированный туберкулёз и острейший туберкулёзный сепсис (милиарный туберкулёз).
Казеозная пневмония — это одна из форм вторичного туберкулёза лёгких наряду с такими формами, как очаговый, инфильтративный, диссеминированный, милиарный, циротический, кавернозный и фиброзно-кавернозный туберкулёз лёгких. К ним также относят туберекулому и туберкулёзный плеврит.

Кавернозный туберкулёз
Общепринятой классификации казеозной пневмонии нет. При формулировке диагноза врач указывает объём и расположение поражения, а также наличие бактериовыделения и лекарственную устойчивость возбудителя. Например, диагноз может звучать так: «Казеозная пневмония верхней доли правого лёгкого, МБТ(+), лекарственная чувствительность сохранена» или «Казеозная пневмония левого лёгкого, МБТ(+), лекарственная устойчивость к Изониазиду и Рифампицину».
Казеозная пневмония может являться как самостоятельной формой, так и осложнением других форм туберкулёза, например инфильтративного или диссеминированного, если пациент не получает специфической терапии или она неэффективна [2][3].
Стадии развития казеозной пневмонии:
- начальная, или ограниченная, стадия — патологические изменения ограничиваются ацинусами и дольками (наименьшими структурными частями лёгкого), в которых происходит массовая гибель клеток с образованием обширной зоны казеозного некроза;
- необратимая, или распространённая, стадия — объём поражения лёгочной ткани стремительно нарастает, микобактерии туберкулёза попадают в просвет бронхов и кровеносные сосуды, из-за чего патологический процесс распространяется и переходит на противоположное лёгкое.
Стоит отметить, что такое разделение на фазы достаточно условное, так как первая стадия обычно стремительно переходит во вторую [2].
Осложнения казеозной пневмонии
К основным осложнениям относится:
1. Инфекционно-токсический шок (ИТШ) — остро развивающаяся сердечно-сосудистая недостаточность, вызванная массивным поступлением микобактерий туберкулёза в кровеносное русло. Так как бактериальные токсины вызывают системный, т. е. общий для всего организма ответ, это влияет:
- на гемодинамику — нарушается регуляция системного артериального давления, что сопровождается его резким снижением и учащённым сердцебиением;
- гемостаз — сначала свёртываемость крови повышается, из-за чего формируются микротромбы, ускоряющие распад лёгочной ткани, а когда факторы свёртывания истощаются и повышенная свёртываемость резко снижается, развивается ДВС-синдром (синдром диссеминированной внутрисосудистой свёртываемости): появляется повышенная кровоточивость, склонность к образованию синяков, гематом и кровотечений во внутренних органах, в том числе и в лёгких;
- микроциркуляцию — ухудшение кровообращения в капиллярах вызывает кислородное голодание тканей организма, что нарушает работу сразу нескольких органов и систем, например почек, печени и головного мозга.
Итогом развития ИТШ становится истощение функциональных возможностей сердечной мышцы, из-за чего сила её сокращения снижается вместе с артериальным давлением (систолическое («верхнее») артериальное давление падает ниже 60 мм рт. ст.). При этом увеличивается частота сердечных сокращений до 140 ударов в минуту и более, нарастает одышка, сознание нарушается или полностью отсутствует [4][5].
2. Лёгочное кровотечение и кровохарканье — результат повреждения стенок кровеносных сосудов гнойными массами. Если диаметр сосуда невелик, возникает кровохарканье. В этом случае суточный объём выделения крови не превышает 100 мл (при условии, что одномоментно выделяется не более 50 мл крови). Если объём суточной кровопотери превышает 100 мл, речь идёт о лёгочном кровотечении. Субъективно при кашле пациент испытывает чувство сдавления за грудиной и нехватку воздуха, после чего изо рта выделяется алая пенистая кровь, что сопровождается характерным «клокотанием» [3][4].
3. Спонтанный пневмоторакс — скопление воздуха в плевре со спадением лёгкого. Такая ситуация возникает, если гнойно-некротические массы находятся рядом с плеврой и начинают её разрушать. Различают:
- клапанный пневмоторакс — щелевидное повреждение в грудной клетке играет роль клапана, который закрывается при вдохе и открывается при выдохе; клапанный пневмоторакс приводит к прогрессирующему увеличению объёма воздуха в плевральной полости и спадению лёгкого, что сопровождается внезапной резкой болью, которая сменяется на нарастающую одышку;
- закрытый пневмоторакс — патологическое отверстие плевры закрывается самостоятельно, при этом в плевральной полости остаётся определённое количество воздуха, а само лёгкое спадает (степень спадения напрямую зависит от количества свободного воздуха в плевральной полости); при этом виде пневмоторакса одышка не нарастает [4].

Пневмоторакс
4. Лёгочное сердце (сердечно-лёгочная недостаточность) — характерно для длительно протекающей казеозной пневмонии. Обычно на фоне эффективной противотуберкулёзной терапии острый воспалительный процесс стихает, участки воспалительной инфильтрации рассасываются и формируется фиброзно-кавернозный туберкулёз, когда поражённые ткани лёгкого замещаются грубой рубцовой тканью. В связи с этим:
- объём (ёмкость) сосудов лёгочной системы сокращается, нагрузка на правый желудочек сердца увеличивается и сердечная мышца начинает сокращаться сильнее;
- могут появиться спайки,которые ограничивают подвижность лёгких и вызывают деформацию грудной клетки;
- концентрация кислорода в альвеолах снижается, а давление в малом круге кровообращения, наоборот, повышается, так как сила и частота сердцебиения увеличивается.
Из-за этих изменений повышается давление в малом круге кровообращения, увеличивается правый желудочек сердца и, как следствие, развивается сердечная недостаточность, что проявляется в виде одышки, цианоза, чувства удушья, кашля и хрипов в лёгких. К причинам повышения давления в малом круге также можно отнести сужение просвета капилляров, повышенную вязкость крови и снижение вентиляции в альвеолах [2][7][9].
5. Дыхательная недостаточность — состояние, при котором не поддерживается нормальный газовый состав крови или он достигается путём ненормальной работы системы внешнего дыхания. В таком случае пациент ощущает нехватку воздуха во время движения или физических нагрузок. Кроме того, при выраженной степени дыхательной недостаточности снижается насыщение крови кислородом менее 95 % [6].
6. Амилоидоз — заболевание, которое может ограничиваться только лёгкими, а иногда поражает несколько органов или весь организм. При амилоидозе в тканях откладывается патологический нерастворимый белок (амилоид), который мешает органу нормально работать, вызывая нарушения обменных процессов с дальнейшим отмиранием ткани [7]. Он может проявляться непродуктивным кашлем, удушьем и иногда кровохарканьем.
7. Свищ — патологический канал, соединяющий соседние внутренние органы или орган с внешней средой.
8. Поствоспалительный стеноз трахеи и крупных бронхов — сужение просвета этих органов.
9. Ателектаз — спадение доли, сегмента или субсегмента лёгкого за счёт сужения просвета соответствующего бронха и развития клапанного механизма, когда воздух проходит по бронху при выдохе, но не поступает обратно при вдохе.
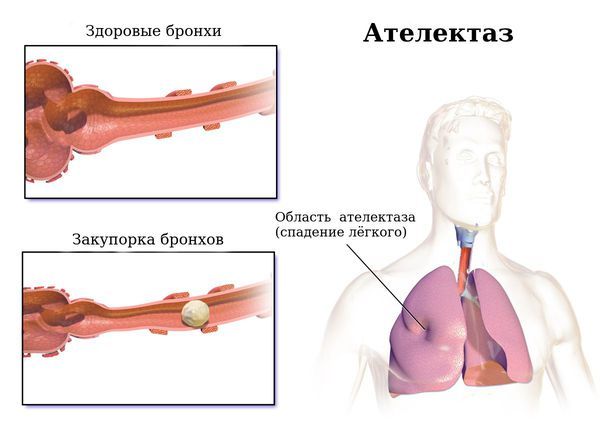
Ателектаз
10. Бронхоэктаз — ненормальная анатомия бронха, при которой его диаметр увеличивается.
11. Смерть — наступает в отсутствие своевременного противотуберкулёзного лечения [2][4].
Диагностика казеозной пневмонии
Поскольку казеозная пневмония относится к тяжелейшим формам туберкулёза лёгких, люди с этой болезнью крайне редко сами приходят на приём к фтизиатру или терапевту в амбулаторные учреждения. Как правило, бригада скорой медицинской помощи диагностирует у такого пациента внебольничную пневмонию и доставляет его в круглосуточный стационар, после чего больного направляют в терапевтическое или пульмонологическое отделение (иногда — в отделение реанимации и интенсивной терапии). И только после проведения полной диагностики на фоне неэффективности обычных антибактериальных препаратов у пациента диагностируют казеозную пневмонию (туберкулёз лёгких) и переводят его в стационар противотуберкулёзного диспансера.
Как отличить казеозную пневмонию от внебольничной
Казеозная пневмония названа так именно потому, что на начальных этапах клинико-рентгенологическая картина действительно схожа с внебольничной пневмонией. К общим чертам относится:
- кашель;
- температура, равная 38,5°C и выше;
- одышка;
- резко выраженная слабость;
- признаки инфильтрации — уплотнения воспалительного характера лёгочной ткани при рентгенологическом исследовании;
- лейкоцитоз — повышенный уровень лейкоцитов в общем анализе крови (более 10–12 × 109/л);
- повышение скорости оседания эритроцитов (СОЭ) — до 40–60 мм/ч;
- снижение уровня общего белка в биохимическом анализе крови.
Однако на казеозную пневмонию указывают:
- микобактерии туберкулёза, обнаруженные в мокроте, — наблюдаются в 90 % случаев, но в первые 2 недели заболевания бактериовыделение может отсутствовать;
- лимфопения — снижение абсолютного и относительного количества лимфоцитов;
- снижение уровня эритроцитов и гемоглобина — при всех остальных формах туберкулёза изменения затрагивают только «белую кровь» (т. е. лейкоциты и лимфоциты), и лишь при казеозной пневмонии меняется уровень красных кровяных телец, т. е. эритроцитов;
- снижение уровня лейкоцитов — наблюдается при прогрессирующем течении болезни;
- выраженное снижение массы тела — потеря 10–20 кг за короткий промежуток времени (за 1–2 месяца);
- отрицательная реакция Диаскинтеста — такой результат наблюдается почти у всех пациентов из-за глубокого угнетения иммунитета;
- отсутствие эффекта от проводимой антибактериальной терапии, применяемой при лечении внебольничных пневмоний;
- ослабленное дыхание — при прослушивании лёгких доктор также слышит многочисленные хрипы, тогда как для внебольничной пневмонии характерны монотонные хрипы, называемые крепитацией [2][3][4].

Диаскинтест
Кроме того, врачи обращают внимание на наличие:
- заболевания туберкулёзом в прошлом;
- контакта с больными туберкулёзом лёгких (на работе, в семье, в общежитии и т. д.);
- аномальных реакций на кожные пробы (Манту, Диаскинтест) в детстве;
- вредных привычек (алкоголизма, наркомании);
- хронических заболеваний лёгких (эмфиземы, ХОБЛ, бронхоэктатической болезни, бронхиальной астмы, профессиональных болезней лёгких, такие как пневмокониоз и муковисцидоз);
- патологий, снижающих иммунитет (болезней крови или онкологических заболеваний);
- ВИЧ-инфекции [3][4].
Важное значение имеет, принимал ли пациент препараты, снижающие иммунитет (например, кортикостероиды или цитостатики), а также как часто он проходил профилактические осмотры в поликлинике.
Лабораторная диагностика
Лабораторно-клинические исследования включают в себя так называемый диагностический минимум, который применяют при диагностике всех форм лёгочного туберкулёза:
- общий анализ крови с развёрнутой лейкоцитарной формулой:
- общий анализ мочи;
- анализ мокроты.
Мокроту исследуют несколькими способами:
- микроскопический метод — врач визуально определяет наличие КУМ (кислотоустойчивых микобактерий) в мазке мокроты с помощью микроскопа;
- молекулярно-генетическая (ПЦР) диагностика — помогает обнаружить генетический материал (ДНК или её фрагменты) микобактерии туберкулёза в диагностическом материале;
- посев мокроты на питательные среды (жидкие и плотные) — на жидких питательных средах микобактерии туберкулёза растут быстрее, чем на плотных (на жидких средах колония микобактерий перестаёт расти через 42 дня, а на плотных — через 85 суток).
Инструментальная диагностика
К основным методам относится:
- Обзорная рентгенография органов грудной клетки — показывает изменения в лёгких и органах грудной клетки.
- Диаскинтест — внутрикожная проба, при которой наблюдается иммунная реакция в ответ на возбудитель туберкулёза: в месте постановки теста появляется уплотнение и покраснение (однако, как уже было сказано выше, зачастую при казеозной пневмонии эта проба даёт отрицательный результат из-за резкого падения иммунитета).
- Компьютерная томография (КТ) лёгких.
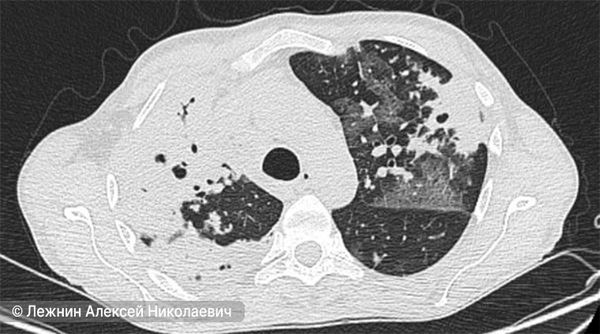
КТ-снимок лёгкого при казеозной пневмонии
Дополнительные методы обследования:
- УЗИ органов грудной клетки.
- T-spot TB и QuantiFERON-TB (квантифероновый) тест — иммунологические методы, которые используют как альтернативу Диаскинтеста. Квантифероновый тест выявляет гамма-интерферон в крови. Его вырабатывают Т-лимфоциты при встрече с микобактерией туберкулёза, а Т-spot TB определяет количество этих Т-лимфоцитов [4][16]. Такие методы широко используют при обследовании ВИЧ-инфицированных пациентов с низким иммунным статусом (уровень CD4 (одного из видов Т-лимфоцитов) — менее 350 кл), когда кожные пробы становятся малоинформативными. Также их применяют при сомнительных результатах кожных проб.
- Биохимический анализ крови.
- Микробиологический анализ плевральной жидкости (при плеврите).
- Анализ мокроты на неспецифическую бактериальную флору и грибковые инфекции.
- Фибробронхоскопия с забором промывных вод на микробиологический анализ — её проводят, когда:
- у пациента не выделяется мокрота, даже после проведения раздражающих ингаляций;
- наблюдаются явные патологические изменения в лёгких, в том числе деструктивные, а посевы мокроты дают отрицательные результаты;
- необходимо оценить состояние бронхов (проверить, есть ли рубцы и туберкулёзные поражения), чтобы спланировать дальнейшую тактику лечения, в том числе хирургическую (при удалении части лёгкого и наложении швов на бронх швы не должны проходить по месту бывшего поражения туберкулёзом, так как это грозит несостоятельностью культи бронха);
- пациенту показана постановка клапанного бронхоблокатора и необходимо исключить рубцовый стеноз.

Фибробронхоскопия
Дифференциальная диагностика
Учитывая особенности клинико-рентгенологической картины, казеозную пневмонию в первую очередь необходимо отличить от внебольничной пневмонии, вызванной неспецифическими (нетуберкулёзными) микроорганизмами [4]. Также исключают:
- микобактериоз лёгких;
- бронхиолит;
- параканкрозную пневмонию;
- метастатическое поражение лёгких;
- поражение лёгких при лимфобластном лейкозе;
- гранулематозные заболевания лёгких (например, гистиоцитоз Х);
- поражение лёгких при ревматоидном артрите [1][2][3].
Лечение казеозной пневмонии
Консервативное лечение
В лечении казеозной терапии важную роль играет двигательная активность, диета и антибактериальная терапия.
Двигательная активность предполагает 3 режима:
- Режим абсолютного покоя (постельный режим). Его назначают всем пациентам с казеозной пневмонией на начальных этапах лечения.
- Щадящий режим (режим относительного покоя). Его вводят после устранения симптомов интоксикации, нормализации температуры и улучшения самочувствия пациента. Этот режим предполагает кратковременные прогулки по 1–2 часа в день и занятия гигиенической гимнастикой. В постели пациент может проводить не более 4–5 часов в день.
- Тренирующий режим. Когда симптомы полностью ликвидированы, воспалительный процесс в лёгких стабилизирован, а лабораторные исследования показывают отсутствие микобактерий туберкулёза в мокроте (по результатам анализов на протяжении не менее 3 месяцев), пациенту рекомендовано наращивать двигательную активность:
- дневное пребывание в постели для пациентов молодого и среднего возраста сокращается до 2 часов, для пожилых — до 5;
- продолжительность дневных прогулок увеличивается до 3–4 часов;
- в перечень физических упражнений включают занятия лечебной гимнастикой со средней нагрузкой, которую можно рассматривать как начало процесса реабилитации в рамках лечебной физкультуры (ЛФК).
Так как важнейшим фактором эффективности лечения является восполнение энергетических затрат организма и нормализация нарушенного обмена веществ, пациент должен придерживаться лечебной диеты. Она предполагает сбалансированное питание, включающее:
- жиры — по 80–120 г в сутки;
- углеводы (преимущественно сложные медленновсасывающиеся) — по 300–500 г в сутки;
- повышенное содержание белка — по 1,5–2 г на кг массы тела в сутки;
- высокую энергетическую ценность — 2500–3600 ккал в сутки (в зависимости от двигательного режима);
- витамины.
Важным фактором лечебного питания является не только количественный, но и качественный состав [2].
Препараты для антибактериальной терапии подбирают на основании лабораторных данных чувствительности возбудителя к лекарственным средствам. Предпочтение отдают парентеральному способу приёма, т. е. препарат вводят внутривенно или внутримышечно, что обеспечивает максимальную концентрацию лекарства в крови за минимальный отрезок времени. При этом пациенту назначают не менее 5 препаратов.
Противотуберкулёзные средства бывают двух видов: с бактерицидным эффектом, т. е. вызывающие гибель туберкулёзных микобактерий, и с бактериостатическим эффектом — препятствующие их размножению. Антибактериальная терапия наиболее эффективна, когда используют комбинацию препаратов обоих видов (при наличии подтверждённой чувствительности микобактерии).
Перечень лекарственных средств, которые применяют при лечении казеозной пневмонии, широк. Их можно разделить на 2 группы:
- основные противотуберкулёзные препараты: Изониазид, Рифампицин и его производные (Рифабутин, Рифапентин), Этамбутол и Пиразинамид;
- резервные противотуберкулёзные препараты: аминогликозиды (Амикацин, Канамицин), фторхинолоны (Левофлоксацин, Моксифлоксацин, Офлоксацин, Спарфлоксацин), Капреомицин, Протионамид, Этионамид, Циклосерин, Теризидон, Парааминосалициловая кислота (ПАСК), Бедаквилин, Линезолид, Клофазимин и Перхлозон [2][3].
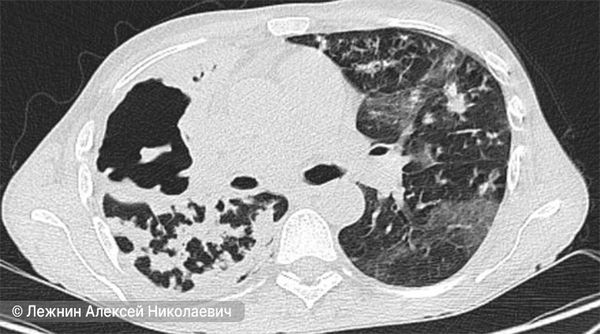
Состояние лёгкого через 2 месяца после эффективного антибактериального лечения
Патогенетическое лечение
Патогенетическая терапия не уступает по приоритетности антибактериальному лечению, так как её целью являются те механизмы, которые напрямую влияют на процесс течения болезни. Таким образом, этот вид терапии направлен:
- на дезинтоксикацию организма (снижение продуктов распада собственных тканей и токсинов микобактерий в крови) — это осуществляется за счёт внутривенного введения растворов (например, 1000–3000 мл в сутки 0,9%-го физиологического раствора Хлорид натрия) и выведение жидкости почками, усиленное медикаментозными средствами (Фуросемидом, Торасемидом, Спиронолактоном и т. п.); также к методам дезинтоксикации относятся плазмаферрез (аппаратная фильтрация крови) и внутривенное лазерное облучение крови (ВЛОК);
- устранение дыхательной недостаточности (в том числе коррекцию газового состава крови) — при снижении кислорода в крови ниже 94–95 % назначают кислородотерапию;
- коррекцию кислотно-основного состояния крови (pH) — на фоне массивного казеозно-некротического воспаления в лёгких pH крови снижается, что в свою очередь влияет на все обменные процессы в органах и тканях; нормальная рН крови составляет 7,25–7,35 (по некоторым данным, 7,35–7,45);
- поддержание нормального электролитного баланса, в частности уровня натрия, калия и хлора;
- сохранение нормального белкового состава плазмы крови — альбумины и глобулины снижаются на фоне массивного гнойного воспаления;
- восстановление проходимости бронхов и нормализации дренажной функции дыхательных путей — для этого применяют бронходилататоры (препараты, расширяющие диаметр просвета бронхов);
- удаление патологического содержимого бронхов с находящейся в нём микобактериальной флорой — в связи с этим пациент должен заниматься дыхательной гимнастикой, принимать муколитики (препараты, облегчающие отхождение мокроты) и пройти лечебную бронхоскопию; кроме того, ему необходимо перестать курить, так как курение препятствует отхождению мокроты;
- повышение иммунитета организма — для этого назначают иммуностимуляторы (иммуноглобулины, интерфероны, интерлейкины), препараты растительного происхождения (Эхинацею, Элеутерококк, Женьшень и т. д.) и поливитаминные комплексы;
- устранение воспаления — в связи с этим пациенту рекомендуют принимать глюкокортикостероиды, нестероидные противовоспалительные препараты (НПВП), Гепарин, витамин Е и сосудистые препараты (Дипиридамол, Пентоксифиллин);
- предотвращение образования фиброзных изменений в лёгких и бронхах — фиброз часто развивается в лёгочной ткани на месте хронического воспаления из-за нарушения обменных процессов, поэтому пациентам назначают кислородотерапию, Ацетилцистеин (АЦЦ), Пентоксифиллин и Спиронолактон (Верошпирон).

Фиброзные изменения в лёгких
Также в комплекс патогенетической терапии включают ЛФК и физиотерапию (лазер, ультразвук и индуктометрию вне острой фазы заболевания) [2][10].
Методы патогенетической терапии подбирают индивидуально, в хоте такого лечения необходимо следовать всем рекомендациям врача.
Хирургическое лечение
К сожалению, медикаментозная терапия имеет успех лишь в 10–15 % случаев, поэтому хирургическое вмешательство рассматривается как неотъемлемый этап лечения казеозной пневмонии [1].
Экстренные показания к операции:
- отсутствие эффекта от консервативного противотуберкулёзного лечения в течение 1–2 месяцев;
- лёгочное кровотечение;
- спонтанный пневмоторакс.
В других случаях операцию проводят в плановом порядке через 4–6 месяцев, когда прекращается бактериовыделение и стабилизируется процесс в лёгких.
Цели оперативного вмешательства:
- удаление основного казеозного (гнойного) очага инфекции;
- устранение полостных (деструктивных) изменений в лёгких;
- ликвидация осложнений туберкулёза, несущих угрозу жизни (например, эмпиемы плевры, спонтанного пневмоторакса и лёгочного кровотечения);
- снижение вероятности рецидива болезни путём удаления больших остаточных изменений.
Основным методом хирургического лечения в этом случае является резекция (удаление) лёгкого. В зависимости от объёма резекции проводят:
- пневмонэктомию — удаление поражённого лёгкого;
- плевропневмонэктомию — удаление поражённого лёгкого вместе с листками плевры;
- доудаление остатков лёгкого.
Такие операции считаются калечащими, они снижают эффективный дыхательный объём лёгких, что однозначно уменьшает физические возможности пациента и ведёт к его инвалидизации. Прежде чем принять решение о проведении вмешательства, врачи всегда оценивают соотношение риска и пользы, так как в этом случае риск никогда не равен нулю.
Иногда при незначительных размерах полостных образований, чтобы избежать калечащей операции, допускается установка клапанного бронхоблокатора, который позволяет уменьшить участие в дыхании конкретных участков лёгкого: доли, сегмента или субсегмента. В ходе такой манипуляции в бронх, дренирующий поражённый участок лёгкого, устанавливают клапан таким образом, что во время выдоха он помогает воздуху или бронхиальному содержимому выйти из очага поражения, но на вдохе не пропускает воздух через блокированный бронх. Тем самым этот клапан обеспечивает дыхательный покой поражённого участка лёгкого, при этом полость уменьшается, когда её стенки смыкаются, а при незначительных размерах они могут полностью закрыться [1][11][12][14].

Клапанный бронхоблокатор
Такую операцию проводят в центральных российских диспансерах, но всё зависит от сложности конкретного случая. Как правило, клапан устанавливают на год (иногда на 18 месяцев). Дополнительных ограничений после такой манипуляции нет, кроме упражнений дыхательной гимнастики, которые предполагают сопротивление на выдохе (например, надувание шариков).
Реабилитация
Казеозная пневмония всегда оставляет свой «след» в лёгких в виде больших посттуберкулёзных изменений: фиброза, цирроза, каверн, бронхоэктаз, эмфиземы и спаек. Всё это приводит к сужению просвета дыхательных путей, нарушению нормальной анатомии или уменьшению функционального объёма лёгких, что в свою очередь проявляется в виде одышки (иногда даже в спокойном состоянии). В связи с этим встаёт вопрос о необходимости реабилитации. Хотя полное восстановление работы лёгких у пациентов, перенёсших казеозную пневмонию, практически невозможно, реабилитация помогает достичь максимально возможных функциональных показателей в каждом конкретном случае.
Цель реабилитации — повышение переносимости физической нагрузки и увеличение работоспособности [13].
Под лёгочной реабилитацией принято понимать физические упражнения: двигательную активность на свежем воздухе, специальные упражнения для дыхательных мышц и тренировки, повышающие силовые показатели рук и ног без дополнительного веса. Например, отличным вариантом является плавание в бассейне.
Кроме того, реабилитационные мероприятия подразумевают подбор оптимального питания, при котором энергетическая ценность рациона соответствует степени суточных затрат энергии (например, пациент должен потреблять по 1,5–2 г белка на кг массы тела, а также все необходимые витамины и микроэлементы).
Прогноз. Профилактика
При отсутствии своевременной терапии казеозная пневмония имеет исключительно неблагоприятный прогноз: стремительное прогрессирование заболевания, распространение поражения, увеличение бактериовыделения и попадание возбудителя в кровоток с развитием сепсиса в конечном счёте приводят к летальному исходу.
Казеозная пневмония требует длительного лечения (от года до двух лет), при этом долгое время больному придётся провести в стационаре (как минимум, до момента стабилизации процесса в лёгких, стойкого прекращения бактериовыделения и улучшения самочувствия). Далее врач решает вопрос о возможности санаторно-курортного лечения. По прошествии всех этапов стационарной и санаторной терапии пациент продолжает «долечиваться» амбулаторно.
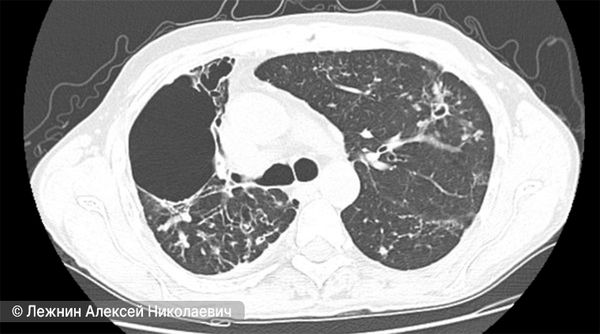
Состояние лёгкого через 10 месяцев после лечения
На прогноз влияет множество факторов:
- своевременность начала лечения и соблюдение всех рекомендаций врача;
- устойчивость туберкулёзной палочки к тем или иным противотуберкулёзным препаратам;
- вредные привычки (курение, алкоголизм, наркомания);
- иммуносупрессивные болезни (сахарный диабет, хронические заболевания желудочно-кишечного тракта, болезни крови, онкопатологии, психические расстройства);
- ВИЧ-инфекция (это отдельный наиболее распространённый фактор риска), а также степень угнетения иммунитета при ВИЧ-инфекции (определяется по уровню CD4);
- приём иммуноподавляющих лекарственных средств, входящих в схемы лечения аутоиммунных заболеваний (например, при системной красной волчанке), диффузного рассеянного склероза, псориаза и после пересадки органов [2][3][4][10][15].
Согласно данным национального руководства Перельмана, летальность при казеозной пневмонии достигает 50–60 % [2]. Прогноз течения тяжелейших форм туберкулёза неоднозначен сам по себе, но своевременное лечение и отказ от вредных привычек значительно повышает шансы на выживаемость.
Профилактика казеозной пневмонии
Так как казеозная пневмония — форма туберкулёза, избежать её формирования помогают те же меры, которые предотвращают развитие основной болезни:
- вакцинация БЦЖ (БЦЖ-М) новорождённых — не защищает от заболевания, но позволяет ограничить процесс в пределах органов грудной клетки;
- приём противотуберкулёзных препаратов после контакта с болеющим туберкулёзом — их назначает врач после положительной реакции Диаскинтеста, даже если рентген лёгких не показывает патологических изменений [2].
Список литературы
Павлунин А. В. Казеозная пневмония // Медицинский альманах. — 2012. — № 2. — С. 246–249.
Перельман М. И. Фтизиатрия: национальное руководство. — М.: ГЭОТАР-Медиа, 2015. — 512 с.
Мишин В. Ю., Григорьев Ю. Г., Митронин А. В., Завражнов С. П. Фтизиопульмонология: учебник. — М.: ГЭОТАР-Медиа, 2007. — 504 с.
Туберкулёз у взрослых: клинические рекомендации. — М., 2024. — 167 с.
Чуйкова К. И. Инфекционные болезни. Неотложные состояния: инфекционно-токсический шок, отёк-набухание головного мозга: учебное пособие. — Томск: Изд-во СибГМУ, 2016. — 118 с.
Ройтберг Г. Е., Струтынский А. В. Внутренние болезни. Система органов дыхания: учебное пособие. — 6-е издание. — М.: МЕДпресс-информ, 2022. — 520 с.
Третьяков А. Ю., Захарченко С. П., Третьякова В. А. Лёгочный амилоидоз // Пульмонология. — 2018. — № 1. — С. 75–83.
Гайворонский И. В., Ничипорук Г. И. Анатомия дыхательной системы и сердца: учебное пособие. — 13-е издание, переработанное и исправленное. — СПб.: Элби, 2022. — 56 с.
Шмелев Е. И. Гранулематозные болезни лёгких. — М.: Атмосфера, 2021. — 280 с.
Бородулин Б. Е. Амбулаторная фтизиатрия: учебное пособие. — М.: Кнорус, 2024. — 418 с.
Левин А. В., Краснов В. А., Цеймах Е. А. и др. Федеральные клинические рекомендации по использованию метода клапанной бронхоблокации в лечении туберкулёза лёгких и его осложнений. — М., 2015.
Сонголов Г. И., Галеева О. П., Шалина Т. И. Топографическая анатомия и оперативная хирургия области груди: учебное пособие. — Иркутск: ИГМУ, 2019. — 97 с.
Чушкин М. И., Стручков П. В., Отс О. Н., Карпина Н. Л. Реабилитация больных с туберкулёзом лёгких и посттуберкулёзными изменениями // Клиническая медицина. — 2022. — № 2–3. — С. 91–96.
Национальная ассоциация фтизиатров. Национальные клинические рекомендации по применению хирургических методов в лечении туберкулёза лёгких. — М., 2013. — 22 с.
Алказ Д. В., Басек Т. С., Пашина Ю. И., Джамшедов Д. Ш., Панетелеев А. М., Елькин А. В. Частота и характер осложнений после резекций лёгких по поводу туберкулёза у ВИЧ-инфицированных пациентов // Вестник хирургии имени И. И. Грекова. — 2018. — № 5. — С. 74–79.
Jiang B., Ding H., Zhou L., Chen X., Chen S., Bao C. Evaluation of interferon-gamma release assay (T-SPOT.TB(™)) for diagnosis of tuberculosis infection in rheumatic disease patients // Int J Rheum Dis. — 2016. — № 1. — Р. 38–42.ссылка
Mycobacterium tuberculosis // Centers for Disease Control and Prevention. — 2006.

