Определение болезни. Причины заболевания
Холестеатома (Cholesteatoma) — это белое опухолевидное образование в полости среднего уха, которое образуется из-за разрастания эпидермиса, покрывающего наружный слуховой проход. При повреждении барабанной перепонки клетки кожи проникают внутрь и продолжает расти, что грозит разрушением височной кости и внутричерепными осложнениями [1][6].
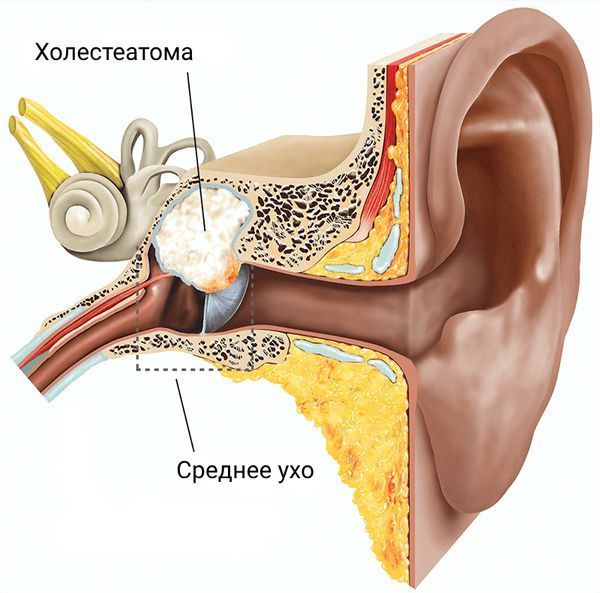
Холестеатома
Холестеатома часто возникает как осложнение хронического среднего отита и характеризуется длительным бессимптомным периодом: иногда первые симптомы появляются лишь через десятки лет [11]. Одним из первых проявлений становятся периодические выделения из уха с неприятным запахом. Сама по себе холестеатома выглядит как округлая рыхлая белая масса с перламутровым оттенком.
Распространённость холестеатомы
По данным различных авторов, новообразование появляется примерно у 24–63 % пациентов с хроническим гнойным средним отитом [6][15].
В общей популяции заболевание наблюдается у 6 человек на 100 тыс. населения. Среди детей холестеатома встречается чуть чаще, так как из-за особенностей строения слуховой трубы и частых срыгиваний в положении лёжа они больше предрасположены к развитию среднего отита. Осложнения развиваются у 40–79 % людей с холестеатомой. Примерно 16–30 % случаев болезни заканчиваются летальным исходом [1].
Причины развития холестеатомы
Холестеатома может быть врождённой и приобретённой.
Основные причины образования приобретённой холестеатомы:
- частые отиты;
- травма барабанной перепонки и сосцевидного отростка;
- нарушение вентиляции среднего уха, вызванное различными заболеваниями (например, увеличением аденоидов, аллергическим ринитом, искривлением перегородки носа, новообразованиями носоглотки, рубцами и спайками в области слуховой трубы или аномалиями развития носоглотки) [18].
Всё это приводит к образованию краевой перфорации (разрыва) барабанной перепонки. Чаще всего она возникает в верхней ненатянутой части. Именно через этот разрыв эпидермис наружного слухового прохода мигрирует в полость среднего уха и продолжает там разрастаться.
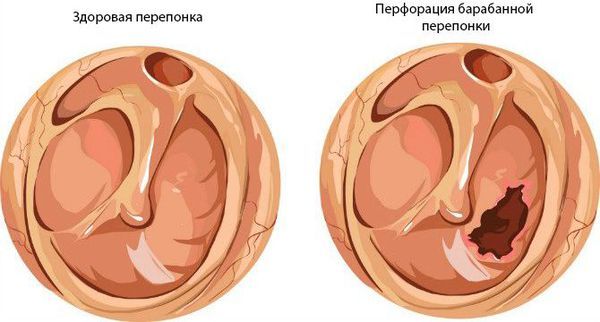
Перфорация барабанной перепонки
Причины возникновения врождённой холестеатомы неизвестны. Существует множество теорий, большинство из которых предполагают, что эпителиальные клетки перемещаются в сосцевидный отросток на этапах эмбрионального развития. Некоторые авторы считают, что внедрение эпителиальных клеток может происходить во время воспалительного процесса в среднем ухе, после чего целостность перепонки восстанавливается, а образование продолжает расти внутри барабанной полости [16].
Симптомы холестеатомы
Холестеатома может долгое время никак себя не проявлять. В некоторых случаях она сопровождается периодическими гнойными выделениями из уха с неприятным запахом, но никаких дискомфортных ощущений или болей пациент не чувствует. Болевой синдром обычно появляется уже после развития осложнений.
Иногда человек отмечает снижение слуха, но это случается нечасто, так как холестеатома хорошо проводит звук и на начальном этапе своего развития не мешает работе барабанной перепонки и слуховых косточек.
Со временем может появляться головокружение, головная боль, тошнота, рвота, ощущение шума, заложенности или жидкости в ухе. При обострении хронического бактериального воспаления повышается температура, появляются болевые ощущения в ухе и усиливаются гнойные выделения.
Вариации симптомов разнятся. Но, так как часто холестеатома протекает бессимптомно, она может долго оставаться незамеченной, даже во время профилактических осмотров у ЛОР-врача [11].
Врождённая холестеатома также протекает бессимптомно, пока ребёнку не исполнится 5–7 лет. По достижению этого возраста он может пожаловаться на снижение слуха или головокружение. Иногда у пациента сразу появляются симптомы внутричерепных осложнений без предшествующих хронических средних отитов.
В некоторых случаях врождённую холестеатому находят при проведении КТ или МРТ головы, которые назначают по поводу других болезней [16].
Патогенез холестеатомы
В норме барабанная полость и ячейки сосцевидного отростка заполнены воздухом, который постоянно обновляется. Среднее ухо сообщается с окружающей средой только через слуховою трубу и глотку, а с другой стороны полость отделена от окружающей среды барабанной перепонкой. Однако иногда, например в результате травмы или болезни, перепонка повреждается — возникает краевая перфорация. Серьёзная травма и частые отиты не позволяют перепонке зарасти, т. е. преграда между слуховым проходом и средним ухом исчезает. В таких условиях и происходит миграция эпидермального слоя кожи, покрывающего наружный слуховой проход, в среднее ухо.

Строение уха
В дальнейшем эпителиальные клетки активно делятся и заполняют собой барабанную полость. Постепенно холестеатома начинает давить на костные ячейки, нарушая их питание, развивается гнойное воспаление. В результате патологический процесс добирается до краевых отделов среднего уха и может разрушить лабиринтную капсулу, стенку канала лицевого нерва, оболочку головного мозга, стенки сигмовидной пазухи и вызвать соответствующие проявления.
Также через перфорацию может проникнуть инфекция, которая способствует развитию воспаления и обострения хронического среднего отита. Поэтому первые симптомы и обращения к врачу могут быть связаны с развитием осложнений [11].
При развитии врождённой холестеатомы эпителий кожи мигрирует в полость среднего уха во время внутриутробного развития плода, и после рождения болезнь продолжает развиваться. В этом случае барабанная перепонка никак не изменена, поэтому обнаружение болезни на первичном приёме у врача-оториноларинголога практически невозможна и холестеатому выявляют уже при развитии осложнений или при КТ и МРТ головы по другому поводу [16].
Классификация и стадии развития холестеатомы
Наиболее распространённой считается классификация холестеатомы по происхождению. Согласно ей, выделяют:
- первичную холестеатому (врождённую, или истинную) — образуется во время внутриутробного развития плода и характеризуется неизменённой барабанной перепонкой, а также долгим отсутствием местных и общих симптомов;
- вторичную (приобретённую) — развивается на фоне хронического воспаления в среднем ухе и врастания эпидермиса слухового прохода через перфорацию в барабанной перепонке;
- третичную (ятрогенную) — образуется в результате механического переноса клеток эпидермиса в среднее ухо во время операций (например, при хирургическом проколе барабанной перепонки, тимпанопластике, кохлеарной имплантации и др.); такое послеоперационное осложнение встречается крайне редко [6].
В 1988 году учёный М. Тос предложил свою теорию причин и механизма развития холестеатомы. В рамках этой теории он выделил такие формы болезни:
- холестеатома аттика — развивается при перфорации в верхней ненатянутой части барабанной перепонки и далее распространяется по широкому ходу вплоть до надбарабанного углубления (аттика) и сосцевидного отростка;
- холестеатома синуса — перфорация образуется в задне-верхней натянутой части барабанной перепонки, холестеатома распространяется в тимпанальный синус и задние отделы среднего уха;
- холестеатома натянутой части — образуется из-за втяжения натянутой части барабанной перепонки, т. е. клетки эпителия проникают в среднее ухо через перфорацию, которая со временем закрывается, но образование продолжает развиваться внутри барабанной полости;
- посттравматическая холестеатома — болезнь развивается в результате смещения эпидермиса во время травмы;
- холестеатома наружного слухового прохода — редкая форма болезни, при которой поражается часть наружного уха, расположенная перед барабанной перепонкой [17];
- рецидивирующая холестеатома:
- резидуальная — развивается, когда в ходе операции холестеатому удалили не полностью и она вновь начала расти;
- собственно рецидивирующая — образуется после повторного втяжения барабанной перепонки на фоне полного иссечения предыдущей холестеатомы;
- ятрогенная — образуется впервые после операции на ухе без холестеатомы [3][6].
Осложнения холестеатомы
При длительном разрушении костных структур среднего уха развиваются внутричерепные осложнения.
Например, разрушение стенок твёрдой мозговой оболочки влечёт за собой менингит, абсцесс мозга, менингоэнцефалит, ограниченный пахименингит (экстрадуральный абсцесс — скопление гноя между твёрдой мозговой оболочкой и костями черепа). Такие осложнения проявляются выраженной головной болью, фебрильной температурой (38–39 °C), болью в затылочных мышцах и светобоязнью.

Абсцессы мозга
В случае разрушения стенки сигмовидного синуса, который получает кровь из мозговых вен и направляет её в яремную вену, развиваются тромбофлебит, синустромбоз и сепсис, которые сопровождаются сильной лихорадкой, тяжёлым состоянием и нарушением сознания.
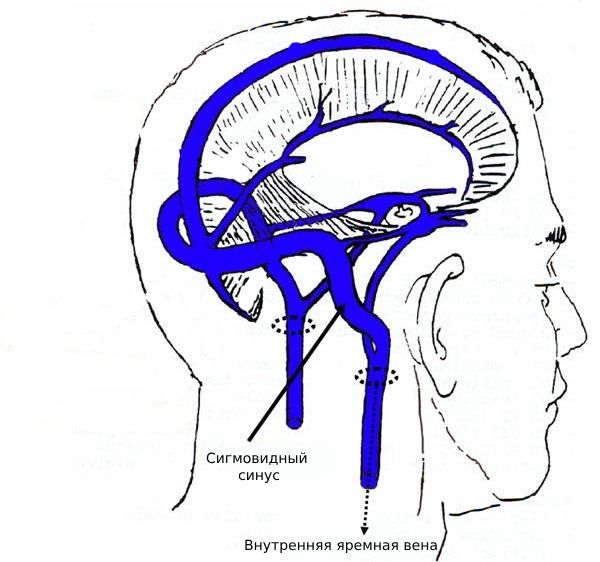
Сигмовидный синус
Достаточно часто холестеатома разрушает лабиринтную стенку внутреннего уха, из-за чего появляются системные головокружения с субъективным ощущением вращения и нарушением равновесия (как при ДППГ и других лабиринтных головокружениях).
При разрушении костной стенки канала лицевого нерва развивается парез или даже паралич лицевого нерва (проявляется асимметрией лица, опущением угла рта, сглаживанием носогубной складки и нарушением закрывания глаза с одной стороны) [8].
Все эти осложнения являются смертельно опасными, поэтому важно не допускать их развития, а при появлении первых симптомов срочно обращаться в больницу. В этом случае пациенту с хроническим отитом и холестеатомой назначают экстренную операцию [12].
Врождённая холестеатома долгое время протекает бессимптомно, но она также повреждает костные структуры, поэтому первые симптомы могут появиться уже после того, как начинают развиваться вышеописанные грозные осложнения [19]. Причём у детей этот процесс протекает быстрее из-за особенностей строения и податливости костных структур.
Диагностика холестеатомы
При снижении слуха и наличии частых или длительных выделений из уха, особенно с неприятным запахом, необходимо обратиться к оториноларингологу. Так как поставить точный диагноз на первичном приёме не всегда возможно, врач может направить пациента на дополнительные обследования.
На приёме доктор уточняет, как долго беспокоят те или иные жалобы, часто ли появляются выделения из уха, какой они консистенции, цвета и запаха, есть ли ушная и головная боль. После этого врач проверяет признаки развития осложнений: есть ли головокружение, снижение слуха, нарушение равновесия и лихорадка.
Если у пациента есть результаты каких-то обследований (например КТ или МРТ головы), необходимо показать их специалисту, даже если они были сделаны по поводу других заболеваний. Также нужно рассказать о предыдущих методах лечения и их эффективности.
Предварительный диагноз «хронический отит с холестеатомой» ставят на основании анамнеза и объективного осмотра с помощью отоскопии, которая позволяет выявить перфорацию (чаще краевую). Иногда в области поражения барабанной перепонки удаётся разглядеть холестеатомные массы, грануляции и слизисто-гнойное отделяемое [9].

Отоскопия
Часто врач использует смотровой микроскоп или эндоскопическую технику, так как они более информативны в подобных случаях: иногда перфорация барабанной перепонки едва заметна, но разрушение в ухе достигло огромных размеров.
Для окончательного подтверждения диагноза проводят МРТ височных костей в режиме non-EPI DWI, которая позволяет исключить хронический средний отит без холестеатомы и новообразования головы и внутреннего уха [1][10][12].
Чтобы уточнить распространённость процесса, объём разрушений, риск развития осложнений и определить тактику лечения, выполняют КТ височных костей.
Биопсию до операции не делают, потому что это чревато рецидивом: появляется риск переноса клеток эпителия в другие места в барабанной полости.
Дополнительно проводят исследования слуха и функций вестибулярного аппарата, при необходимости пациента направляют на консультацию к смежным специалистам (неврологу и офтальмологу). В случае воспалительного процесса делают посев отделяемого из уха на микрофлору с определением чувствительности к антибиотикам.
При втяжении барабанной перепонки и проблемах с носовым дыханием обязательно проводят эндоскопический осмотр носоглотки и носовой полости, чтобы оценить работу слуховой трубы.

Назальная эндоскопия
Раньше для диагностики состояния височной кости использовали рентген по Шюллеру и Майеру, но сейчас метод считается устаревшим и неинформативным. Его используют лишь при отсутствии компьютерного томографа.
Лечение холестеатомы
Холестеатому лечат только хирургическим путём, так как дальнейшее разрушение костных структур рано или поздно приводит к развитию очень серьёзных осложнений. Ранняя операция позволяет не только избежать осложнений, но также сохранить слух и нормальную анатомию среднего уха, сократить сроки реабилитации и восстановления после хирургического вмешательства. Кроме того, чем раньше назначена операция, тем меньше риск, что осложнения возникнут непосредственно во время процедуры. При развитии внутричерепных осложнений оперативное лечение проводят незамедлительно.
Главный принцип хирургического вмешательства при холестеатоме — полное одномоментное удаление образования. Существуют два типа санирующей операции:
- открытая — после удаления холестеатомы хирург формирует послеоперационную полость, которая соединяется со слуховым проходом;
- закрытая — врач сохраняет заднюю стенку слухового прохода.
В обоих случаях хирургический доступ находится за ухом. В некоторых случаях у врача есть возможность провести операцию через наружный слуховой проход. Выбор доступа зависит от множества факторов, в том числе от распространённости процесса, расположения образования, наличия дооперационных осложнений, возможностей и оснащения хирурга, а также состояния и мнения самого пациента.
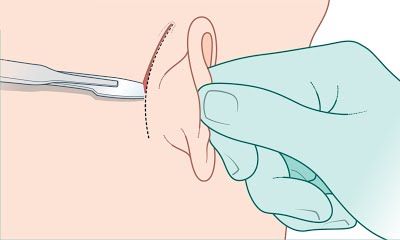
Хирургический доступ за ухом
При открытом типе операции риски рецидива холестеатомы и осложнений минимальны, но в дальнейшем пациент должен регулярно посещать оториноларинголога, так как сформированная хирургическая полость нуждается в пожизненном наблюдении и уходе.
В сложных случаях сохраняется риск рецидива: примерно у 10 % прооперированных пациентов возникает резидуальная холестеатома. Это может быть связано с большим объёмом и распространённостью новообразования, неполным удалением патологически изменённых тканей, погрешности хирургической техники и т. д. Чтобы исключить вероятность рецидива, после операции обязательно делают КТ или МРТ. Часто хирурги назначают ревизионную тимпанотомию (second-look) в течение последующих 12 месяцев. Во время этой процедуры пациенту вскрывают барабанную полость, чтобы осмотреть среднее ухо и убедиться в отсутствии нового патологического процесса [14].
Восстановление после операции длится 2–4 недели. В течение месяца пациент должен ограничивать физические нагрузки и беречь оперированное ухо от воды до конца периода реабилитации. Ему также запрещено совершать авиаперелёты на протяжении 3 месяцев [1][11].
Медикаментозное лечение
Консервативную терапию проводят, если пациенту пока противопоказано хирургическое вмешательство. Такое возможно при экстренных жизнеугрожающих ситуациях (травмах, отравлениях) или тяжёлых заболеваниях печени, почек, дыхательной и сердечно-сосудистой системы.
Медикаментозную лечение также могут назначить в период обострения хронического отита или как подготовительный этап перед операцией.
Местное лечение начинается с очищения наружного слухового прохода, иногда есть необходимость в удалении полипов, грануляций, серных и холестеатомных масс, закрывающих перфорацию барабанной перепонки.
При терапии обострений применяют местные антибактериальные препараты широкого спектра в форме капель, а также системные антибактериальные препараты. Форму препарата (таблетки или др.) выбирают в зависимости от результатов посева и эффективности предыдущего приёма антибиотиков.
Если у пациента выявили грибковую флору, назначают местные или системные противогрибковые препараты [1].
Прогноз. Профилактика
Без операции и полного удаления холестеатомы остаётся высокий риск развития жизнеугрожающих внутричерепных осложнений. Сроки их развития предугадать невозможно: осложнения могут появиться как через год, так и через десятки лет.
После хирургического лечения прогноз для жизни и здоровья благоприятный, но пациент должен соблюдать все рекомендации лечащего врача и регулярно наблюдаться у оториноларинголога минимум в течение 5 лет с момента операции.
Рецидив холестеатомы, по данным разных авторов, достигает 30–40 %. Возможно развитие резидуальной или собственно рецидивирующей холестеатомы, поэтому в течение 6–12 месяцев после лечения необходимо сделать контрольное МРТ или КТ [14].
Если на фоне течения холестеатомы или после операции отмечается снижение слуха, пациента направляют к сурдологу, который назначает соответствующее лечение в виде лекарств, специальных аппаратов или слухоулучшающих операций [1][14]. В некоторых случаях полностью восстановить слух, каким он был до развития холестеатомы, невозможно, так как образование выступает хорошим проводником звука, а во время оперативного лечения иногда частично или полностью удаляют слуховые косточки. Допустимый уровень слуха восстанавливается через нескольких месяцев после хирургического вмешательства, когда уходит послеоперационный отёк и снижается воспаление в среднем ухе.
Профилактика холестеатомы
В первую очередь необходимо вовремя лечить и устранять причины дисфункции слуховой трубы.
Особое место в профилактике развития хронических отитов и холестеатомы занимают болезни носовой полости. Так, если человеку тяжело дышать через нос, необходимо обратиться к врачу, который в зависимости от показаний назначит медикаментозное лечение, септопластику, удаление аденоидов или новообразований, хирургическую коррекцию объёма нижних носовых раковин и др.
Стоит отметить, что эти заболевания играют важную роль и при реабилитации после операции на ухе, поэтому хирургическое лечение носа, его пазух или носоглотки проводят одномоментно или до запланированного оперативного вмешательства.
Список литературы
Национальная медицинская ассоциация оториноларингологов. Хронический средний отит: клинические рекомендации. — М., 2021.
Wei B., Zhou P., Zheng Y., Zhao Y., Li T., Zheng Y. Congenital cholesteatoma clinical and surgical management // Int J Pediatr Otorhinolaryngol. — 2023. — № 164. — Р. 111401.ссылка
Linder T., Shah S., Martha A., Röösli C., Emmett S. Introducing the «ChOLE» classification and its comparison to the EAONO/JOS consensus classification for cholesteatoma staging // Otol Neurotol. — 2019. — № 1. — Р. 63–72.ссылка
Pai I., Crossley E., Lancer H., Dudau C., Connor S. Growth and late detection of post-operative cholesteatoma on long term follow-up with diffusion weighted magnetic resonance imaging (DWI MRI). A retrospective analysis from a single UK Centre // Otol Neurotol. — 2019. — № 5. — Р. 638–644.ссылка
Choi D., Gupta M., Rebello R., Archibald J. Cost-comparison analysis of diffusion weighted magnetic resonance imaging (DWMRI) versus second look surgery for the detection of residual and recurrent cholesteatoma // J Otolaryngol Head Neck Surg. — 2019. — № 1. — Р. 58.ссылка
Аникин М. И. и др. Холестеатома среднего уха: определение, вопросы классификации и этиопатогенеза (краткий обзор литературных данных). Часть I // Российская оториноларингология. — 2016. — № 3. — С. 115–124.
Fränzer J. T., Sudhoff H. Middle ear cholesteatoma: A pathway to investigate the underlying mechanisms of the aggressive variant of chronic otitis media // Neuroforum. — 2010. — № 1. — Р. 141–150.
Justad B. A., Glad H., Mortensen S., Djurhuus B. D. MRI for middle-ear cholesteatoma diagnostics // Ugeskr Laeger. — 2021. — № 1. — Р. V07200542.ссылка
Егоров Л. В., Власова Г. В., Крылов А. И. Дифференцированный подход к хирургическому лечению холестеатомы среднего уха у детей // Российская оториноларингология. — 2004. — № 5. — С. 50–54.
Ивойлов А. Ю. Хронический гнойный средний отит у детей: современные представления о патогенезе, диагностике, лечении и профилактике: автореф. дис. ... докт. мед. наук: 14.00.04. — М., 2009. — 50 с.
Миронов А. А. Хронический гнойный средний отит // Вестник оториноларингологии. — 2011. — № 5. — С. 72–76.ссылка
Крюков А. И., Гаров Е. В. Современная тактика лечения больных хроническим гнойным средним отитом // Вестник «МЕДСИ». — 2011. — № 11. — С. 54–60.
Полшкова Л. В. Особенности формирования холестеатомы у больных с туботимпанальной формой хронического гнойного среднего отита: автореф. дис. ... канд. мед. наук: 14.01.03. — СПб., 2013. — 33 с.
Карапетян Р. В., Аникин М. И., Бокучава Т. А. Выбор тактики хирургического лечения пациентов с хроническим эпитимпанальным средним отитом с холестеатомой в зависимости от распространения патологического процесса // Российская оториноларингология. — 2013. — № 2. — С. 39–46.
Шпотин В. П. Оптимизация диагностики и лечения больных хроническим гнойным средним отитом: автореф. дис. ... докт. мед. наук: 14.01.03. — М., 2014. — 219 с.
Аникин И. А. и др. Врождённая холестеатома височной кости: вопросы этиологии, тактики диагностики и лечения (обзор литературы) // Кубанский научный медицинский вестник. — 2019. — № 1. — С. 158–167.
Еремеева К. В., Свистушкин В. М., Добротин В. Е., Годжян Ж. Т. Холестеатома наружного слухового прохода // Вестник оториноларингологии. — 2017. — № 1. — С. 62–64.
Ивашин И. А., Мамедова Л. В. Ринологические аспекты лечения дисфункций слуховой трубы при хронических средних отитах // Российская оториноларингология. — 2004. — № 2. — С. 65–66.
Полунин М. М. и др. Врождённая холестеатома среднего уха у детей // Российская оториноларингология. — 2018. — № 6. — С. 111–118.

