Определение болезни. Причины заболевания
Холестаз беременных (Intrahepatic Cholestasis of Pregnancy) — это заболевание печени, возникающее только во время гестации (беременности) и, как правило, проходящее после родов. В основе болезни лежит нарушение оттока желчи, из-за чего желчные кислоты накапливаются в крови. Это одна из наиболее частых обратимых патологий печени в период беременности [1][2].
![Зуд с ограниченными первичными поражениями кожи при холестазе беременных [19] Зуд с ограниченными первичными поражениями кожи при холестазе беременных [19]](/media/bolezny/holestaz-beremennyh/zud-s-ogranichennymi-pervichnymi-porazheniyami-kozhi-pri-holestaze-beremennyh-19_s.jpeg?dummy=1772706254107)
Зуд с ограниченными первичными поражениями кожи при холестазе беременных [19]
Синонимы: внутрипечёночный холестаз беременных (ВХБ), гестационный холестаз, акушерский холестаз, идиопатическая желтуха беременных.
Впервые заболевание описал Ахльфельд в 1883 году [1]. Для патологии наиболее характерны мучительный кожный зуд (чаще на ладонях и стопах), который усиливается ночью, и повышение уровня желчных кислот и ферментов печени в сыворотке крови [1][2][3][4]. Желтуха (жёлтый цвет кожи, слизистых и белков глаз) наблюдается значительно реже — у 10–15 % пациенток [2][3][5].
Заболевание обычно проходит самостоятельно в течение нескольких часов или 2–6 недель после родов, если нет других причин холестаза. При этом биохимические изменения могут сохраняться дольше из-за физиологического повышения трансаминаз (АЛТ и АСТ — ферментов, участвующих в обмене аминокислот) после родов, что иногда затрудняет диагностику.
Для плода ВХБ более опасен, чем для матери. Он связан с повышенным риском:
- преждевременных родов;
- мекониального окрашивания вод (попадания первых каловых масс плода в амниотическую жидкость);
- неонатальной депрессии (тяжёлого угнетения центральной нервной системы младенца);
- респираторного дистресс-синдрома (тяжёлой, жизнеугрожающей лёгочной недостаточности у ребёнка);
- мертворождения [6].
Чем раньше возник ВХБ, тем более тяжёлыми могут быть исходы беременности.
Распространённость холестаза беременных
Распространённость ВХБ в мире составляет около 2,9 %. Более высокие показатели отмечаются в Германии, России, Индии и Китае, а более низкие — в Боливии и Австралии [2][3][7][18].
В Европе ВХБ осложняет около 1 % беременностей [7]. В России ВХБ — вторая по частоте причина желтухи у беременных женщин [2][5].
Факторы риска развития холестаза беременных
Развитие ВХБ связано с сочетанием факторов.
К генетическим факторам относятся:
- наследственная предрасположенность, т. е. наличие случаев ВХБ у родственниц;
- мутации в генах, регулирующих желчеотток (например, в гене ABCB4);
- наличие ВХБ во время предыдущих беременностей (риск рецидива при этом составляет 40–90 %) [8].
Гормональные факторы включают:
- Физиологическое повышение уровня эстрогенов и прогестерона при беременности.
- Приём комбинированных оральных контрацептивов (КОК) в прошлом.
- Гормональную стимуляцию в циклах вспомогательных репродуктивных технологий (ВРТ). Кроме того, ВРТ может увеличивать частоту многоплодной беременности, при которой уровень гормонов выше, чем при одноплодной.
- Применение гормональных препаратов (экзогенных эстрогенов и прогестинов) для поддержки беременности [6].
С текущей беременностью связаны следующие факторы:
- многоплодие;
- гестационный сахарный диабет (ГСД);
- преэклампсия;
- возраст женщины старше 35 лет.
К другим факторам риска относят:
- патологию печени в анамнезе (истории жизни и болезней) — например, желчнокаменную болезнь;
- дефицит микронутриентов (селена, витамина D);
- наличие аллергических или атопических реакций.
Важно отметить, что ВХБ может возникать и у женщин без очевидных факторов риска, в том числе после нормально протекавших предыдущих беременностей.
Симптомы холестаза беременных
Клиническая картина чаще формируется в третьем триместре (в период с 30-й по 32-ю неделю) беременности [2][3][4][5]. Однако заболевание всё чаще отмечается во втором и даже первом триместрах, особенно после ВРТ и индукции (стимуляции) овуляции.
Ведущий и ранний симптом ВХБ — кожный зуд при исключении дерматологических, системных и гепатобилиарных причин (заболевания печени, желчного пузыря и протоков). Чаще сначала он появляется на ладонях и подошвах, а затем распространяется, усиливаясь ночью. Это вызывает нарушения сна, утомляемость, эмоциональные расстройства и снижение качества жизни [2]. Иногда он бывает очень мучительным и заставляет обратиться пациентку к дерматологу [2][3].
Длительное время зуд может быть единственным проявлением. Также часто из-за него возникают расчёсы. Важно, что он может начаться за несколько дней или недель до лабораторных биохимических изменений. Иногда отмечаются диспепсические жалобы (снижение аппетита, тошнота и изжога) и общая слабость.
![Ссадины, эрозии и остаточная пигментация из-за расчёсывания кожи при холестазе беременных [20] Ссадины, эрозии и остаточная пигментация из-за расчёсывания кожи при холестазе беременных [20]](/media/bolezny/holestaz-beremennyh/ssadiny-erozii-i-ostatochnaya-pigmentaciya-iz-za-raschyosyvaniya-kozhi-pri-holestaze-beremennyh-20_s.jpeg?dummy=1772630991302)
Ссадины, эрозии и остаточная пигментация из-за расчёсывания кожи при холестазе беременных [20]
Желтуха при ВХБ относится к непостоянным симптомам и выявляется примерно у 10–15 % пациенток. Главным образом она возникает из-за повышения уровня конъюгированного билирубина в сыворотке крови [10]. В отдельных случаях возможно появление обесцвеченного (ахоличного) кала и потемнение мочи.
Признаки желтухи
Патогенез холестаза беременных
Механизм развития ВХБ до конца не изучен, но связан со взаимодействием гормональных, генетических и молекулярных факторов, нарушающих гомеостаз (постоянство внутренней среды) желчных кислот [11][12]. В норме они образуются в печени, выделяются в состав желчи и реабсорбируются (обратно всасываются) в кишечнике, формируя энтерогепатическую циркуляцию (переход из печени в кишечник, затем в кровь и обратно в печень). Они также участвуют в регуляции обмена веществ [11][12].
При ВХБ под влиянием гормональных изменений нарушается работа транспортёров желчных кислот в печени, что снижает их выделение. У генетически предрасположенных женщин это приводит к накоплению желчных кислот в печени и крови.
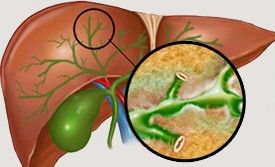
Холестаз развивается из-за нарушения оттока желчи
Важную роль играют полиморфизмы генов, кодирующих транспортные белки. В настоящее время есть сведения о более 20 генах, потенциально связанных с ВХБ. Самые известные — гетерогенные мутации гена АВСВ4, кодирующего белок множественной лекарственной резистентности 3 (MDR3) [10][11][12].
Накопление желчных кислот активирует рецепторы на нервных волокнах кожи, вызывая зуд. Однако его выраженность не всегда связана с уровнем желчных кислот [11][12][13].
Также обсуждается участие в развитии ВХБ оси «лизофосфатидная кислота — аутотаксин», рецептора MRGPRX4, а также дизрегуляции ядерных рецепторов FXR и PXR, контролирующих метаболизм желчных кислот [11][12].
Классификация и стадии развития холестаза беременных
Одна из основных классификаций ВХБ основана на степени тяжести клинических проявлений и изменениях лабораторных показателей. Выделяют 3 формы:
- лёгкую — умеренный зуд, повышение трансаминаз в 2–3 раза, минимальный риск осложнений;
- среднюю — выраженный зуд, повышение трансаминаз в 3–6 раз, холестерина, щелочной фосфатазы и гаммаглютамилтранспептидазы (ГГТ), возможна задержка роста плода;
- тяжёлую — интенсивный зуд, значительное повышение печёночных ферментов, признаки коагулопатии (нарушения свёртываемости крови), дистресс плода, т. е. недостаточное получение им кислорода, угроза для матери и плода [2].
Также широко применяется классификация ВХБ по уровню общих желчных кислот в сыворотке крови, важная для прогноза заболевания.
Степень тяжести внутрипечёночного холестаза беременных в зависимости от уровня общих желчных кислот (верхний предел нормы желчных кислот при беременности — 18 мкмоль/л) [2].
Осложнения холестаза беременных
ВХБ относится к заболеваниям, которые могут представлять серьёзную опасность для плода: болезнь повышает риск осложнений и неблагоприятных перинатальных исходов [13]. Основную роль в их развитии играет повышение уровня желчных кислот в крови матери. Наиболее высокая вероятность осложнений отмечается при их концентрации более 100 мкмоль/л [14]. Эти вещества способны проникать через плаценту, накапливаться в тканях плода и амниотической жидкости и оказывать на него токсическое влияние.
При холестазе беременных чаще наблюдаются следующие осложнения:
- окрашивание околоплодных вод меконием;
- самопроизвольные преждевременные роды (4–12 % случаев);
- ятрогенные (с медицинским вмешательством) преждевременные роды (7–25 %);
- родоразрешение методом кесарева сечения (10–36 %);
- госпитализации новорождённых в отделение интенсивной терапии [5][13].
Наиболее тяжёлым и опасным осложнением ВХБ остаётся внезапная внутриутробная гибель плода, риск которой составляет от 5,7 до 11 %, что выше, чем у беременных без признаков холестаза [5][13][14].
Преждевременные роды при ВХБ встречаются значительно чаще, однако точные механизмы этого явления до конца не установлены. Предполагается, что накопление желчных кислот в тканях матки может повышать сократительную активность миометрия (мышечного слоя матки) и способствовать раннему началу родов. Считается, что осложнение также может быть связано с токсическим воздействием желчных кислот на сердце плода с развитием нарушений ритма, а также с сосудистыми спазмами в плаценте, приводящими к ухудшению маточно-плацентарного кровотока и внутриутробной асфиксии (отсутствию кислорода) [3][13][15].
Установлено, что у пациенток после ЭКО при ВХБ чаще встречается гестационный сахарный диабет [11].
Диагностика холестаза беременных
Диагноз «ВХБ» устанавливается при наличии кожного зуда и повышении уровня общих желчных кислот в сыворотке крови более 19 мкмоль/л. При этом необходимо исключить другие заболевания печени и кожи, сопровождающиеся зудом, с помощью комплексной диагностики и консультации дерматолога. Окончательно подтвердить диагноз возможно уже после родов, если симптомы прошли и печёночные пробы нормализовались [2][3].
Алгоритм диагностики ВХБ
При осмотре оценивается наличие расчёсов, желтушности кожи и склер (белков глаз). Печень и селезёнка, как правило, не увеличены [3]. В связи с повышенным риском антенатальной гибели плода (его смерти до начала родов) пациенткам с ВХБ рекомендуется ежедневный самоподсчёт шевелений плода как простой и доступный метод контроля его состояния [2].
Лабораторная диагностика
Определение концентрации общих желчных кислот в сыворотке крови является основным лабораторным методом диагностики и контроля ВХБ. Первичное исследование выполняется при подозрении на болезнь, повторное — спустя одну неделю от начала терапии. Дальнейшая периодичность лабораторного контроля устанавливается индивидуально с учётом уровня желчных кислот и гестационного срока [5].
Забор крови проводится строго натощак, поскольку после еды концентрация желчных кислот физиологически повышается. При оценке результатов необходимо учитывать, что верхние пределы нормы печёночных показателей у беременных приблизительно на 20 % ниже по сравнению с небеременными женщинами. Нормальный уровень общих желчных кислот в период беременности — менее 14 мкмоль/л [5].
Повышение уровня желчных кислот более 100 мкмоль/л расценивается как фактор высокого риска антенатальной гибели плода и является показанием для госпитализации и решения вопроса о тактике ведения беременности.
Дополнительно проводится определение активности АЛТ и AСT (нормальный уровень АЛТ — ниже 32 МЕ/л), а также уровней общего и конъюгированного билирубина для оценки степени тяжести заболевания. У большинства пациенток повышаются трансаминазы в сыворотке крови и могут достигать высоких значений. Определение активности щелочной фосфатазы не рекомендуется для диагностики ВХБ, поскольку во время беременности этот показатель не информативен из-за плацентарных изоформ фермента (уникальных форм белков, которые вырабатывает плацента).
Для оценки возможного дефицита витамина K и риска коагулопатии рекомендуется исследование показателей системы гемостаза, включая протромбиновое время и АЧТВ [2][3]. Биопсия (забор образца ткани для анализа) печени проводится крайне редко, в исключительных диагностически сложных случаях.
Всем пациенткам с ВХБ рекомендуется контроль лабораторных показателей через 10 дней после родов и при необходимости повторно через 6–8 недель для исключения хронической патологии печени, включая первичный билиарный или склерозирующий холангит, а также хронический гепатит C, при которых кожный зуд может впервые появиться в последние недели беременности [2][3][5].
Инструментальная диагностика
Ультразвуковое исследование (УЗИ) органов брюшной полости проводится для исключения подпечёночной желтухи и желчнокаменной болезни. Изменения структуры печени и расширение желчных протоков для ВХБ не характерны.

УЗИ органов брюшной полости
Магнитно-резонансная томография (МРТ) органов брюшной полости без контраста может быть выполнена во втором и третьем триместрах беременности при неясной клинической картине. Компьютерная томография (КТ) применяется только по строгим показаниям.
Для мониторинга состояния плода используются ультразвуковая допплерография маточно-плацентарного кровотока и кардиотокография. Эти методы не позволяют прогнозировать внезапную антенатальную гибель плода, но применяются для динамического наблюдения [2][3].
Дифференциальная диагностика
ВХБ является диагнозом исключения и может быть установлен только при отсутствии других причин поражения печени. В первую очередь необходимо рассмотреть заболевания с высоким риском неблагоприятных исходов для матери и плода, включая:
- острые вирусные гепатиты;
- жировую дистрофию печени беременных;
- HELLP-синдром;
- обструктивные формы желтухи;
- лекарственные поражения печени.
Следует учитывать, что ВХБ не является ведущей причиной кожного зуда и желтухи в период беременности. Чаще всего зуд может быть связан с физиологическими изменениями кожи (растяжением и сухостью) и дерматозами беременных (например, атопическим высыпанием или полиморфной сыпью), а желтуха — с вирусными гепатитами, обострением хронических заболеваний печени или желчнокаменной болезнью [2][3].
Также необходимо знать, что боль в животе, тошнота и рвота для ВХБ нехарактерны и при их наличии следует исключать другую патологию.
![Полиморфная сыпь у беременной [20] Полиморфная сыпь у беременной [20]](/media/bolezny/holestaz-beremennyh/polimorfnaya-syp-u-beremennoy-20_s.jpeg?dummy=1772631068972)
Полиморфная сыпь у беременной [20]
Лечение холестаза беременных
Лечение ВХБ направлено главным образом на уменьшение кожного зуда у матери, коррекцию биохимических нарушений и снижение риска неблагоприятных перинатальных исходов.
Лечение включает медикаментозные и немедикаментозные методы и проводится под динамическим клинико-лабораторным контролем врача акушера-гинеколога.
Препаратом первой линии при ВХБ является Урсодезоксихолевая кислота [2][3][5][16][17]. Она назначается, как правило, в один или два приёма, предпочтительно во второй половине дня. Лечение назначают сроком на две недели с последующим контролем уровня желчных кислот и активности трансаминаз. При сохранении лабораторных признаков холестаза терапия продолжается до родоразрешения. Применение Урсодезоксихолевой кислоты приводит к уменьшению кожного зуда и улучшению биохимических показателей у большинства пациенток. При недостаточном эффекте допустимо увеличение дозы. Следует учитывать, что препарат в большей степени снимает только симптомы и нет доказательств того, что он улучшает перинатальные исходы. При его недостаточной эффективности возможно назначение комбинированной терапии с Адеметионином. Он вводится главным образом в виде инъекций в первой половине дня, а курс лечения и его продолжительность определяются индивидуально [2][5][17]. Комбинация препаратов может помочь дополнительно снизить выраженность зуда и активность печёночных ферментов.
Для уменьшения ночного зуда допускается применение антигистаминных препаратов системного действия, особенно с седативным эффектом. Эти средства не влияют на развитие заболевания и используются исключительно для того, чтобы облегчить симптомы [2][5][16][17].
Препараты витамина K назначаются, только если есть признаки нарушения всасывания жиров или удлинения протромбинового времени. Рутинное применение витамина K не показано [2][16].
При тяжёлом течении ВХБ и отсутствии эффекта от медикаментозной терапии могут рассматриваться эфферентные методы лечения, основанные на аппаратном очищении крови, включая плазмаферез [2][16]. Их применение ограничено из-за отсутствия доказательств эффективности и используются в исключительных случаях.
Местные средства, такие как водорастворимые кремы или гели с ментолом, могут временно снижать интенсивность зуда и считаются безопасными при беременности, однако их эффективность также не подтверждена исследованиями [5][16][17].
При развитии или усилении зуда и повышении активности печёночных ферментов следует пересмотреть лекарственную терапию и по возможности отменить препараты, способные вызывать холестаз.
Родоразрешение и послеродовой период
Срок родов определяется индивидуально с учётом уровня желчных кислот. При лёгком течении ВХБ продление беременности допускается до доношенного срока, однако не рекомендуется превышать 40 недель. При умеренном течении родоразрешение, как правило, планируется в 38–39 недель, при тяжёлом течении и уровне желчных кислот более 100 мкмоль/л — в 35–36 недель [2][3][5][16][17].
ВХБ не является показанием к кесареву сечению. Метод родоразрешения выбирается в соответствии с общепринятыми акушерскими показаниями. В родах рекомендуется непрерывный кардиотокографический мониторинг состояния плода [2][3][5][16][17].
В большинстве случаев клинические проявления ВХБ и лабораторные отклонения полностью проходят в раннем послеродовом периоде. Женщинам, перенёсшим ВХБ, рекомендуется избегать применения эстрогенсодержащих методов контрацепции, поскольку они способны провоцировать рецидив кожного зуда и холестатических нарушений примерно у 10 % пациенток [5].
Прогноз. Профилактика
Прогноз для матери при ВХБ благоприятный, а для плода определяется уровнем желчных кислот у матери. Своевременная диагностика, мониторинг и выбор оптимального времени родоразрешения снижают вероятность осложнений [2][3][5][16][17].
Первичной профилактики ВХБ нет. Пациенткам, перенёсшим болезнь, необходимо знать о высоком риске рецидива (до 90 %) и контролировать работу печени и уровень желчных кислот при планировании и ведении новой беременности [2]. Им также следует ограничивать приём лекарств, которые обрабатываются в печени, особенно гормональных контрацептивов, а также препаратов, содержащих эстрогенные и гестагенные компоненты [2][3][5][16][17].
Список литературы
Geenes V., Williamson C. Intrahepatic cholestasis of pregnancy // World J Gastroenterol. — 2009. — Vol. 15, № 17. — P. 2049–2066.ссылка
Российское общество акушеров-гинекологов. Внутрипечёночный холестаз при беременности: клинические рекомендации. — М., 2024.
Kothari S., Afshar Y., Friedman L. S., Ahn J. AGA Clinical Practice Update on Pregnancy-Related Gastrointestinal and Liver Disease: Expert Review // Gastroenterology. — 2024. — Vol. 167, № 5. — P. 1033–1045.ссылка
Акберова Д. Р., Бодрягина Е. С., Ляпина В. В., Ишкина С. Ф. Кожные проявления при заболеваниях печени // Практическая медицина. — 2025. — Т. 23, № 1. — С. 56–61.
Козлов П. В., Кещьян Л. В., Грабовский В. М., Осокин И. П. Внутрипечёночный холестаз беременных // Актуальные вопросы женского здоровья. — 2023. — № 1. — С. 24–28.
Dajti E., Tripodi V., Hu Y., Estiù M. C., Shan D., Mazzella G., Azzaroli F. Intrahepatic cholestasis of pregnancy // Nat Rev Dis Primers. — 2025. — Vol. 11, № 1.ссылка
Sadeghi A., Dehdari Ebrahimi N., Jamshidi Kerachi A., Shahlaee M. A., Habibi P. Data and material used to produce results for the meta-analysis of the incidence of cholestasis of pregnancy // Figshare. — 2024.
Rosenberg H. M., Sarker M. R., Ramos G. A., Bianco A., Ferrara L., DeBolt C. A. Intrahepatic cholestasis of pregnancy recurrence in a subsequent pregnancy // Obstet Gynecol. — 2026. — Vol. 147, № 2. — P. 239–241.ссылка
Успенская Ю. Б., Шептулин А. А. Клиника, диагностика и лечение внутрипечёночного холестаза беременных // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. — 2017. — Т. 27, № 4. — С. 96–101.
Ивашкин В. Т., Широкова Е. Н., Маевская М. В. и др. Клинические рекомендации Российской гастроэнтерологической ассоциации и Российского общества по изучению печени по диагностике и лечению холестаза // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. — 2015. — Т. 25, № 2. — С. 41–57.
Zhu Y., Xu L., Beejadhursing R., Li F. Maternal and neonatal outcomes of intrahepatic cholestasis of pregnancy after in vitro fertilization // BMC Pregnancy Childbirth. — 2024. — Vol. 24, № 1.ссылка
Martins A., Levy C. Ileal bile acid transport inhibitors for cholestatic pruritus: a primer // Current Hepatology Reports. — 2025. — Vol. 24.
Ovadia C., Seed P. T., Sklavounos A., Geenes V., Di Ilio C. et al. Association of adverse perinatal outcomes of intrahepatic cholestasis of pregnancy with biochemical markers // The Lancet. — 2019. — Vol. 393, № 10174. — P. 899–909.ссылка
Brouwers L., Koster M. P. H., Page-Christiaens G. C. M. L., Kemperman H., Boon J., Evers I. M. et al. Intrahepatic cholestasis of pregnancy: maternal and fetal outcomes associated with elevated bile acid levels // Am J Obstet Gynecol. — 2015. — Vol. 212, № 1.ссылка
Бик-Мухаметова Я. И., Захаренкова Т. Н. Анамнестические и биохимические предикторы акушерских и перинатальных осложнений при внутрипечёночном холестазе беременных // Проблемы здоровья и экологии. — 2022. — Т. 19, № 2. — С. 48–56.
Hagenbeck C., Hamza A., Kehl S. et al. Management of intrahepatic cholestasis of pregnancy // Geburtshilfe und Frauenheilkunde. — 2021. — Vol. 81, № 8. — P. 922–939.ссылка
Jasak K., Gajzlerska-Majewska W., Jabiry-Zieniewicz Z. et al. Intrahepatic cholestasis of pregnancy: diagnosis, management, and future directions // Diagnostics. — 2025. — Vol. 15, № 16.ссылка
Jamshidi Kerachi A., Shahlaee M. A., Habibi P., Dehdari Ebrahimi N., Ala M., Sadeghi A. Global and regional incidence of intrahepatic cholestasis of pregnancy // BMC Med. — 2025. — Vol. 23, № 1.ссылка
Ngo M., Chang H. R., Rose E. K., Mauskar M. M. Pregnancy Dermatoses for the Inpatient Dermatologist // Current Dermatology Reports. — 2024. — Vol. 13, № 4. — P. 330–342.
Kroumpouzos G., Cohen L. M. Specific dermatoses of pregnancy: an evidence-based systematic review // American Journal of Obstetrics and Gynecology. — 2003. — Vol. 188, № 4. — P. 1083–1092.
Carvalho M. L. R., Magalhães G. M., Leite H. V. Update on specific dermatoses of pregnancy // Revista da Associação Médica Brasileira. — 2023. — Vol. 69, № 1.

