Определение болезни. Причины заболевания
Фолликулярный кератоз (Keratosis pilaris), или гусиная кожа, — это очень распространённое незаразное, чаще всего наследственное состояние кожи. Его главные проявления — мелкие, плотные, безболезненные узелки (папулы).
Они образуются вокруг волосяного фолликула («мешочка», из которого растёт волос) и делают кожу на ощупь шершавой, похожей на наждачную бумагу [2]. Чаще всего эти элементы появляются на задней и боковой поверхности плеч, передней поверхности бёдер и ягодицах [1].
![Фолликулярный кератоз [13] Фолликулярный кератоз [13]](/media/bolezny/follikulyarnyj-keratoz/follikulyarnyy-keratoz-13_s.jpeg?dummy=1769425133495)
Фолликулярный кератоз [13]
Хотя фолликулярный кератоз (ФК) считается абсолютно доброкачественным [2], он может доставлять значительный косметический дискомфорт и эмоционально травмировать человека [4].
Причины фолликулярного кератоза
Точная причина развития ФК до конца не изучена, однако важную роль в его возникновении играет генетическая предрасположенность [7]. Считается, что заболевание наследуется по аутосомно-доминантному типу. Это значит, что для его развития достаточно получить изменённый ген только от одного из родителей [7]. Исследования выявили связь между ФК и мутациями в гене, который кодирует белок филаггрин [8]. Он играет важнейшую роль в формировании и поддержании защитного барьера кожи, и его дефекты приводят к повышенной сухости и нарушениям ороговения [8][9].
Пик проявлений заболевания приходится на подростковый возраст, а состояние нередко улучшается после 16 лет. Это может указывать на связь с гормональными изменениями в организме [6]. В ряде случаев ФК впервые проявляется или ухудшается во время беременности и после родов, что также связывают с гормональными изменениями [1][7].
Некоторые исследования указывают на возможную роль дефицита витамина А в ухудшении состояния [11].
Также рассматривается теория о влиянии веса на выраженность симптомов. У пациентов с повышенным индексом массы тела (ИМТ) ФК может протекать более выраженно, что связывают с общими метаболическими процессами и состоянием кожного барьера, однако эта гипотеза требует подтверждения [7].
ФК очень часто сочетается с другими состояниями, для которых характерна сухость кожи (ксероз). К ним относятся атопический дерматит и вульгарный ихтиоз [4][10]. Люди с изначально сухой кожей более склонны к развитию ФК, а симптомы часто обостряются в зимний период, когда влажность воздуха снижается и кожа теряет больше влаги.
Распространённость фолликулярного кератоза
ФК является одним из самых частых дерматологических состояний в мире [5]. Он встречается у 50–80 % подростков и примерно 40 % взрослых [1][35]. Заболевание может проявиться в любом возрасте, но чаще всего дебютирует в первые 10 лет [6].
Несмотря на широкую распространённость, многие пациенты годами не обращаются к врачу, считая это состояние просто особенностью своей кожи или полагая, что оно не поддаётся коррекции. Это значит, что реальная статистика может быть выше официальной [1]. Особенно часто заболевание игнорируют в странах с холодным климатом, где люди бо́льшую часть года носят закрытую одежду, скрывающую косметический дефект [5].
Симптомы фолликулярного кератоза
Клиническая картина ФК довольно характерна, и пациент может легко обнаружить его признаки самостоятельно. Заболевание не влияет на общее состояние здоровья, а его проявления носят исключительно кожный характер [1].
Наиболее частые места поражения — это разгибательные поверхности плеч, передняя часть бёдер и ягодицы [1]. Реже высыпания могут появляться на предплечьях, голенях и спине, а у детей ФК может затрагивать и щёки [6].
К типичным симптомам относятся:
- Мелкие узелки. На коже появляются многочисленные мелкие (1–2 мм) узелки телесного, беловатого или красноватого цвета, расположенные в устьях волосяных фолликулов [2][12]. Внутри таких папул находится плотная роговая (кератиновая) пробка, которая закупоривает выход из фолликула, из-за чего волос часто не может пробиться наружу и скручивается внутри [1][8].
- Шершавость кожи. При прикосновении к поражённым участкам кожа ощущается как грубая, сухая, напоминающая наждачную бумагу или тёрку [1].
- Гусиная кожа. Внешний вид высыпаний очень похож на пилоэрекцию (гусиную кожу), возникающую от холода или страха, но в отличие от неё узелки при ФК присутствуют постоянно [12].
- Вросшие волосы. В центре некоторых узелков можно заметить тонкий, спирально скрученный волосок, который не может пробиться на поверхность из-за закупорки фолликула [13].
- Покраснение. Вокруг узелков может наблюдаться лёгкое покраснение (перифолликулярная эритема), что делает высыпания более заметными, особенно на светлой коже [14].
- Зуд. В большинстве случаев высыпания не вызывают дискомфорта, но иногда они могут легко или умеренно зудеть, особенно в зимнее время [5].
![Эритематозные участки с фолликулярными папулами на щеке [21] Эритематозные участки с фолликулярными папулами на щеке [21]](/media/bolezny/follikulyarnyj-keratoz/eritematoznye-uchastki-s-follikulyarnymi-papulami-na-sheke-21_s.jpeg?dummy=1769426234192)
Эритематозные участки с фолликулярными папулами на щеке [21]
Симптомы, как правило, усиливаются зимой из-за сухости воздуха и трения об одежду и ослабевают в летние месяцы благодаря влажности и солнечному свету [5].
Патогенез фолликулярного кератоза
Чтобы понять, почему возникает ФК, необходимо рассмотреть процесс обновления кожи [16]. В норме старые клетки самого верхнего слоя (эпидермиса) отшелушиваются, а на их место приходят новые. Это называется кератинизацией [16]. Она происходит сбалансированно и незаметно для глаза [9]. При ФК этот процесс нарушается: происходит избыточное ороговение (гиперкератоз) в области воронки волосяного фолликула.
Развитие заболевания проходит в несколько этапов:
- Избыточное производство кератина. Вероятно, из-за генетической предрасположенности клетки в устье волосяного фолликула начинают производить слишком много кератина — основного строительного белка кожи и волос [7][8].
- Нарушение отшелушивания. Одновременно с этим нарушается процесс своевременного слущивания старых ороговевших клеток с поверхности кожи.
- Формирование пробки. Избыток кератина и неотшелушившиеся клетки склеиваются между собой и образуют плотную пробку (микрокомедон), которая закупоривает выход из волосяного фолликула [13].
- Появление узелка и задержка волоса. Эта кератиновая пробка и представляет собой тот самый узелок, который мы видим и ощущаем на коже [12]. Растущий внутри фолликула волос не может выйти наружу — он либо обламывается, либо скручивается в спираль под кожей, что иногда можно увидеть в центре папулы [13].

Вросший волос
Если к этому процессу присоединяется воспаление (например, из-за трения одежды или попыток выдавить узелок), вокруг фолликула может возникнуть перифолликулярная эритема [14].
Классификация и стадии развития фолликулярного кератоза
В научной литературе ФК обычно описывается не через стадии развития, а через клинические формы, которые зависят от степени воспаления [1][17]. Это помогает врачу точнее описать состояние и подобрать наиболее подходящий уход.
Выделяют несколько клинических форм ФК:
- Типичный (Keratosis pilaris alba). Проявляется мелкими, грубыми на ощупь узелками телесного или беловатого цвета без признаков выраженного воспаления [14]. Кожа в местах поражения сухая и шершавая [1].
- Красный (Keratosis pilaris rubra). Вокруг каждого узелка возникает выраженное покраснение, из-за чего кожа покрыта красными точками и выглядит воспалённой [14][17]. Эта форма чаще встречается на лице (особенно на щеках) и может доставлять большой косметический дискомфорт.
- Атрофический ФК лица (Keratosis pilaris atrophicans faciei). Более редкая форма, которая обычно начинается в детстве. Для неё характерны не только узелки и покраснения на лице (чаще всего на бровях и щеках), но также могут постепенно выпадать волосы в поражённых фолликулах и формироваться мелкие рубчики или участки атрофии (источнения) кожи [15].
- Приобретённый. Эта форма развивается не из-за генетической предрасположенности, а вторично, как симптом других заболеваний (например, гипотиреоза или сахарного диабета) или побочный эффект от приёма некоторых лекарственных препаратов (например, ингибиторов BRAF, которые применяют в онкологии) [18].
Также существует группа редких генетических синдромов, одним из симптомов которых является ФК, но они встречаются крайне редко.
Осложнения фолликулярного кератоза
ФК не несёт угрозы для жизни или здоровья [1]. Однако без правильного ухода или из-за попыток самостоятельного лечения (грубого скрабирования или выдавливания узелков) могут возникнуть некоторые осложнения (в основном эстетические).
Наиболее частым осложнением является вторичная бактериальная инфекция, или фолликулит. При повреждении узелков, например трении жёсткой мочалкой, в волосяной фолликул могут проникнуть бактерии (чаще всего стафилококки) [19]. Это приводит к развитию гнойного воспаления, которое проявляется болезненными прыщиками с белой головкой [19]. К нему могут привести также повышенная потливость, жара и ношение плотной одежды (особенно синтетической). Они создают парниковый эффект и провоцируют зуд и расчёсывание [10].
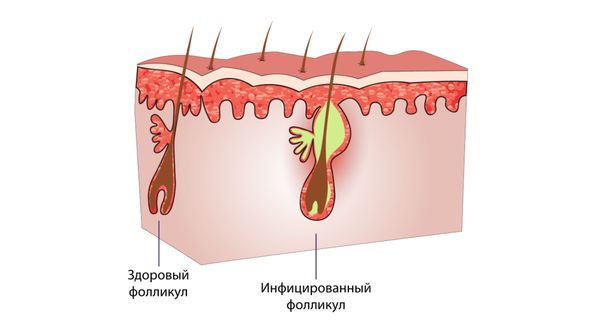
Фолликулит
На фоне воспаления, особенно при красном ФК или после перенесённого фолликулита, может развиться поствоспалительная гиперпигментация — временные тёмные пятна на коже. Это состояние чаще встречается у людей с более тёмным фототипом [20].
В большинстве случаев ФК проходит бесследно [6]. Однако при агрессивном выдавливании или редких атрофических формах заболевания на месте узелков могут формироваться небольшие рубчики.
Нельзя недооценивать и психологический дискомфорт. Видимые проявления ФК могут значительно снижать качество жизни [21]. Неудовлетворённость внешним видом кожи может вызывать у пациентов, особенно у подростков, чувство стеснения и неуверенности в себе [21].
Диагностика фолликулярного кератоза
При появлении симптомов, характерных для ФК, следует обратиться к врачу-дерматологу. Диагностика этого состояния обычно не вызывает затруднений, и в большинстве случаев диагноз ставится на основании клинической картины без необходимости проведения сложных исследований [1][5].
Первым этапом является сбор анамнеза (история жизни и болезни) пациента. Врач задаёт вопросы о том, когда впервые появились высыпания, есть ли зуд, усиливаются ли симптомы в определённое время года [5]. Особое внимание уделяется семейному анамнезу. Доктор интересуется, были ли подобные проблемы с кожей у близких родственников. Это помогает подтвердить или опровергнуть генетическую природу заболевания.
Далее следует физикальный осмотр, в ходе которого дерматолог внимательно изучает поражённые участки кожи, оценивая характерный вид узелков, их цвет, плотность и типичное расположение. Иногда для уточнения диагноза врач может использовать дерматоскоп — прибор с увеличением [13]. При дерматоскопии хорошо видна структура узелка: кератиновая пробка, закупоривающая фолликул, и иногда — скрученный внутри волосок [13].
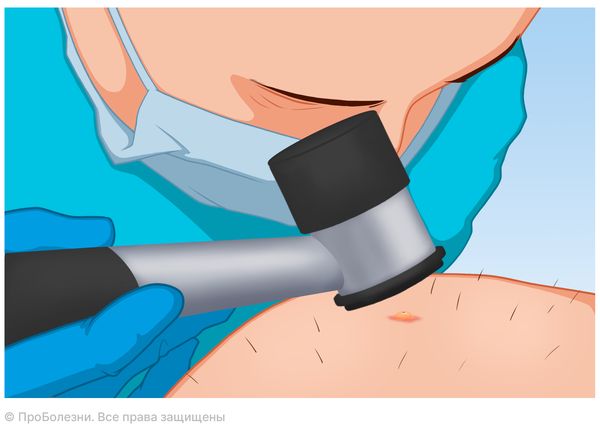
Дерматоскопия
Дифференциальная диагностика
Врачу важно исключить другие заболевания со схожими проявлениями, особенно вульгарные угри (акне) [12].
При акне первичным элементом является комедон (чёрная или белая точка), содержащий не только кератин, но и большое количество кожного сала (себума), а воспаление часто вызвано бактерией Cutibacterium acnes (C. acnes). При ФК пробка твёрдая и сухая, а не жирная, состоит почти целиком из ороговевших чешуек [12]. Кроме того, акне чаще возникает на лице (а именно в Т-зоне, т. е. на лбу, носу и подбородке), груди и верхней части спины, тогда как кератоз обычно поражает внешнюю поверхность плеч и бёдра [1].
Также важно исключить фолликулярную форму псориаза, которая встречается редко, но может напоминать ФК. При псориазе папулы обычно имеют более насыщенный красный цвет, склонны к слиянию в бляшки и покрыты серебристыми чешуйками, а также могут поражать волосистую часть головы и ногти, что нехарактерно для гусиной кожи [2].
Следует исключить и более редкие состояния: лихен шиповидный (lichen spinulosus) и фринодерму (изменение кожи при дефиците витамина А). При лихене папулы группируются в более крупные бляшки и спонтанно исчезают, а при фринодерме высыпания могут распространяться на другие участки тела [1].
Биопсия кожи (забор материала) для диагностики ФК практически никогда не требуется и выполняется лишь в очень редких, нетипичных случаях [14].
Лечение фолликулярного кератоза
Пока не существует метода, который мог бы полностью излечить ФК, поскольку это состояние во многом связано с генетикой [1]. Поэтому цель терапии — достичь контроля над симптомами, а именно значительно улучшить внешний вид кожи, сгладить её текстуру и уменьшить покраснения. Лечение носит поддерживающий характер и требует от пациента терпения и регулярности, так как без него симптомы, как правило, возвращаются.
В первую очередь врач даёт общие рекомендации по уходу. Чтобы максимально увлажнить кожу и минимизировать раздражение, следует:
- Сократить частоту мытья и отдавать предпочтение непродолжительному душу вместо принятия ванн [24].
- Отказаться от агрессивного щелочного мыла в пользу мягких синтетических детергентов (синдетов) или очищающих масел с нейтральным pH (уровнем кислотности) [22][23].
- Сразу после мытья, пока кожа ещё слегка влажная, необходимо нанести эмолент [23]. Это увлажняющее средство, которое создаёт на поверхности кожи тонкую плёнку (липидный барьер). Она «запечатывает» влагу, препятствуя её испарению. Однако важно следить за реакцией кожи: слишком плотные жирные средства могут давать окклюзионный эффект (закупоривать поры) и провоцировать воспаление, особенно на участках с кератозом. В таком случае следует выбирать эмоленты с более лёгкой текстурой.
- Избегать агрессивного скрабирования, так как чрезмерное трение способно усилить воспаление и привести к поствоспалительной пигментации.
Если базового ухода недостаточно, врач может назначить топические (местные) средства с активными компонентами. Их главная задача — химическая эксфолиация (отшелушивание) и размягчение кератиновых пробок [24]. Наибольшую доказательную базу имеют кератолитические агенты [24]. К ним относятся препараты, содержащие мочевину в концентрации 10–20 %, которая обладает двойным действием: не только размягчает и растворяет ороговевшие массы, но и увлажняет кожу, притягивая воду в эпидермис [24][25].
При выборе средств с мочевиной важно обращать внимание на процентное соотношение, указанное на упаковке. Концентрация 2–5 % даёт лишь лёгкий увлажняющий эффект и подходит для поддержания ремиссии. Концентрация 10–20 % является оптимальной для лечения гусиной кожи, так как именно в этом диапазоне мочевина проявляет отшелушивающие свойства [25]. Средства с концентрацией 40 % и выше предназначены для лечения мозолей и натоптышей на стопах. Их нанесение на чувствительную кожу плеч или бёдер, а также на повреждённые участки (например, ранки или очаги экземы) может вызвать сильный химический ожог и раздражение, поэтому самолечение высокими концентрациями недопустимо [24].
Также широко применяются альфа-гидроксикислоты (AHA), в частности молочная и гликолевая кислоты [24]. Они ослабляют связи между ороговевшими клетками, способствуя их мягкому отшелушиванию и выравниванию рельефа кожи [26]. Салициловая кислота — жирорастворимая бета-гидроксикислота (BHA) — способна проникать внутрь волосяного фолликула и растворять сально-кератиновую пробку изнутри [27].
Пациентам, использующим кислоты (AHA или BHA), рекомендуется вводить их в уход постепенно. Начинать следует с 2–3 раз в неделю, наблюдая за реакцией кожи. Если возникает сильное жжение или покраснение, средство необходимо смыть и нанести успокаивающий крем. Для видимого разглаживания рельефа обычно требуется от 4 до 6 недель регулярного применения [26][27].
Химические пилинги с более высокими концентрациями гликолевой или салициловой кислоты, проводимые в условиях клиники, также могут быть эффективны, но требуют курсового применения и периода восстановления [34].
При недостаточной эффективности кератолитиков врачи могут назначать топические ретиноиды — производные витамина А (например, Третиноин, Адапален и Тазаротен) [28]. Они нормализуют процессы клеточного деления и правильного созревания клеток, их продвижения к поверхности кожи и своевременного отшелушивания, что предотвращает образование новых пробок [28]. Однако применение этих препаратов может быть ограничено из-за частых побочных эффектов (раздражения, покраснения, сухости и шелушения кожи), известных как ретиноевый дерматит [29].
Важно помнить, что активные компоненты (кислоты и ретиноиды) повышают чувствительность кожи к ультрафиолету, поэтому на фоне их использования обязательно ежедневно наносить солнцезащитный крем широкого спектра действия (SPF 30 и выше) [30].
Для пациентов с выраженным воспалительным компонентом и покраснением, а также в случаях, когда топическая терапия не приносит желаемого результата, могут быть рассмотрены аппаратные методики [31]. Отдельные клинические случаи и небольшие серии наблюдений показывают эффективность лазерных систем [31]. В частности, для уменьшения стойкого покраснения с высоким результатом применяется импульсный лазер на красителе (PDL), который избирательно воздействует на расширенные капилляры вокруг фолликулов [32].
Для улучшения текстуры кожи и удаления волос, которые могут быть «заперты» в фолликуле, нередко используют лазерную эпиляцию (например, с помощью александритового или диодного лазера) [33].
Как вспомогательный метод, доступный в домашних условиях, можно рассматривать мягкий массаж сухой щёткой (драйбрашинг) или специальной рукавицей кесе. Однако этот метод требует осторожности: движения должны быть лёгкими, без сильного нажима, и проводиться строго по сухой коже перед душем не чаще 1–2 раз в неделю. При воспалённых красных элементах от любого механического трения лучше отказаться, чтобы не спровоцировать распространение инфекции [22].
Прогноз. Профилактика
Прогноз при ФК благоприятный [1]. Это хроническое, но абсолютно доброкачественное состояние, которое не представляет угрозы для здоровья [2]. У многих людей симптомы значительно уменьшаются или полностью исчезают самостоятельно после 16 лет [6]. Однако у некоторых пациентов проявления могут сохраняться и в зрелом возрасте [5].
Поскольку ФК с большей вероятностью является наследственным состоянием, специфической профилактики, которая могла бы предотвратить его появление, нет [7]. Однако существуют меры, направленные на предупреждение обострений и поддержание здоровья кожи. Они во многом совпадают с принципами лечения:
- Отказ от выдавливания. Это критически важный пункт профилактики осложнений. Пациенты часто пытаются механически удалить кератозные пробки, принимая её за гнойник. Это приводит к разрыву стенки фолликула, выходу содержимого в окружающие ткани (дерму) и развитию глубокого воспаления. Оно заживает месяцами и оставляет после себя пигментные пятна или мелкие атрофические рубцы, избавиться от которых гораздо сложнее, чем от самого кератоза [20].
- Постоянное увлажнение. Ежедневное использование эмолентов — это основа профилактики, поскольку увлажнённая кожа менее склонна к избыточному ороговению [16][23].
- Правильная гигиена. Отказ от агрессивных очищающих средств, горячей воды и жёстких мочалок помогает сохранить защитный барьер кожи [22].
- Поддерживающая кератолитическая терапия. Периодическое использование средств с низкими концентрациями кислот (молочной, салициловой) или мочевины способно предотвратить образование новых кератиновых пробок [24].
- Контроль микроклимата. Зимой влажность в квартирах падает до 20–30 %, что губительно для кожи с нарушенным барьером. Увлажнители воздуха помогают поддерживать оптимальный уровень влажности (40–60 %), что не допускает чрезмерного пересыхания кожи во время сна и снижает потребность в плотных кремах [5].
- Избегание трения. Ношение свободной одежды из мягких натуральных тканей (хлопок, шёлк) предпочтительнее тесной синтетической одежды, которая может вызывать механическое раздражение фолликулов [3].
Соблюдение этих несложных правил позволяет эффективно контролировать проявления ФК, значительно улучшая качество жизни пациента.
Список литературы
Hwang S., Schwartz R. A. Keratosis pilaris: a common follicular hyperkeratosis // Cutis. — 2008. — Vol. 82, № 3. — P. 177–180.ссылка
Alai A. N. Keratosis Pilaris // Medscape. — 2025.
Kaur K., Kaur A., Kalsi V., Kasav S. Keratosis Pilaris Unveiled: Insights into its Origin, Management Strategies and Research Frontiers // Indian J Dermatol. — 2025. — Vol. 70, № 5. — P. 267–274. ссылка
Gerbig A. W. Treating keratosis pilaris // J Am Acad Dermatol. — 2002. — Vol. 47, № 3. ссылка
Maghfour J., Ly S., Haidari W., Taylor S. L., Feldman S. R. et al. Treatment of keratosis pilaris and its variants: a systematic review // J Dermatolog Treat. — 2022. — Vol. 33, № 3. — P. 1231–1242.ссылка
Poskitt L., Wilkinson J. D. Natural history of keratosis pilaris // Br J Dermatol. — 1994. — Vol. 130, № 6. — P. 711–713.ссылка
Wang J. F., Orlow S. J. Keratosis Pilaris and its Subtypes: Associations, New Molecular Mechanisms, and Therapies // Am J Clin Dermatol. — 2018. — Vol. 19, № 5. — P. 733–757.ссылка
Gruber R., Sugarman J. L., Crumrine D., Hupe M. et al. Sebaceous gland, hair shaft, and epidermal barrier abnormalities in keratosis pilaris with and without filaggrin deficiency // Am J Pathol. — 2015. — Vol. 185, № 4. — P. 1012–1021.ссылка
Sandilands A., Sutherland C., Irvine A. D., McLean W. H. Filaggrin in the frontline: role in skin barrier function and disease // J Cell Sci. — 2009. — Vol. 122, № 9. — P. 1285–1294.ссылка
Tay Y. K., Khoo B. P., Goh C. L. The epidemiology of atopic dermatitis at a tertiary referral skin center in Singapore // Asian Pac J Allergy Immunol. — 1999. — Vol. 17, № 3. — P. 137–141.ссылка
Maronn M., Allen D. M., Esterly N. B. Phrynoderma: a manifestation of vitamin A deficiency?... The rest of the story // Pediatr Dermatol. — 2005. — Vol. 22, № 1. — P. 60–63.ссылка
Schmitt J. V., de Lima B. Z., de Souza M. C. M. do R., Miot H. A. Keratosis pilaris and prevalence of acne vulgaris: a cross-sectional study // An Bras Dermatol. — 2014. — Vol. 89, № 1. — P. 91–95.ссылка
Thomas M., Khopkar U. S. Keratosis pilaris revisited: is it more than just a follicular keratosis? // Int J Trichology. — 2012. — Vol. 4, № 4. — P. 255–258.ссылка
Pennycook K. B., McCready T. A. Keratosis Pilaris // StatPearls. — 2023.ссылка
James W. D., Berger T. G., Elston D. M. Andrews' diseases of the skin: clinical dermatology. — 10th ed. — Philadelphia: Saunders, 2006. — 976 p.
Marks R. The Stratum Corneum Barrier: The Final Frontier // J Nutr. — 2004. — Vol. 134, № 8. — P. 2017S–2021S.ссылка
Arnold A. W., Buechner S. A. Keratosis pilaris and keratosis pilaris atrophicans faciei // J Dtsch Dermatol Ges. — 2006. — Vol. 4, № 4. — P. 319–323.ссылка
Ma L., Dominguez A. R., Collins G. R., Kia K. F., Cockerell C. J. Hidradenitis suppurativa, eruptive melanocytic nevi, and keratosis pilaris-like eruption in a patient treated with vemurafenib // Arch Dermatol. — 2012. — Vol. 148, № 12. — P. 1428–1429.ссылка
Chiller K., Selkin B. A., Murakawa G. J. Skin microflora and bacterial infections of the skin // J Investig Dermatol Symp Proc. — 2001. — Vol. 6, № 3. — P. 170–174.ссылка
Davis E. C., Callender V. D. Postinflammatory hyperpigmentation: a review of the epidemiology, clinical features, and treatment options in skin of color // J Clin Aesthet Dermatol. — 2010. — Vol. 3, № 7. — P. 20–31.ссылка
Иконникова Е. В., Круглова Л. С. Фолликулярный кератоз у подростков: особенности диагностики и косметологические аспекты терапии // Вопросы современной педиатрии. — 2022. — Т. 21, № 5. — С. 342–346.
Mukhopadhyay P. Cleansers and their role in various dermatological disorders // Indian J Dermatol. — 2011. — Vol. 56, № 1. — P. 2–6.ссылка
Lodén M. Role of topical emollients and moisturizers in the treatment of dry skin barrier disorders // Am J Clin Dermatol. — 2003. — Vol. 4, № 11. — P. 771–788.ссылка
Kootiratrakarn T., Kampirapap K., Chunhasewee C. Epidermal Permeability Barrier in the Treatment of Keratosis Pilaris // Dermatol Res Pract. — 2015. — Vol. 2015.ссылка
Pan M., Heinecke G., Bernardo S., Tsui C. et al. Urea: a comprehensive review of the clinical literature // Dermatol Online J. — 2013. — Vol. 19, № 11.ссылка
Tung R. C., Bergfeld W. F., Vidimos A. T., Remzi B. K. Alpha-Hydroxy acid-based cosmetic procedures. Guidelines for patient management // Am J Clin Dermatol. — 2000. — Vol. 1, № 2. — P. 81–88.ссылка
Arif T. Salicylic acid as a peeling agent: a comprehensive review // Clin Cosmet Investig Dermatol. — 2015. — Vol. 8. — P. 455–461.ссылка
Zasada M., Budzisz E. Retinoids: active molecules influencing skin structure formation in cosmetic and dermatological treatments // Postepy Dermatol Alergol. — 2019. — Vol. 36, № 4. — P. 392–397.ссылка
Mukherjee S., Date A., Patravale V., Korting H. C. et al. Retinoids in the treatment of skin aging: an overview of clinical efficacy and safety // Clin Interv Aging. — 2006. — Vol. 1, № 4. — P. 327–348.ссылка
Tang S. C., Yang J. H. Dual Effects of Alpha-Hydroxy Acids on the Skin // Molecules. — 2018. — Vol. 23, № 4.ссылка
Kechichian E., Jabbour S., El Hachem L., Tomb R., Helou J. Light and Laser Treatments for Keratosis Pilaris: A Systematic Review // Dermatol Surg. — 2020. — Vol. 46, № 11. — P. 1397–1402ссылка
Alcántara González J., Boixeda P., Truchuelo Díez M. T., Fleta Asín B. et al. Keratosis pilaris rubra and keratosis pilaris atrophicans faciei treated with pulsed dye laser: report of 10 cases // J Eur Acad Dermatol Venereol. — 2011. — Vol. 25, № 6. — P. 710–714ссылка
Ibrahimi O. A., Avram M. M., Hanke C. W., Klimer S. L. et al. Laser hair removal // Dermatol Ther. — 2011. — Vol. 24, № 1. — P. 94–107ссылка
Lee H. S., Kim I. H. Salicylic acid peels for the treatment of acne vulgaris in Asian patients // Dermatol Surg. — 2003. — Vol. 29, № 3. — P. 240–245.ссылка
Fenner J., Silverberg N. B. Skin diseases associated with atopic dermatitis // Clin Dermatol. — 2018. — Vol. 36, № 5. — P. 631–640.ссылка

