Определение болезни. Причины заболевания
Дисфагия (Dysphagia) — это расстройство глотания, при котором человек испытывает трудности с пережёвыванием пищи, перемещением пищевого комка во рту или с его проглатыванием [2]. К дисфагии также относят отвращение к еде, неприятные ощущения, дискомфорт или тошноту при виде и запахе пищи.
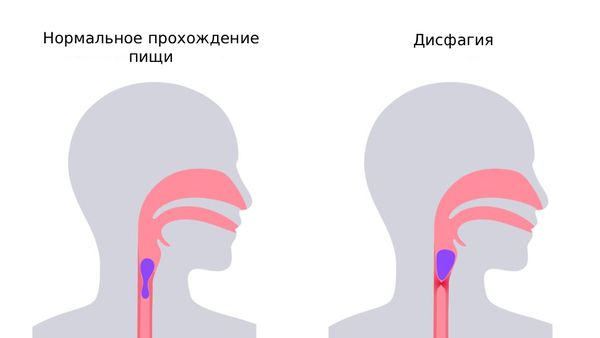
Дисфагия
Глотание — это сложный физиологический процесс, в котором участвуют 26 мышц и 6 пар черепно-мозговых нервов [2]. В норме оно проходит через 4 последовательные фазы [4]. Если на любой из этих фаз происходит сбой, возникает нарушение глотания — дисфагия.
По данным исследований, дисфагией страдает около 8 % населения по всему миру. Это примерно 590 млн человек [6]. Чаще всего такое нарушение встречается среди пожилых людей, особенно в острый период после инсульта или при нейродегенеративных заболеваниях.
Причины дисфагии
В зависимости от причины развития дисфагия бывает нейрогенной, органической, психогенной и ятрогенной.
Самая частая форма — нейрогенная. Она связана с поражением нервной системы и встречается при остром инсульте, рассеянном склерозе, черепно-мозговых травмах, болезни Паркинсона или Альцгеймера.
У детей нейрогенная дисфагия часто развивается на фоне детского церебрального паралича (ДЦП), генетических синдромов (аномалии Киари, врождённой миопатии, синдрома Денди — Уокера или Мёбиуса) и у глубоко недоношенных малышей [2][10].
Органическая дисфагия возникает на фоне физических изменений или заболеваний в ротовой полости, глотке или пищеводе, из-за чего они сужаются и пища не может нормально пройти по желудочно-кишечному тракту. К ней приводят:
- опухоли шеи;
- увеличение лимфатических узлов или щитовидной железы;
- рубцовые изменения стенки пищевода после воспаления, химического ожога, радиационного поражения или на фоне гастроэзофагеальной рефлюксной болезни (ГЭРБ);
- опухоли или инородное тело пищевода;
- проблемы с зубами и прикусом;
- ксеростомия (сухость во рту);
- воспалительные заболевания полости рта (стоматит, язвы);
- инфекции (например, ретрофарингеальный абсцесс).
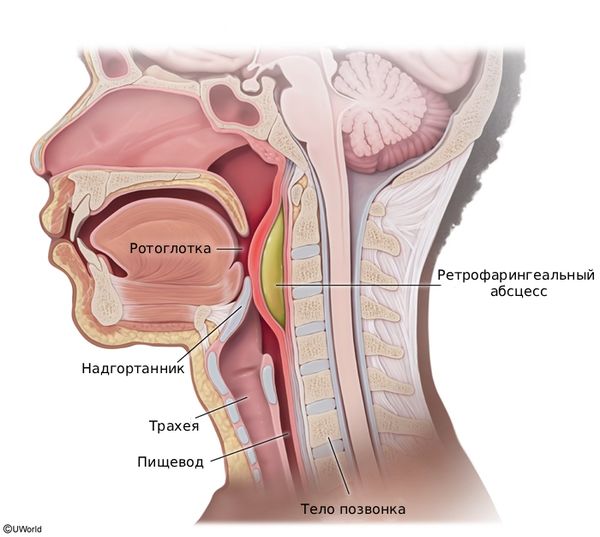
Ретрофарингеальный абсцесс
При психогенной дисфагии нет физического препятствия, но пациент жалуется на комок в горле. Сюда же относится фогофобия — сильный страх глотания, который часто появляется после того, как человек однажды подавился. Из-за страха повторения ситуации он начинает избегать еды.
Ятрогенная дисфагия — это нарушение, вызванное медицинским вмешательством или лечением. Она может развиться на фоне:
- длительного приёма некоторых лекарств — антидепрессантов, нейролептиков и седативных препаратов;
- ПИТ-синдрома — так называют осложнения, которые возникают после интенсивной терапии, в частности после длительной искусственной вентиляции лёгких через трубку в трахее [3];
- антирефлюксных операций — хирургических вмешательств, направленных на лечение ГЭРБ и грыж пищеводного отверстия диафрагмы;
- операций на задней черепной ямке — в этой области находится ствол мозга, где проходят 12 пар черепно-мозговых нервов.
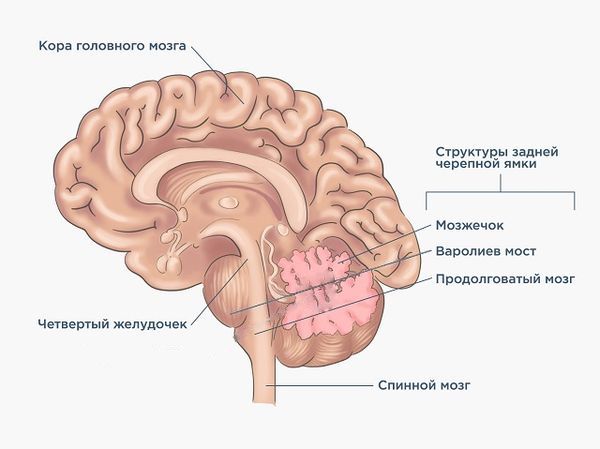
Задняя черепная ямка и ствол мозга
Кроме того, дисфагия может возникать у тех детей, которых долго кормят пюреобразной едой и не вводят вовремя кусочки твёрдой пищи [4]. В этом случае у малышей не развиваются мышцы рта и языка и не формируется жевательный рефлекс.
В норме прикорм вводят поэтапно:
- с 6 месяцев здоровому ребёнку дают детское печенье, которое легко растворяется во рту;
- с 8 месяцев — мягкие кусочки отварных овощей;
- к 1 году малыша уже можно переводить на общий стол.
Если целенаправленно не вводить новую пищу в рацион, такая проблема может сохраняться долгое время.
Симптомы дисфагии
К основным симптомам относятся:
- выпадение пищи изо рта;
- ощущение комка в горле;
- сложности при проглатывании пищи или жидкости;
- отказ от еды, рвотные позывы при кормлении;
- страх принятия пищи;
- частые попёрхивания, кашель при кормлении;
- изменение тембра голоса сразу после кормления («влажный» голос);
- обильное слюнотечение (саливация) [4];
- боль при прохождении пищевого комка по пищеводу;
- потребность часто и обильно запивать пищу жидкостью [2][10];
- дискомфорт в носу из-за раздражения слизистой, которая возникает при обратном забросе содержимого желудка;
- «носовая» речь;
- ослабленный кашлевой рефлекс;
- приступы удушья.
Патогенез дисфагии
Чтобы лучше понять, как возникает дисфагия, важно сначала разобраться, что из себя представляет процесс глотания. В обычных условиях он состоит из четырёх последовательных фаз:
- Оральной (ротовой) — на этом этапе пищевой комок проходит тщательную обработку: измельчается и перемешивается со слюной, пока не достигает нужной консистенции, удобной для глотания. Язык, челюсти, щёки и мягкое нёбо работают слаженно и координированно, а весь процесс полностью контролируется человеком.
- Орофарингеальной (ротоглоточной) — пищевой комок перемещается на корень языка. В этот момент жевание останавливается, мягкое нёбо поднимается и перекрывает вход в носоглотку, чтобы пища не попала в нос. Надгортанник опускается и закрывает вход в трахею. После этого комок проходит в глотку.
- Фарингеальной (глоточной) — голосовая щель плотно смыкается и дыхание на несколько мгновений останавливается. Пищевой комок давит на надгортанник, который надёжно защищает дыхательные пути. Если этот защитный механизм работает плохо, человек может поперхнуться. В норме пища благополучно поступает в пищевод.
- Эзофагофарингеальной (пищеводной) — благодаря волнообразным сокращениям стенок пищевода пищевой комок продвигается вниз к желудку [4][9].
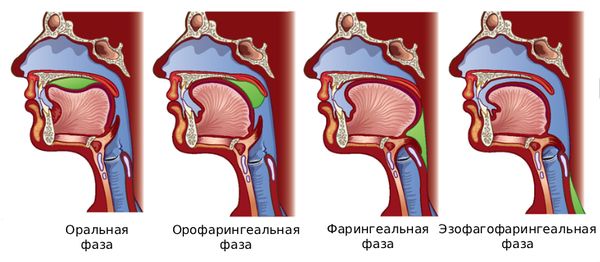
Фазы глотания
Если на любой из этих четырёх фаз происходит сбой, развивается дисфагия.
Важно понимать, что дисфагия не является отдельным заболеванием, она всегда возникает как следствие других проблем со здоровьем — чаще всего неврологических или органических. Например, при поражении черепно-мозговых нервов иннервация органов ротовой полости, глотки и пищевода нарушается: они не получают сигналы от мозга, из-за чего снижается их подвижность и чувствительность, что сразу сказывается на процессе глотания.
Большую роль также играют механические причины. Опухоли в области шеи, а также увеличенная щитовидная железа могут сдавливать пищевод снаружи и создавать физическое препятствие для прохождения пищи.
Кроме того, если сфинктеры (клапаны) пищевода работают неправильно, пища и желудочный сок могут забрасываться обратно из желудка в пищевод. Это нарушает нормальное течение пищеводной фазы глотания [3].
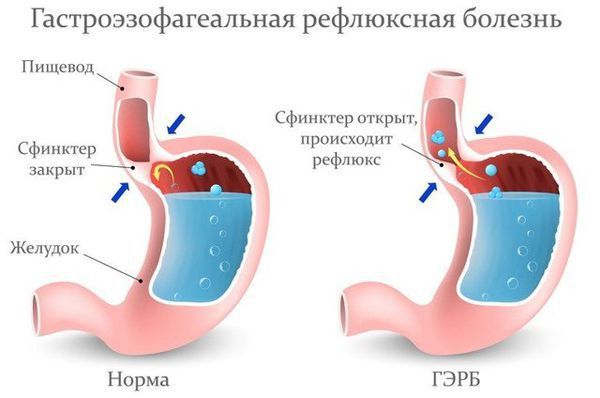
Заброс желудочного сока в пищевод
Классификация и стадии развития дисфагии
Дисфагию классифицируют по разным признакам:
1. По давности возникновения симптомов выделяют:
- острую — сопровождает недавно возникшую основную болезнь;
- хроническую — характеризуется длительным течением, вызванным неврологической симптоматикой, например при нейродегенеративных заболеваниях.
2. По уровню локализации:
- ротоглоточную — сложности возникают при обработке пищи и во время акта глотания;
- пищеводную — пищевой комок не может пройти по пищеводу.
3. По характеру течения:
- постоянную;
- интермиттирующую — появляется в определённый момент, например на фоне стресса, при приёме сухой, плохо пережёванной пищи и т. д.;
- прогрессирующую — со временем симптомы дисфагии нарастают [8].
4. По причине возникновения:
- органическую (механическую);
- психогенную;
- ятрогенную
- нейрогенную (двигательную) [2].
Осложнения дисфагии
Самым опасным и жизнеугрожающим осложнением дисфагии является аспирация — попадание частичек пищи, жидкости или других инородных тел в дыхательные пути ниже голосовых складок [2]. В норме они надёжно защищены надгортанником, который во время глотка опускается и полностью закрывает вход в трахею, направляя пищу в пищевод. Но в некоторых случаях (например, при недостаточной нервной иннервации) он становится менее подвижным и не может полностью закрыть трахею. В результате жидкость или кусочки пищи проникают в лёгкие. Это приводит к серьёзному осложнению — аспирационной пневмонии.
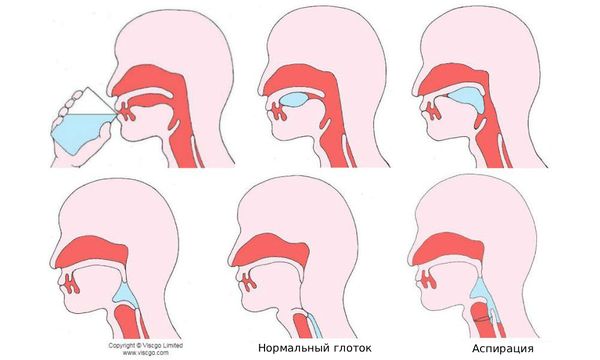
Аспирация
На возможную аспирацию могут указывать следующие признаки:
- беспричинное повышение температуры тела;
- влажный или булькающий голос, особенно после еды или питья;
- одышка и затруднённое дыхание;
- бледность кожи [10];
- сильный кашель сразу после глотания (защитная реакция при острой аспирации).
У некоторых пациентов также может развиться «немая» аспирация, когда на фоне тяжёлых неврологических заболеваний кашлевой рефлекс сильно ослабевает или исчезает [5]. В этом случае аспирацию очень сложно диагностировать, так как она протекает бессимптомно: чувствительность ротоглотки снижена, а кашля нет. Это опасное состояние, которое может привести к смерти пациента.
Помимо аспирации, дисфагия вызывает и другие серьёзные осложнения:
- резкую потерю веса — из-за недостатка пищи он не получает достаточное количество питательных веществ;
- обезвоживание организма — жидкую пищу и воду проглатывать труднее, чем густую, так как в этом случае человеку сложнее контролировать глоток [4];
- психологические проблемы — изоляция, страх принятия пищи, депрессия из-за вынужденного отказа от любимых блюд [10].
Диагностика дисфагии
Диагностика и лечение дисфагии требует мультидисциплинарного подхода. В команду обычно входят невролог, отоларинголог (лор), реаниматолог, рентгенолог, медицинский логопед и диетолог [4].
Диагностика начинается со сбора подробного анамнеза (истории болезни и жизни) пациента. Врач выясняет, как давно появилась проблема, как именно она проявляется и что её провоцирует.
Далее проводят тщательный осмотр органов головы и шеи. Специалист оценивает работу черепно-мозговых нервов, которые управляют глотанием, проверяет наличие жевания, подвижность языка, губ и мягкого нёба, анализирует глотательные и защитные рефлексы, чувствительность во рту и возможную болезненность.
Также врачи могут назначить несколько тестов, например:
- Трёхглотковую пробу — её проводит логопед. Пациент последовательно глотает три ложки воды, а затем выпивает половину стакана. Если всё проходит нормально, значит, нарушения глотания нет. Если появляется попёрхивание, кашель, одышка, удушье или меняется голос, исследование останавливают и ставят диагноз «Дисфагия» [4].
- Хронометрированный тест с 150 мл воды — пациент выпивает стакан воды, засекая время и считая количество глотков. По этим данным рассчитывают среднюю скорость глотания и объём одного глотка.
Инструментальная диагностика
Для более точной диагностики используются специальные инструментальные методы. К ним относятся:
- Видеофлюорография (видеофлюороскопия) с барием — рентгенологическое исследование, в ходе которого пациенту дают пищу разной консистенции и жидкость с добавлением бария (вещества, которое видно на рентгене). Метод позволяет точно увидеть, на каком этапе глотания возникает нарушение. Врач оценивает работу мышц верхней части пищевода, подвижность языка и надгортанника, а также может обнаружить дивертикул Ценкера (мешковидное выпячивание стенки глотки) [8].
- Исследование с бариевой известью — ещё одно рентгенологическое исследование, во время которого пациент проглатывает около 20 мл бариевой взвеси. Метод позволяет рассмотреть анатомическое строение пищевода, выявить сужения, опухоли, повреждения слизистой, работу верхнего и нижнего сфинктеров и силу сокращений пищевода. Это достаточно простое исследование, которое могут провести в любой больнице, но оно недостаточно информативное, так как не позволяет оценить прохождение пищевого комка разной консистенции.
- Назофарингоскопия — исследование проводят с помощью тонкого гибкого эндоскопа, который вводят через нос до уровня надгортанника. Этот метод помогает оценить глоточную фазу, состояние глотки, гортани и ротоглотки. Врач обращает внимание на количество слизи, подвижность надгортанника, наличие остатков пищи после глотка и защитные рефлексы. К преимуществам назофарингоскопии относят простоту и скорость выполнения, к недостаткам — дискомфорт пациента и ограничение обзора во время самого глотка, из-за которого невозможно увидеть аспирацию [4].

Назофарингоскопия
- Сцинтиграфия — пациент проглатывает небольшой комочек пищи, помеченный безопасным короткоживущим радиоактивным изотопом, после чего специальная гамма-камера отслеживает путь этого комочка. Метод показывает остатки пищи во рту, аспирацию, заброс содержимого обратно (рефлюкс) и время, за которое пища доходит до желудка. Главный минус сцинтиграфии — это необходимость применять радиоактивный препарат [8].
Важно помнить, что дисфагия это не самостоятельное заболевание, а осложнение других патологий, например опухолей и неврологических болезней. Поэтому главная задача диагностики — не просто подтвердить дисфагию, а найти её основную причину. Единственное состояние, с которым её можно спутать — одинофагия (болезненное глотание).
Лечение дисфагии
В лечении дисфагии применяют разные методы. Выбор того или иного способа зависит от того, в каком состоянии находится пациент. Учитывают его психическое здоровье, неврологический статус, а также уровень речевых и мыслительных способностей.
Специального лекарства от дисфагии не существует. Все препараты назначают для лечения основного заболевания, которое вызвало проблемы с глотанием. Например, при повышенной кислотности желудочного сока используют Алмагель, Фосфалюгель или Зантак, при бактериальных инфекциях — антибиотики Цефтриаксон, Левоксимед и т. д.
Кроме того, могут применяться противовоспалительные препараты, а также препараты, которые снимают неприятные симптомы: противорвотные, обезболивающие и др.
Питание
Очень важно подобрать безопасную консистенцию и тот объём пищи, который пациент может проглотить без риска для здоровья. Начинают обычно с густой консистенции мусса, затем переходят к консистенции йогурта, нектара и, наконец, к обычным жидкостям. Для достижения необходимой густоты используют специальные загустители. Однако такой подход чаще всего применяют при лёгкой степени дисфагии [1].
При тяжёлых формах болезни питание через рот становится невозможным или очень опасным. В таких случаях пациента переводят на искусственное питание. Сначала устанавливают назогастральный зонд — трубку, которую вводят через нос в желудок. Его можно использовать не дольше 1–3 месяцев, иначе появляются осложнения, например пролежни на слизистой, синуситы и свищи (патологические каналы, которые соединяют полости тела с внешней средой).
Если проблема не решается, устанавливают гастростому — искусственное отверстие, которое соединяет полость желудка с передней брюшной стенкой для введения пищи и лекарств.
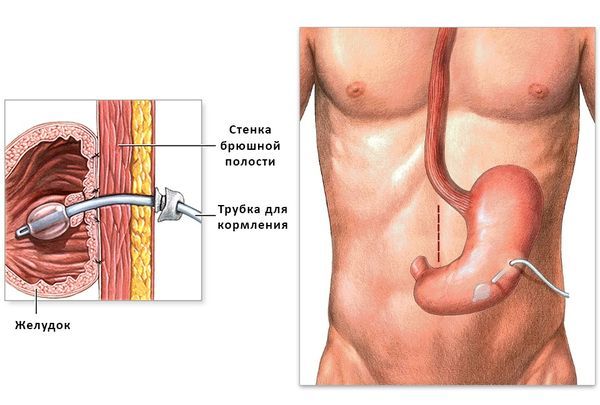
Гастростома
Однако важно понимать, что установка зонда или гастростомы не избавляет от дисфагии, а просто решает проблему с питанием, поэтому одновременно с этим врачи продолжают лечение другими методами [1].
Функциональная (реабилитационная) терапия
Она включает в себя 4 тесно связанных подхода: компенсаторный, тренировочный, стимулирующий и физиотерапевтический. Они помогают пациенту либо быстрее и безопаснее глотать с помощью специальных приёмов, либо постепенно восстановить силу, координацию и чувствительность мышц рта и глотки.
Компенсаторный метод позволяет контролировать процесс глотания за счёт специальных маневров:
- supraglottic swallow — пациент делает вдох, задерживает дыхание (чтобы голосовые складки закрылись), совершает глоток и после этого кашляет, не вдыхая;
- supersupraglottic swallow — тот же манёвр, но выполняется с бóльшим мышечным усилием;
- efforful swallow — глотание с сильным напряжением всех мышц, это помогает лучше продвинуть корень языка назад и очистить пространство в гортани;
- манёвра Мендельсона — во время глотания пациент старается удерживать гортань в верхнем положении, что улучшает координацию и помогает компенсировать нарушения в ротоглоточной фазе.
Тренировочный метод включает пассивную и активную логопедическую гимнастику, а также упражнения для развития произвольного контроля над глотком. Для нормализации тонуса мышц рта и улучшения их подвижности используют логопедический массаж.
В рамках тренировочного метода также выделяют 2 основных вида терапии:
- Прямую — под контролем логопеда человек глотает пищу и жидкость. Такая терапия подходит пациентам с относительно сохранным глоточным рефлексом, т. е. тем, кто может проглотить хотя бы небольшой комок еды [2]. Прямая терапия обязательно сочетается с логопедическим массажем и гимнастикой, поскольку требует хорошей подвижности языка, губ и других органов артикуляции.
- Непрямую — пациент глотает только свою слюну, так как глотание настоящей еды небезопасно для него. Непрямая терапия хорошо сочетается с компенсаторными приёмами и специальными упражнениями, направленными на восстановление произвольного контроля над глотком [2][7].
Стимулирующий метод применяют у пациентов с апраксией (нарушением произвольных движений), когда сложно правильно сформировать пищевой комок. Для повышения чувствительности во рту применяют температурные и вкусовые стимулы, например надавливание холодной ложкой на язык или касание ею губ и щёк, использование кислой пищи и леденцов на палочке (они также помогают вызвать сосательный рефлекс) [2].
К физиотерапевтическому методу относят электростимуляцию, которая помогает улучшить кровообращение в мышцах, обеспечить лучшее питание тканей и замедлить их атрофию (уменьшение объёма). Кроме того, она стимулирует передачу нервных импульсов от рецепторов в головной мозг.
Прогноз. Профилактика
Прогноз дисфагии в первую очередь зависит от того заболевания, которое вызвало нарушение глотания. Если помощь оказана вовремя, то при инсульте или черепно-мозговой травме прогноз обычно благоприятный: зачастую глотание удаётся восстановить или значительно улучшить.
К сожалению, при некоторых тяжёлых нейродегенеративных заболеваниях и врождённых генетических синдромах лечение дисфагии может быть малоэффективным, и пациенту может потребоваться наложение гастростомы. К таким состояниям относятся синдром Мёбиуса, врождённая миастения, синдром Беквита — Видемана и Пьера Робена [10].
Специфических методов профилактики дисфагии не существует. Однако можно значительно снизить риск самого опасного осложнения — аспирации. Для этого необходимо:
- тщательно ухаживать за полостью рта пациента — регулярно очищать рот от остатков пищи с помощью марлевой салфетки, использовать зубные пасты и ополаскиватели для рта;
- правильно распологать пациента во время и после кормления — никогда не кормить лёжа, а после приёма пищи сохранять сидячее или полусидячее положение в течение минимум 20 минут [4].
Список литературы
Авдюнина И. А., Гречко А. В., Бруно Е. В. Основные принципы организации трапезы больных с нейрогенной дисфагией // Consilium Medicum. — 2016. — № 2.1. — С. 53–58.
Горячев А. С., Амосова Н. Н., Зуева Л. Н., Кирьянова Н. М. Методы диагностики нарушений глотания и логопедическая работа на ранних этапах реабилитации нейрохирургических больных: клинические рекомендации. — М.: В. Секачев, 2017. — 44 с.
Мальцева Л. А., Мищенко Е. А., Мосенцев Н. Ф. и др. Дисфагия в отделении интенсивной терапии: эпидемиология, механизмы и клиническое ведение // Медицина неотложных состояний. — 2019. — № 6. — С. 30–42.
Жеребцова В. А., Григорьева Е. А., Максименко А. А. и др. Дисфагия у детей: диагностика, реабилитация, профилактика: методические рекомендации. — Тула, 2020.
Завьялова А. Н., Новикова В. П., Гавщук М. В., Кузнецова Ю. В. Дисфагия: диагностика, современные методы диетотерапии // Вопросы детской диетологии. — 2022. — № 6. — С. 51–62.
Cichero J. A. Y., Lam P., Steele C. M. et al. Development of International Terminology and Definitions for Texture-Modified Foods and Thickened Fluids Used in Dysphagia Management: The IDDSI Framework // Dysphagia. — 2017. — № 2. — P. 293–314.ссылка
Уклонская Д. В., Покровская Ю. А., Агаева В. Е. Основные направления логопедического воздействия по коррекции нейрогенной дисфагии при парезах и параличах гортани периферического генеза // Специальное образование. — 2019. — № 3. — С. 92–103.
Российская гастроэнтерологическая ассоциация. Дисфагия: клинические рекомендации. — М., 2014.
Максимова П. Е., Макалиш Т. П. Анатомия и физиология акта глотания // Международный студенческий научный вестник. — 2018. — № 6.
Фрей С. Нарушение глотания у детей. Междисциплинарный подход / пер. с нем. Е. Франц. — М.: Теревинф, 2022. — 536 с.

