Определение болезни. Причины заболевания
Дакриоцистоцеле (Dacryocystocele) — это перерастяжение слёзного мешка слёзной жидкостью из-за нарушения её оттока через слёзные пути, а именно через носослёзный проток и слёзные канальцы. Выглядит как синюшное кистозное образование у внутреннего угла одного или (реже) обоих глаз.
Синонимы: киста слёзного мешка, мукоцеле (кистозное расширение) слёзного мешка.
![Дакриоцистоцеле [13] Дакриоцистоцеле [13]](/media/bolezny/dakriocistocele/dakriocistocele-13_s.jpeg)
Дакриоцистоцеле [13]
В целом процессы слезопродукции и слезоотведения важны для нормальной работы и здоровья глаз [3]. Нарушение работы на том или ином уровне ведёт к осложнениям, которые могут привести к хроническому слезотечению, слезостоянию, синдрому сухого глаза из-за разрушения поверхностной слёзной плёнки, к инфекционным осложнениям (конъюнктивиту, кератиту) при снижении местного иммунитета и возможному нарушению зрения. Патология слёзных путей — это огромный раздел офтальмологии, требующий отдельного внимания. В этой статье рассмотрим врождённое заболевание, встречающееся у самых маленьких — дакриоцистоцеле.
Заболевание формируется ещё на этапе внутриутробного развития и к моменту рождения может самостоятельно исчезнуть, так и не дав о себе узнать. Однако кто-то всё же с ним рождается. При этом у некоторых детей слёзные пути могут самостоятельно очиститься в течение нескольких недель после рождения, но в любом случае это состояние требует наблюдения врача.
Распространённость
Встречается эта патология нечасто — 1 случай на 700–800 новорождённых детей [1]. Одинаково часто наблюдается среди мальчиков и девочек.
У взрослых обычно не развивается, у них чаще возникает дакриоцистит (воспаление слёзного мешка). Его хронические формы в 85 % случаев связаны с ЛОР-патологией. Особенности строения ткани слёзных путей и полости носа очень схожи, что является основным предрасполагающим фактором в развитии проблем слезоотведения [14].
Причины дакриоцистоцеле
Основная причина — врождённая блокада выхода носослёзного протока, который отводит слёзную жидкость в полость носа. Он может быть заблокирован зародышевой желатинообразной пробкой, состоящей из слизи и омертвевших эмбриональных клеток, или эмбриональной рудиментарной мембраной, которая не успела рассосаться к моменту рождения.
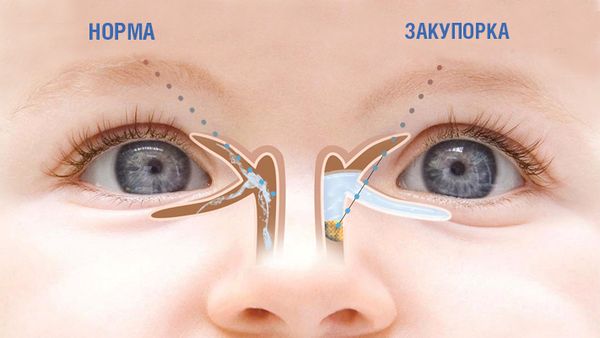
Закупорка носослёзного протока
Другие причины затруднения оттока слезы:
- родовые травмы с повреждением лица;
- патология зачатков зубов, которая может влиять на строение околоносовых пазух, в частности гайморовых, имеющих связь с полостью носа и опосредованно со слёзопроводящей системой;
- аномальная анатомия нижнего носового хода, аномальный ход носослёзного протока, когда он чрезмерно извит или слишком узкий;
- складки слизистой слёзного мешка и т. д. [2]
Симптомы дакриоцистоцеле
Родители малыша в первую очередь могут заметить в области внутреннего угла глаза припухлость синеватой окраски, эластичную при пальпации (прощупывании). Возможен небольшой отёк век, сужение глазной щели, что родители могут принять за уменьшение размера глазного яблока [1]. Бывает слизисто-гнойное отделяемое и слипшиеся ресницы, особенно после сна [13].
Может наблюдаться заложенность носа и затруднение носового дыхания. Слезотечение может быть незначительным из-за того, что до 1–2-месячного возраста слёзная железа работает неполноценно, или, наоборот, обильным (эпифора), так как закупорка в протоке на том или ином уровне не позволяет секрету добавочных желёз конъюнктивы (Краузе, Вольфринга) уйти в полость носа.
Патогенез дакриоцистоцеле
Слёзная жидкость вырабатывается в слёзных и конъюнктивальных железах и отводится в полость носа по слёзным путям. Они включают выводные протоки указанных желёз, слёзный ручей вдоль внутреннего края век, слёзное озеро, слёзные точки, слёзные канальцы, слёзный мешок и носослёзный проток.
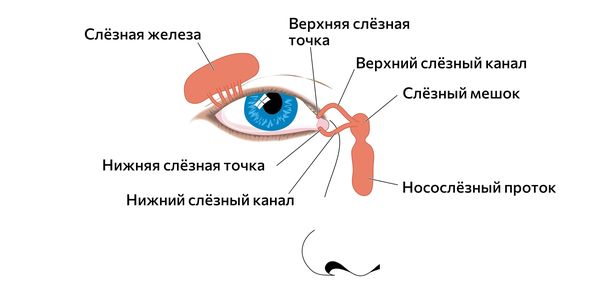
Слёзная железа и слёзные пути
Дакриоцистоцеле возникает из-за непроходимости носослёзного протока на уровне клапана Хаснера (он находится в нижней части протока) и слёзных канальцев на уровне клапана Розенмюллера, проводящего слезу от слёзных канальцев в слёзный мешок.
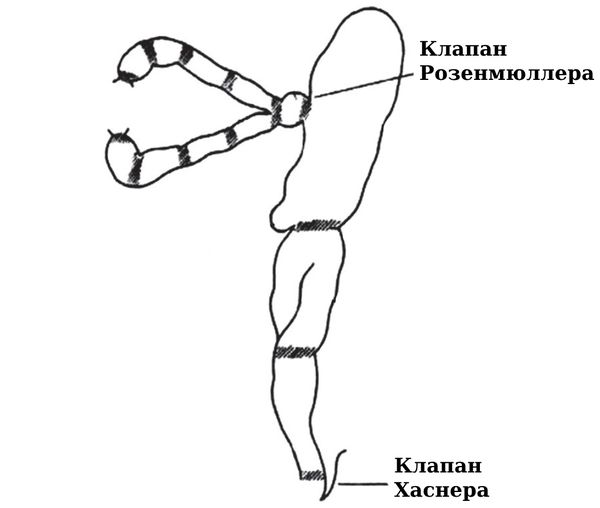
Места непроходимости слёзных путей
Носослёзный проток к моменту рождения может не успеть очиститься от своеобразной зародышевой пробки, состоящей из эмбриональных клеток. В таком случае нарушается отток слезы в нос через носослёзный канал, слёзная жидкость скапливается в слёзном мешке, растягивая его стенки. Растянутый жидкостью мешок перегибает слёзные канальцы, что затрудняет обратный ток жидкости в конъюнктивальную полость (на глазную поверхность). Кожа над этой областью приобретает характерную синеватую окраску [2].
Таким образом, скопившаяся в мешке жидкость не может уйти ни в нос из-за врождённой мембраны, ни обратно на глазную поверхность из-за перегиба канальцев, т. е. жидкость заблокирована в полости слёзного мешка [13].
Классификация и стадии развития дакриоцистоцеле
Специфической классификации заболевания на сегодняшний день нет. Важной задачей врача является правильно отличить дакриоцистоцеле от других патологий слёзных органов и верно начать вести пациента, чтобы предотвратить возможные осложнения [1]. Стадийность патологического процесса не прослеживается.
Осложнения дакриоцистоцеле
К возможным осложнениям относятся дакриоцистит, флегмона слёзного мешка и орбиты, синус-тромбоз и менингит.
Дакриоцистит — это воспаление слёзного мешка при присоединении инфекции. Оно может быть как катаральным (со слизистым отделяемым из мешка), так и гнойным (при присоединении инфекции из конъюнктивальной полости). Возбудителем заболевания чаще всего становится эпидермальный и золотистый стафилококк.
Дакриоцистит занимает от 7 до 14 % среди всех офтальмологических проблем у детей и при несвоевременном лечении может привести к более серьёзному осложнению — флегмоне слёзного мешка [8]. Также неверно поставленный диагноз и запущенный дакриоцистит в дальнейшем может привести к рубцовым изменениям. Из-за рубцевания слёзных путей возобновить их проходимость с помощью зондирования будет сложнее.
Флегмона слёзного мешка — это уже не локальное, а распространённое инфекционное поражение слёзного мешка и окружающих его тканей. Возникает на фоне длительно протекающего гнойно-воспалительного процесса в слёзном мешке. Лечение будет включать местную антибиотикотерапию, зондирование слёзных путей с промыванием их антибактериальными растворами. В некоторых случаях придётся вскрыть слёзный мешок и дренировать (очистить) его полость [10].
Флегмона орбиты — острый инфекционный процесс, затрагивающий ретробульбарную клетчатку (ткани за глазным яблоком). Может возникнуть на фоне флегмоны слёзного мешка, если её сразу не диагностировали, поздно начали антибиотикотерапию или лечение оказалось малоэффективным из-за устойчивости возбудителей к антибиотикам. Состояние опасно не только для глаза, оно угрожает жизни человека. При флегмоне глазницы воспаление разлитое, плотное, распространяется на лицо (скулы, щёки) и шею на поражённой стороне. Глаз двигается меньше или вообще не двигается (офтальмоплегия) и выстоит из полости орбиты (экзофтальм).
Лечение заключается в первую очередь в адекватной антибактериальной терапии и часто требует хирургического вмешательства — орбитотомии (вскрытия полости орбиты, чтобы выпустить гной через различные доступы) [9].
Тромбоз церебральных венозных синусов (синус-тромбоз) — острое нарушение венозного кровообращения в головном мозге из-за тяжёлых инфекционно-воспалительных процессов и (реже) неинфекционных причин. Чаще всего в его развитии участвуют отиты, гаймориты и такие процессы, как флегмона слёзного мешка и орбиты. При синус-тромбозе повышается внутричерепное давление, что проявляется судорогами, нарушением сознания или двигательными нарушениями.
Лечение проводится антикоагулянтами (они рассасывают сгустки крови), венотониками (улучшают микроциркуляцию в венах и улучшают кровоток), а также антибиотиками широкого спектра действия [11].
Бактериальный менингит — инфекционное поражение оболочек головного мозга. Развивается, если возбудитель попадает в кровоток и проходит через гематоэнцефалический барьер — специфический барьер между кровью и мозгом. В оболочке мозга возбудитель активно размножается и возникает острая воспалительная реакция в ответ не только на его внедрение, но и на продукты распада. При менингите повышается внутричерепное давление и возникает отёк, что вызывает неврологическую симптоматику: судороги, нарушение двигательной активности, паралич, нарушение сознания, зрения и слуха [12].
Диагностика дакриоцистоцеле
Дакриоцистоцеле можно диагностировать с помощью УЗИ ещё до рождения ребёнка, что значительно упрощает задачу детским офтальмологам. На УЗИ оно выглядит как образование с чёткими границами круглой или чуть вытянутой формы в углу глаза. Впервые таким образом дакриоцистоцеле диагностировал врач В. Дэвис в 1987 году. Согласно результатам отечественного исследования, большинство пренатально (внутриутробно) диагностированных дакриоцистоцеле самопроизвольно исчезают к моменту рождения [19].
Если этого не произошло, у ребёнка можно увидеть отёчную синюшную припухлость в углу глаза. Обычно её видно сразу после рождения, но если родители заметили припухлость позже, то нужно обратиться к педиатру. Если он заподозрит патологию слезоотводящих путей, то направит пациента к детскому офтальмологу, который проведёт обследование, чтобы проверить предполагаемый диагноз. Оно будет включать разные этапы.
1. Получение субъективных данных. При любых подозрениях на патологию слезоотводящих путей в первую очередь врач обратит внимание на жалобы и анамнез (историю) заболевания. Родители могут жаловаться, что у ребёнка синюшная припухлость в углу глаза, отёк век и области внутреннего угла глаз и стояние слезы.
Если патологический процесс в слёзном мешке или слёзных канальцах осложняется инфекцией, то присоединяется ещё и покраснение, немного гнойного отделяемого, которое также можно получить при надавливании на область слёзного мешка. Если инфекция распространяется дальше слёзного мешка, возникает покраснение и отёк окружающих тканей, век, щёк, повышается температура тела, ухудшается общее состояние.
2. Осмотр. Врач оценивает состояние век, насколько они развиты, нет ли признаков заворота или выворота век (энтропиона или эктропиона). Смотрит, есть ли видимое слезостояние или слезотечение, оценивает положение ресниц, исключая другую глазную патологию, которая может вызвать дискомфорт, покраснение и пастозность (отёчность). К таким патологиям относятся:
- неправильно растущие ресницы: трихиаз (рост ресниц в сторону глазного яблока), дистихиаз (один дополнительный ряд ресниц) и дистрихиаз (два дополнительных ряда ресниц);
- ячмень или халязион (хронический ячмень);
- мейбомит — воспаление мейбомиевых желёз;
- блефарит — воспаление век или их краёв;
- конъюнктивит — воспаление слизистой оболочки глаза (может напоминать картину дакриоцистоцеле при присоединении инфекции и усилении отёка век) [2].
Обращает внимание на состояние кожи на веках и у внутренних углов глаз: нет ли синюшности, покраснений и флюктуации (колебания жидкости), которая может говорить об остром гнойном процессе; нет ли высыпаний на коже или каких-либо иных изменений, требующих консультации врача-дерматолога. Оценивает развитость слёзных точек верхних и нижних век обоих глаз.
3. Компрессионная проба. При выполнении этой пробы врач надавливает на область проекции слёзного мешка у внутреннего угла глаза и смотрит, есть ли отделяемое из нижней слёзной точки, куда в норме по слёзным канальцам должна уходить слеза из слёзного мешка. При дакриоцистоцеле отделяемого немного или его нет совсем. Это связано с тем, что растянутый слёзный мешок перегибает канальцы, что затрудняет обратный ток жидкости к глазу [13]. Проба позволяет отличить дакриоцистоцеле от дакриоцистита, при котором появляется слизисто-гнойное отделяемое.
4. Проба Веста. Это цветная проба, позволяющая оценить проходимость слёзных путей с помощью разрешённых в офтальмологии красителей (Колларгола и Флюоресцеина). Пациенту в положении сидя или лёжа закапывают в полость конъюнктивы раствор одного из указанных красителей. Далее через небольшой промежуток времени определяется, дошёл ли краситель до носа. Для этого в носовую полость вводят турунды или пуговчатый зонд, плотно обмотанный увлажнённой ватой, иногда это проверяется с помощью простого высмаркивания на салфетку. При дакриоцистоцеле краситель не уходит, а стоит в глазу вместе со слезой.
При выполнении этой пробы врач будет учитывать, что вход красителя может быть затруднён не только из-за непроходимости слёзных путей, но и из-за разных патологий носа. Чтобы их исключить, проводится так называемая «двойная проба Веста». Она выполняется так же, как и обычная проба Веста, но перед процедурой применяются сосудосуживающие средств в нос (капли, спреи). Если после обычной пробы красителя в носу не было, а после второй он появился, значит есть патология носа. В таком случае пациента направляются к ЛОР-врачу для дальнейшего лечения.
При выполнении пробы у детей могут возникать сложности. Если ребёнок боится и плачет, результат может быть неверным, так как краситель просто вымоется со слезой, не успев всосаться через слёзные точки и пройти через слёзные пути, даже если анатомически это было возможно.
5. Лабораторная диагностика. Отделяемое из слёзных точек можно направить в лабораторию для микроскопии, чтобы определить наличие возможных патогенов (стафилококков, стрептококков, синегнойной палочки и др.) и их чувствительность к антибиотикам.
6. Дакриоцисторентгенография. Это инструментальный метод диагностики патологии слёзных путей, который позволяет определить проходимость в слёзном тракте. Для его проведения сначала через нижнюю или верхнюю слёзные точки в слёзные канальцы вводят 0,3 мл специального контрастного средства — Йодолипола. Затем делают серию снимков в различных проекциях. Йодолипол имеет масляную основу, это наиболее часто используемое контрастное вещество для проведения рентгенографии в офтальмологии [4].
7. Конусно-лучевая компьютерная томография (КЛКТ). При это методе в слезоотводящие пути вводится контраст, чаще используется Ультравист — водорастворимое йодсодержащее средство. Затем выполняется томография пазух носа. В ходе исследования оцениваются не только слёзные канальцы, носослёзный проток и слёзный мешок, но и перегородка носа, состояние носовых раковин и околоносовых пазух, чтобы исключить воспаление (синусит), кисты и утолщения. Также оцениваются костные части носослёзного канала, его ширина и длина [5].
Дифференциальная диагностика
Из-за схожих симптомов и смазанной объективной картины дакриоцистоцеле можно принять за другую патологию. В ходе диагностики врач будет исключать заболевания, которые по симптомам могут напоминать дакриоцистоцеле. Среди них гемангиома, рабдомиосаркома, дермоидная киста и энцефалоцеле.
Гемангиома — это сосудистое доброкачественное новообразование. Обычно имеет вид узелка или слившихся воедино узелков [15]. При подкожном расположении может иметь синеватую окраску, как и дакриоцистоцеле.
Рабдомиосаркома — злокачественное заболевание из клеток соединительной ткани. Подразделяется на эмбриональную, плеоморфную и альвеолярную. Для каждой разновидности опухоли характерно своё расположение и возраст возникновения. Дакриоцистоцеле требует дифференциальной диагностики в первую очередь с эмбриональной рабдомиосаркомой, которая возникает в области головы и шеи [17].
Дермоидная киста — доброкачественное образование, которое происходит из клеток зародышевой ткани и содержит в себе придатки кожи, потовые и сальные железы, фолликулы волос, а в некоторых случаях и зачатки зубов. Чаще всего возникает вокруг глаз, в области головы и шеи, выглядит как небольшой комок под кожей [18].
Особенностью дакриоцистоцеле, которая отличает его от перечисленных новообразований, является отсутствие кровоснабжения, тогда как доброкачественные и злокачественные опухоли требуют питания [19].
Энцефалоцеле — врождённый порок развития центральной нервной системы, при котором через отверстия и дефекты в костях черепа часть мозга выходит за их пределы с формированием своеобразной грыжи. Нередко состояние приводит к инвалидности. Его можно диагностировать ещё до рождения ребёнка. Требует хирургического лечения [16].
Лечение дакриоцистоцеле
Тактика ведения дакриоцистоцеле в России и за рубежом немного отличается. Зарубежные источники указывают, что изначально дакриоцистоцеле стерильно (т. е. там нет бактерий), так как не сообщается ни с носом, ни с глазом. Поэтому предлагают на первом этапе проводить консервативное лечение: применять местные антибактериальные капли для профилактики бактериальной инфекции и делать пальцевой массаж, чтобы устранить мембрану на выходе носослёзного протока. Такое лечение может занять несколько недель [13].
В России клинические рекомендации по этому вопросу пока в разработке. В доступном документе указано, что дакриоцистоцеле является противопоказанием к массажу [2]. В целом, если дакриоцистоцеле выявлено сразу после рождения, то массаж слёзного мешка может быть допустим. После такого воздействия зародышевая пробка может разорваться. Во всех остальных случаях массаж слёзного мешка опасен, так как при надавливании слёзный мешок растягивается ещё больше, что может привести к разрыву его нежной стенки. В любом случае, тактику лечения должен подбирать и проводить строго врач-офтальмолог на основании очного осмотра.
Если после массажа слёзного мешка непроходимость сохраняется, детям до 12 месяцев рекомендуется провести зондирование и при необходимости хирургическое лечение — интубацию слёзного тракта силиконовой трубкой, катетеризацию баллоном или дакрицисториностомию [6].
При зондировании слёзные пути расширяют с помощью разных зондов, введённых через слёзные точки. Процедура выполняется поэтапно: сначала от слизи освобождают верхние пути (слёзные канальцы и мешок), затем освобождают носослёзный проток [2].
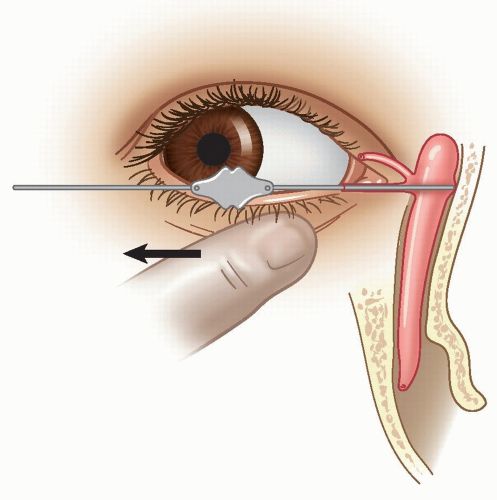
Зондирование слёзных путей
Мнения относительно сроков проведения зондирования разнятся. С одной стороны, чем раньше проведено зондирование, тем выше вероятность положительного результата, поэтому рекомендуется сделать его до года. Тем более в этом возрасте детей можно зафиксировать, не прибегая к общей анестезии, а ткани, на которые планируется воздействие, ещё податливы. Но с другой стороны, даже после года слёзные пути могут очиститься самостоятельно, хотя это случается значительно реже. К тому же при зондировании могут возникнуть искусственные ходы (ложные проходы) из-за повреждения нежных стенок слёзного тракта, также могут сформироваться спайки и рубцы, что тоже осложняет течение процесса. В любом случае, для каждого пациента вопрос о проведении тех или иных манипуляций решается индивидуально [6].
При неэффективности зондирования его можно провести повторно в достаточно быстрые сроки. Но если после первого зондирования сформировались спайки, повторная процедура может быть неэффективной.
Интубация силиконовой трубкой проводится после зондирования, когда проходимость слёзных путей уже восстановлена. При этом методе в слёзные пути через слёзные точки вводится специальный силиконовый стент, который препятствует спаданию тканей и рецидиву непроходимости. Эту трубку оставляют в среднем на год, после чего удаляют. Осложнениями могут быть выпадение трубки, повреждение слизистой оболочки носа при её извлечении и рецидив непроходимости при раннем удалении трубки.
После установки трубки важно не допустить присоединения инфекции, поэтому родителям даются рекомендации, например применять антисептические средства, разрешённые в детском возрасте, а также увлажняющие бесконсервантные средства для восстановления слёзной пленки, которая может страдать при усиленном слезотечении.
При баллонной катетеризации проходимость восстанавливают путём расширения специального баллона в слёзных путях. У этой процедуры риск осложнений меньше, чем при интубации и зондировании [6].
Дакриоцисториностомия проводится, если не удалось помочь с помощью других способов. Во время операции формируется соустье между слёзным мешком и полостью носа, чтобы отходила слеза. Процедура обычно проводится эндоскопическим методом (без разреза кожи), что позволяет избежать формирования рубцов на лице. Эндоскопический метод известен ещё с 1910 года, когда впервые был описан врачом Вестом.
Дакриоцисториностомию возможно провести и наружным методом путём разреза кожи в области слёзного мешка, но этот метод менее предпочтителен [7].
Как и при любой операции, при дакриоцисториностомии есть свои риски. Чаще всего наблюдается рубцевание соустья, то есть обрастание его соединительной тканью, что может привести к рецидиву непроходимости. Рецидивы после этой операции составляют около 2–16 % [20][21]. Чтобы снизить частоту рубцевания, всё чаще стали использовать силиконовый Т-образный стент. Его ставят примерно на 1,5 месяца. Это значительно снижает частоту рецидивов.
Операцию лучше всего проводить с 1,5 лет или позже (3–5 лет), так как в более раннем возрасте лицевой скелет ещё не полностью сформировался и операция может повлиять на положение слёзного мешка. Также это связано с трудностями применения общей анестезии детям раннего возраста [22].
Прогноз. Профилактика
Вовремя распознанное и пролеченное дакриоцистоцеле имеет благоприятный прогноз. Своевременный массаж слёзного мешка или зондирование позволяют избежать операции и осложнений, в том числе рубцовых изменений в случаях развития воспаления. После массажа слёзного мешка в возрасте ребёнка от 1 до 3 недель, если он выполнен без осложнений, пациент может выздороветь в течение месяца. Если проводилось зондирование слёзных путей, то выздоровление может наступить сразу после процедуры, если с первого раза были разорваны все плёнки. При дакриоцисториностомии в сочетании с интубацией силиконовой трубкой выздоровление оценивается через полгода–год, когда трубку убирают [23].
Если дакриоцистоцеле осложнилось воспалением в слёзном мешке (дакриоциститом), гнойным процессом (флегмоной слёзного мешка) или менингитом, длительность лечения и прогноз будет варьироваться, так как потребуется лечение не только основной проблемы, но и осложнений. В таких случаях, даже при восстановлении проходимости слёзного тракта, в носослёзном протоке могут сформироваться спайки. Эти сращения так или иначе всё равно будут нарушать слезоотведение и вызывать дискомфорт на протяжении всей жизни, если не провести операцию, но уже во взрослом возрасте.
Профилактика дакриоцистоцеле
Специфической профилактики этой патологии нет, так как дакриоцистоцеле — это врождённая проблема и повлиять на ещё не появившегося на свет человека не представляется возможным. Но благодаря УЗИ болезнь можно обнаружить внутриутробно, что позволяет специалистам начать лечение сразу после рождения ребёнка и в дальнейшем избежать зондирования и хирургического лечения.
Родителям важно знать, что при возникновении синюшной припухлости в углу глаза не стоит пытаться справиться с проблемой самостоятельно, например делать тёплые компрессы. Ведь, если к этому моменту уже присоединилась вторичная инфекция, которую родители не всегда могут верно распознать, тепло будет только способствовать её распространению и формированию осложнений: абсцесса, флегмоны и т. д., что усложнит задачу врачу и ухудшит результат лечения.
В то же время врач-офтальмолог должен быть крайне настороженным в отношении этой проблемы и обладать достаточными знаниями и опытом в работе с новорождёнными детьми.
Список литературы
Шабарова А. К., Китар Г. А., Вахитова Г. А. Частота дакриоцистоцеле среди врождённой патологии слёзо-носового протока у детей // Вестник ОГУ. — 2009. — № 12. — С. 155–156.
Ассоциация врачей-офтальмологов. Врождённая патология слезоотводящих путей: клинические рекомендации. — 2017. — 19 с.
Михеева О. Ф., Школьник С. Ф., Паштаев Н. П., Волков О. А. Состояние дакриологической помощи на современном этапе // Вестник ТГУ. — 2017. — Т. 22, № 6. — С. 1492–1502.
Любавска В., Белдовская Н. Ю., Новиков С. А. и др. Лучевые методы диагностики патологии слезоотводящих путей // Офтальмологические ведомости. — 2017. — Т. 10, № 3. — С. 35–45.
Поляновская А. С., Зубарева А. А., Белдовская Н. Ю. и др. Использование конусно-лучевой компьютерной томографии для определения оптимальной лечебной тактики у пациентов с патологией слезоотведения // Офтальмологические ведомости. — 2016. — Т. 9, № 1. — С. 14–18.
Takahashi Y., Kakizaki H., Chan W. O., Selva D. Management of congenital nasolacrimal duct obstruction // Acta Ophthalmol. — 2010. — Vol. 88, № 5. — Р. 506–513. ссылка
Fernandes S. V. Dacryocystorhinostomy // Medscape. — 2022.
Солодовникова Н. Г. Дакриоцистит новорождённых // Журнал ГГМУ. — 2005. — Т. 11, № 3. — С. 137–139.
Хакимова Г. М. Гнойно-воспалительные заболевания орбиты — субпериостальный абсцесс и флегмона: клиника, диагностика, лечение: автореф. дис. … канд мед. наук: 14.00.08. — Челябинск, 2008. — 22 с.
Валявская М. Е., Овчинникова А. В., Маркова Е. Ю. Результаты лечения флегмоны слёзного мешка и дакриоцистоцеле у новорождённых // Офтальмология. — 2013. — Т. 10, № 4. — С. 41–44.
Глебов М. В., Максимов М. Ю., Домашненко М. А., Брюхов В. В. Тромбозы церебральных венозных синусов // Клиническая неврология. — 2011. — Т. 5, № 1. — С. 4–9.
Мартынов В. А., Жданович Л. Г., Карасева Е. А. и др. Осложнения бактериальных менингитов // Аналитические обзоры. — 2018.— Т. 7, № 1. — С. 54–59.
Grigorian A. P., Greenwood M. D. Dacryocele // American Academy of Ophthalmology. — 2024.
Насыров В. А., Медведев М. А., Исламов И. М. и др. Современные тенденции в хирургическом лечении хронического гнойного дакриоцистита // Практическая медицина. — 2012. — Т. 61, № 6. — С. 11–14.
Гончарова Я. А. Гемангиомы и сосудистые мальформации. Современные теории и лечебная тактика // Здоровье ребёнка. — 2013. — Т. 49, № 6. — С. 148–152.
Горев В. В., Колтунов И. Е., Выхристюк О. Ф. и др. Гигантская лобно-орбитальная черепно-мозговая грыжа: результаты нейровизуализации до и после операции // Лечебное дело. — 2022. — № 1. — С. 77–82.
Адамян Л. В., Сибирская Е. В., Шарков С. М. и др. Эмбриональная рабдомиосаркома // Детская хирургия. — 2017. — Т. 21, № 2. — С. 102–104.
Кохно Н. И., Кохно Ю. В. Врождённые дермоидные кисты лица // Вестник Национального медико-хирургического Центра им. Н. И. Пирогова. — 2018. — Т. 12, № 1. — С. 164–168.
Амосов В. И., Воронин Д. В., Корлякова М. Н. Пренатальная ультразвуковая диагностика дакриоцистоцеле // Лучевая диагностика и терапия. — 2010. — Т. 1, № 1. — С. 78–84.
Миронов В. Г., Леонгардт Т. А., Синельников Р. И. и др. Профилактика рецидивов хронического дакриоцистита // Российская оториноларингология. — 2023. — Т. 22, № 2. — С. 38–43.
Атькова Е. Л., Жуков О. В., Краховецкий Н. Н. Осложнения эндоназальной эндоскопической дакриоцисториностомии в послеоперационном периоде // Точка зрения. Восток-Запад. — 2019. — № 3.
Ободов В. А., Агеев А. Н. Особенности дакриоцисториностомии в детском возрасте // Отражение. — 2019. — № 1. — С. 36–41.
Милашевич Т. О., Иванова В. Ф. Алгоритм лечения дакриоцистита новорождённых // Офтальмология. Восточная Европа. — 2015. — № 4. — С. 113–118.

