Определение болезни. Причины заболевания
Центральное апноэ сна (Central sleep apnea) — это нарушение, при котором дыхание во сне периодически полностью останавливается (апноэ) или становится очень поверхностным (гипопноэ). Это происходит не из-за перекрытия дыхательных путей, как при обструктивном апноэ во сне (ОАС), а потому что мозг на короткое время перестаёт давать команду дыхательным мышцам.
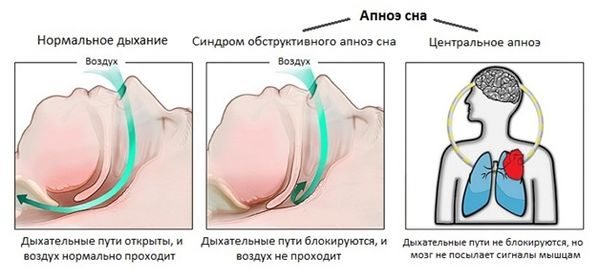
Отличие центрального апноэ сна от обструктивного
В результате дыхание замирает, уровень кислорода в крови снижается, и человек получает сигнал проснуться, чтобы возобновить дыхание. За ночь может возникать до десяти эпизодов микропробуждений. Из-за этого сон становится беспокойным, а днём появляется сонливость и усталость.
Чаще всего сам пациент или его партнёр замечают паузы в дыхании, внезапные пробуждения с нехваткой воздуха и другие симптомы. Без лечения центральное апноэ сна (ЦАС) ухудшает качество сна и повышает нагрузку на сердце и сосуды [1].
Другие названия заболевания: central sleep apnea syndrome (CSAS) и Cheyne-Stokes breathing (дыхание Чейна — Стокса). Последний термин чаще применяют, когда центральное апноэ развивается на фоне сердечной недостаточности. Российские и зарубежные исследования подтверждают: признаки ЦАС, особенно волнообразное дыхание Чейна — Стокса, часто выявляют у пациентов с этим заболеванием [2][4].
ЦАС встречается значительно реже, чем ОАС, но вероятность его возникновения сильно возрастает у людей из групп риска.
Основные причины и факторы риска центрального апноэ сна
К основным причинам и факторам риска развития этого нарушения относятся:
- Хроническая сердечная недостаточность (наиболее частая причина), особенно при сниженной фракции выброса, когда сердце перекачивает кровь менее эффективно. При ней типично развивается дыхание Чейна — Стокса [2][4].
- Перенесённый инсульт или другие поражения головного мозга, влияющие на дыхательный центр [8].
- Приём опиоидов и некоторых седативных препаратов, способных подавлять дыхание [1].
- Пребывание в высокогорье: резкий подъём на большую высоту может вызвать временные эпизоды ЦАС [1].
- «Комплексное» (treatment-emergent) апноэ сна: центральные паузы появляются или усиливаются во время лечения ОАС с помощью СИПАП-терапии [6].
Дополнительные факторы риска: мужской пол и пожилой возраст. У пожилых людей ЦАС нередко сочетается с сердечно-сосудистыми заболеваниями, что делает обследование особенно важным [1][2].
Симптомы центрального апноэ сна
У ЦАС нет яркого признака вроде громкого храпа — он может быть совсем слабым или вообще отсутствовать. Поэтому важно обращать внимание на симптомы, которые можно заметить самостоятельно или с помощью близких.
- Паузы дыхания во сне. Они часто чередуются с периодами более глубокого или частого дыхания. Партнёр может заметить волнообразное дыхание: всё реже — тише — пауза — снова громкие вдохи. Такой тип дыхания характерен для дыхания Чейна — Стокса [2][6].
- Внезапные пробуждения с нехваткой воздуха. Человек может резко проснуться с ощущением, что не может вдохнуть. Он садится на кровать, открывает окно или включает свет [1][2].
- Постоянная дневная усталость. Даже если пациенту кажется, что ночь прошла спокойно, утром он чувствует себя разбитым, появляется головная боль, ему труднее сосредоточиться или запомнить информацию. Днём может клонить в сон, особенно в спокойной обстановке [1][2].
- Нестабильный сон. Он становится поверхностным и прерывистым: возникают частые микропробуждения и ощущение, что спал, но не выспался [1].
Эти симптомы не всегда указывают на ЦАС, поэтому ставить диагноз самостоятельно не стоит. Те же жалобы могут быть при ОАС, бессоннице или других расстройствах сна. Важно обратиться к врачу-сомнологу (специалисту по нарушениям сна), чтобы точно разобраться в причине этого состояния [1].

Внезапные пробуждения с нехваткой воздуха при ЦАС
Патогенез центрального апноэ сна
Когда мы бодрствуем, дыхание частично подчиняется нашей воле: мы можем задержать его, глубоко вдохнуть или зевнуть. Но во сне управление дыханием берёт на себя мозг: в норме специальные рецепторы отслеживают уровень углекислого газа (СО2) и кислорода в крови, а дыхательный центр в стволе мозга регулирует частоту и глубину вдохов. Если СО2 становится чуть больше нормы, дыхание усиливается, а если меньше — замедляется [1][2].
При ЦАС эта система даёт сбой. Мозг на короткое время забывает послать сигнал дыхательным мышцам, и вдох не происходит. Иногда это связано с тем, что контроль дыхания становится слишком чувствительным (особенно у людей с хронической сердечной недостаточностью). Организм как будто перестарался: начинает дышать слишком глубоко и часто, уровень СО2 резко падает, и дыхательный центр временно отключается. Пока СО2 снова не поднимется, дыхание не возобновляется. Затем цикл повторяется: дыхание усиливается, за ним следует пауза, после чего дыхание вновь возобновляется. Именно так формируются типичные волнообразные колебания дыхания при ЦАС [1][4][6][9].
Такие колебания приводят к тому, что периоды нехватки кислорода чередуются с его избытком, возникают частые микропробуждения и происходит выброс стрессовых гормонов. Для сердца это серьёзная нагрузка: усиливаются аритмии (нарушения нормального ритма сердца) и может ухудшаться течение сердечной недостаточности [2][4][7].
Классификация и стадии развития центрального апноэ сна
Существует несколько форм ЦАС, которые различаются по причинам и механизму развития. Международная классификация нарушений сна (ICSD) и российские руководства выделяют следующие:
- Первичную (идиопатическую): редкий вариант, при котором установить конкретную причину не удаётся. Такое апноэ чаще встречается у пожилых мужчин и проявляется короткими остановками дыхания без видимой связи с другими болезнями [1].
- С дыханием Чейна — Стокса (CSB-CSA): наиболее распространённая форма у пациентов с хронической сердечной недостаточностью или после инсульта [2][6][8].
- Связанную с другими заболеваниями: возникает на фоне болезней центральной нервной системы, например травм, опухолей или воспалений мозга [1].
- Лекарственно-индуцированную: развивается у людей, принимающих препараты, подавляющие дыхание [1].
- Высотную: встречается у тех, кто быстро поднимается на большую высоту. Из-за пониженного содержания кислорода дыхание становится нестабильным и появляются кратковременные паузы [1].
- «Комплексную»: возникает у некоторых пациентов, которые лечатся от ОАС с помощью СИПАП-терапии. В процессе лечения обструктивные паузы исчезают, но возникают центральные. В таких случаях врач корректирует параметры аппарата или выбирает другой режим вентиляции [6].
У центрального апноэ сна нет чётких стадий. Его тяжесть оценивают по индексу апноэ-гипопноэ (AHI), т. е. по числу остановок дыхания за час сна, а также степени снижения уровня кислорода в крови и выраженности симптомов. Кроме того, важна тяжесть основного заболевания, например хронической сердечной недостаточности [1][2].
Осложнения центрального апноэ сна
Если ЦАС не распознать и не начать лечение, со временем могут развиться серьёзные осложнения:
- Сердечно-сосудистые проблемы и нарушения ритма сердца. Постоянные колебания дыхания и уровня кислорода вызывают стрессовую реакцию в организме: активируется выработка гормонов адреналинового ряда, учащается пульс и повышается давление.
- Ухудшение течения сердечной недостаточности. При дыхании Чейна — Стокса сердце работает с перегрузкой: колебания дыхания мешают нормальному наполнению и сокращению левого желудочка, усиливается возбуждение нервной системы. Это может ускорять прогрессирование болезни и чаще вызывать аритмии [2][4][7].
- Изменения со стороны психики и когнитивных (умственных) функций. Нарушенный сон приводит к постоянной дневной усталости, снижению внимания и ухудшению памяти. Часто появляются тревожность, раздражительность или признаки депрессии [1][7].
Диагностика центрального апноэ сна
При подозрении на ЦАС следует обратиться к врачу-сомнологу. Пациенту также могут понадобиться консультации кардиолога (при сердечной недостаточности) и невролога (после инсульта или других поражений мозга) [1][2].
На приёме доктор задаст вопросы, которые помогают заподозрить ЦАС:
- Замечает ли пациент или его партнёр паузы в дыхании во сне?
- Бывает ли волнообразное дыхание?
- Случаются ли внезапные пробуждения с нехваткой воздуха?
- Как выражена дневная сонливость, чувствует ли себя пациент выспавшимся утром?
- Принимает ли он какие-либо лекарства, особенно опиоиды или седативные препараты?
- Были ли инсульты или есть ли хроническая сердечная недостаточность [1][2][8]?
Во время осмотра врач обратит внимание на отёки, одышку и изменения пульса (признаки сердечной недостаточности). Он также проверит неврологический статус и осмотрит верхние дыхательные пути, чтобы исключить обструкцию (механическое перекрытие дыхания) [1].
Инструментальные исследования
Главный метод диагностики ЦАС — полисомнография (ПСГ). Это ночное исследование сна, которое проводится в лаборатории. На тело пациента устанавливают датчики, фиксирующие дыхание, движение грудной клетки и живота, насыщение крови кислородом, а также работу сердца и мозга. ПСГ позволяет увидеть, возникают ли дыхательные усилия во время остановки потока воздуха — это ключевой признак, по которому отличают центральное апноэ от обструктивного (при ЦАС попыток вдоха нет). Также исследование показывает индекс апноэ-гипопноэ (AHI) и структуру сна (количество циклов и стадий и особенности их смены) [1].
Иногда применяют домашний кардиореспираторный мониторинг — портативное исследование сна с меньшим числом датчиков. Оно удобно, но хуже различает типы апноэ, поэтому при сомнениях в диагнозе всё равно назначают полноценную полисомнографию [5].

Полисомнография
При подозрении на дыхание Чейна — Стокса врач дополнительно может назначить эхокардиографию (ЭхоКГ) для оценки функции сердца и фракции выброса [2].
Если пациент перенёс инсульт или у него есть признаки поражения центральной нервной системы, проводят неврологическое обследование [8].
Дифференциальная диагностика
Главная задача врача при проведении дифференциальной диагностики — отличить центральное апноэ от обструктивного. При обструктивном дыхательные пути перекрыты, но грудная клетка и живот продолжают двигаться — организм пытается вдохнуть. При центральном апноэ этих движений нет, потому что сигнал от мозга не поступает. Врач также исключает другие расстройства сна, синдром гиповентиляции, последствия инсульта и влияние лекарств [1][9].
Лечение центрального апноэ сна
Основная задача терапии — уменьшить количество остановок дыхания, стабилизировать дыхательный ритм, повысить уровень кислорода в крови и улучшить структуру сна. Всё это снижает нагрузку на сердце и мозг и помогает вернуть нормальное самочувствие [1][4].
Современные обзоры подчёркивают, что лечение ЦАС требует комплексного подхода: сочетания ПАП-терапии, коррекции сердечной недостаточности и в ряде случаев назначения медикаментов, влияющих на дыхательный контроль [3].
Основные направления лечения:
- терапия положительным давлением в дыхательных путях (ПАП-терапия);
- медикаментозное;
- лечение основного заболевания;
- новые и специализированные подходы;
- коррекция образа жизни.
ПАП-терапия
Терапия положительным давлением в дыхательных путях включает:
- СИПАП-терапию — подачу постоянного положительного давления в дыхательные пути через специальную маску. У некоторых пациентов с центральным апноэ этот метод помогает стабилизировать дыхательный контроль и уменьшить количество остановок дыхания, особенно если они страдают смешанным (центрально-обструктивным) вариантом нарушения. Эффективность метода оценивают по результатам полисомнографии и самочувствию [4].
- Адаптивную сервовентиляцию (ASV) — продвинутый вариант ПАП-терапии. Аппарат автоматически регулирует давление и объём вдоха в зависимости от дыхания человека. Этот метод особенно эффективен при дыхании Чейна — Стокса. Однако при хронической сердечной недостаточности с низкой фракцией выброса (≤ 45 %) ASV применяется с осторожностью: решение о его назначении принимает врач после кардиологического обследования [5].
- Кислородотерапию во сне — подачу дополнительного кислорода. Она помогает уменьшить колебания дыхания и стабилизировать насыщение крови кислородом. Такой метод назначается индивидуально после тестирования [1][4].
Возможные побочные эффекты ПАП-терапии: сухость слизистых, метеоризм и дискомфорт от маски. В редких случаях: нарушения ритма сердца при неправильно подобранных настройках. Обычно эти проблемы устраняются адаптацией и корректировкой параметров [4].

СИПАП-терапия
Медикаментозное лечение
Иногда врач может назначить препарат, влияющий на чувствительность дыхательного центра, — Ацетазоламид. Это одно из средств, доказавших эффективность при ЦАС у пациентов с сердечной недостаточностью. Оно снижает количество остановок дыхания и улучшает дневное самочувствие, регулируя реакцию дыхательного центра на уровень СО2.
Лекарство принимается только под контролем врача и анализов, так как имеет возможные побочные эффекты: лёгкое покалывание в пальцах, частое мочеиспускание, изменение вкуса или баланса электролитов в крови [10]. При высотной форме ЦАС Ацетазоламид также помогает адаптироваться к недостатку кислорода [1].
Лечение основного заболевания
Центральное апноэ часто не существует само по себе, а сопровождает другие болезни. Поэтому важно:
- оптимизировать лечение сердечной недостаточности (согласно рекомендациям кардиолога);
- пройти реабилитацию после инсульта;
- по возможности уменьшить дозу или отменить препараты, которые подавляют дыхание.
Эти действия нередко сами по себе уменьшают проявления апноэ сна [2][4][8].
Новые и специализированные подходы
К дополнительным методам относятся:
- Стимуляция диафрагмального (френического) нерва. В особо сложных случаях человеку устанавливается имплант, который посылает мягкие электрические импульсы, заставляя диафрагму сокращаться во сне. Метод применяется ограниченно, только в специализированных центрах и после тщательного отбора пациентов [4].
- Коррекция ПАП-терапии при «комплексном» апноэ. Иногда у пациентов, которые лечатся СИПАП-аппаратом от обструктивного апноэ, появляются центральные остановки дыхания. Врач может скорректировать параметры давления, добавить кислород или перевести пациента на адаптивную сервовентиляцию. Решение принимается по результатам контрольного исследования сна [6].
Коррекция образа жизни
При ЦАС образ жизни играет важную роль. Простые правила способны заметно усилить эффект лечения. Чтобы сделать сон более глубоким и устойчивым, а также снизить нагрузку на сердце, следует:
Прогноз. Профилактика
Если ЦАС не лечить, состояние постепенно ухудшается. У людей с хронической сердечной недостаточностью и дыханием Чейна — Стокса повышается риск аритмий, частых госпитализаций и смертности по сравнению с пациентами без нарушений дыхания во сне. Со временем усиливается дневная сонливость, снижается внимание и память, появляются трудности с концентрацией, ухудшается настроение и общее качество жизни [2][4][7].
При правильном лечении прогноз значительно лучше. Современные методы терапии (ПАП-устройства, коррекция сердечной недостаточности, медикаменты вроде Ацетазоламида и при необходимости кислородотерапия) позволяют уменьшить количество остановок дыхания, стабилизировать насыщение крови кислородом и вернуть нормальный ритм сна.
После лечения пациенты отмечают меньше приступов сонливости днём, повышаются бодрость и концентрация. У некоторых людей с сердечной недостаточностью лечение центрального апноэ помогает стабилизировать течение основного заболевания. Наилучшие результаты достигаются при ранней диагностике и строгом соблюдении рекомендаций врача [4][10].
Профилактика центрального апноэ сна
Чтобы избежать возникновения ЦАС, следует:
- лечить сердечную недостаточность;
- проходить реабилитацию после инсульта;
- с осторожностью использовать препараты, которые могут подавлять дыхание, включая опиоиды и сильные снотворные;
- заранее обсудить с врачом меры акклиматизации и профилактики дыхательных нарушений при поездках в горные районы [2][8][10].
Список литературы
Сомнология и медицина сна: национальное руководство памяти А. М. Вейна и Я. И. Левина / под ред. М. Г. Полуэктова. — М.: Медфорум, 2016. — 664 с.
Сорокина К. В., Пальман А. Д., Бровко М. Ю., Полтавская М. Г. Центральное апноэ сна у пациентов с хронической сердечной недостаточностью // Журнал неврологии и психиатрии им. С. С. Корсакова. Спецвыпуски. — 2019. — Т. 119, № 4, вып. 2. — С. 99–104.
Алёхина Ю. В., Середенина Е. М., Калинкин А. Л. Перспективы терапии центрального апноэ сна и дыхания Чейна — Стокса при сердечной недостаточности // Южно-Российский журнал терапевтической практики. — 2021. — Т. 2, № 1. — С. 8–16.
Крупичка К. С., Агальцов М. В., Мясников Р. П., Драпкина О. М. Нарушения дыхания во сне у пациентов с хронической сердечной недостаточностью: современные аспекты лечения. Часть II // Российский кардиологический журнал. — 2021. — Т. 26, № S4. — С. 72–78.
Лышова О. В. Диагностика синдрома центрального апноэ сна с дыханием Чейна — Стокса у больных с ХСН: по данным портативного регистратора 3 типа // Российский кардиологический журнал. — 2022. — Т. 27, № S6. — С. 45.
Пальман А. Д. Комплексное апноэ сна // Журнал неврологии и психиатрии им. С. С. Корсакова. Спецвыпуски. — 2017. — Т. 117, № 4–2. — С. 60–66.
Рока Г. К., Шах А. М. Нарушение дыхания во сне: влияние на артериальную гипертензию, на структуру и работу сердца // Кардиология: новости, мнения, обучение. — 2016. — Т. 11, № 4. — С. 15–24.
Huhtakangas J. K., Huhtakangas J., Bloigu R., Saaresranta T. Prevalence of sleep apnea at the acute phase of ischemic stroke with or without thrombolysis // Sleep Med. — 2017. — Vol. 40. — P. 40–46.ссылка
White D. P. Pathogenesis of Obstructive and Central Sleep Apnea // American Journal of Respiratory and Critical Care Medicine. — 2005. — Vol. 172, № 11. — P. 1363–1370.ссылка
Javaheri S. Acetazolamide improves central sleep apnea in heart failure: a double-blind, prospective study // Am J Respir Crit Care Med. — 2006. — Vol. 173, № 2. — P. 234–237.

