Определение болезни. Причины заболевания
Аутоиммунный энцефалит (Autoimmune encephalitis) — это неинфекционное заболевание центральной нервной системы, при котором иммунная система вырабатывает антитела против структур мозга (например, они могут быть направлены против внутриклеточных структур, рецепторов, ионных каналов и поверхностных белков) [1]. Чаще всего поражается кора головного мозга или глубокое серое вещество [2].
Есть несколько видов аутоиммунного энцефалита, самый известный среди них — анти‑NMDA‑рецепторный энцефалит. Также встречаются энцефалиты, связанные с антителами к LGI1, лимбический энцефалит, стволовой энцефалит и др.
![Аутоиммунный энцефалит [16] Аутоиммунный энцефалит [16]](/media/bolezny/autoimmunnyy-encefalit/autoimmunnyy-encefalit-16_s.jpeg?dummy=1768552513901)
Аутоиммунный энцефалит [16]
Для такой болезни характерна нейропсихиатрическая симптоматика — сочетание психиатрических и неврологических нарушений [1]. Чаще всего они проявляются расстройствами психики и поведения, нарушением памяти и познавательных способностей. Также могут отмечаться двигательные нарушения, судорожные приступы и расстройства вегетативных функций (регуляции температуры тела, поддержания артериального давления и т. д.) [2].
Распространённость аутоиммунного энцефалита
Это редкая патология: её распространённость составляет примерно 0,8 случаев на 100 тыс. человек [1].
Чаще других встречается анти-NMDA-рецепторный энцефалит [3]. Так как обычно он начинается с яркой картины острого психоза, нередко у пациентов сначала ошибочно диагностируют шизофрению или другое психическое расстройство [5]. Поэтому до 1 % от всех госпитализаций в отделение неотложной психиатрической помощи приходится именно на анти-NMDA-рецепторный энцефалит [4].
В большинстве случаев его диагностируют у людей молодого возраста (до 45 лет), при этом женщины болеют в 4 раза чаще [10]. У 58 % пациенток старше 18 лет этот вид энцефалита ассоциирован с различными новообразованиями, главным образом — с тератомами яичников. У мужчин в такой же возрастной группе онкологические заболевания встречаются гораздо реже, примерно у 5 % [1][8].
Второе место по распространённости принадлежит энцефалиту, ассоциированному с анти-LGI1-антителами. Его частота составляет 0,83 случая на 1 млн человек [1].
Причины развития аутоиммунного энцефалита
Как уже было сказано, часто болезнь связана с опухолями, в том числе доброкачественными, однако учёные выделяют и другие возможные причины, например воспалительные заболевания (вирус простого герпеса) и новые методы лечения рака (приём иммуномодулирующих препаратов). Часть энцефалитов являются идиопатическими, т. е. причина их развития остаётся неизвестной.
Симптомы аутоиммунного энцефалита
Так как анти-NMDA-рецепторный энцефалит является самым распространённым, рассмотрим развитие клинической картины на его примере. Для неё характерно пять основных стадий:
- продромальная;
- психотическая;
- бессознательная;
- гиперкинетическая;
- стадия постепенного выздоровления [10].
Заболевание обычно начинается подостро, т. е. с начала первых симптомов до развёрнутой клинической картины проходит менее 3 месяцев (обычно несколько дней или недель). В 60 % случаев до появления характерных симптомов наблюдается так называемый период продрома, во время которого пациента беспокоят гриппоподобные симптомы (головная боль, небольшая температура, слабость, утомляемость, ломота в теле и т. д.) [11]. В остальных 40 % случаев продром выделить не удаётся, и заболевание сразу проявляется судорожными приступами, психическими или неврологическими симптомами.
Психотическая стадия проявляется по-разному и может включать в себя признаки депрессии (подавленное, плаксивое настроение, угнетённость), маниакальные симптомы (необычная и чрезмерная энергичность, разговорчивость, повышение активности), галлюцинаторно-бредовые расстройства (больной начинает видеть или слышать то, чего нет в действительности, высказывает идеи нелепого, бредового содержания). Хотя сами пациенты зачастую не могут осознать, что они больны, их родственники и близкие люди достаточно быстро замечают изменения в поведении больного. Нередко такое состояние становится поводом для обращения к психиатру или даже требует госпитализации в психиатрическую больницу.

Проявление галлюцинаторно-бредового расстройства
В течение нескольких недель от начала болезни у большинства пациентов также появляются неврологические осложнения (речевые нарушения, проблемы с памятью и координацией движений, снижение уровня сознания) и вегетативные расстройства (повышение температуры тела, усиление слюноотделения, изменение уровня артериального давления, учащение сердцебиения), которые требуют госпитализации в реанимационное отделение [1][5][10]. Зачастую на этой стадии появляются судорожные приступы, хотя они могут возникать на любом этапе болезни.
Такое необычное течение анти-NMDA-рецепторного энцефалита становится трудной клинической и диагностической задачей для врачей, поскольку начало неврологических нарушений нередко путают с проявлениями самого психоза или побочным действием психотропных препаратов (нейролептиков). Дальнейший приём лекарств лишь усугубляет неврологические нарушения.
В 4–5 % случаев заболевание протекает в виде «изолированного» психотического эпизода без выраженных неврологических проявлений, что также усложняет диагностический поиск [1].
Чётко выделить бессознательную и гиперкинетическую фазы достаточно сложно, часто они плавно перетекают друг в друга. Бессознательная стадия характеризуется усугублением психотической симптоматики, которая может сопровождаться кататонией, вспышками возбуждения и ярости, дезориентицией, спутанностью и снижением общего уровня сознания (пациент выглядит отрешённым, не осознаёт вопросы, его апатичность сменяется хаотичным возбуждением и т. д.).
Гиперкинетическая фаза характеризуется развитием двигательных нарушений (гиперкинезов) — непроизвольных движений в виде подёргиваний, гримасничанья и стереотипных движений.
Патогенез аутоиммунного энцефалита
В основе патогенеза всех аутоиммунных энцефалитов лежит некорректный иммунный ответ, при котором начинается выработка антител к собственным структурам мозга. Он может происходить как напрямую, так и за счёт активации Т-лимфоцитов [7]. Последние начинают «атаковать» свои же клетки, принимая их за чужеродные.
Энцефалит, связанный с антителами к внутриклеточным агентам, обычно является осложнением опухолевого процесса, а энцефалит, ассоциированный с внеклеточными агентами, — инфекционных заболеваний или иммунотерапии.
Например, один из наиболее изученных и хорошо описанных энцефалитов — анти-NMDA-рецепторный — относится к группе, связанной с опухолями, а именно с тератомами. Обычно тератомы формируются в молодом возрасте из-за аномального эмбриогенеза, т. е. неправильного развития эмбриона. Они могут располагаться в различных органах и тканях, но особенно часто возникают в яичниках [13]. Впервые о связи между тератомой яичника и аутоиммунным энцефалитом сообщили в 2007 году, когда сразу у 4 пациенток обнаружили антитела к NMDA-рецепторам. Далее эти данные подтвердили на более крупной выборке: среди 91 пациентки с анти-NMDA-рецепторным энцефалитом у 54 % выявили тератому яичников [13].
В этом случае патогенез предположительно выглядит таким образом: при гибели клеток тератомы в кровоток попадают антигены, которые поглощаются специализированными клетками, после чего они перемещаются в регионарные лимфатические узлы, где и вырабатываются антитела. Позже они перекрёстно реагируют с NMDA-рецепторами головного мозга, вызывая энцефалит.
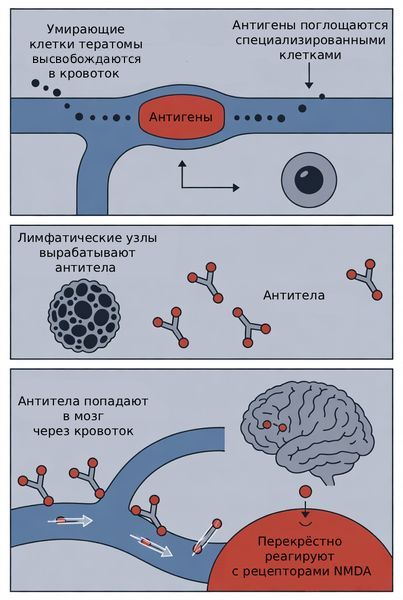
Патогенез анти-NMDA-рецепторного энцефалита
Во время эпидемии COVID-19 учёные выяснили, что коронавирусная инфекция также может вызывать аутоиммунный энцефалит [14]. Ряд исследований показали, что у многих пациентов усилилась активация Т-лимфоцитов и появились антитела против различных рецепторов головного мозга. Такая иммунная реакция чаще наблюдалась у пожилых людей, что может быть связано с возрастными изменениями иммунной регуляции [6][9].
Симптомы зависят от мишени антител: при анти‑NMDA страдают память и психика, при LGI1 появляются судороги и расстройства сна, при CASPR2 — расстройства сенсорики и движения. Сейчас описано более 30 нейрональных аутоантител, которые можно подразделить на три группы:
- «истинные» паранеопластические антитела — при их выявлении вероятность онкологического процесса составляет 95 % (если опухоль не находят сразу, онкопоиск продолжается как минимум ещё в течение 5 лет);
- идиопатические — причина появления таких антител остаётся неизвестной, но даже в этом случае проводят тщательный поиск опухолевого процесса, так как неврологические синдромы могут на месяцы, а иногда и на годы, опережать появление другой клинической симптоматики онкологии;
- смешанные — определяются как при паранеопластических, так и при идиопатических энцефалитах.
Классификация и стадии развития аутоиммунного энцефалита
В зависимости от причины возникновения заболеваний выделяют:
- паранеопластические энцефалиты — вызванные опухолевым процессом;
- инфекционные — причиной является инфекционные агенты;
- идиопатические — причина неясна;
- ятрогенные — связаны с проводимой терапией, например иммуномодуляторами [2].
Также существует классификация, которая учитывает, какие именно антитела являются причиной болезни. Она включает антитела:
- к внутриклеточным антигенам (Hu, Ri, Yo, Tr и др.);
- поверхностным антигенам и другим антигенам с высокой клинической значимостью (NMDAR, AMPAR, LGI1, GFAP и др.);
- поверхностным антигенам с низкой клинической значимостью (VGKC, VGCC), т. е. их обнаружение не равно диагнозу аутоиммунного энцефалита, но диагностическая ценность повышается, если:
- наблюдается высокий титр (повышенное количество) антител;
- антитела находятся в цереброспинальной жидкости (ликворе);
- присутствует типичная клиническая картина, и нет других объяснений, почему у пациента развилось такое состояние;
- наблюдается положительный ответ на иммунотерапию.
Кроме того, врачи отдельно выделяют серонегативные энцефалиты, при которых у пациента наблюдается характерная клиническая картина аутоиммунного (или вероятно аутоиммунного) энцефалита, но выявить специфические нейрональные антитела с помощью стандартных тестов не удалось [2].
Также существует анатомическая классификация энцефалитов. В зависимости от структуры мозга, которая вовлекается в поражение, выделяют стриарный, лимбический, корковый/подкорковый, диэнцефальный, стволовой, мозжечковый и комбинированный энцефалиты, а также энцефаломиелит и менингоэнцефалит.
Осложнения аутоиммунного энцефалита
По данным российских исследований, в разгар болезни все пациенты оказываются существенно инвалидизированы, т. е. практически полностью утрачивают способность к самостоятельной жизни: они не могут работать и выполнять привычные бытовые действия, в том числе они не могут обслуживать себя самостоятельно, поэтому им требуется помощь другого человека.
Расстройства психики, такие как бред и галлюцинации, не позволяют человеку осознавать себя и обстановку, он может представлять угрозу как для окружающих, так и для себя самого (аутоагрессия, суицидальные действия). Когнитивные нарушения в виде снижения или потери памяти по типу антероградной амнезии, когда пациент перестаёт запоминать происходящее «здесь и сейчас», а также гиперкинезы делают невозможными даже простые целенаправленные действия.
Пациент может наносить увечья сам себе
Выраженные нарушения регуляции артериального давления, температуры тела, сердечного ритма и дыхания могут привести к гибели, поэтому больному требуется поддержка в условиях реанимации.
Таким образом, без лечения энцефалиты могут приводить к стойким когнитивным нарушениям, хронической эпилепсии, коме, а в тяжёлых случаях — к летальному исходу. По некоторым данным, смертность при аутоиммунных энцефалитах составляет 6–12 % [11]. И даже при своевременном проведённом лечении у значительной части пациентов сохраняются остаточные нарушения в виде депрессии, тревожного расстройства, снижения памяти и судорожного синдрома [12].
Диагностика аутоиммунного энцефалита
Правильная постановка диагноза аутоиммунного энцефалита — это очень сложная клиническая задача, особенно если речь заходит о так называемых серонегативных формах. Основная сложность заключается в том, что примерно у половины пациентов отсутствуют явные признаки воспаления, в том числе по данным магнитно-резонансной томографии (МРТ) мозга и клинического анализа спинномозговой жидкости [11].
Дополнительным ограничением выступает низкая осведомлённость врачей и слишком разнообразная клиническая картина, которая имитирует множество других расстройств нервной системы. Исключение составляет лишь анти-NMDA-рецепторный энцефалит и несколько других форм, имеющих довольно узнаваемую последовательность клинических признаков. В этом случае на себя обращают внимание гриппоподобные симптомы, отсутствие психотических эпизодов и наследственной отягощённости. Такой энцефалит сопровождается выраженными неврологическими расстройствами, при этом терапия нейролептиками не приносит результата или, наоборот, усугубляет состояние пациента. Всё это должно настораживать в отношении дебюта аутоиммунного энцефалита.
В настоящий момент основными критериями диагностики являются:
- острое или подострое развитие неврологических симптомов (в течение 12 месяцев);
- минимум один признак воспаления в головном мозге (наличие изменений в спинномозговой жидкости, на МРТ или признаков воспаления при иммуногистохимическом исследовании);
- другие причины исключены (например, инфекции, метаболические, травмы, опухоли, токсическое повреждение).
При любом подозрении на острый или подострый энцефалит обязательно выполняют МРТ головного мозга, люмбальную пункцию с анализом ликвора и электроэнцефалографию (ЭЭГ) [8].

Люмбальная пункция
Особые затруднения возникают, когда преобладают психические симптомы. Нередко такие пациенты попадают в психиатрические стационары с подозрением на психотические расстройства.
Лечение аутоиммунного энцефалита
Тактика ведения пациентов с аутоиммунным энцефалитом направлена на максимально раннее выявление и активное лечение болезни. Важной задачей также становится поиск и удаление опухолей.
В первую очередь пациентам назначают глюкокортикоид (зачастую — Метилпреднизолон) в высоких дозах, внутривенные иммуноглобулины, плазмаферез (удаление аутоантител и других патологических факторов из плазмы крови). Также возможна комбинация нескольких видов иммунной терапии:
- пульс-терапия Метилпреднизолоном (введение очень высоких доз в течение нескольких дней подряд) + высокообъёмный плазмаферез;
- пульс-терапия Метилпреднизолоном + внутривенный высокодозный иммуноглобулин человеческий (ВВИГ) [11].

Плазмаферез
Далее переходят на поддерживающий приём глюкокортикоида: в течение 3–6 месяцев пациент принимает его в виде таблеток, чтобы избежать резкого прекращения подавления иммунитета и возможного рецидива.
Если такая терапия не показала результатов и опухоль не найдена, назначают Ритуксимаб или Циклофосфамид с последующим длительным приёмом цитостатиков [7]. Например, работники Научного центра неврологии, которые занимались лечением 41 пациента с вероятным аутоиммунным энцефалитом, выяснили, что примерно 20 % из них нуждались в иммунной терапии второй линии, т. е. во внутривенном введении Циклофосфамида или Ритуксимаба [11].
Выбор препарата зависит от вида болезни:
- при энцефалитах с антителами к поверхностным антигенам (NMDAR, LGI1, CASPR2 и др.) предпочтительнее Ритуксимаб;
- при энцефалитах с антителами к внутриклеточным антигенам или при серонегативных формах чаще выбирают Циклофосфамид [11].
Симптоматическая терапия разнообразна и в первую очередь направлена на контроль судорог, устранение психотических расстройств и вегетативных нарушений.
Прогноз. Профилактика
При ранней диагностике и правильном лечении примерно 70–80 % пациентов возвращается к состоянию, близкому к тому, которое было до болезни, или, по крайней мере, значительно улучшает свою способность жить самостоятельно.
Прогноз может отличаться в зависимости от патогенетического фактора, своевременности и адекватности терапии. Например, при анти-NMDA-рецепторном энцефалите адекватное лечение позволяет выздороветь примерно 94 % пациентов [11]. Однако у 10–62 % больных сохраняется риск рецидива [15].
Без терапии у пациентов развиваются тяжёлые осложнения вплоть до летального исхода.
Специфической профилактики аутоиммунного энцефалита не существует, однако ведение здорового образа жизни и своевременное обращение за помощью к неврологу или психиатру повышают вероятность благоприятного исхода.
Список литературы
Мурашко А. А. Психические нарушения при аутоиммунных энцефалитах // Социальная и клиническая психиатрия. — 2021. — № 1. — С. 74–85.
Сорокин Ю. Н., Сорокина Е. Ю. Аутоиммунные энцефалиты: взгляд невролога (сложные вопросы диагностики) // Южно-Российский журнал терапевтической практики. — 2025. — № 1. — С. 19–26.
Gable M. S., Sheriff H., Dalmau J., Tilley D. H. et al. The frequency of autoimmune N-methyl-D-aspartate receptor encephalitis surpasses that of individual viral etiologies in young individuals enrolled in the California Encephalitis Project // Clin Infect Dis. — 2012. — № 7. — P. 899–904.ссылка
Prüss H., Dalmau J., Harms L., Holtje M. et al. Retrospective analysis of NMDA receptor antibodies in encephalitis of unknown origin // Neurology. — 2010. — № 19. — P. 1735–1739.ссылка
Малин Д. И., Гладышев В. Н., Равилов Р. С. Клинико-психопатологические проявления при аутоиммунном NMDA-рецепторном энцефалите // Социальная и клиническая психиатрия. — 2020. — № 2. — С. 71–79.
Nikitina A. Y., Chimagomedova A. S., Levin O. S. Neurological Complications of COVID-19 in the Elderly // Neuroscience and Behavioral Physiology. — 2022. — № 5. — P. 625–634. ссылка
Dalmau J., Graus F. Antibody-Mediated Encephalitis // N Engl J Med. — 2018. — № 9. — P. 840–851. ссылка
Давыдовская М. В., Бойко А. Н., Беляева И. А., Мартынов М. Ю., Гусев Е. И. Аутоиммунные энцефалиты // Журнал неврологии и психиатрии им. С. С. Корсакова. — 2015. — № 4. — С. 95–101.
Xue H., Zeng L., He H., Xu D., Ren K. Autoimmune encephalitis in COVID-19 patients: a systematic review of case reports and case series // Front Neurol. — 2023. — Vol. 14. ссылка
Кирьянова Е. М., Сальникова Л. И. Клинический случай анти-NMDA-рецепторного энцефалита // Социальная и клиническая психиатрия. — 2023. — № 4. — С. 81–89.
Чеканова Е. О., Шабалина А. А., Захарова М. Н. Клинические характеристики и краткосрочные исходы аутоиммунного энцефалита у взрослых // Журнал неврологии и психиатрии им. С. С. Корсакова. — 2023. — № 7. — С. 103–115.
Полонский Е. Л., Скулябин Д. И., Лапин С. В., Красаков И. В., Тихомирова О. В. и др. Полиморфизм аутоиммунного энцефалита // Анналы клинической и экспериментальной неврологии. — 2019. — № 2. — С. 79–91.
Подзолкова Н. М., Коренная В. В., Левин О. С., Васенина Е. Е. и др. Аутоиммунный энцефалит с антителами к рецепторам N-метил-D-аспартата и тератомы яичников: существует ли взаимосвязь? // Вопросы гинекологии, акушерства и перинатологии. — 2020. — № 5. — С. 124–131.
Климов Г. Ю., Ахметьянов М. А., Деев М. В. Поражение центральной и периферической нервной системы у пожилых пациентов, перенёсших COVID-19 // Академический журнал Западной Сибири. — 2025. — № 2. — С. 50–56.
Kvam K. A., Stahl J.-P., Chow F. C., Soldatos A. et al. Outcome and Sequelae of Autoimmune Encephalitis // J Clin Neurol. — 2024. — № 1. — P. 3–22.ссылка
Deng B., Cai M., Qiu Y., Liu X. et al. MRI Characteristics of Autoimmune Encephalitis With Autoantibodies to GABAA Receptor: A Case Series // Neurol Neuroimmunol Neuroinflamm. — 2022. — № 3. — Р. e1158. ссылка

