Определение болезни. Причины заболевания
Афакия (аphakia) — это отсутствие хрусталика (внутриглазной линзы) в глазном яблоке. При афакии ухудшается зрение, изображение предметов вблизи и вдали размывается и человек не может сфокусироваться.
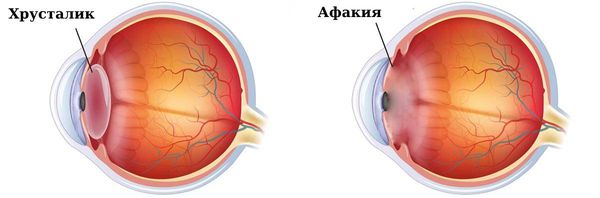
Глаз с хрусталиком и без него
Основные причины афакии:
- удаление хрусталика при его помутнении (катаракте) или при травме глаза, например вывихе хрусталика;
- травма, при которой повреждается хрусталик, например проникающее ранение;
- врождённая аномалия, при которой ребёнок рождается без хрусталика (встречается крайне редко) [29].
Распространённость афакии
Точная распространённость афакии неизвестна. Согласно Шведскому национальному регистру катаракты, за 5 лет (1997–2001 гг.) одна из каждых 200 плановых операций по удалению катаракты закончилась афакией, т. е. пациентам удаляли хрусталик, но не устанавливали на его место интраокулярную линзу (ИОЛ), так как во время операции у пациентов были сопутствующие глазные болезни (например, увеит) [16].
По данным Иркутского филиала МНТК «Микрохирургии глаза», распространённость афакии после операции или травмы среди детских болезней небольшая и составляет 1,5 %. Однако среди инвалидов по зрению дети с афакией составляют 7,5 % [17].
Врождённая афакия встречается редко. По данным портала редких болезней, афакия, связанная с мутацией генов, встречается примерно у 1–5 детей из 10 000 [7].
Симптомы афакии
При афакии резко ухудшается зрение, человек не может сфокусироваться на предметах вдали и вблизи, зрение как будто затуманено, цвета кажутся неяркими, выцветшими. Также афакия часто сопровождается нарушением бинокулярного и стереозрения, т. е. способности воспринимать окружающий мир объёмным.
При осмотре врач может заметить иридодонез (провисание и колебание радужки), глубокую переднюю камеру, выпячивание стекловидного тела в зрачковой области (грыжу стекловидного тела).
К неспецифическим симптомам афакии можно отнести шум в ушах, головную боль, общее недомогание. Шум в ушах и головная боль появляются из-за анизейконии и анизофории. При анизейконии на сетчатке правого и левого глаза возникает разное по размеру изображение одного и того же предмета. Из-за этой разницы мозгу сложно объединить два объекта в единый зрительный образ. Анизофория — это скрытое косоглазие, при которой степень мышечного дисбаланса зависит от направления взгляда [29].
Патогенез афакии
Свет попадает в глаз через роговицу, затем достигает радужной оболочки, которая регулирует количество света, попадающего в глаз. После этого свет попадает на хрусталик.
Хрусталик — это прозрачная выпуклая линза, она работает так же, как объектив фотоаппарата: преломляет и фокусирует свет, чтобы получить чёткое изображение. Из-за преломления света изображение на сетчатке получается перевёрнутым. Мозг переворачивает изображение обратно, поэтому мы видим мир таким, какой он есть, а не в перевёрнутом состоянии. Эластичность хрусталика позволяет фокусироваться на изображениях на большом расстоянии и вблизи с минимальными изменениями.
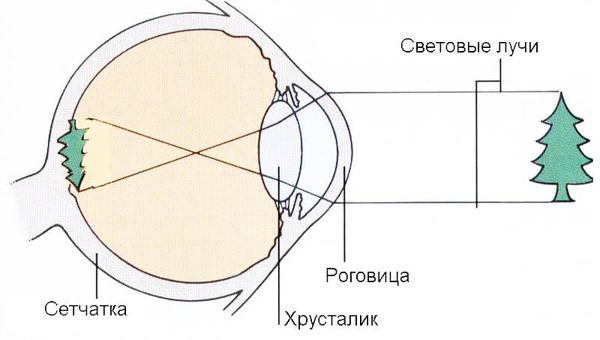
Оптическая система глаза
Принято отмечать четыре основных функции хрусталика:
- Светопроводящая — благодаря прозрачности хрусталика свет проходит к сетчатке.
- Рефракция глаза — преломление световых лучей в оптической системе глаза, что обеспечивает высокую остроту зрения.
- Аккомодационная — изменение преломления лучей при переводе взгляда с далёких предметов на более близкие.
- Защитная — при воспалении хрусталик не позволяет патогенным микроорганизмам попасть из передней камеры глаза в стекловидное тело, также он защищает сетчатку от вредного воздействия ультрафиолета.
Когда хрусталика нет, нарушается анатомическая и физиологическая особенность глаза. Человеку трудно сфокусироваться и сформировать чёткое изображение, из-за этого зрение ухудшается.
Афакия может возникнуть из-за генетической аномалии, травмы или катаракты.
Генетический фактор. Хрусталик начинает развиваться на третьей неделе беременности, но из-за мутации генов этот процесс может нарушаться. Чаще всего такие генетические аномалии проявляются в виде врождённой катаракты, но в редких случаях хрусталик совсем отсутствует при рождении.
Травма. Посттравматическая афакия развивается, если хрусталик разрушается или выпадает при обширных повреждениях роговицы или склеры, например при разрыве глазного яблока [22].
Лечение катаракты. Чаще всего причиной афакии является удаление хрусталика из-за его помутнения. При катаракте глаз не может фокусировать свет, изображение становится размытым и зрение ухудшается. В этом случае хрусталик удаляют и заменяют его искусственным имплантатом — интраокулярной линзой (ИОЛ).
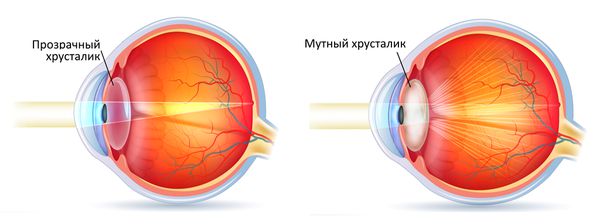
Катаракта
Чаще всего удаление хрусталика и имплантация ИОЛ выполняется в ходе одной операции. Но ИОЛ не всегда можно установить сразу. Её не имплантируют, если у пациента есть сопутствующие патологии: воспаление переднего отрезка глаза, увеит, атрофия зрительного нерва, полное помутнение роговицы или бельмо. Если хрусталик не установили, у пациента будет афакия [29].
Катаракта обычно развивается у пожилых людей, но иногда она может быть врождённой [19]. В этом случае нужно удалить хрусталик в первый месяц. Если требуется операция сразу на оба глаза, её обычно откладывают до 2–3 месяцев, так как она более травматична для ребёнка.
Классификация и стадии развития афакии
Афакия бывает врождённой и приобретённой.
Формы врождённой афакии:
- Первичная афакия. Хрусталик не развивается из-за мутации генов. Иногда эти мутации наследуются от родителей, иногда возникают спонтанно в период внутриутробного развития. Кроме афакии может наблюдаться уменьшенный размер глаз (микрофтальм), отсутствие роговицы, радужки и цилиарного тела и склерокорнеа (замещение ткани роговицы склерой) [7].
- Вторичная афакия. При этом типе афакии хрусталик формируется, но организм разрушает его ещё до рождения. Некоторые из этих случаев связаны с тем, что во время беременности женщина болела краснухой.
Приобретённая афакия бывает послеоперационной или травматической.
Афакия может быть монокулярной (односторонней) и бинокулярной (двусторонней) [29].
Осложнения афакии
В большинстве случаев афакия не вызывает осложнений, но иногда они всё же встречаются:
- Афакическая глаукома. Если человеку удаляют хрусталик из-за катаракты, одним из рисков является афакическая глаукома, при которой внутриглазное давление повышается до такой степени, что сдавливает и повреждает зрительный нерв. Без лечения глаукома может привести к потере зрения [5][13][20][23].
- Отслойка сетчатки. Если афакия стала результатом травмы глаза, есть вероятность отслоения сетчатки. Однако это осложнение не самой афакии, а травмы, которая привела к утрате хрусталика. При отслойке сетчатки человек видит пятна или вспышки света, у него меняется восприятие цвета или исчезает периферийное зрение. Такие симптомы требуют немедленного обращения к офтальмологу, потому что это состояние может привести к слепоте.
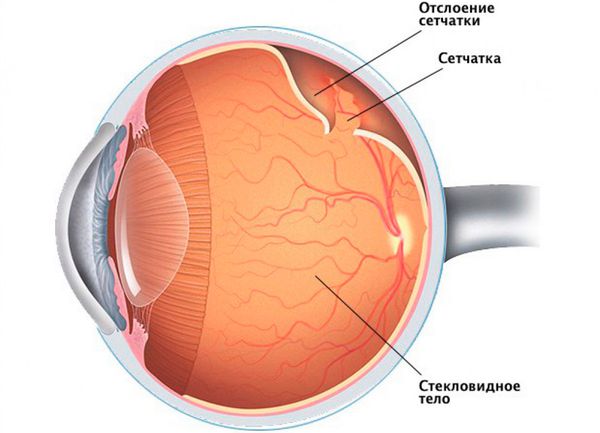
Отслоение сетчатки
- Отслоение стекловидного тела. Стекловидное тело (гелевое вещество внутри глаза) может отслоиться от сетчатки. Обычно это не вызывает никаких проблем. Но в некоторых случаях стекловидное тело тянется к сетчатке настолько сильно, что приводит к разрыву или отслоению сетчатки. Пациенту с отслоением стекловидного тела нужно регулярно наблюдаться у офтальмолога, чтобы контролировать состояние и вовремя провести лечение, если это потребуется.
- Амблиопия («ленивый глаз»). При афакии у детей может развиваться амблиопия. Это состояние, когда мозг теряет связь с глазами и зрение «выключается». Амблиопия при этом развивается быстро, поэтому лечение нужно начать как можно раньше. Самый высокий риск амблиопии у новорождённых с односторонней афакией (врождённой или после удаления катаракты). С возрастом риск этого осложнения снижается, но сохраняется до 5 лет и старше [5][13][14][15][18].
Диагностика афакии
У взрослых и детей старшего возраста диагностика афакии не составляет труда. Диагноз можно поставить во время комплексного обследования глаз.
Сначала врач оценивает жалобы и собирает полный анамнез: спрашивает о наличии травм, операций и хронических системных заболеваний. Затем определяет остроту зрения с помощью офтальмологических таблиц (оптотипов) и осматривает глаза с помощью щелевой лампы.
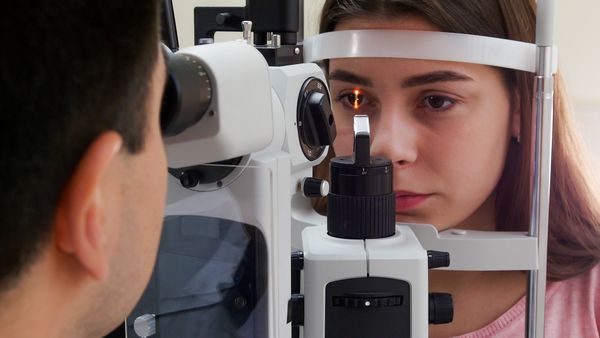
Осмотр глаз щелевой лампой
При необходимости проводятся дополнительные исследования:
- УЗИ — позволяет подтвердить афакию и оценить, можно ли установить ИОЛ, также с помощью УЗИ рассчитывают силу ИОЛ [28].
- Ультразвуковая биомикроскопия (УБМ) — применяется при планировании имплантации ИОЛ. Этот метод помогает выбрать модель и тип фиксации линзы.
- Тонометрия — позволяет исключить афакичную глаукому.
- Периметрия и электрофизиологическое исследование — помогают определить функции сетчатки и диска зрительного нерва, а также оценить целесообразность имплантации ИОЛ [3][4][5].
Диагностика врождённой афакии часто вызывает затруднения. Отсутствие хрусталика у ребёнка можно заподозрить ещё до рождения во время пренатальной ультразвуковой диагностики [6].
Если есть подозрение на врождённую афакию у плода, нужно проконсультироваться с офтальмологом и генетиком. Подтвердить диагноз возможно только после рождения, когда офтальмолог сделает ребёнку УЗИ глаз.
Лечение афакии
После утраты хрусталика зрение резко ухудшается, поэтому цель лечения афакии — компенсировать преломляющую силу утраченного хрусталика. Для этого могут использоваться ИОЛ, очки или контактные линзы.
Интраокулярные линзы
Наиболее эффективный способ лечения афакии у взрослых и детей — хирургический. Во время операции врач устанавливает ИОЛ на место хрусталика. Операция проводится под местной анестезией и занимает не более часа. Если повреждены оба глаза, сначала оперируется один глаз, через некоторые время — другой.
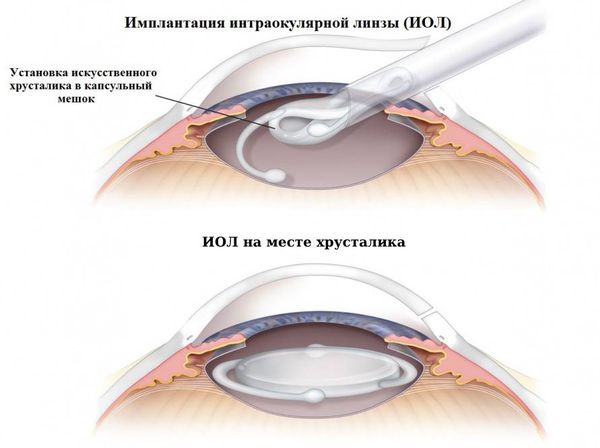
Установка ИОЛ
Установка ИОЛ избавляет от необходимости каждый день надевать и снимать очки или линзы, ухаживать за линзами, однако искусственный хрусталик не всегда можно установить сразу. Его не ставят:
- Взрослым, если есть сопутствующие глазные болезни: воспаление переднего отрезка глаза, увеит, атрофия зрительного нерва и др.
- Детям до года. Это связано с тем, что в первые 6 месяцев глаз быстро растёт и его преломляющая сила меняется, а изменить параметры установленных ИОЛ невозможно. Кроме этого, при установке искусственного хрусталика у новорождённых выше риск осложнений (например, воспаления).
В этом случае возможно использовать очки или контактные линзы.
Афакические очки
Очки редко используются для коррекции афакии. Такие очки толстые и тяжёлые, так как для них требуются стёкла с оптической силой +10 диоптрий, и это всё равно значительно меньше преломляющей силы хрусталика, которая в среднем составляет около 19 диоптрий. Кроме того, при ношении таких очков сужаются поля зрения.
Очки могут применяться только при двухсторонней афакии. При односторонней форме их назначают в случае непереносимости контактных линз и противопоказаний к имплантации ИОЛ [5][6][7]. Это связано с тем, что стекло в 10 диоптрий сильно увеличивает изображение. В результате мозг будет получать от правого и левого глаза разные по размеру изображения, что может привести к постоянному напряжению, развитию амблиопии и косоглазия.
Афакические контактные линзы
Контактные линзы можно подобрать пациентам всех возрастов. Они могут применяться как при односторонней, так и при двусторонней афакии, переносятся обычно хорошо. Для детской афакии используются три типа контактных линз: жёсткие газопроницаемые, силикон-гидрогелевые и гидрогелевые линзы [5][7][8][9].
Силикон-гидрогелевые линзы хорошо пропускают кислород к роговице. Они предпочтительны у детей младше четырёх лет. Такие линзы нужно снимать на время сна, так как на них быстро скапливаются липидно-муциновые отложения. Это может привести к осложнениям на роговице и конъюнктиве, например синдрому красного глаза, гипоксии роговицы, аллергическим и иммунным осложнениям, кератитам, конъюнктивитам и др. [5][7][8]
Гидрогелевые линзы можно носить детям старше четырёх лет. Однако из-за большой оптической силы у них толстая центральная часть, которая снижает проницаемость кислорода. Это может вызвать осложнения, такие как конъюнктивит, гигантский папиллярный конъюнктивит, неоваскуляризацию и отёк роговицы. Поэтому гидрогелевые линзы используются в исключительных случаях. Их единственным преимуществом является низкая стоимость [5][7][8].
Жёсткие линзы могут быть одним из лучших вариантов лечения детской афакии. Большинство врачей назначают именно их, так как жёсткие линзы — самые физиологичные для маленького развивающегося глаза. Кроме этого, за ними легко ухаживать, что удобно для родителей. Однако при их использовании может появиться раздражение глаз или инфекция [5][7][8][9][10][11][12].
Особенности лечение афакии у детей
Коррекция афакии у детей имеет свои особенности и сложности. Во-первых, в первые годы жизни глаз активно растёт и его преломляющая сила меняется. Это требует часто менять очки или линзы, каждый раз подбирая подходящую силу преломления, чтобы зрительный путь к мозгу формировался правильно. Точно рассчитать оптическую силу линз бывает непросто, кроме этого, частая их смена может быть затратной для родителей [1][2][3][18].
Во-вторых, у детей с односторонней афакией высок риск развития амблиопии, что требует начать лечение как можно раньше, следовать всем рекомендациям врача и регулярно обследоваться после лечения, чтобы это осложнение не возникло снова [5].
Очки могут искажать изображение, вызвать призматические эффекты, анизометропию и анизейконию, что ухудшает зрение. Эти эффекты устраняются с помощью контактных линз, поэтому большинство детей с односторонней афакией лечат контактными линзами в течение первых нескольких лет жизни, после чего устанавливают ИОЛ. После имплантации искусственной линзы могут понадобиться очки или линзы для более точной коррекции [4][5][14][15][21][22][26].
Можно сделать вывод, что хороший результат в коррекции детской афакии зависит от трёх факторов:
- Своевременного успешного удаления хрусталика в случае врождённой катаракты.
- Установки ИОЛ с подходящей оптической силой.
- Правильного лечения амблиопии.
Прогноз. Профилактика
Прогноз при афакии благоприятный. В большинстве случаев она лечится с помощью установки ИОЛ. Как правило, у людей с искусственным хрусталиком нет проблем и им не нужно менять ИОЛ в течение всей жизни. Однако иногда после имплантации могут возникнуть осложнения (например, глаукома), поэтому важно регулярно проходить осмотры у офтальмолога, чтобы вовремя обнаружить патологию [24][25][27][28].
Профилактика афакии
Специфических методов профилактики врождённой афакии не существует. Если в семье были случаи врождённого отсутствия хрусталика, парам, планирующим беременность, можно рекомендовать генетическое обследование (изучение кариотипа).
Профилактика приобретённых глазных патологий подразумевает ежегодные осмотры у офтальмолога. Врач сможет выявить заболевания, требующие хирургического удаления хрусталика. Людям, у которых есть риск получить травму глаз на производстве, рекомендуется использовать защитные маски или очки [29].
Список литературы
Inagaki Y. The rapid change of corneal curvature in the neonatal period and infancy // Arch Ophthalmol. — 1986. — Vol. 104, № 7. — Р. 1026–1027.ссылка
Gordon R. A., Donzis P. B. Refractive development of the human eye // Arch Ophthalmol. —1985. — Vol. 103, № 6. — Р. 785–789.ссылка
Eibschitz-Tsimhoni M., Archer S. M., Del Monte M. A. Intraocular lens power calculation in children // Surv Ophthalmol. — 2007. — Vol. 52, № 5. — Р. 474–482.ссылка
Trivedi R. H., Wilson M. E. IOL power calculation for pediatric cataract // Kerala Journal of Ophthalmology. — 2006. — Vol. 18, № 3. — Р. 189–193.
Lloyd I. C., Ashworth J., Biswas S., Abadi R. V. Advances in the management of congenital and infantile cataract // Eye (Lond). — 2007. — № 10. — Р. 1301–1309.ссылка
Novakov Mikic A., Koprivsek K., Stojic S. M. et al. P20.12: Prenatal diagnosis of congenital aphakia // Ultrasound in Obstetrics & Gynecology. — 2010. — Vol. 36, № S1. — Р. 251.
Congenital primary aphakia // Orphanet. — 2020.
Baker J. D. Visual rehabilitation of aphakic children. II. Contact lenses // Surv Ophthalmol. — 1990. — Vol. 34, № 5. — Р. 366–371.ссылка
Jacobs D. S. The best contact lens for baby? // Int Ophthalmol Clin. — 1991. — Vol. 31, № 2 — Р. 173–179.
McQuaid K., Young T. L. Rigid gas permeable contact lens changes in the aphakic infant // CLAO J. — 1998. — Vol. 24, № 1. — Р. 36–40. ссылка
Oleszczyńska-Prost E. Conact lenses in: Prost M. (ed.): Problems in pediatric ophthalmology. — Warsaw: PZWL, 1998. — Р. 323–336.
Pratt-Johnson J. A., Tillson G. Hard contact lenses in the management of congenital cataracts // J Pediatr Ophthalmol Strabismus. — 1985. — Vol. 22, № 3. — Р. 94–96.ссылка
O'Keefe M., Fenton S., Lanigan B. Visual outcomes and complications of posterior chamber intraocular lens implantation in the first year of life // J Cataract Refract Surg. — 2001. — Vol. 27, № 12. — Р. 2006–2011.ссылка
Lambert S. R., Lynn M., Drews-Botsch C. et al. A comparison of grating visual acuity, strabismus, and reoperation outcomes among children with aphakia and pseudophakia after unilateral cataract surgery during the first six months of life // J AAPOS. — 2001. — Vol. 5, № 2. — Р. 70–75.ссылка
Birch E. E., Cheng C., Stager D. R., Felius J. Visual acuity development after the implantation of unilateral intraocular lenses in infants and young children // J AAPOS. — 2005. — Vol. 9, № 6. — Р. 527–532. ссылка
Lundström M., Brege K. G., Florеn I. et al. Postoperative aphakia in modern cataract surgery: part 1: analysis of incidence and risks based on 5-year data from the Swedish National Cataract Register // J Cataract Refract Surg. — 2004. — Vol. 30, № 10. — Р. 2105–2110.ссылка
Сенченко Н. Я. Патогенетическое обоснование принципов хирургической коррекции посттравматической и послеоперационной афакии у детей: автореф. дис. … канд. мед. наук: 14.00.16. — Иркутск, 2005. — 28 с.
Al Shamrani M., Al Turkmani S. Update ofintraocular lens implantation in children // Saudi Jophthalmol. — 2012. — Vol. 26, № 3. — Р. 271–275.ссылка
Trivedi R. H., Wilson M. E. Pediatric cataract: preoperative issues and considerations. Pediatric ophthalmology: Current thought and a practical guide. 1-st ed. — Germany: Springer, 2009. — P. 311–324.
Rajavi Z. H., Ghadim H. M., Rabi H. M, Abadi M. Glaucoma after congenital cataract surgery // Iranian Journal of Ophthalmology. — 2004. — Vol. 16, № 2. — Р. 13–22.
Dahan E., Drusedau M. U. Choice of lens and dioptric power in pediatric pseudophakia // J Cataract Refract Surg. — 1997. — № 23. — Р. 618–623.ссылка
Churchill A. J., Noble B. A., Etchells D. E., George N. J. Factors affecting visual outcome in children following uniocular traumatic cataract // Eye (Lond). — 1995. — № 9 (Pt 3). — Р. 285–291.ссылка
Chen T. C., Walton D. S., Bhatia L. S. Aphakic glaucoma after congenital cataract surgery // Arch Ophthalmol. — 2004. — Vol. 122, № 12. — Р. 1819–1825.ссылка
Plager D. A., Yang S., Neely D. et al. Complications in the first year following cataract surgery with and without IOL in infants and older children // J AAPOS. — 2002. — Vol. 6, № 1. — Р. 9–14.ссылка
Vasavada A. R., Trivedi R. H., Nath V. C. Visual axis opacification after AcrySof intraocular lens implantation in children // J Cataract Refract Surg. — 2004. — Vol. 30, № 5. — Р. 1073–1081.ссылка
Wilson E. M., Trivedi R. H., Pandey S. K. Pediatric cataract surgery: Techniques, complications, and management. 1-st ed. — Philadelphia: Lippincott, Williams & Wilkins, 2005. — 343 p.
The Royal College of Ophthalmologists. Cataract surgery guidelines. — 2010. — 106 р.
Giers U., Epple C. Comparison of A-scan device accuracy // J Cataract Refract Surg. — 1990. — Vol. 16, № 2. — Р. 235–242.ссылка
Portnov A. Afakia Eyes // iliveok. — 2021.

