Определение болезни. Причины заболевания
Абсцесс ягодицы (Buttock ascess) — это гнойное воспаление мягких тканей в области ягодицы, ограниченное капсулой, которое сопровождается болью, припухлостью, уплотнением, покраснением и повышением температуры в месте воспаления.

Абсцесс
Абсцесс может появиться у человека любого возраста и пола. В России среди всех пациентов хирургических стационаров примерно у 14–15 % диагностируют гнойное заболевание кожи и мягких тканей. Из них чуть меньше 40 % госпитализируют по поводу болезней кожи и подкожной клетчатки, которые также включают в себя абсцесс ягодицы [1].
Причины формирования абсцесса ягодицы
Причиной развития абсцесса обычно является бактериальная инфекция, которая проникает в организм через повреждённую кожу и воспалённые волосяные фолликулы. Чаще всего возбудителем выступает стафилококк, реже — кишечная палочка и стрептококк. Иногда патоген попадает в ткани ягодицы через кровоток или лимфатическую систему, распространяясь из очагов инфекции, расположенных в других органах.
Также встречаются неинфекционные абсцессы, которые развиваются после введения внутривенных инъекций масляных и холодных растворов, а также растворов, содержащих плохо растворимые вещества, например взвесь.
К факторам риска относятся:
- медицинские манипуляции — нарушение техники и правил стерильности при проведении инъекции, блокады или пункции;
- инородные тела мягких тканей — занозы, осколки стекла и другие предметы, попавшие в ягодицу, являются источниками патогенных бактерий;
- различные заболевания — известно, что при сахарном диабете риск развития гнойно-воспалительных осложнений повышается в 3 раза, также вероятность формирования абсцесса увеличивается при онкологических патологиях, болезнях крови (лимфоме, лейкозе), нарушениях работы почек (почечной недостаточности, хроническом пиелонефрите) и печени (хроническом гепатите В или С) [13];
- нарушение гигиены — способствует росту бактериальной флоры на коже;
- гематомы и серомы — скопление в тканях крови или межтканевой жидкости, которые могут инфицироваться;
- повреждение мягких тканей (ссадины, порезы, ушибы);
- снижение иммунитета (например, при ВИЧ-инфекции);
- острые гнойные заболевания кожи (карбункул и фурункул);
- другие очаги инфекции в организме (гнойный тромбофлебит, лимфаденит, лимфангит, сепсис).

Фурункул
Симптомы абсцесса ягодицы
Основные симптомы:
- сильная резкая боль в области воспаления при надавливании;
- распирающая боль, которая сохраняется даже в спокойном состоянии и не даёт уснуть;
- припухлость, отёк ягодицы или её участка;
- покраснение кожи, иногда область воспаления становится багровой;
- повышение температуры в месте поражения, т. е. кожа становится горячей на ощупь;
- уплотнение мягких тканей в области воспаления;
- признаки интоксикации (недомогание, слабость, озноб, головная боль, снижение аппетита, повышение температуры от 38 до 39 °C);
- флюктуация (ощущение скопившейся жидкости под кожей) при прощупывании [2][5][10].
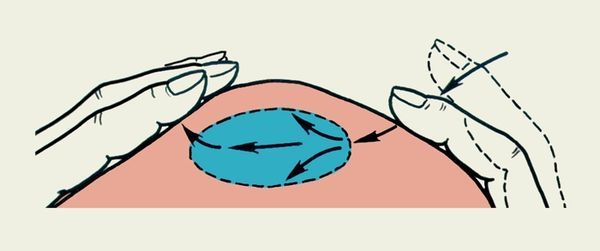
Флюктуация
Эти симптомы появляются уже в начале заболевания, что позволяет своевременно обратиться к врачу на ранних стадиях. Если не начать лечение вовремя, абсцесс может распространиться на ближайшие ткани и вызвать серьёзные осложнения, в том числе сепсис.
Патогенез абсцесса ягодицы
Одной из важных функций кожи является защита организма. В норме кожный барьер не даёт патогенным микроорганизмам проникнуть вглубь тканей, но воздействие некоторых негативных факторов может помешать коже выполнять её задачу. Например, порезы, ссадины, проколы, инородные тела, а также активный рост бактериальной флоры при нарушенной гигиене позволяют бактериям попасть в кожу и мягкие ткани, где они активно размножаются и выделяют продукты жизнедеятельности.
Токсины, которые производят бактерии, попадают в кровь и вызывают интоксикацию организма, что проявляется лихорадкой, головной болью и недомоганием. Чтобы не допустить дальнейшего развития инфекции, иммунитет направляет к месту заражения защитные клетки — лейкоциты, которые выделяют медиаторы воспаления — интерлейкины. Далее организм ограничивает зону поражения плотной соединительной тканью — пиогенной капсулой. Именно в ней начинает скапливаться гной, который состоит из лейкоцитов, уничтоженных бактерий, продуктов их жизнедеятельности и нежизнеспособной ткани.
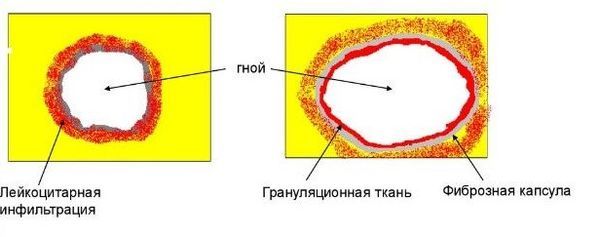
Формирование пиогенной капсулы
Клинически это проявляется следующим образом:
- сначала появляется уплотнение, покраснение тканей и болезненность при прощупывании места поражения; эти симптомы также сопровождаются ознобом, общим недомоганием и повышением температуры;
- на 3–4-й день в центре уплотнения появляется флюктуация, размягчение, а по краям прощупывается плотная стенка капсулы;
- на 4–7-е сутки кожа истончается и абсцесс вскрывается: при поверхностном поражении гной выходит на поверхность кожи, а при глубоком распространяется на близлежащие ткани [3].
Классификация и стадии развития абсцесса ягодицы
В Международной классификации болезней 10-го пересмотра (МКБ-10) абсцесс ягодицы входит в группу L02.3 Абсцесс кожи, фурункул и карбункул ягодицы [11].
Абсцессы подразделяются на поверхностные и глубокие. К поверхностным относят те абсцессы, которые располагаются в коже, подкожно-жировой клетчатке и мышцах, т. е. в мягких тканях. Глубокие абсцессы в свою очередь формируются во внутренних органах и полостях (например, в плевральной и брюшной). Абсцесс ягодицы является поверхностными. В некоторых случаях возникает межмышечный воспалительный процесс с переходом в таз, однако тазовый абсцесс уже не относится к ягодичному и считается его осложнением.
Стадии развития абсцесса ягодицы
Исследователи выделяют 3 этапа:
- инфильтрация — в месте поражения формируется уплотнённая ткань с покраснением и отёком, что сопровождается недомоганием, повышением температуры и головной болью;
- абсцедирование — в результате расплавления тканей образуется гной, вокруг которого формируется пиогенная капсула, температура тела повышается до 38–39 °C, также нарастают симптомы интоксикации;
- разрешение — произвольное или хирургическое вскрытие абсцесса, благодаря чему состояние пациента улучшается, температура снижается до нормальных показателей, также уменьшается болезненность и отёк тканей [4].

Стадия инфильтрации
Осложнения абсцесса ягодицы
Если не начать своевременное лечение, могут развиться следующие осложнения:
- бактериемия — когда бактерии попадают в кровь, у пациента появляется тахипноэ (учащённое дыхание), озноб, спутанность сознания, повышается температура до 39 °C и снижается артериальное давление;
- самопроизвольный прорыв абсцесса — если гной распространяется вглубь тканей, облегчение от прорыва абсцесса достаточно быстро сменяется болью при движениях;
- кровотечение — гнойное расплавление близлежащих сосудов способствует формированию гематомы (синяка), которая вызывает распирающую боль;
- распространение инфекции — воспаление может переходить на кости, сердце и другие органы, вызывая соответствующие состояния, например остеомиелит (проявляется чувством распирания и болью в кости, ознобом, повышением температуры и слабостью), перикардит или миокардит (сопровождаются снижением давления, учащённым сердцебиением, болью за грудиной и повышением температуры);
- сепсис — распространение инфекции по всему организму, для которого характерно повышение или понижение температуры, озноб, липкий холодный пот, учащение сердцебиения (более 80 ударов в минуту), уменьшение объёма выделяемой мочи, боль и дискомфорт в теле [12].

Сепсис
Диагностика абсцесса ягодицы
При обнаружении первых симптомов необходимо срочно обратиться к хирургу. Как правило, диагноз устанавливают после сбора анамнеза (истории болезни) и физикального обследования, т. е. дополнительных методы исследования не требуются.
На приёме следует подробно рассказать о перенесённых ранее травмах, выполненных медицинских вмешательствах и хронических заболеваниях. При осмотре абсцесс ягодицы выглядит как красноватая припухлость, при прощупывании которой пациент чувствует боль. Прощупывание также позволяет врачу оценить границы абсцесса, флюктуацию (наличие жидкости внутри капсулы) и глубину поражения.
Чтобы оценить тяжесть процесса, назначают общий и биохимический анализ крови: повышенный уровень лейкоцитов, С-реактивного белка (СРБ) и увеличенная скорость оседания эритроцитов (СОЭ) указывают на воспаление [6]. Также проводят посев гнойного отделяемого из раны, по результатам которого определяют возбудителя и его чувствительность к антибиотикам [7].
Дифференциальная диагностика
В редких случаях, когда невозможно точно установить диагноз, важно исключить такие состояния, как гематома, аневризма и опухоль.

Аневризма
Для этого могут понадобиться дополнительные инструментальные исследования:
- ультразвуковое исследование (УЗИ) мягких тканей — помогает определить, является процесс локальным или распространённым, содержит жидкостный или твёрдый компонент, а также позволяет исключить поражение сосуда или опухоль [6];
- магнитно-резонансная томография (МРТ) — с её помощью оценивают объём распространения гноя, глубину расположения абсцесса, его связь с другими тканями, а также выявляют вторичные очаги гнойного воспаления; иногда МРТ используют как дополнение к УЗИ.
Важно отметить, что ни в коем случае нельзя заниматься самолечением: выставить правильный диагноз и подобрать верные методы терапии может только врач.
Лечение абсцесса ягодицы
Лечение абсцесса ягодицы заключается в удалении содержимого гноя и устранении инфекции [6]. Для этого проводят хирургическое вмешательство, которое обязательно дополняется консервативной терапией. При небольших абсцессах, которые расположены близко к поверхности кожи, обычно проводят амбулаторное лечение. В более тяжёлых случаях может потребоваться госпитализация в стационар [4].
Единственным методом лечения абсцесса ягодицы является дренирование. Под местной анестезией пациенту делают разрез кожи и мягких тканей, после чего вскрывают полость абсцесса. Когда гной вытекает на поверхность, его остатки удаляют с помощью стерильных марлевых салфеток и водного антисептического средства (Перекиси водорода или водного Хлоргексидина). Для дальнейшего очищения и заживления в полость устанавливают марлевый тампон с водными растворами антисептиков (Бетадином или Перекисью водорода), при этом рана остаётся открытой. Сверху накладывают стерильную повязку, которую ежедневно меняют. Также в очищенную полость каждый день закладывают мазь для заживления, пока рана не закроется соединительной тканью.
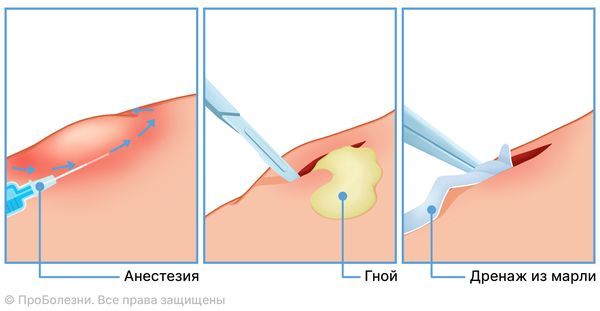
Дренирование абсцесса
В первый день после операции пациенту рекомендуется соблюдать постельный режим. На вторые стуки разрешается умеренная ходьба. Примерно на 3 недели необходимо исключить подъём тяжестей и физические нагрузки (бег, прыжки и т. д.). Также запрещено мочить поражённую область, пока не наступит полное заживление [8].
После операции пациенту обязательно назначают консервативную терапию — приём антибактериальных препаратов. Действие антибиотиков направлено на уничтожение бактерий в очаге инфекции, а также на предотвращение их дальнейшего роста и распространения. Курс антибиотикотерапии длится от 7 до 10 дней. При выборе препарата учитывают чувствительность возбудителя к определённым лекарственным веществам [7]. После курса антибиотиков назначают про- и пребиотики для восстановления микрофлоры кишечника.
Чтобы снизить болезненные ощущения, пациентам также рекомендуется принимать нестероидные противовоспалительные средства (НПВС).
Прогноз. Профилактика
Своевременное обращение к хирургу позволяет быстро остановить развитие и распространение гнойного процесса. Заживление абсцесса длится от нескольких дней до нескольких недель в зависимости от размеров и глубины поражения. На этапе заживления очень важны ежедневные перевязки и антибиотикотерапия. Это помогает ускорить процесс восстановления и предотвратить рецидив.
При подозрении на гнойную инфекцию нельзя использовать грелки, горячие компрессы и другие народные средства, так как тепло усиливает кровоток и способствует распространению патогенных микроорганизмов. Кроме того, затянувшийся процесс воспаления может привести к осложнениям, что в дальнейшем требует большего объёма хирургического вмешательства.
Профилактика абсцесса ягодицы
Чтобы снизить риск образования абсцесса, необходимо придерживаться следующих правил:
- соблюдать личную гигиену — регулярно принимать ванну и душ, менять нательное бельё;
- контролировать хронические заболевания — поддерживать нормальный уровень сахара в крови при сахарном диабете, регулярно проходить медицинские обследования по показаниям и т. д.;
- проводить асептическую обработку ран — это снижает риск попадания бактерий в организм;
- укреплять иммунную систему — закаляться, проветривать свою комнату, придерживаться сбалансированного питания, богатого витаминами и микроэлементами, отказаться от вредных привычек, регулярно заниматься спортом и гулять на свежем воздухе [9].
Список литературы
Блатун Л. А., Митиш В. А., Пасхалова Ю. С. Хирургические инфекции кожи и мягких тканей // Терапевтический справочник. — 2017. — № 4.
Петров С. В. Общая хирургия. — 3-е издание, переработанное и дополненное. — М.: ГЭОТАР-Медиа, 2010. — 768 с.
Низамов Ф. Х. Хирургия поликлинического врача. — Тюмень: Тюменская государственная медицинская академия, 2002. — 140 с.
Общество специалистов в области челюстно-лицевой хирургии. Абсцессы кожи, фурункул, карбункул: клинические рекомендации. — М., 2019. — 24 с.
Гостищев В. К. Инфекции в хирургии. — М.: ГЭОТАР-Медиа, 2007. — 762 с.
Российское общество хирургов. Хирургические инфекции кожи и мягких тканей: российские национальные рекомендации. — М., 2015. — С. 17.
Stevens D. L., Bisno A. L., Chambers H. F. et al. Practice guidelines for the diagnosis and management of skin and soft tissue infections: 2014 update by the infectious diseases society of America // Clin Infect Dis. — 2014. — № 2. — Р. 147–159.ссылка
Гостищев В. К. Общая хирургия: учебник. — 5-е издание, переработанное и дополненное. — М.: ГЭОТАР-Медиа, 2015. — С. 362–363.
Российское общество дерматовенерологов и косметологов. Пиодермии: клинические рекомендации. — М., 2015.
Rehmus W. E. Cutaneous Abscess // MSD Manuals. — 2023.
Абсцесс кожи, фурункул и карбункул (L02) // МКБ-10. — 2019.
Горюнов С. В., Ромашов Д. В., Бутивщенко И. А. Гнойная хирургия: атлас. — М.: Бином. Лаборатория знания, 2004. — 557 с.
Сяова Е. И. Возбудители гнойно-воспалительных поражений кожи у больных сахарным диабетом // Научный лидер. — 2021. — № 14.

