Определение болезни. Причины заболевания
Подпечёночная желтуха (subhepatic jaundice), или механическая желтуха, — это синдром, т. е. комплекс симптомов, который возникает из-за нарушения оттока желчи из печени в кишечник при механическом препятствии в желчевыводящих путях. При этом в крови скапливается билирубин, что приводит к желтушности кожи, слизистых оболочек и склер (белков глаз), а также другим симптомам.

Признаки желтухи
Причины подпечёночной желтухи
- Камни в желчном пузыре (желчнокаменная болезнь) или желчных протоках (холедохолитиаз) — наиболее частая причина механической желтухи (до 60 % всех случаев) [5]. Камни могут блокировать просвет протоков, препятствуя оттоку желчи [3].
- Стриктуры (сужения) желчных протоков:
- послеоперационные (например, после холецистэктомии, т. е. удаления желчного пузыря);
- воспалительные: из-за холангита (воспаления желчных протоков) или панкреатита (воспаления поджелудочной железы).
- Опухоли желчных протоков (например, холангиокарцинома), головки поджелудочной железы (рак поджелудочной железы), двенадцатиперстной кишки (ДПК) или фатерова сосочка.
- Паразиты (эхинококкоз, аскаридоз).
- Врождённые аномалии: атрезия (отсутствие желчных протоков) и кисты холедоха.
Распространённость
Пик заболеваемости подпечёночной желтухой приходится на возраст 51–70 лет [15].
У пациентов с осложнёнными формами желчнокаменной болезни (ЖКБ) синдром встречается в 15–20 % случаев [13][14]. При этом женщины чаще страдают от ЖКБ, чем мужчины, но к 50 годам эта разница уменьшается и составляет всего 1,2:1 [7].
У пациентов старше 50 лет самая частая причина синдрома — опухоли, причём мужчины болеют ими чаще женщин [12]. Атрезия желчных протоков отмечается у одного из 8000–18000 новорождённых [6].
Симптомы подпечёночной желтухи
Симптомы механической желтухи зависят от степени обструкции (закупорки) и длительности заболевания. Основные проявления включают:
- Желтушность кожи и слизистых. Самый яркий и заметный признак — это пожелтение кожи, склер (белков глаз) и слизистых оболочек. Это происходит из-за накопления в крови билирубина — желчного пигмента, который в норме выводится с желчью. Желтушность обычно начинается с глаз, а затем распространяется на кожу.
![Желтушность кожи и склер при желтухе [16] Желтушность кожи и склер при желтухе [16]](/media/bolezny/zheltuha-podpechyonochnaya/zheltushnost-kozhi-i-skler-pri-zheltuhe-16_s_t1JB7yP.jpeg?dummy=1754553921557)
Желтушность кожи и склер при желтухе [16]
- Потемнение мочи. Она приобретает цвет тёмного пива или крепкого чая. Это связано с тем, что избыточный билирубин выводится через почки. Такой симптом часто становится одним из первых признаков, которые замечает пациент.
- Обесцвечивание кала. Кал, напротив, становится светлым, почти белым (ахоличным) или напоминает глину. Это происходит из-за того, что в кишечник не поступает желчь, которая в норме придает калу характерный коричневый цвет [1].
- Кожный зуд. Многие пациенты жалуются на сильный, порой невыносимый зуд кожи. Он вызван накоплением желчных кислот в крови, которые раздражают нервные окончания. Зуд может появиться даже раньше, чем желтушность, и часто усиливается ночью.
- Боль в правом подреберье. Если причина механической желтухи — камень в желчном протоке или воспаление, пациент может испытывать тупую или острую боль в правом подреберье. Боль может отдавать в спину или правое плечо.
- Тошнота, рвота и потеря аппетита. Нарушение оттока желчи часто сопровождается диспепсическими явлениями: тошнотой, рвотой и чувством тяжести после еды. Пациенты могут терять вес из-за снижения аппетита и нарушения пищеварения.
- Общая слабость и недомогание. Накопление токсичных веществ в организме, а также нарушение функции печени приводят к общей слабости, усталости и снижению работоспособности.
- Лихорадка (при осложнениях). Если механическая желтуха сопровождается воспалением (например, холангитом), у пациента может повышаться температура тела, появляться озноб и другие признаки интоксикации [4].
Патогенез подпечёночной желтухи
Желчь — это жидкость, которую вырабатывает печень. Она помогает переваривать жиры и выводить из организма токсины и продукты обмена веществ, такие как билирубин (желчный пигмент).
В норме желчь по специальным протокам (желчным путям) поступает из печени в желчный пузырь, а затем в кишечник [11]. При механической желтухе что-то блокирует желчные протоки, и желчь не может свободно течь. Когда она не может выйти из печени, то начинает скапливаться. Это приводит к нескольким последствиям:
- Билирубин накапливается в крови. Билирубин образуется при распаде эритроцитов. В норме он выводится с желчью, но при закупорке протоков он остаётся в крови, вызывая желтуху.
- Желчь не поступает в кишечник. Это нарушает пищеварение, особенно переваривание жиров. Кал становится светлым, а моча, наоборот, тёмной, так как билирубин выводится через почки.
- Печень страдает. Длительный застой желчи может повредить клетки печени, вызывая воспаление и нарушение её функций.

Желчные протоки
Классификация и стадии развития подпечёночной желтухи
- По уровню обструкции подпечёночная желтуха бывает:
- внутрипечёночной (на уровне мелких желчных протоков);
- внепечёночной (на уровне общего желчного протока);
- на уровне пузырного протока, общего печёночного протока или в области сфинктера Одди (мышечного клапана в месте впадения желчного протока в кишечник).
- По причине обструкции бывает:
- доброкачественной (из-за камней, стриктур, паразитов и т. д.);
- злокачественной (из-за опухоли).
- По течению бывает:
- острой (например, при желчной колике).
- хронической (при опухолях или стриктурах).
- По уровню билирубина (тяжести холестаза, т. е. нарушения оттока желчи) бывает:
- лёгкой (билирубин до 100 мкмоль\л);
- средней (билирубин от 100 до 200 мкмоль\л);
- тяжёлой (билирубин выше 200 мкмоль\л) [11].
Стадии подпечёночной желтухи
- Начальная стадия: появление желтухи, кожного зуда, изменения цвета мочи и кала.
- Стадия осложнений: развитие холангита, печёночной недостаточности, сепсиса (заражения крови).
- Терминальная стадия при отсутствии лечения — цирроз печени, кахексия (крайнее истощение организма), летальный исход (смерть).
Осложнения подпечёночной желтухи
К осложнениям механической желтухи можно отнести:
- Нарушение пищеварения и всасывания (одно из самых частых осложнений). Отсутствие желчи в кишечнике нарушает переваривание жиров и всасывание жирорастворимых витаминов (A, D, E, K) [4]. Это ведёт к стеаторее (жирному стулу), гиповитаминозу (снижению количества витаминов) и остеопорозу (снижению плотности костей).
- Печёночную недостаточность. Длительная закупорка желчных протоков приводит к накоплению желчи в печени, что вызывает повреждение гепатоцитов (клеток печени). Это нарушает функции печени, включая детоксикацию, синтез (создание) белков и метаболизм (обмен веществ). Прогрессирующая печёночная недостаточность может осложниться:
- Энцефалопатией (гибелью клеток головного мозга). Она возникает из-за скопления токсинов в крови, таких как аммиак. Это состояние может проявляться нарушением сознания, расстройствами речи, мышления и памяти, а также комой.
- Коагулопатией (нарушением свёртываемости крови), так как печень производит факторы коагуляции. При механической желтухе этот процесс нарушается, что приводит к гипокоагуляции (снижению способности крови свёртываться), которая повышает риск кровотечений, включая желудочно-кишечные и внутричерепные.
- Асцитом (накоплению жидкости в брюшной полости).

Асцит
- Острую почечную недостаточность (гепаторенальный синдром). Нарушение функции печени приводит к изменению кровообращения в почках. При этом осложнении уменьшается количество выделяемой мочи, в организме копятся токсины и возникает необходимость в диализе (искусственной очистке крови от токсинов и лишней жидкости с помощью специального аппарата).
- Холангит. Застой желчи создаёт благоприятную среду для размножения бактерий, что приводит к инфекции желчных протоков. Острый холангит проявляется лихорадкой и болью в правом подреберье Без лечения может развиться сепсис, полиорганная недостаточность (нарушение работы нескольких систем или органов организма) и шок, а также высок риск летального исхода.
- Фиброз (рубцевание) печени. Он характерен для хронического течения механической желтухи. Рубцевание приводит к билиарному циррозу, который сопровождается портальной гипертензией (повышенным давлением), варикозным расширением вен пищевода и повышенным риском печёночной недостаточности.
Диагностика подпечёночной желтухи
Своевременное обращение к гастроэнтерологу или хирургу при появлении симптомов механической желтухи помогает снизить риск развития осложнений. Важно рассказать врачу:
- когда появилась желтуха;
- есть ли боль в правом подреберье;
- изменился ли цвет мочи и кала;
- были ли операции на желчных путях;
- есть ли потеря веса или аппетита.
Эта информация поможет понять причину развития синдрома. Например, сочетание желтухи с болью и светлым калом часто указывает на камень в желчном протоке, а постепенное развитие желтухи без боли может говорить об опухоли.
Затем врач проводит физикальный осмотр:
- оценивает желтушность кожи, склер и слизистых;
- пальпирует (прощупывает) живот, чтобы проверить, увеличена ли печень или желчный пузырь (симптом Курвуазье — увеличенный безболезненный желчный пузырь, который может указывать на опухоль);
- оценивает признаки интоксикации (есть ли слабость, лихорадка или потеря веса).
Лабораторная диагностика
Анализы крови помогают оценить работу печени и уровень билирубина. Основные показатели:
- В общем анализе крови — повышение лейкоцитов (при воспалении или инфекции) и анемия, т. е. снижение гемоглобина и эритроцитов (при хронических заболеваниях или опухолях).
- В анализе на билирубин — резкое повышение его уровня [11].
- В биохимическом анализе крови — рост значений печёночных ферментов (АЛТ, АСТ и др.), особенно щёлочной фосфатазы (ЩФ).
- Маркеры воспаления (СРБ, СОЭ) — могут быть повышены, если есть инфекция.
- В общем анализе мочи — моча тёмная из-за билирубина, а уробилиногена нет, так как желчь не поступает в кишечник.
- В общем анализе кала — кал становится светлым из-за отсутствия желчи.
Лабораторные анализы подтверждают, что проблема связана с печенью и желчевыводящими путями, но не указывают на точную причину. Чтобы её найти, врачи используют современные инструментальные методы диагностики.
Инструментальная диагностика
- УЗИ — самый первый и доступный метод. Он позволяет увидеть камни в желчном пузыре или протоках, выявить их расширение (признак препятствия), опухоли, кисты или абсцессы.
- Компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) используются для уточнения диагноза. Они позволяют определить точное расположение и размер опухоли, обнаружить камни, которые не видны на УЗИ, и оценить состояние окружающих органов.
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) — это наиболее точный метод диагностики механической желтухи. Пациенту через рот вводится эндоскоп, который доходит до желчных протоков, затем — контрастное вещество для улучшения изображения, и выполняется рентгеновский снимок. ЭРХПГ позволяет обнаружить камни, стриктуры или опухоли, а также одновременно провести лечение (удалить камень или установить стент для восстановления оттока желчи) [11]. К противопоказаниям этого обследования можно отнести острые состояния в стадии декомпенсации (когда организм уже не может справиться с болезнью), нарушения свёртываемости крови, беременность и аллергию на йод.
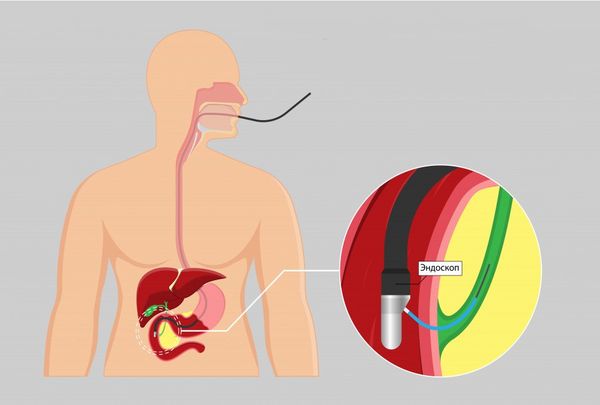
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ)
- Чрескожная чреспечёночная холангиография (ЧЧХГ) используется, если ЭРХПГ невозможна. Через кожу и печень вводится игла, и контрастное вещество подаётся прямо в желчные протоки. Этот метод позволяет увидеть препятствие и установить дренаж для отвода желчи. Противопоказания к процедуре: беременность, неконтролируемая коагулопатия, выраженный асцит и полная обструкция внутрипечёночных протоков.
- Магнитно-резонансная холангиопанкреатография (МРХПГ) — неинвазивный метод, который позволяет получить детальное изображение желчных протоков и поджелудочной железы [10]. Противопоказания: магнитные импланты, беременность и др.
- Эндоскопическая ультрасонография (ЭндоУЗИ) — важный метод диагностики причин подпечёночной желтухи, особенно когда другие исследования (УЗИ, КТ, МРХПГ) не дают однозначного ответа. Исследование помогает определить точное место закупорки и провести тонкоигольную биопсию (забор материала с его последующим анализом).
Дифференциальная диагностика
Желтуха может быть проявлением множества патологических состояний, каждое из которых требует тщательного анализа и уточнения [2][4]. Подпечёночную желтуху следует отличать от других похожих заболеваний, среди них:
- Гемолитическая желтуха. Отличия:
- повышение непрямого билирубина (при подпечёночной желтухе повышается в основном прямой билирубин);
- отсутствие зуда, тёмной мочи и обесцвеченного кала;
- признаки гемолиза (разрушения эритроцитов и выброса гемоглобина в кровь): анемия, ретикулоцитоз (повышение количества незрелых эритроцитов), повышение лактатдегидрогеназы (ЛДГ), т. е. фермента для расщепления глюкозы.
- Паренхиматозная желтуха (печёночная). Отличия:
- повышение как прямого, так и непрямого билирубина;
- выраженное повышение АЛТ и АСТ (при подпечёночной желтухе при отсутствии холангита эти показатели в норме либо незначительно повышены);
- признаки печёночной недостаточности: снижение альбумина (основного белка крови) и повышение протромбинового индекса, который используется для оценки времени свёртывания крови.
- Синдром Дубина — Джонсона. Отличия:
- нарушение выведения прямого билирубина из гепатоцитов (дефект белка MRP2);
- прямой билирубин повышен, но без признаков обструкции;
- нормальный уровень ЩФ и ГГТП (в отличие от подпечёночной желтухи);
- тёмная моча из-за билирубина.
- Внутрипечёночный холестаз беременных. Отличие:
- повышение прямого билирубина, ЩФ и ГГТП, но в меньшей степени, чем при обструкции;
- нормальный уровень или незначительное повышение АЛТ или АСТ.
- Лимфома печени. Отличие:
- чаще умеренное повышение билирубина;
- повышение ЩФ и ЛДГ (из-за скопления раковых клеток в органе и выброса этих ферментов в кровь);
- очаговые (в одной части органа) или диффузные (по всему органу) изменения печени на КТ или МРТ;
- нерасширенные потоки (если нет сдавления).
- Первичный билиарный холангит:
- повышение прямого билирубина, ЩФ и ГГТП, как при обструкции.
- положительный анализ на антитела к митохондриям (АМА-M2), которые отвечают за выработку энергии, и повышение уровня антител IgM;
- нерасширенные желчные потоки (поражение мелких внутрипечёночных).
Лечение подпечёночной желтухи
Подпечёночная желтуха — это не самостоятельное заболевание, а комплекс симптомов, поэтому после устранения препятствия и восстановления нормального оттока желчи важно лечить основную патологию [4].
Для манипуляций в желчных протоках применяют малоинвазивные (через проколы) эндоскопические методы. Чаще всего используется:
1. Эндоскопическая папиллосфинктеротомия (ЭПСТ) — рассечение сфинктера Одди (мышечного клапана в месте впадения желчного протока в кишечник) для удаления камней или установки стента. В 85–90 % позволяет восстановить желчеотток [8]. Противопоказания:
- беременность;
- выраженный дивертикул большого дуоденального сосочка (БДС), т. е. его выпячивание в стенке ДПК;
- состояние после резекции желудка (удаления его части).
К осложнениям процедуры можно отнести:
- холедоходуоденальный свищ (патологическое соустье между желчным протоком и ДПК);
- стриктуру БДС;
- рецидив холедохолитиаза.
2. Стентирование желчных протоков — установка специальной трубки (стента) для восстановления проходимости протока. Это особенно актуально при опухолях, сдавливающих протоки.
Если эндоскопические методы невозможны или неэффективны, проводятся другие операции:
- Холедохотомия — вскрытие общего желчного протока для удаления камней. Реабилитация обычно занимает до 4–6 недель, 7–14 дней из которых из которых проходят в стационаре. Противопоказания:
- декомпенсированный цирроз печени;
- острый холангит без предварительной антибиотикотерапии.
- Холецистэктомия — удаление желчного пузыря (часто выполняется при желчнокаменной болезни). Реабилитация при малоинвазивной лапароскопии составляет 2–3 недели, а при открытой операции — около 6 недель. Противопоказания: беременность и обострение хронических заболеваний. После удаления желчного пузыря нужно пожизненно ограничить тугоплавкие жиры (сало, сливочное масло и др.).
- Шунтирующие операции — это создание обходных путей для оттока желчи при опухолях или рубцовых стриктурах. 10–14 дней после операции пациент проводит в стационаре, и 2–3 месяца ему необходимо для полного восстановления. Контрольное УЗИ либо КТ нужно сделать через один месяц, а затем через полгода. Противопоказания:
- множественные метастазы (вторичные опухоли) в печени;
- терминальные онкологические заболевания, т. е. на последней стадии;
- выраженный асцит;
- тяжёлая гипопротеинемия (низкий уровень белка в крови).
- Чрескожная чреспечёночная холангиостомия (ЧЧХС) — установка дренажа через кожу и печень для отвода желчи. Это временная мера, которая применяется при тяжёлом состоянии пациента или перед плановой операцией [8].
Медикаментозная терапия
В лечении механической желтухи препараты играют вспомогательную роль. Их задачи:
- снижение уровня билирубина и интоксикации — для этого, например, применяются капельницы с лекарственными растворами;
- устранение зуда — антигистаминные препараты, Урсодезоксихолевая кислота и др.;
- профилактика инфекций при холангите — антибиотики;
- поддержание функции печени — гепатопротекторы (препараты для защиты клеток печени).
Рекомендации после лечения
После лечения важно восстановить функцию печени и предотвратить рецидивы. Для этого рекомендуется:
- соблюдать диету с ограничением жирной, острой и жареной пищи, а также алкоголя;
- наблюдаться у гастроэнтеролога или хирурга;
- контролировать лабораторные показатели билирубина и печёночных ферментов.
Прогноз. Профилактика
Прогноз при подпечёночной желтухе зависит от причины обструкции. В большинстве случаев при своевременном лечении он благоприятный. Однако при опухолях — ухудшается.
Чтобы избежать этого синдрома, рекомендуется:
- своевременно лечить заболевания печени (гепатит) и желчевыводящих путей (ЖКБ, холецистит, холангит), а также наблюдаться у врача при хронических формах заболеваний (регулярно проходить УЗИ органов брюшной полости, сдавать анализы крови (на билирубин и печёночные ферменты) и др.)[9];
- ограничить приём жирной, жареной и высокохолестериновой пищи (например, яичных желтков);
- регулярно двигаться, чтобы поддержать нормальный вес, улучшить обмен веществ и предотвратить застой желчи [1];
- лечить панкреатит и другие заболевания поджелудочной железы, которые могут вызывать сдавление желчных протоков;
- избегать токсических воздействий на печень: ограничить употребление алкоголя и бесконтрольный приём лекарств, особенно гепатотоксичных препаратов;
- мыть руки, овощи и фрукты, а также не есть сырую или недостаточно обработанную рыбу и мясо, чтобы не заразиться паразитарными инфекциями (например, описторхозом).
Список литературы
Гастроэнтерология: национальное руководство / под ред. В. Т. Ивашкина, Т. Л. Лапиной. — М.: ГЭОТАР-Медиа, 2018. — 464 с.
Elmunzer B. J., Maranki J. L., Gómez V., Tavakkoli A. et al. ACG Clinical Guideline: Diagnosis and Management of Biliary Tract Diseases // Am J Gastroenterol. — 2023. — Vol. 118, № 3. — P. 405–426.ссылка
Strasberg S. M. Clinical practice. Acute calculous cholecystitis // N Engl J Med. — 2008. — Vol. 358, № 26. — P. 2804–2811.ссылка
Макаренко В. И., Овчаренко С. И. Внутренние болезни: учебник. — 5-е изд., перераб. и доп. — М.: Медицина, 2005. — 592 с.
Borysenko V. B. Gallstone Disease Complicated by Choledocholithiasis: Modern Aspects of Diagnostics // Research Gate. — 2021.
Волынец Г. В., Хавкин А., Никитин А. Дифференциальная диагностика и принципы терапии врождённых холестатических болезней у детей раннего возраста. — М.: Прима Принт, 2018. — 160 с.
Российское общество хирургов. Российская Гастроэнтерологическая Ассоциация. Эндоскопическое общество «РЭндО». Желчнокаменная болезнь: клинические рекомендации. — М., 2024. — 64 с.
Красильников Д. М., Салимзянов Ш. С., Абдульянов А. В., Миннуллин М. М. и др. Диагностика и хирургическое лечение больных с синдромом механической желтухи // Креативная хирургия и онкология. — С. 119–126.
Российское общество хирургов. Механическая желтуха опухолевого генеза: клинические рекомендации. — М., 2024. — 44 с.
Хатьков И. Е., Аванесян Р. Г., Ахаладзе Г. Г., Бебуришвили А. Г. и др. Российский консенсус по актуальным вопросам диагностики и лечения синдрома механической желтухи // Хирургия. Журнал имени Н. И. Пирогова. — 2020. — № 6. — C. 5–17.
Подолужный В. И. Механическая желтуха: принципы диагностики и современного хирургического лечения // Фундаментальная и клиническая медицина. — 2018. — T. 3, № 2. — С. 82–92.
Стяжкина С. Н., Зарипова А. Т., Гачегова А. Ю., Полушина Е. С. Статистический анализ возникновения механической желтухи опухолевого и неопухолевого генеза в хирургической практике // Научный журнал. — 2016. — Т. 6, № 5. — С. 63–67.
Желчекаменная болезнь: учебно-методическое пособие для студентов, ординаторов, аспирантов, стажеров и интернов / А. А. Щеголева. — 2-е изд., перераб.и доп. — М., 2015. — 34 с.
Плюснин Б. И. Осложнения желчнокаменной болезни. — М., 2014. — 47 с.
Prabakar A., Raj R. S. Obstructive jaundice: a clinical study // J Evolution Med Dent Sci. — 2016. — Vol. 5, № 28. — P. 1423–1429.
Worth T. Understanding Jaundice: What You Need to Know // WebMD. — 2023.

