Определение болезни. Причины заболевания
Спаечная кишечная непроходимость (Adhesive intestinal obstruction) — это заболевание, при котором из-за развития спаек в брюшной полости нарушается проходимость пищи по кишечнику.
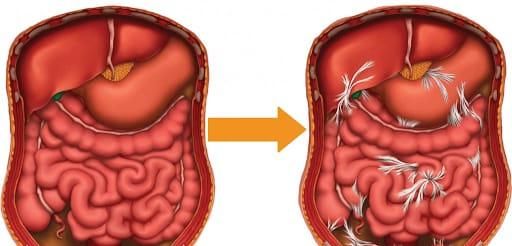
Спайки в брюшной полости
Основные причины образования спаек — операции, которые ранее проводились пациенту на органах брюшной полости (ОБП). Брюшина отличается высокой чувствительностью, поэтому после хирургического вмешательства в ней развивается воспалительный процесс и, как следствие, образуются спайки. Этот процесс можно сравнить с возникновением рубца на коже после раны.
Обычно спайки возникают у всех людей, которые перенесли операции на брюшной полости, но при этом не у каждого развивается кишечная непроходимость.
Факторы риска спаечной кишечной непроходимости:
- воспалительные заболевания органов брюшной полости (холецистит, панкреатит, колит и т. д.);
- травмы живота;
- несколько перенесённых операций на ОБП (чем больше было операций, тем больше может образоваться спаек, что повышает риск кразвития непроходимости).
Специалисты выделяют частичную и полную кишечную непроходимость. Вид зависит от степени перекрытия просвета кишечника и дальнейшего развития клинической картины.
На острую спаечную непроходимость приходится 50–60 % всех случаев острой механической кишечной непроходимости, т. е. из-за физического препятствия [7].
Симптомы спаечной кишечной непроходимости
Основные симптомы спаечной кишечной непроходимости:
- боли в животе;
- задержка стула и газов;
- тошнота и рвота [1].
Боли обычно начинаются внезапно и чаще носят схваткообразный характер. Обычно они связаны с приёмом трудноперевариваемой еды, которая формирует твёрдый пищевой комок. Он не может нормально продвигаться по желудочно-кишечному тракту (ЖКТ), что вызывает отёк стенки кишечника и застой содержимого в его просвете. Перистальтические волны (волнообразные сокращения стенок кишечника) усиливаются, чтобы протолкнуть содержимое по кишечнику, поэтому возникает болевой синдром. Между «атаками» он может стихать.
Тошнота и рвота развиваются у большинства пациентов из-за застоя пищевых масс и жидкости в его просвете. При толстокишечной непроходимости не всегда развивается рвота. При тонкокишечной — рвота чаще бывает многократной и обычно не приносит облегчения. Содержимое скапливается в приводящем отделе кишки (участке кишки, который находится в предшествующем спайке отделе) и начинает гнилостно разлагаться, из-за чего рвотные массы со временем приобретают неприятный фекалоидный запах [2].
Появление рвоты на поздних сроках непроходимости связано с эндотоксикозом (отравлением организма токсичными продуктами гниения, которые попадают в кровоток через стенку кишечника) и развитием токсического отёка головного мозга. На этой стадии трудно достигнуть прекращения рвоты одной лишь декомпрессией ЖКТ, т. е. удалением газов и содержимого кишечника.
В начале приступа тонкокишечной непроходимости самостоятельный стул и отхождение газов ещё сохраняются. Это возможно по двум причинам: либо просвет кишки закрыт лишь частично, либо стул связан с опорожнением тех отделов кишечника, которые расположены ниже места препятствия. Если спайки находятся на уровне дистальных (нижних) отделов ободочной кишки (т. е. сигмовидной или нисходящей ободочной), то стула обычно не бывает [3].

Отделы толстой кишки
На фоне задержки стула и отхождения газов развивается вздутие живота. Но при расположении спаек на уровне начальных отделов тонкой кишки его может не быть, так как бо́льшая часть кишечника, расположенная ниже препятствия, находится в спаечном состоянии. При расположении спаек на уровне дистальных отделов тонкой кишки, где находится подвздошная кишка, живот вздувается симметрично. Несимметричное вздутие живота появляется при толстокишечной непроходимости [3][4].
Температура тела в самом начале заболевания нормальная. Она обычно повышается при развитии осложнений, например перитонита.
Патогенез спаечной кишечной непроходимости
Механизм развития спаечной кишечной непроходимости сложен. Из-за грубого механического повреждения брюшины и глубжележащих тканей, нарушения кровоснабжения и наличия инородных тел в ходе операции (талька, крахмала, дренажных трубок, марлевых тампонов и т. д.) в брюшной полости возникает ограниченный или распространённый воспалительный процесс, который сопровождается «слипанием» поверхности петель кишечника и передней брюшной стенки.
На этом фоне развивается фибринозное воспаление. Фибрин (нерастворимый белок), который выпадает на воспалённые участки брюшины, склеивает рядом лежащие органы: петли тонкой кишки, её участки, брыжейку, сальник, желудок и переднюю брюшную стенку. Затем из-за развития рубцовой ткани могут появляться плоскостные, перепончатые (лентовидные и/или шнуровидные) спайки.
Непроходимость кишечника, которая развивается в первые 6–14 дней после операции, в подавляющем большинстве случаев связана с воспалительным процессом (перитонитом или анастомозитом, т. е. воспалением на месте соединения двух органов). Непроходимость кишечника, развившаяся позже трёх недель после операции, связана с трансформацией молодой соединительной ткани в плотную фиброзную рубцовую ткань и формированием спаек [6][8]. Этот процесс иногда сопровождается синтезом (созданием) или распадом коллагеновых волокон, а у ряда пациентов на протяжении многих лет может сохраняться хронический неспецифический воспалительный процесс. Причины этих патологических процессов достоверно не установлены.
Классификация и стадии развития спаечной кишечной непроходимости
В клиническом течении спаечной кишечной непроходимости условно можно выделить три основных периода:
- Ранний. От начала боли и в течение 12 часов. Боли чаще носят постоянный характер и могут усиливаться до выраженных. Может беспокоить тошнота, но рвоты обычно не бывает. Она появляется позже.
- Промежуточный. От 12 до 24 часов с начала боли. В этом периоде постепенно развивается картина острой непроходимости. Боли уже не прекращаются, живот выраженно вздут, к тошноте присоединяется рвота. Из-за тошноты пациент часто не может пить, а рвота увеличивает потерю жидкости. Развивается обезвоживание организма. По этой причине происходит гемоконцентрация (сгущение крови), пульс и дыхание становятся частыми, нарушается водно-электролитный баланс. Мочеиспускание уменьшается, содержание мочевины и креатинина в биохимическом анализе крови возрастает [5].
- Поздний. В этот период появляются признаки системной воспалительной реакции, т. е. поражающий весь организм. Температура тела пациента поднимается выше 38 °C, увеличивается частота дыхания и пульса, появляется лейкоцитоз (уровень лейкоцитов — выше 12 × 109/л) в сочетании с палочкоядерным сдвигом (увеличением незрелых форм нейтрофилов). Определяются признаки перитонита при пальпации (прощупывании) живота. Замедляется перистальтика кишечника. К застойному содержимому ЖКТ присоединяется гнилостная инфекция, из-за чего пищевые массы разлагаются [8]. Продукты воспаления всасываются через стенку кишечника и попадают в кровоток, вызывая опасное для жизни септическое состояние. Постепенно нарушается работа жизненно важных органов [9].
Осложнения спаечной кишечной непроходимости
При постепенном развитии болезни в просвете кишечника накапливаются газы и кишечное содержимое. Из-за раздувания петель кишечника развиваются тошнота и рвота [11]. При нарушении перистальтики и выраженном расширении кишечника его стенка истончается, что может привести к разрыву с изливанием содержимого в брюшную полость. Это приводит к развитию перитонита [12]. Обычно в этом состоянии температура тела поднимается выше 38 °C. Помимо температуры, при перитоните также возникает тахикардия (учащённое сердцебиение, а именно более 90 ударов в минуту), снижается артериальное давление, частота дыхания превышает 20 дыхательных движений в минуту, в общем анализе крови появляются признаки воспаления (лейкоцитоз). Это состояние требует экстренного оперативного лечения.

Перитонит
В больнице пациенту выполняют лапаротомию, в ходе которой рассекаются спайки, очищается брюшная полость от излившегося кишечного содержимого, ушивается перфорация (сквозное отверстие) в кишечнике и при необходимости выполняется интубация кишечника, т. е. в него вводится зонд для снижения давления.
При распространении явлений перитонита развивается сепсис. Он требует комплексного лечения в реанимации. Если сепсис прогрессирует, развивается полиорганная недостаточность, при которой нарушается работоспособность всех органов. Это крайне тяжёлое состояние, грозящее летальным исходом. На фоне этих осложнений, из-за снижения защитных функций организма, развиваются нагноение послеоперационных ран, пневмония, алиментарная дистрофия (длительное недостаточное поступление пищи), тромбозы периферических (поверхностных) вен, тромбоэмболии периферических артерий, эрозивно-язвенный гастрит, а также острый психоз из-за интоксикации организма и токсического поражения головного мозга.
Чаще всего смерть пациентов наступает из-за развития прогрессирующей гнойной интоксикации и полиорганной недостаточности.
Диагностика спаечной кишечной непроходимости
Если пациента беспокоят боли в животе, при этом он ранее перенёс операцию на ОБП, травму брюшной полости или какие-либо воспалительные заболевания ОБП, то необходимо срочно обратиться к врачу.
Если боли не купируются приёмом спазмолитиков, нарастают явления кишечной непроходимости (усиливаются боли, тошнота и рвота), необходимо срочно вызвать бригаду скорой медицинской помощи.
Лечением спаечной кишечной непроходимости занимаются врачи-хирурги. Обычно для постановки диагноза специалисту достаточно сбора жалоб и анамнеза (истории жизни и болезни) пациента. Однако при необходимости он может провести пальцевое исследование, назначить лабораторные и инструментальные исследования. При пальцевом исследовании может определяться пустая, расширенная ампула прямой кишки и расслабление её сфинктера, что является признаком заворота сигмовидной кишки (положительный симптом Обуховской больницы).
Лабораторная диагностика
Обязательными методами лабораторного обследования являются общий анализ крови и мочи, коагулограмма и биохимический анализ крови [1]. В общем анализе крови будут повышены лейкоциты, а в биохимическом выявлены признаки электролитных нарушений, повышение С-реактивного белка и снижение уровня калия.
Инструментальная диагностика
Пациенту могут назначить рентгенографию ОБП (основной метод диагностики), ультразвуковое исследование (УЗИ), колоноскопию и пробу с контрастным препаратом. К дополнительным методам относятся компьютерная (КТ) или магнитно-резонансная томография (МРТ) ОБП [1].
При УЗИ ОБП будут выявлены расширенные петли кишки и свободная жидкость в брюшной полости [7].

УЗИ органов брюшной полости
Рентгенографию проводят в вертикальном и горизонтальном положении пациента. На рентгенограмме будут видны расширенные петли кишки, заполненные жидкостью и газом [7]. Если на рентгенограмме брюшной полости при вертикальном положении пациента видны тени, напоминающие чаши с жидкостью (чаши Клойбера), это говорит о скоплении жидкости и газа в кишечнике при его непроходимости.
Чтобы оценить скорость прохождения содержимого ЖКТ и выявить, на каком уровне находится препятствие, применяют контрастирование кишечника. Пациенту дают выпить водорастворимый контраст или взвесь бария. При полной кишечной непроходимости контрастное вещество задерживается на уровне препятствия, при частичной — может продвигаться далее.
При непроходимости на уровне толстой кишки с целью уточнения диагноза проводят ирригоскопию (рентген толстой кишки с контрастом) или колоноскопию. При этих исследованиях возможно установить уровень и причину непроходимости [10]. Иногда требуется КТ ОБП, чтобы выявить жидкость в брюшной полости, а также оценить состояние тонкой и толстой кишки [13].
Дифференциальная диагностика
Спаечную непроходимость кишечника следует отличать от ряда заболеваний ОБП: прободной язвы желудка и двенадцатиперстной кишки, острого аппендицита, острого холецистита, острого панкреатита, почечной колики, внематочной беременности, перекрута кисты яичника, перитонита, ишемии кишечника и острой кишечной непроходимости из-за опухоли.
Лечение спаечной кишечной непроходимости
Пациентам со спаечной кишечной непроходимостью необходимо госпитализироваться в хирургический стационар. От срока начала заболевания и начала терапии во многом зависит исход лечения.
Консервативное лечение
Консервативное лечение назначается на начальных этапах заболевания, когда пациентам пока не требуется операция. Его основные методы:
- декомпрессия пищеварительного тракта (установка зонда в желудок, выполнение очистительных и сифонных клизм, т. е. многократного промывания толстой кишки);
- инфузионная терапия, т. е. внутривенная (с целью лечения развивающегося обезвоживания и водно-электролитных нарушений);
- спазмолитическая терапия;
- применение препаратов для стимуляции моторики ЖКТ (Метоклопрамида или Церукала);
- лечение любой сопутствующей патологии, например гипертонической болезни, сахарного диабета, язвенной болезни и т. д. [14];
- антибактериальная терапия с целью подавления патогенной кишечной флоры и при развитии осложнений (сепсиса и полиорганной недостаточности).
Консервативное лечение позволяет избежать операции у 2/3 пациентов.
Хирургическое лечение
Если терапия не помогла, требуется хирургическое вмешательство.
Пациенту выполняется лапаротомия или лапароскопия (малотравматичная операция через проколы), которая позволяет оценить уровень поражения и количество спаек [15]. В зависимости от выявленных изменений рассекают спайки или удаляют часть кишечника, если его повреждения носят необратимый характер. Жизнеспособность поражённого участка определяют на основании таких параметров, как цвет кишки и наличие перистальтических движений. Обязательно обращают внимание на пульсацию сосудов брыжейки, питающих поражённый участок. В некоторых случаях, когда её невозможно оценить глазами и пропальпировать руками, применяют УЗИ.
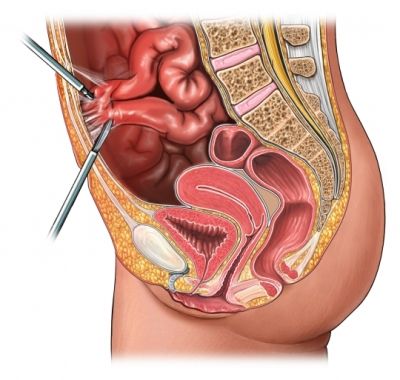
Рассечение спаек в ходе лапароскопической операции
После резекции (иссечения) поражённого участка кишки, не всегда удаётся сшить сформированные концы кишки и восстановить проходимость ЖКТ, т. е. сформировать анастомоз, и требуется кишечная стома (отверстие для вывода содержимого кишечника на поверхность). В некоторых случаях, в частности при развитии перитонита, может потребоваться несколько этапных операций.
Прогноз. Профилактика
При своевременном обращении к врачу-хирургу, когда ещё не развились осложнения в виде перитонита, сепсиса или полиорганной недостаточности, прогноз лечения благоприятный. При развитии осложнений существует риск летального исхода.
Профилактика спаечной кишечной непроходимости
Основными методами профилактики обострений спаечной болезни брюшной полости являются активный образ жизни, частая ходьба и занятия в бассейне. Также следует уделить особое внимание питанию: предпочтителен вариант щадящей диеты, дробное питание малыми порциями, обильное питьё, исключение из рациона трудноперевариваемых продуктов, а также продуктов, негативно влияющих на слизистую оболочку пищеварительного тракта. К ним относятся острые, жирные, жареные и копчёные блюда, а также алкоголь.
Следует помнить, что каждая операция по поводу спаечной кишечной непроходимости в дальнейшем может приводить к усилению спаек в брюшной полости. Чтобы снизить риск, иногда во время операций выполняются манипуляции для фиксации кишечных петель в оптимальном и функционально выгодном положении [14][15]. К таким операциям относятся: пристеночная интестинопликация (операция Нобля), шинирование тонкого кишечника, операция Чайлдс — Филлипса и др. [16]
Чтобы предотвратить развитие заболевания, в раннем послеоперационном периоде обязательны:
- ранняя активность пациента;
- ношение послеоперационного бандажа;
- дыхательная гимнастика;
- профилактика венозных тромбоэмболических осложнений.
В позднем послеоперационном периоде необходимы:
- лечебная физкультура;
- массажи;
- гимнастика;
- умеренные физические нагрузки;
- другие реабилитационные мероприятия.
Список литературы
Российское общество хирургов. Острая неопухолевая кишечная непроходимость у взрослых: клинические рекомендации. — М., 2024. — 48 с.
Тимербулатов Ш. В., Сибаев В. М., Тимербулатов В. М., Забелин М. В., Тимербулатов М. В., Сагитов Р. Б. и др. Острая спаечная кишечная непроходимость: сравнительный анализ открытых и лапароскопических операций // Креативная хирургия и онкология. — 2022. — Т. 12, № 1. — С. 35–42.
МакНелли П. Р. Секреты гастроэнтерологии. — 2-е издание, переработанное и дополненное. — М.: Бином, 2005. — 928 с.
Рэфтери Э. Хирургия: справочник / пер. с англ., под общ. ред. О. И. Луцевича, Д. Ю. Пушкаря. — М.: Медпресс-информ, 2006. — 544 с.
Плечев В. В., Пашков С. А. К вопросу о клинической классификации спаечной кишечной непроходимости // Казанский медицинский журнал. — 2004. — Т. 85, № 6. — С. 412–414.
Фёдоров В. Д., Кубышкин В. А., Козлов И. А. Хирургическая «эпидемиология» образования спаек в брюшной полости // Хирургия. Журнал им. Н. И. Пирогова. — 2004. — № 6. — С. 50–53.
Ерюхин И. А., Петров В. П., Ханевич М. Д. Кишечная непроходимость: руководство для врачей. — 2-е издание, переработанное и дополненное. — СПб.: Питер, 1999. — 443 с.
Zühlke H. V., Lorenz E. M. P., Straub E. M., Savvas V. Pathophysiology and classification of adhesions // Langenbecks Arch Chir Suppl II Verh Dtsch Ges Chir. — 1990. — P. 1009–1016.ссылка
Coccolini F., Ansaloni L., Manfredi R., Campanati L., Poiasina E., Bertoli P. et al. Peritoneal adhesion index (PAI): proposal of a score for the «ignored iceberg» of medicine and surgery // World J Emerg Surg. — 2013. — Vol. 8, № 1. — P. 6. ссылка
Дубровщик О. И., Мармыш Г. Г., Довнар И. С., Фридман К. М., Казеннов С. С. Спаечная кишечная непроходимость: тактика, лечение, профилактика рецидивов // Журнал Гродненского государственного медицинского университета. — 2012. — № 2. — С. 20–23.
Sakari T., Christersson M., Karlbom U. Mechanisms of adhesive small bowel obstruction and outcome of surgery; a population-based study // BMC Surg. — 2020. — Vol. 20, № 1. — P. 62. ссылка
Филенко Б. П., Земляной В. П., Борсак И. И., Котков П. А., Максимова Н. Л. Острая спаечная толстокишечная непроходимость // Вестник экспериментальной и клинической хирургии. — 2015. — № 2. — С. 158–162.
Ceresoli M., Coccolini F., Catena F., Montori G., Di Saverio S., Sartelli M. et al. Water-soluble contrast agent in adhesive small bowel obstruction: a systematic review and meta-analysis of diagnostic and therapeutic value // Am J Surg. — 2016. — Vol. 211, № 6. — P. 1114–1125.ссылка
Лубянский В. Б., Комлева И. Б. Эффективность лечения конгломератных форм спаечной кишечной непроходимости с применением еюнотрансверзоанастомоза // Хирургия. — 2009. — № 3. — С. 29–32.
Филенко Б. Л. Возможности профилактики и лечения острой спаечной кишечной непроходимости: автореф. дис. ... д-ра мед. наук: 14.01.2017. — СПб., 2000. — 40 с.
Кригер А. Г. Технические аспекты операций при острой спаечной кишечной непроходимости // Хирургия. — 2017. — № 4. — С. 81–84.

