Определение болезни. Причины заболевания
Синдром Веста (West syndrome) — это одна из форм эпилептической энцефалопатии. Заболевание проявляется судорогами, задержкой психического и моторного развития. Также для синдрома Веста характерна гипсаритмия — хаотическая активность головного мозга, которая наблюдается на энцефалографии между приступами [1].
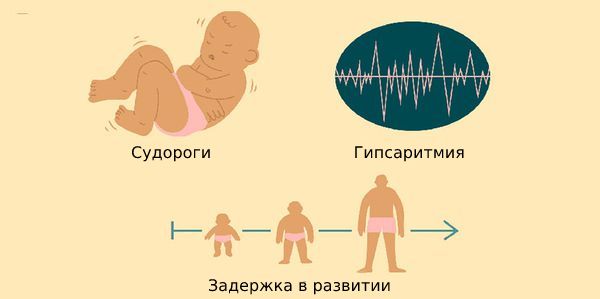
Проявления синдрома Веста
Cиндром Веста ещё называют синдромом инфантильных спазмов, а иногда просто инфантильными или эпилептическими спазмами.
Заболевание встречается примерно в 0,25 случаях на 1000 новорождённых [2].
Причины синдрома Веста
К развитию заболевания могут приводить различные факторы:
- Иммунные — в большинстве случаев болезнь Веста возникает из-за аутоиммунного процесса, например аутоиммунного энцефалита.
- Генетические — согласно последним исследованиям, генетические факторы приводят к развитию заболевания у 14,4 % пациентов. Чаще всего болезнь связывают с мутациями в генах GRIN1, GRIN2A, MAGI2, MEF2C, ARX, CDKL5, KCNQ2, FOXG1. Генетические мутации при синдроме Веста могут быть как случайными, так и наследоваться от родителей. Эти аномалии могут воздействовать не только напрямую, формируя патологическую клеточную структуру, но и приводить к структурным, сосудистым и метаболическим нарушениям, которые создают условия для развития эпилептических спазмов.
- Структурные — изменения головного мозга из-за врождённых пороков развития, нейрокожных синдромов и внутриутробных инфекций (например, цитомегаловирусной и герпетической инфекции), гипоксии плода и преждевременных родов. Генетически-структурные факторы приводят к развитию заболевания в 10 % случаев, структурно-врождённые — в 10,8 %, структурно-приобретённые — в 22,4 % случаев.
- Метаболические причины — нарушение обмена электролитов и витаминов, например биотина, фолиевой кислоты, витамина В12 и пиридоксина, низкий уровень кальция, нарушение обмена аминокислот, например фенилкетонурия и ацидемия — аномально высокая кислотность крови. Также синдром Веста может развиваться при дефиците сульфитоксидазы и фруктозо-1-6-дифосфатазы. Из-за метаболических причин заболевание возникает у 4,8 % пациентов.
- Инфекционные — инфекции центральной нервной системы приводят к развитию синдрома Веста у 2 % пациентов [3].
Симптомы синдрома Веста
Основные симптомы синдрома Веста: инфантильные спазмы и задержка или регресс психомоторного развития.
Эпилептические спазмы — это приступы, при которых внезапно сгибаются или разгибаются мышцы плечевого пояса. Если такой приступ происходит у детей младше года, то его называют инфантильным спазмом.
Эпилептические спазмы иногда называют «салаамовыми поклонами», сравнивая с характерным жестом восточного приветствия: поднятием рук вверх и наклоном головы вперёд.
Инфантильные спазмы длятся 0,5–1 секунду. Они могут повторяться от нескольких раз в день до нескольких раз в минуту.
Задержка психомоторного развития может появиться как у детей с изначально нормальным развитием, так и при тяжёлой органической патологии. Ребёнок с синдромом Веста отстаёт от сверстников по развитию интеллекта, речи и моторных навыков. В норме ребёнок начинает разговаривать и постепенно развивать речь от 1 до 4 лет, к 6 месяцам он уже может садиться, а к году — ходить.
Задержка развития может усугубляться нарушением зрения или слуха, что дополнительно затрудняет обучение.
Патогенез синдрома Веста
Патогенез синдрома Веста до конца не изучен. Например, неясно, почему заболевание может развиться как при патологии всей коры головного мозга, так и при локальном очаге поражения.
Выделяют несколько теорий развития заболевания:
- Повышение в крови кортикотропин-рилизинг-гормона. Эта гипотеза основывается на эффективности адренокортикотропного гормона (АКТГ), который используют при лечении болезни. Данный гормон подавляет выработку кортикотропин-рилизинг-гормона.
- Десинхрония развития головного мозга. Предполагается, что в основе эпилептических спазмов лежит неравномерное развитие коры головного мозга.
- Активация глутаматных рецепторов. Известно, что глутамат оказывает на нейроны возбуждающее действие. Как показали эксперименты, проведённые на животных, именно введённые агонисты глутаматных рецепторов стали причиной развития инфантильных спазмов и гипсаритмии.
- Нарушение взаимодействия между корой головного мозга и подкорковыми структурами. В эксперименте на животных нарушение корково-подкорковых взаимодействий приводило к эпилептическим спазмам, значительной задержке развития и аутистическому поведению.
- Активация рецепторов ГАМК-Б. Эта гипотеза также была подтверждена экспериментально.
Разнородность гипотез позволяет предположить, что единого механизма развития синдрома Веста нет, и его патогенез проявляется на нескольких уровнях [1].
Классификация и стадии развития синдрома Веста
Эпилептические спазмы подразделяют на генерализованные, фокальные и спазмы с неизвестным началом. Первично генерализованные формы эпилепсии имеют генетическую природу заболевания и моментально вовлекают оба полушария в патологическое возбуждение. Сокращение мышц может быть как симметричным, так и асимметричным. Во время приступа пациент может потерять сознание.
Фокальные приступы исходят из локального очага. При этом могут сокращаться как отдельные мышцы, так и группы мышц.
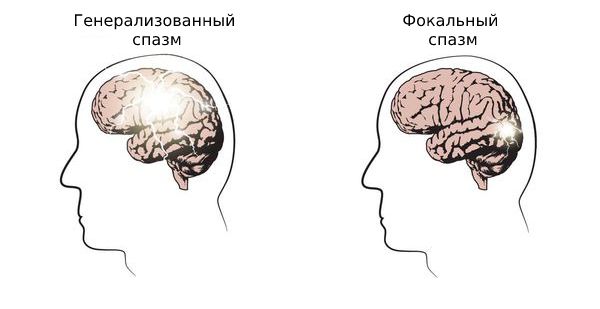
Виды спазмов
Синдром Веста может дебютировать как с генерализованными, так и с фокальными приступами, поэтому его относят к группе сочетанных генерализованных и фокальных эпилепсий.
В зависимости от того, какая группа мышц вовлечена в патологический процесс, выделяют три вида инфантильных спазмов:
- флексорные — активируются мышцы сгибания и возникают салаамовы судороги, при которых ребёнок будто обнимает себя;
- экстензорные — вовлечены разгибательные мышцы;
- смешанные [15].
Осложнения синдрома Веста
К основным осложнениям синдрома Веста можно отнести интеллектуальные нарушения, а также задержку или регресс психоречевого развития, которые также являются симптомами болезни.
К основным осложнениям относятся интеллектуальные нарушения и задержка или регресс психоречевого развития.
Кроме того, у детей с синдромом Веста могут возникать психические нарушения:
- шизофреноподобные расстройства — сопровождаются галлюцинациями и бредовыми идеями, например манией преследования, ревности, навязчивыми мыслями о болезни или смерти близкого человека;
- аутистикоподобное поведение — проявляется сложностями в общении, неспособностью устанавливать тёплые эмоциональные отношения, речевыми расстройствами, сильной реакцией на сенсорные стимулы, ограниченными интересами, часто повторяющимися действиями (например, мычанием, прыжками, раскачиваниями, похлопываниями ладонями и постукиваниями пальцами) [18].
Диагностика синдрома Веста
Основными критериями установления диагноза являются гипсаритмия, инфантильные спазмы и задержка психомоторного развития.
Диагностику проводит невролог или эпилептолог.
Сбор жалоб и истории болезни
Врач обращает внимание на признаки регресса или задержки психомоторного развития. Доктор постарается установить временную связь между этими нарушениями и появлением инфантильных спазмов. Также он спросит, как протекала беременность и роды и есть ли в семье дети с подобным заболеванием.
Чтобы подобрать лечение, врач уточнит, какие противоэпилептические препараты уже применялись и были ли они эффективны.
Неврологический осмотр
Врач отмечает, есть ли признаки дисэмбриогенеза — малых врождённых дефектов, каждый из которых существенно не влияет на работу организма, но в совокупности могут служить маркерами наследственных патологий. Также доктор оценивает зрительный и слуховой контакт с ребёнком, изменение мышечного тонуса и наличие врождённых рефлексов, например хватательного, рефлекса опоры и автоматической походки новорождённых. Большинство таких рефлексов в норме должны исчезнуть к первому году жизни.
Если спазмы у ребёнка случаются часто, то врач сможет зарегистрировать это состояние. Если во время приёма приступа не было, то его описывают со слов родственников.
Энцефалография (ЭЭГ)
Для большинства эпилепсий предпочтителен видео-ЭЭГ-мониторинг с обязательным включением записи сна [16]. Длительность мониторинга индивидуальна — от 2 до 24 часов. Исследование чаще всего проводится амбулаторно.
При проведении видео-ЭЭГ-мониторинга врач обращает внимание на следующие признаки:
- Гипсаритмия — повторяющаяся картина активности головного мозга, при которой медленные волны высокой амплитуды чередуются с острыми волнами, т. е. точками высокой активности мозга.
- Иктальные эпилептические паттерны — острые волны, подавление активности, комплексы «острая-медленная волна». Эти паттерны подтверждает эпилептический характер приступа.
- Чёткий очаг — может указывать на наличие патологии, которую лечат хирургически (например, опухоль).
Также ЭЭГ позволяет оценить эффективность лечения. Как часто и как долго её нужно проводить, зависит от частоты приступов и эффективности лечения, т. е. всё индивидуально.
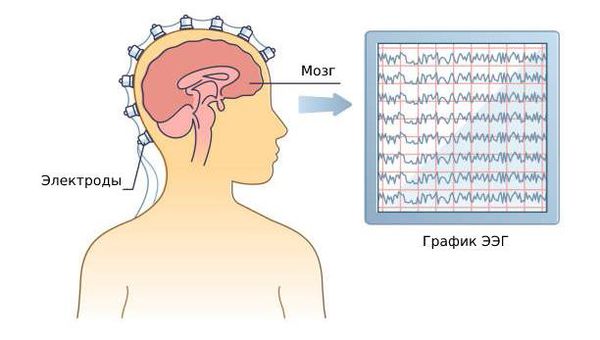
Энцефалография (ЭЭГ)
Принципиально рутинная электроэнцефалограмма не отличается от видео-ЭЭГ-мониторинга. В обоих случаях используется электроэнцефалограф, который регистрирует биоэлектрическую активность головного мозга и выводит эту информацию в виде графиков. Но видео-ЭЭГ-мониторинг сопровождает эту запись видео-контролем двигательной активности, который синхронизирован по времени с ЭЭГ. Также видео-ЭЭГ-мониторинг проводится дольше, от часа до нескольких суток, что значимо повышает качество и информативность исследования.
Магнитно-резонансная томография (МРТ)
Если есть подозрения на фокальную кортикальную дисплазию, т. е. на локальное нарушение в строении коры головного мозга, рекомендуется выполнить МРТ головного мозга высокого разрешения (не менее 1,5 Тс) [16]. МРТ проводят по эпилептологическому протоколу, что подразумевает меньшую толщину среза, большую длительность исследования и использование специальных программ. Детям желательно проводить МРТ под наркозом: в течение всего исследования важно сохранять неподвижность, без наркоза ребёнок вряд ли сможет это сделать.
Генетические исследования
При подозрении на генетическую причину заболевания врач-генетик может назначить специальные исследования: секвенирование отдельных генов, кариотипирование, микроматричный хромосомный анализ и полное экзомное секвенирование [16].
Дифференциальная диагностика
Синдром Веста следует отличать от доброкачественного миоклонуса раннего младенческого возраста, доброкачественной миоклонической эпилепсии младенцев и гиперкинезов.
Лечение синдрома Веста
При развитии инфантильного спазма нужно обратиться к врачу. После установки диагноза лечение нужно начинать немедленно: чем дольше протекают инфантильные спазмы и гипсаритмия, тем более выраженными будут когнитивные нарушения [19].
Гормональные препараты
Лечение инфантильных спазмов начинают с гормональной терапии. Как правило, для этого применяется аденокортикотропный гормон (АКТГ) или его синтетический аналог Тетракозактид.
АКТГ назначают для снижения частоты приступов и улучшения картины ЭЭГ. В среднем длительность курса составляет от 1 до 3 месяцев.
Также могут применяться кортикостероиды: Метилпреднизолон, Преднизолон, Гидрокортизон и Дексаметазон [19].
Противоэпилептические препараты
Препарат Вигабатрин (не зарегистрирован в РФ) рекомендован при неэффективности гормональной терапии или наличии противопоказаний:
- обострениях язвенной болезни желудка и двенадцатиперстной кишки;
- болезни Иценко — Кушинга;
- первичной надпочечниковой недостаточности;
- устойчивой к лечению сердечной недостаточности;
- остром психозе;
- инфекционных заболеваниях (если одновременно не применяются антибиотики);
- адреногенитальном синдроме;
- беременности и грудном вскармливании;
- повышенной чувствительности к АКТГ.
Также препарат рекомендован пациентам с туберозным склерозом [19].
Приём Вигабатрина более нескольких месяцев может сопровождаться побочными эффектами: токсическим воздействием на сетчатку глаза и базальные ганглии головного мозга, что проявляется неврологическими и психическими нарушениями. В этом случае необходимо постепенно прекратить приём препарата или изменить дозы.
Также возможно использование других противоэпилептических препаратов, иногда сразу нескольких: Вальпроевой кислоты, Леветирацетама, Топирамата, Зонисамида, Клоназепама, Клобазама. Вигабатрин является препаратом второй линии именно при синдроме Веста. При других формах эпилепсии он практически не используется, в отличие от перечисленных антиэпилептических препаратов.
Иногда у людей, которые долго страдали от приступов и наконец, благодаря медикаментозному лечению, достигли ремиссии может развиться феномен «насильственной нормализации энцефалограммы», или синдром Ландольта. Этот синдром проявляется бессонницей, психозом и аффективными нарушениями: продолжительными периодами грусти, веселья или их сочетанием.
Иммуноглобулины
Иммуноглобулины используются в терапии, когда другие препараты не помогают. Чаще всего эффективность антиэпилептической терапии оценивается через несколько недель или месяцев лечения. Если иммуноглобулины тоже не помогли, при этом синдром не связан с метаболическим или структурным нарушением, рассматривают различные комбинации противоэпилептических препаратов и применение кетогенной диеты [19].
Кетогенная диета
При кетогенной диете в рационе практически отсутствуют углеводы, содержится умеренное количество белков и много жиров. Диету подбирает команда из диетолога, эпилептолога и педиатра при неэффективности других методов лечения.
Эффективность диеты оценивают через несколько месяцев. Обычно её применяют не более нескольких лет, при большем сроке нужно контролировать биохимические показатели и кетоновые тела в крови.
Хирургическое лечение
При наличии чётких изменений на МРТ или выраженных и явных изменениях на ЭЭГ может быть предложено хирургическое лечение: резекционная хирургия или имплантация стимулятора блуждающего нерва [20].
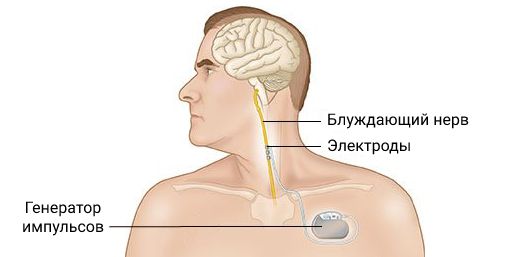
Имплантация стимулятора блуждающего нерва
Реабилитация
ЛФК, занятия с логопедами, дефектологами и психологами нужны только в тех случаях, когда есть соответствующие нарушения.
Прогноз. Профилактика
При синдроме Веста очень важно своевременное и адекватное лечение. В последние годы достигнут значительный прогресс в подборе методов терапии, но всё равно встречаются случаи, устойчивые к лечению.
Согласно исследованиям, от синдрома Веста погибает 22 % пациентов, 34 % — имеют психомоторные нарушения и 16 % детей развиваются нормально. У 55 % детей в дальнейшем развиваются другие виды эпилептических приступов [21].
Ещё в одном исследовании было показано, что без лечения, при позднем его начале или устойчивости к препаратам умственная отсталость развивается у 90 % детей. Синдром Веста также может трансформироваться в другие формы эпилепсии, чаще всего в фокальные или мультифокальные формы, а так же в синдром Леннокса — Гасто [16].
Профилактики синдрома Веста не существует. Исключением, вероятно, является туберозный склероз, при котором у большинства пациентов развиваются эпилептические спазмы. В таких случаях, несмотря на невысокий уровень доказательности, считается целесообразным для профилактики принимать Вигабатрин [1].
Список литературы
Российская лига по борьбе с эпилепсией. Эпилепсия: синдром Веста (эпилептические спазмы): клинические рекомендации. — М., 2018. — 72 с.
Jia J. L., Chen S., Sivarajah V. et al. Latitudinal differences on the global epidemiology of infantile spasms: systematic review and meta-analysis // Orphanet J Rare Dis. — 2018. — № 1. — Р. 216. ссылка
Wirrell E. C., Shellhaas R. A., Joshi C. et al. Pediatric Epilepsy Research Consortium. How should children with West syndrome be efficiently and accurately investigated? Results from the National Infantile Spasms Consortium // Epilepsia. — 2015. — № 4. — Р. 617–625. ссылка
Lux A. L. Latest American and European updates on infantile spasms // Curr Neurol Neurosci Rep. — 2013. — № 3. — Р. 334. ссылка
Munakata M., Togashi N., Sakamoto O. et al. Reduction in glutamine/glutamate levels in the cerebral cortex after adrenocorticotropic hormone therapy in patients with west syndrome // Tohoku J Exp Med. — 2014. — № 4. — Р. 277–283.ссылка
Frost J. D., Hrachovy R. A. Pathogenesis of infantile spasms: a model based on developmental desynchronization // J Clin Neurophysiol. — 2005. — № 1. — Р. 25–36. ссылка
Feng S., Ma S., Jia C., Su Y. et al. Sonic hedgehog is a regulator of extracellular glutamate levels and epilepsy // EMBO Rep. — 2016. — № 5. — Р. 682–694.ссылка
Dulac O. What is West syndrome? // Brain Dev. — 2001. — № 7. — Р. 447–452.ссылка
Kato M., Das S., Petras K. et al. Polyalanine expansion of ARX associated with cryptogenic West syndrome // Neurology. — 2003. — № 2. — Р. 267–276. ссылка
Masliah-Plachon J., Auvin S., Nectoux J. et al. Somatic mosaicism for a CDKL5 mutation as an epileptic encephalopathy in males // Am J Med Genet A. — 2010. — № 8. — Р. 2110–2111. ссылка
Paciorkowski A. R., Thio L. L., Dobyns W. B. Genetic and biologic classification of infantile spasms // Pediatr Neurol. — 2011. — № 6. — Р. 355–367. ссылка
Deprez L., Weckhuysen S., Holmgren P. et al. Clinical spectrum of early-onset epileptic encephalopathies associated with STXBP1 mutations // Neurology. — 2010. — № 13. — Р. 1159–1165. ссылка
Kato M., Yamagata T., Kubota M. et al. Clinical spectrum of early onset epileptic encephalopathies caused by KCNQ2 mutation // Epilepsia. — 2013. — № 7. — Р. 1282–1287.ссылка
Lemke J. R., Hendrickx R., Geider K. et al. GRIN2B mutations in West syndrome and intellectual disability with focal epilepsy // Ann Neurol. — 2014. — № 1. — Р. 147–154. ссылка
Yilmaz S., Tekgul H., Serdaroglu G. et al. Evaluation of ten prognostic factors affecting the outcome of West syndrome // Acta Neurol Belg. — 2016. — № 4. — Р. 519–527. ссылка
Nelson G. R. Management of infantile spasms // Transl Pediatr. — 2015. — № 4. — Р. 260–270.ссылка
Мухин К. Ю., Миронов М. Б. Эпилептические спазмы // Русский журнал детской неврологии. — 2014. — № 4. — С. 20–29.
Iype M., Saradakutty G., Mohammed Kunju P. A. et al. Infantile spasms: A prognostic evaluation // Ann Indian Acad Neurol. — 2016. — № 2. — Р. 228–235. ссылка
Go C. Y., Mackay M. T., Weiss S. K. et al. Evidence-based guideline update: medical treatment of infantile spasms. Report of the Guideline Development Subcommittee of the American Academy of Neurology and the Practice Committee of the Child NeurologySociety // Neurology. — 2012. — № 24. — Р. 1974–1980. ссылка
Song J. M., Hahn J., Kim S. H., Chang M. J. Efficacy of Treatments for Infantile Spasms: A Systematic Review // Clin Neuropharmacol. — 2017. — № 2. — Р. 63–84.ссылка
Wilmshurst J. M., Ibekwe R. C., O'Callaghan F. J. K. Epileptic spasms — 175 years on: Trying to teach an old dog new tricks // Seizure. — 2017. — Vol. 44. — Р. 81–86.ссылка

