Определение болезни. Причины заболевания
Синдром Криглера — Найяра (Crigler-Najjar Syndrome) — это генетическое заболевание, при котором в организме чрезмерно накапливается несвязанный, или непрямой, билирубин (токсичный продукт гибели эритроцитов). В результате кожа и слизистые окрашиваются в жёлтый цвет, повреждается печень и нервная система.
Впервые заболевание было описано в середине XX века двумя американскими педиатрами, в честь которых в дальнейшем и назвали этот синдром.
В зависимости от молекулярных особенностей и тяжести состояния выделяют два типа синдрома Криглера — Найяра: 1-й тип — с более тяжёлым течением, 2-й тип — с более лёгким.
При синдроме 1-го типа нужна трансплантация печени, иначе ребёнок может погибнуть. При 2-м типе продолжительность жизни не отличается от нормальной, так как симптомы лёгкие. Чаще встречается 2-й тип синдрома.
Заболевание достаточно редкое, точная распространённость неизвестна, но большинство исследователей полагает, что в мире примерно один человек из миллиона рождается с этим синдромом [1]. Болезнь с одинаковой частотой поражает как мальчиков, так и девочек.
Причиной развития синдрома Криглера — Найяра являются мутации гена UGT1A1 [2]. Заболевание обычно возникает в семьях, в которых оба родителя являются носителями таких мутаций.
Симптомы синдрома Криглера — Найяра
Самым первым симптомом синдрома Криглера — Найяра может стать длительная и выраженная неонатальная гипербилирубинемия — желтуха новорождённых [3].

Желтуха новорождённого
С рождения и на протяжении нескольких месяцев у таких детей наблюдается желтушность кожи, слизистых и склер глаз. В зависимости от типа заболевания и вида мутации уровень билирубина может сильно варьировать. Очень высокие значения (при синдроме Криглера — Найяра 1-го типа) могут стать причиной токсического повреждения головного мозга — билирубиновой энцефалопатии, которая изначально проявляется сонливостью, вялостью и снижением мышечного тонуса.
В лёгких случаях (при синдроме Криглера — Найяра 2-го типа) заболевание может протекать более скрытно, проявляясь лишь повышением уровня билирубина в крови и окрашиванием кожи и слизистых в жёлтый цвет.
Патогенез синдрома Криглера — Найяра
Наши красные клетки крови — эритроциты — постоянно обновляются: новые появляются, старые погибают. При их гибели образуется соединение, названное непрямым билирубином. В норме он обезвреживается специальным ферментом печени и выводится с желчью, придавая ей зеленовато-жёлтый цвет.
Этот фермент — УДФГТ1 — кодируется геном UGT1A1, расположенном на длинном плече 2-й хромосомы [1]. У людей с синдромом Криглера — Найяра есть мутация обеих копий этого гена — одна от матери, другая от отца. Такой тип наследования называется аутосомно-рецессивным; родители пациентов обычно являются носителями только одной мутации, которая никак себя не проявляет [1].
Описано множество различных мутаций в этом гене [4]. Для лучшего понимания их можно условно разделить на три группы:
- лёгкие — мутации в регуляторной части гена (промоторе), не меняющие строение фермента напрямую;
- средние — мутации в структурной части гена (экзонах), несколько меняющие строение фермента (приводят к замене аминокислот);
- тяжёлые — мутации в структурной части гена, приводящие к значительному укорочению фермента (приводят к появлению стоп-кодона, т. е. останавливают синтез фермента).
Если хотя бы одна из двух мутаций тяжёлая, то развивается синдром Криглера — Найяра 1-го типа. В таких случаях фермент УДФГТ1 имеет аномальное строение и быстро разрушается, поэтому полностью отсутствует в клетках печени. В результате в организме накапливается токсичный билирубин, который с током крови поступает во все ткани и органы [5]. К повреждению им особенно чувствительна центральная нервная система.
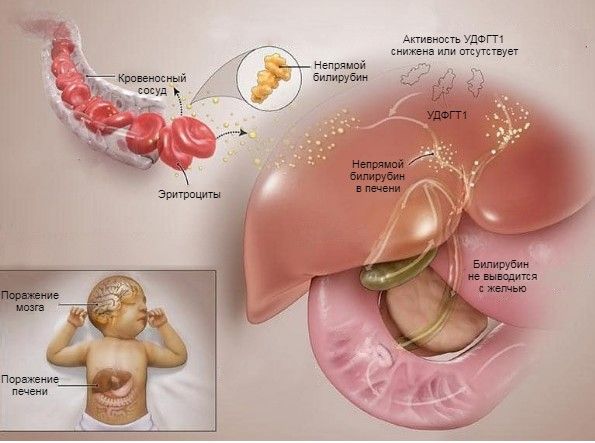
Патогенез синдрома Криглера — Найяра
Сочетание двух средних мутаций или комбинация средней и лёгкой является причиной синдрома Криглера — Найяра 2-го типа, который протекает менее тяжело. В таких случаях синтезируется неполноценный фермент УДФГТ1 — он не разрушается и способен выполнять свою функцию, хоть и с меньшей активностью (10–20 % от нормы) [6].
Около 10 % населения Земли имеют 2 лёгких мутации, что связано с развитием доброкачественной билирубинемии — синдрома Жильбера [7]. Это очень частое состояние, которое не имеет выраженных негативных последствий для человека. Однако у таких людей повышен риск рождения ребёнка с синдромом Криглера — Найяра.
Классификация и стадии развития синдрома Криглера — Найяра
Как говорилось выше, выделяют два типа синдрома, которые различаются типом мутаций, тяжестью и возрастом начала заболевания, а также прогнозом.
У новорождённых с синдромом Криглера — Найяра 1-го типа фермент, необходимый для обмена билирубина, отсутствует полностью. В связи с этим сразу после рождения у ребёнка выражено нарастает уровень свободного билирубина, что сопровождается резкой желтушностью кожи, увеличением печени и селезёнки. Когда уровень билирубина повышается достаточно высоко (предельные значения зависят от возраста ребёнка, зрелости гематоэнцефалического барьера, но обычно составляет более 300 мкмоль/л), он начинает проникать в ткани головного мозга, откладывается в них и повреждает их. Такое повреждение называется ядерной желтухой, или билирубиновой энцефалопатией [8].
При синдроме Криглера — Найяра 2-го типа фермент УДФГТ1 частично выполняет свою функцию в клетках печени. У новорождённых часто развивается физиологическая желтуха с более затяжным течением, чем у здоровых детей. Однако билирубин накапливается не настолько выражено, как при синдроме Криглера — Найяра 1-го типа, и обычно не проникает в центральную нервную систему. Симптомы возникают в разном возрасте — от раннего детского до подросткового — и включают в себя желтушность кожи, увеличение размеров печени и боли в животе. Иногда жалобы отсутствуют и повышение билирубина и других лабораторных маркеров повреждения печени выявляют случайно. В редких случаях без лечения или при тяжёлых сопутствующих заболеваниях может возникать билирубиновая энцефалопатия с неврологическими проявлениями [9].
Осложнения синдрома Криглера — Найяра
Наиболее грозными осложнениями синдрома Криглера — Найяра являются:
- билирубиновая энцефалопатия, которая сопровождается различными неврологическими нарушениями: вялостью, помутнением сознания, судорогами, нистагмом, повышением мышечного тонуса, отставанием в физическом и нервно-психическом развитии и другими симптомами;
- патология печени, которая проявляется увеличением живота, печени и изменением биохимических показателей [10].
Такие осложнения значительно чаще возникают при синдроме Криглера — Найяра 1-го типа, чем при 2-м типе.
Диагностика синдрома Криглера — Найяра
Чаще всего с синдромом Криглера — Найяра сталкиваются педиатры, неонатологи, гастроэнтерологи и неврологи. Чтобы окончательно подтвердить заболевание и определить риск повторения болезни в семье, потребуется консультация врача-генетика.
Заподозрить синдром Криглера — Найяра можно у ребёнка с сильно повышенным свободным билирубином в крови без признаков гемолитической болезни (бледности, анемии, снижения уровня эритроцитов и гемоглобин) или другого установленного заболевания печени. Учитывая наследственную природу синдрома, настороженность должны вызывать случаи необъяснимой желтухи у родственников и кровные связи родителей ребёнка. Также врач может обратить внимание на затяжное течение желтухи в период новорождённости пациента.
Во время осмотра обычно выявляют окрашивание кожи и слизистых в жёлтый цвет. В некоторых случаях может быть увеличена печень, а если развилась билирубиновая энцефалопатия, то появляются неврологические нарушения.
В биохимическом анализе крови будет значительно (более чем в 5 раз) повышен непрямой билирубин, при этом уровень эритроцитов будет в норме. На основании уровня билирубина можно отличить различные типы наследственного нарушения его обмена.
Уровень непрямого билирубина при различных состояниях [11]:
Напоминать синдром Криглера — Найяра также могут следующие заболевания:
- генетические: синдром Ротора, синдром Дубина — Джонсона;
- негенетические: резус-конфликт, гемолитическая анемия и синдром холестаза.
Чтобы различить эти заболевания, определяют резус-фактор и группу крови матери и ребёнка, проводят общий и биохимический анализ крови. При исключении негенетических причин выполняется генетическое тестирование для поиска мутаций гена UGT1A1, которое окончательно подтверждает диагноз.
Лечение синдрома Криглера — Найяра
Пока нет зарегистрированного лечения, которое было бы направлено непосредственно на причину заболевания — мутацию гена UGT1A1. Основной целью терапии является снижение уровня непрямого билирубина в крови и уменьшение риска развития неврологических осложнений.
Новорождённым детям с синдромом Криглера — Найяра (независимо от типа) назначается фототерапия — воздействие искусственным источником синего света на кожу, разрушающее избыточный билирубин [12].

Фототерапия
При 1-м типе лечение обычно проводится в стационаре, фототерапия может назначаться ежедневно и пожизненно — со временем ребёнок сможет проходить такое лечение дома. Фототерапия безопасна, но с возрастом она может стать менее эффективной, поскольку из-за утолщения кожи свету будет трудно проникнуть к молекулам билирубина.
Новорождённым со 2-м типом синдрома фототерапия тоже может потребоваться, как и детям без этого заболевания, т. е. тут всё зависит от уровня билирубина, а не от диагноза.
В тяжёлых случаях может применяться плазмаферез (искусственное очищение крови от избытка билирубина) и трансплантация печени [13].
Трансплантация печени является наиболее радикальным и эффективным методом лечения синдрома Криглера — Найяра 1-го типа. В донорской печени присутствует активный фермент УДФГТ1, который успешно связывает и выводит избыточный билирубин. В большинстве случаев трансплантацию проводят в возрасте от одного года [14]. Такая операция доступна в России, но сроки ожидания индивидуальны — зависят от того, когда найдут донора.
В настоящее время ведутся разработки генной терапии, которая предполагает замещение дефектного гена нормальным; недавние результаты оказались обнадёживающими [15].
Пациентам с 2-м типом синдрома может быть рекомендован приём Фенобарбитала во время обострения заболевания или пожизненно [16]. Этот препарат способен увеличивать синтез остаточного фермента УДФГТ1 и тем самым снижать уровень непрямого билирубина в крови. Фенобарбитал применяется только при 2-м типе синдрома. При 1-м типе не назначается, так как фермента совсем нет и эффекта не будет.
Пациентам с этим синдром рекомендуется избегать стрессов, обезвоживания, инфекций и приёма препаратов, способных спровоцировать увеличение уровня билирубина. Целесообразность назначения любого лекарства нужно обсуждать с лечащим врачом, который оценит соотношение пользы и риска.
Прогноз. Профилактика
Прогноз синдрома Криглера — Найяра зависит от типа заболевания:
- При 1-м типе, если не начать лечение, в большинстве случаев развивается тяжёлая билирубиновая энцефалопатия и стойкие неврологические нарушения на первом году жизни с летальным исходом в течение первых 2 лет. Но даже при лечении (фототерапии и приёме лекарства) прогноз сомнительный. В большинстве случаев требуется трансплантация печени. После такой операции многие пациенты живут 5–10 лет и дольше, однако спустя некоторое время симптомы могут вернуться [17]. Большие надежды возлагаются на генную терапию.
- При 2-м типе прогноз обычно относительно благоприятный: многие пациенты доживают до пожилого возраста, жалуясь лишь на желтушность кожи.
Синдром Криглера — Найяра не создаёт риска для женщины во время беременности. Плод устойчив к повышенному материнскому непрямому билирубину, но новорождённому может потребоваться терапия.
Семьи с детьми или другими родственниками с синдромом Криглера — Найяра могут обратиться к врачу-генетику, чтобы понимать риски повторения заболевания и провести профилактику. Обычно супругам рекомендуется генетическое тестирование: если оба являются носителями мутаций, им могут быть предложены вспомогательные репродуктивные технологии с предимплантационным генетическим тестированием — поиском мутаций у эмбрионов для выбора здорового. Если беременность уже наступила, то женщине могут рекомендовать инвазивную диагностику (биопсию ворсин хориона или амниоцентез) для поиска мутаций в гене UGT1A1 у плода, выявления заболевания и определения его типа [18].
Инвазивные методы сопряжены с небольшими рисками осложнений беременности (менее 1 %), однако диагностическая польза выше.
Список литературы
Ebrahimi A., Rahim F. Crigler-Najjar Syndrome: Current Perspectives and the Application of Clinical Genetics // Endocr Metab Immune Disord Drug Targets. — 2018. — № 3. — Р. 201–211.ссылка
База генетических данных Online Mendelian Inheritance in Man. Ген UGT1A1. [Электронный ресурс]. Дата обращения: 01.02.2024.
Liaqat A., Shahid A., Attiq H. et al. Crigler-Najjar Syndrome Type II Diagnosed in a Patient with Jaundice Since Birth // J Coll Physicians Surg Pak. — 2018. — № 10. — Р. 806–808. ссылка
Abdellaoui N., Abdelmoula B., Abdelhedi R. et al. Novel combined UGT1A1 mutations in Crigler Najjar Syndrome type I // J Clin Lab Anal. — 2022. — № 6.ссылка
Sneitz N., Bakker C. T., de Knegt R. J. et al. Crigler-Najjar syndrome in The Netherlands: identification of four novel UGT1A1 alleles, genotype-phenotype correlation, and functional analysis of 10 missense mutants // Hum Mutat. — 2010. — № 1. — Р. 52–59. ссылка
Seppen J., Bosma P. J., Goldhoorn B. G. et al. Discrimination between Crigler-Najjar type I and II by expression of mutant bilirubin uridine diphosphate-glucuronosyltransferase // J Clin Invest. — 1994. — № 6. — Р. 2385–2391. ссылка
Vítek L., Tiribelli C. Gilbert's syndrome revisited // J Hepatol. — 2023. — № 4. — Р. 1049–1055. ссылка
Qian S., Kumar P., Testai F. D. Bilirubin Encephalopathy // Curr Neurol Neurosci Rep. — 2022. — № 7. — Р. 343–353.ссылка
Bai J., Li L., Liu H. et al. UGT1A1-related Bilirubin Encephalopathy/Kernicterus in Adults // J Clin Transl Hepatol. — 2021. — № 2. — Р. 180–186. ссылка
Mitchell E., Ranganathan S., McKiernan P. et al. Hepatic Parenchymal Injury in Crigler-Najjar Type I // J Pediatr Gastroenterol Nutr. — 2018. — № 4. — Р. 588–594. ссылка
Wagner K. H., Shiels R. G., Lang C. A. et al. Diagnostic criteria and contributors to Gilbert's syndrome // Crit Rev Clin Lab Sci. — 2018. — № 2. — Р. 129–139. ссылка
Ito T., Katagiri C., Ikeno S. et al. Phenobarbital following phototherapy for Crigler-Najjar syndrome type II with good fetal outcome: a case report // J Obstet Gynaecol Res. — 2001. — № 1. — Р. 33–35. ссылка
Schröder H., Junge N., Herden U. et al. Outcome of liver transplantation and prevalence of liver fibrosis in Crigler-Najjar syndrome // Clin Transplant. — 2021. — № 4. ссылка
Elisofon S. A., Magee J. C., Ng V. L. et al. Society of pediatric liver transplantation: Current registry status 2011-2018 // Pediatr Transplant. — 2020. — № 1. ссылка
D'Antiga L., Beuers U., Ronzitti G. et al. Gene Therapy in Patients with the Crigler-Najjar Syndrome // N Engl J Med. — 2023. — № 7. — Р. 620–631. ссылка
Rubio Gómez I., López González M. F., Ibáñez Alcalde M. M., Cañabate Reche F. Fenobarbital en el síndrome de Crigler-Najjar tipo 1: una opción terapéutica [Phenobarbital in Crigler-Najjar syndrome type 1: A therapeutic option] // An Pediatr (Barc). — 2016. — № 2. — Р. 115–116. ссылка
Dhawan A., Lawlor M. W., Mazariegos G. V. et al. Disease burden of Crigler-Najjar syndrome: Systematic review and future perspectives // J Gastroenterol Hepatol. — 2020. — № 4. — Р. 530–543. ссылка
Moghrabi N., Clarke D. J., Burchell B., Boxer M. Cosegregation of intragenic markers with a novel mutation that causes Crigler-Najjar syndrome type I: implication in carrier detection and prenatal diagnosis // Am J Hum Genet. — 1993. — № 3. — Р. 722–729. ссылка

