Определение болезни. Причины заболевания
Перинатальная энцефалопатия (перинатальное поражение центральной нервной системы) — это заболевание, которое характеризуется повреждением нервной системы ребёнка в перинатальный период.
Перинатальный период охватывает время беременности (начиная с 22 недели внутриутробного развития), время родов и короткий промежуток времени после рождения (7 дней после родов) [2][11].
Перинатальное поражение центральной нервной системы
Перинатальная энцефалопатия (ПЭП) и перинатальное поражение ЦНС — это равнозначные термины, однако детские неврологи чаще применяют второй вариант при постановке диагноза.
По данным российских авторов, частота установки диагноза ПЭП у детей до года достигает 70 %. По данным зарубежных авторов, частота гипоксических поражений у доношенных младенцев составляет 33 %, а у недоношенных 70 % [21]. Данное расхождение объясняется отсутствием единой терминологии. Распространённый миф о том, что в МКБ-10 (международной классификации болезней) нет такого диагноза, как перинатальная энцефалопатия, не совсем точен.
В РФ принято объединять всевозможные варианты поражения нервной системы под одним общим диагнозом – "перинатальная энцефалопатия", а в международной классификации, наоборот, максимально уточнять его название и код.
То есть российскому обобщённому диагнозу "перинатальная энцефалопатия" в МКБ-10 может соответствовать несколько уточнённых диагнозов, например:
- G93.2 — Доброкачественная внутричерепная гипертензия (гипертензионно-гидроцефальный синдром).
- Р11.5 — Родовая травма спинного мозга.
- G82.3 — Вялая тетраплегия (низкий тонус мышц верхних и нижних конечностей).
- G82.4 — Спастическая тетраплегия (высокий тонус мышц верхних и нижних конечностей).
- G90.9 — Расстройство вегетативной нервной системы неуточнённое (вегето-висцеральный синдром).
- P57.9 — Ядерная желтуха неуточнённая.
- Р 96.8 — Другие уточнённые нарушения, возникшие в перинатальном периоде.
Основные факторы, приводящие к повреждению нервной системы во время беременности:
- Хроническая фетоплацентарная недостаточность (нехватка кислорода и питательных веществ для развития плода в связи с патологией плаценты: преждевременное старение плаценты, кальцинаты (отложения кальция в виде маленьких частичек), частичная отслойка плаценты с формированием гематомы и пр.).
- Хронические соматические заболевания и гормональные нарушения в организме матери (гипертоническая болезнь, хроническая почечная недостаточность, сахарный диабет, гипотиреоз и др.).
- Внутриутробное инфицирование плода (токсоплазмоз, краснуха, герпетическая, цитомегаловирусная инфекция и др.).
- Хроническая интоксикация (употребление наркотических веществ, систематическое употребление алкоголя и других сильнодействующих и токсических препаратов) [1][8][10][13].
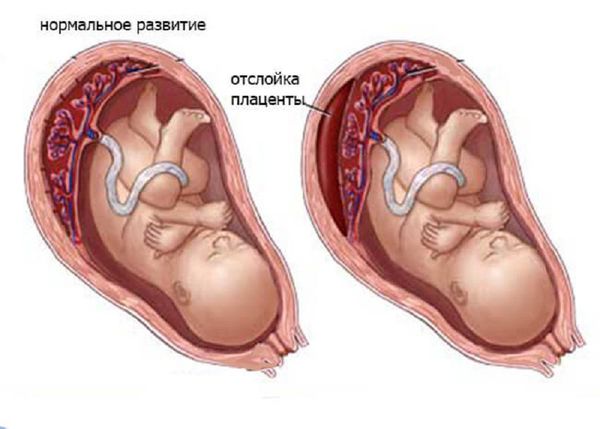
Отслойка плаценты
Основные факторы, приводящие к повреждению нервной системы в родах:
- Клинически узкий таз — это состояние, когда размеры отверстий таза (родовых путей) оказываются меньше, чем диаметр головки плода и плечиков (причина: узкий таз у матери, крупный плод, неправильное положение плода, неправильное вставление головки плода в малый таз).
- Нарушение родового акта: стремительные роды, либо напротив — слабость родовой деятельности. При стремительных родах чаще отмечаются повреждения шейного отдела позвоночника. При этом может быть травмирован спинной мозг, расположенный в спинномозговом канале позвоночного столба, или нервные корешки, иннервирующие (снабжающие нервными волокнами) мышцы шеи. В этом случае ребёнок в дальнейшем может плохо удерживать голову. При слабости родовой деятельности акушеры часто вынуждены оказывать акушерские пособия — проводить дополнительные манипуляции для срочного извлечения младенца (наложение акушерских щипцов, вакуум-экстракции и др.) в связи с начавшейся гипоксией (кислородным голоданием ) либо даже асфиксией (нарушением дыхания) плода.
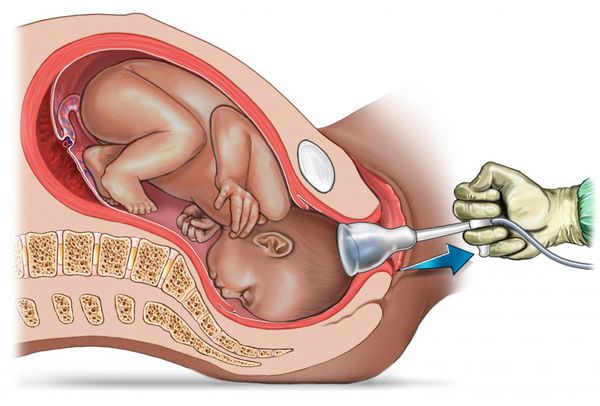
Вакуум-экстракция
- Недоношенность. Мышечный корсет позвоночника не готов к родам, он не фиксирует позвонки, избыточная нагрузка на костные структуры позвоночного столба во время родового акта может дополнительно приводить к травматизации шейного отдела позвоночника.
- Экстренное кесарево сечение. Проводится при двух- или трёхкратном обвитии пуповиной, слабости родовой деятельности, длительном безводном периоде (более 12 часов), отслойке плаценты, преэклампсии — опасном для жизни матери и плода осложнении второй половины беременности, которое сопровождается резким повышением артериального давления, повышенным содержанием белка в моче, судорожным приступом с остановкой дыхания. При этом ребёнок испытывает на себе действие сразу нескольких повреждающих факторов, а также переживает баротравму из-за резкого не физиологичного изменения давления (внутри полости матки в плодном пузыре давление существенно выше чем снаружи). При баротравме поражаются различные органы младенца: желудочно-кишечный тракт, уши, лёгкие и др.
Кесарево сечение
- Асфиксия (нарушение дыхания плода) за счёт двойного тугого обвития пуповиной, аспирации (вдыхания) околоплодных вод [2][8][20].
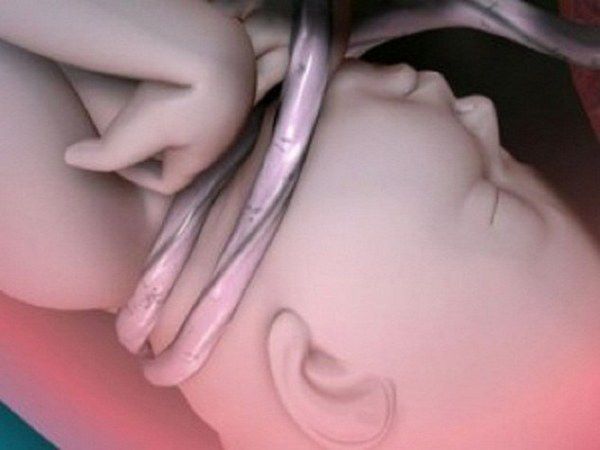
Двойное обвитие пуповиной
Основные факторы, приводящие к повреждению головного мозга после родов:
- Инфекции: менингит, менингоэнцефалит чаще всего являются продолжением инфекционного процесса, начавшегося внутриутробно. В таком случае инфекция проникает в организм младенца через плаценту из организма матери или из околоплодных вод.
- Гидроцефалия (избыточное скопление цереброспинальной жидкости в полости черепа) и внутрижелудочковые кровоизлияния характерны для недоношенных детей.
- Повышение уровня билирубина (желчного пигмента) в связи с резус-конфликтом или затяжной желтухой новорождённых (чаще отмечается у недоношенных детей) может приводить к проникновению билирубина в головной мозг [10][13]. После рождения ребёнка эритроциты в его крови разрушаются и образуются новые — это нормальный физиологический процесс. При этом пигмент гемоглобин, входящий в состав эритроцитов и переносящий на себе кислород, разрушается и превращается в билирубин, который должен снизить активность в печени. Если ребёнок родился недоношенным или у него есть временная незрелость печёночных ферментов, тогда билирубин не успевает преобразоваться и может накопиться в тканях организма, именно билирубин придает коже жёлтую окраску. Сама по себе желтуха не опасна. Но попадание билирубина в головной мозг и накопление его в подкорковых структурах без своевременного лечения может приводить к развитию гиперкинетической формы ДЦП.
Симптомы перинатальной энцефалопатии
Уже при рождении при наличии тяжёлой родовой травмы с внутричерепным или внутрижелудочковым кровоизлиянием, асфиксией в родах и т. д. у детей отмечаются такие проявления, как угнетение или возбуждение ЦНС, внутричерепная гипертензия (повышенное давление), судороги и даже кома. В таком случае дети экстренно госпитализируются в отделение неонатологии, где получают интенсивное лечение под постоянным наблюдением врачей с внутривенным введением лекарственных препаратов. При необходимости детей временно подключают к аппарату ИВЛ (искусственной вентиляции лёгких).
Большинство детей с нетяжёлым поражением ЦНС выписывают из роддома домой, и клинические проявления перинатальной энцефалопатии у них появляются позже [8][11].
У детей до года с перинатальной энцефалопатией клинические проявления делят на несколько групп.
Гипертензионно-гидроцефальный синдром:
- Повышенная возбудимость нервной системы в виде беспокойства, беспричинного плача, тремора подбородка, выраженного нарушения сна (ребёнок спит только на руках при укачивании).
- Положительный симптом Грефе (между верхним веком и радужкой видна тонкая белая полоска склеры) также отмечается экзофтальм — широко раскрытые “удивлённые” глаза.

Симптом Грефе
- Расширение вен в височной области.
- Выступающие лобные бугры.
- Заведение головы назад в положении лежа на боку.
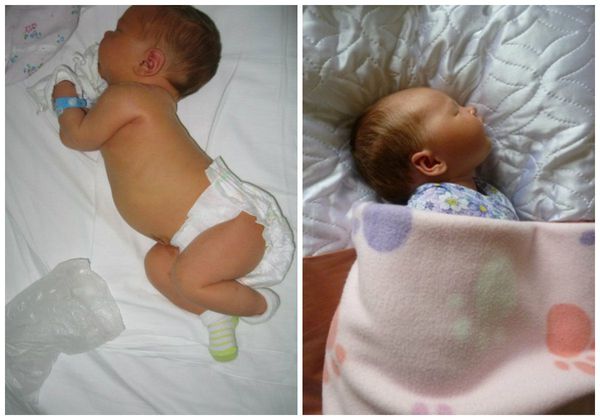
Заведение головы назад в положении лежа на боку
- Выбухающий и напряжённый родничок.
- Быстрый рост головы с увеличением окружности по отношению к норме.
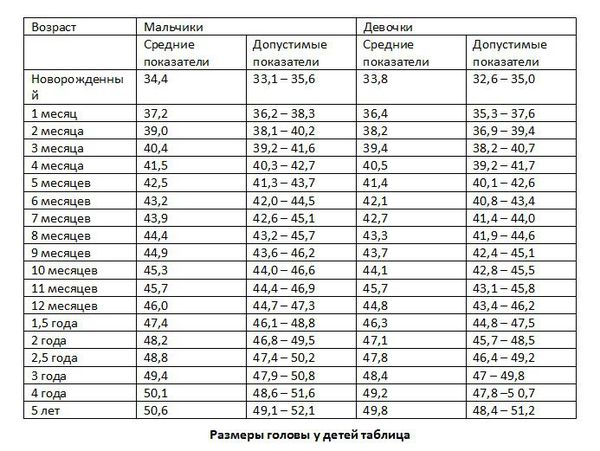
Нормы окружности головы
Вегето-висцеральный синдром:
- Обильные срыгивания либо рвота.
- Мраморная окраска кожных покровов.
- Нарушение пищеварения со склонностью к запорам либо диарее.
- Нарушение терморегуляции в виде повышения температуры до субфебрильных значений (до 37,5 °C) без признаков воспалительного процесса [17].
Синдром двигательных нарушений:
- Нарушение мышечного тонуса.
- Нарушение рефлекторной деятельнсти.
- Нарушение спонтанной двигательной активности, которая может приводить к задержке психомоторного развития [8].
Мышечный тонус при этом может быть повышен либо снижен. При повышении тонуса мышц в руках преобладает тонус в сгибателях (ребёнок держит ручки в кулачках), в ногах преобладает тонус в икроножных мышцах и приводящей группе мышц бедра (при попытке поставить на поверхность ребёнок поджимает пальцы стоп, опора на носочки с перекрёстом).
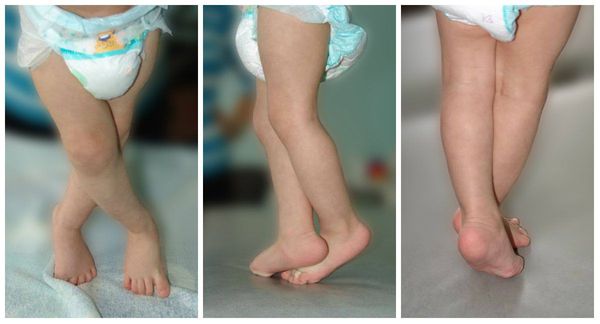
Опора на носочки с перекрёстом
В некоторых случаях наоборот отмечается снижение мышечного тонуса, ребёнок не удерживает голову, не опирается на ноги, ослаблен мышечный корсет спины (не сидит или сидит с "круглой" спиной) [11].
Также у многих детей с перинатальным поражением ЦНС отмечается задержка психомоторного развития. В связи с чем детский невролог должен чётко знать календарь психомоторного развития у детей до года. При нормальном психомоторном развитии дети начинают:
- удерживать голову в возрасте 2 месяцев;
- приподниматься на руках в положении лежа в возрасте 3 месяцев;
- переворачиваться в 4 месяца;
- сидеть самостоятельно в 6 месяцев;
- самостоятельно садиться в 7 месяцев;
- ползать в 8 месяцев;
- вставать у опоры в 10 месяцев;
- самостоятельно ходить в 12 месяцев.
Существуют индивидуальные особенности развития, небольшие отклонения в развитии могут проходить самостоятельно, но отставание в психомоторном развитии доношенного ребёнка на 2 месяца и более требует осмотра детского невролога для решения вопроса: нуждается ли ребёнок в лечении и назначении комплексной реабилитации.
Не стоит заниматься самолечением, обследование и лечение ребёнку должен назначить детский невролог.
Патогенез перинатальной энцефалопатии
При неблагополучном течении беременности и родов универсальным патогенетическим фактором, повреждающим головной мозг, является гипоксия — это недостаточное поступление кислорода к клеткам головного мозга.
В результате кислородного голодания происходят нарушения на микроциркуляторном и метаболическом уровне [1][8][11]. В маленьких сосудах, в которых происходит обмен кислорода на углекислый газ, этот процесс нарушается, и ткани мозга лишаются жизненно необходимого им кислорода.
Существует два основных варианта повреждения головного мозга:
- Геморрагический инфаркт — гибель нервных клеток в результате кровоизлияния.
- Развитие ишемии (снижения кровотока) с последующей лейкомаляцией (гибелью) вещества мозга. При гибели большого числа нейронов (область лейкомаляции) на их месте в дальнейшем может сформироваться киста, в этом случае образовавшееся пустое пространство заполняет жидкость, омывающая головной мозг (ликвор).
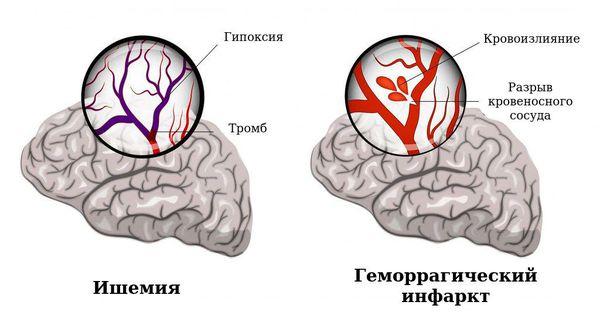
Геморрагический инфаркт и ишемия
Поражение нервной системы при внутриутробных инфекциях сопровождается вовлечением в воспалительный процесс тканей головного мозга и его оболочек (энцефалит, менингит), повышением внутричерепного давления и присоединением судорог.
Гораздо реже встречается травматический вариант повреждения — родовая травма. При родовых травмах основным патогенетическим фактором является механическое повреждение тканей головного и спинного мозга, разрыв сосудов с формированием внутричерепных гематом [2][10].
Возможен также механический перелом ключицы, с повреждением нервного сплетения, расположенного вблизи, возможно механическое повреждение лицевого нерва с формированием в дальнейшем пареза (ослабления) лицевого нерва. При тяжёлых родах возможно формирование ротационного подвывиха шейных позвонков.
Однако восстановительные способности нервной системы ребёнка очень высоки. Близлежащие неповреждённые нейроны могут взять на себя функцию погибших клеток за счёт образования дополнительных отростков и новых межнейронных связей [11].
То есть даже при выраженных повреждениях головного мозга в дальнейшем возможно частичное или полное восстановление двигательных и речевых функций при своевременном начале комплексной реабилитации [3].
Классификация и стадии развития перинатальной энцефалопатии
Перинатальные поражения ЦНС в зависимости от основного повреждающего фактора:
- гипоксические;
- травматические;
- токсико-метаболические;
- инфекционные.
Из указанных факторов ведущее место занимает внутриутробная и интранатальная гипоксия (недостаток кислорода во время беременности и родов). Однако у многих детей перинатальная патология смешанная, например гипоксически-травматическая [11].
Длительность острого периода:
- у доношенных младенцев — от момента рождения до 7 дней;
- у недоношенных младенцев — до 28 дней.
Восстановительный период длится от месяца до года, у недоношенных детей этот период удлиняется до 2 лет.
Осложнения перинатальной энцефалопатии
В случае тяжёлого поражения нервной системы и несвоевременного начала комплексного лечения впоследствии возможно формирование серьёзных нарушений:
- Симптоматическая эпилепсия — патология, которая характеризуется наличием симптомокомплекса эпилепсии (судорожных приступов). В отличие от эпилепсии является не врождённой, а приобретённой патологией.
- Гидроцефалия, или водянка головного мозга, — скопление спинномозговой жидкости (ликвора) в полости черепа.
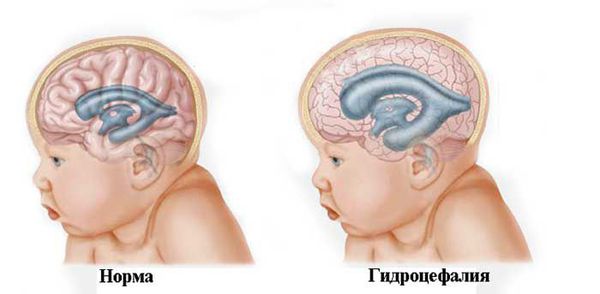
Гидроцефалия
Диагностика перинатальной энцефалопатии
В тех случаях, когда неврологические нарушения были ярко выражены изначально, диагноз перинатальной энцефалопатии устанавливается непосредственно в роддоме и ребёнок своевременно направляется в отделение неонатологии для интенсивной терапии.
Однако в целом ряде случаев ребёнок, получивший нетяжёлую родовую травму, выписывается домой и попадает под наблюдение невролога не в острый период заболевания, а в период уже формирующихся проявлений и последствий поражения нервной системы [1][8].
В таком случае диагноз ставится на основании:
- Анамнеза заболевания (осложнённого течения беременности, наличия родовой травмы, недоношенности, экстренного кесарева сечения, осложнений послеродового периода и пр.).
- Опроса родителей о состоянии и поведении ребёнка в домашних условиях (есть ли срыгивание, беспокойство, нарушение сна и пр.).
- Осмотра ребёнка на наличие у него клинических проявлений гипертензионно-гидроцефльного синдрома, нарушения мышечного тонуса и признаков задержки психомоторного развития.
Далее невролог назначает ребёнку обследование:
УЗИ головного мозга (НСГ — нейросонография) c доплерографией сосудов головного мозга и осмотр глазного дна окулистом [12].
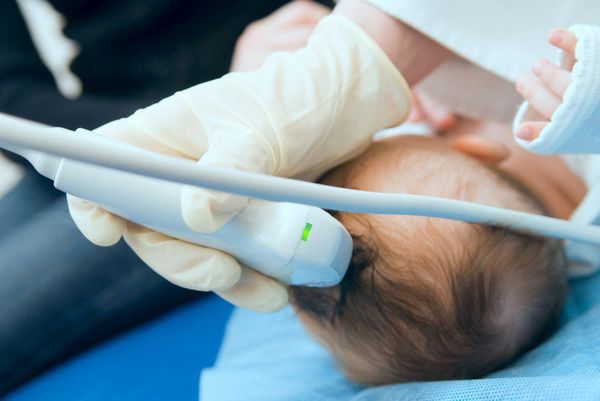
УЗИ головного мозга
На нейросонографии (НСГ), которую также называют УЗИ головного мозга, характерны следующие изменения: расширение желудочковой системы головного мозга либо расширение ликворных пространств на поверхности головного мозга, в том числе расширение межполушарной щели. Могут также отмечаться единичные кисты и кальцинаты в сосудистых сплетениях боковых желудочков, единичные мелкие кисты в перивентрикулярной области, которые имеют тенденцию к рассасыванию в течении нескольких месяцев [2][8][12].
При осмотре глазного дна отмечается ангиопатия сосудов глазного дна: сужение артерий, расширение и патологическая извитость вен. Однако провести осмотр глазного дна у маленького ребёнка не всегда удаётся, так как он не может зафиксировать взор в нужную для осмотра точку.
Так как магнитно-резонансную томографию (МРТ) головного мозга детям проводят только под наркозом, то данное исследование целесообразно только в тех случаях, когда невролог увидел у ребёнка признаки закрытой декомпенсированной гидроцефалии: быстрый рост головы с расхождением швов черепа, симптом "заходящего солнца" (это состояние, когда глаза ребёнка как будто начинают закатываться за нижнее веко и видно только верхнюю часть радужки и зрачка), вялость и адинамия (бессилие), судороги. В таком случае невролог также должен направить ребёнка на консультацию к нейрохирургу для решения вопроса о необходимости шунтирующей операции [16].
Лечение перинатальной энцефалопатии
Лечение перинатальной патологии в острый период проводится в отделении неонатологии.
Оперативное лечение может понадобиться при наличии у ребёнка большой гематомы внутри полости черепа — её удаление возможно только хирургическим путём.
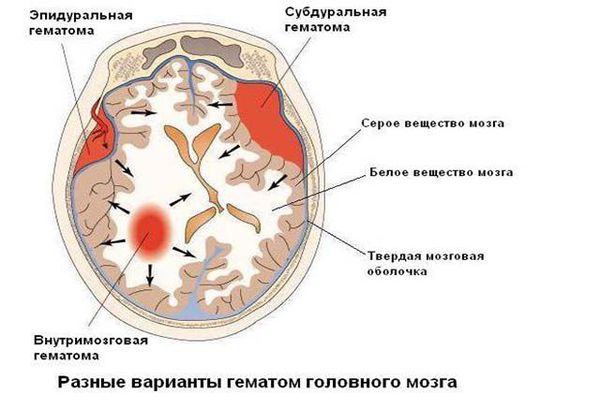
Гематомы головного мозга
При нарастающей закрытой гидроцефалии, чтобы избежать атрофии головного мозга от сдавления его жидкостью, детям проводят шунтирующую операцию — устанавливают шунт (пластиковую трубочку, по которой лишняя жидкость из полости черепа отводится в брюшную полость и там всасывается).
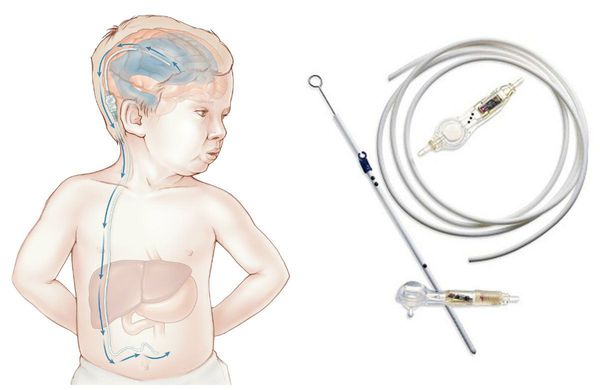
Шунтирование головного мозга
Однако большинство родителей сталкивается с необходимостью лечения ребёнка с перинатальной энцефалопатией в восстановительный период до 1 года в связи с нарушением мышечного тонуса, задержкой развития, гипертензионно-гидроцефальным синдромом и прочими проявлениями.
Наибольшего эффекта можно добиться с помощью комплексного лечебного подхода.
Лечебный медицинский массаж — проводится для нормализации мышечного тонуса и улучшения трофических процессов в тканях. Должен выполняться только массажистом, имеющим медицинское образование и опыт работы с детьми с перинатальным поражением головного мозга. Процедура проводится в детских поликлиниках и центрах реабилитации [3][5][7].
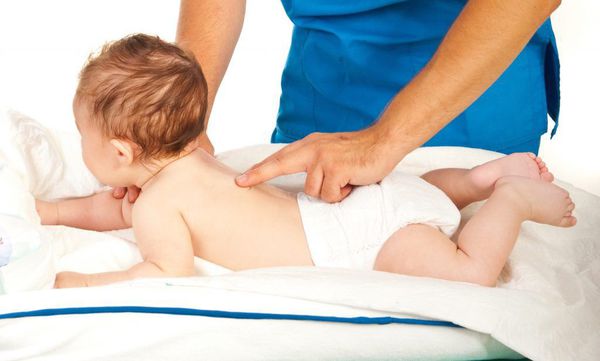
Лечебный медицинский массаж
ЛФК — лечебная физкультура. Может включать различные виды:
- Войта-терапию;
- Бобат-терпию;
- лечебную гимнастику на мячах;
- механотерапию (занятия ЛФК на тренажере);
- занятия с инструктором в плавательном бассейне.
ЛФК должен проводить только инструктор, имеющий специальное образование [6][7][18].

ЛФК
Микротоковая рефлексотерапия (МТРТ) — новая медицинская технология, разрешённая Минздравом РФ и рекомендованная для лечения детей с органическим поражением головного мозга, с задержками развития двигательного, речевого, психического развития и ДЦП. Лечение проводится в амбулаторном режиме в реабилитационных центрах в различных регионах РФ.
Лечебное воздействие физиологичное и безболезненное, оказывается токами микроамперного диапазона на нейрорефлекторные зоны на различных участках кожного покрова. Микротоки в 10 раз меньшие, чем при стандартной физиотерапии. Лечение проводится по индивидуальной схеме с учётом всех имеющихся у ребёнка проявлений перинатальной энцефалопатии.
В процессе лечения восстанавливается нормальная рефлекторная деятельность головного мозга, нормализуется мышечный тонус: спастичные (напряжённые) мышцы — расслабляются, гипотоничные (ослабленные) — стимулируются. МТРТ стабилизирует тонус сосудов головного мозга, что позволяет скомпенсировать внутричерепное давление.
Метод способствует приобретению новых двигательных навыков за счёт восстановления активности нейронов различных зон коры головного мозга и мозжечка, пострадавших от гипоксии и гидроцефалии [4][6][9][14][15].
Лекарственные препараты ноотропной группы ("Кортексин", "Пантогам", "Цераксон" и др.) должны назначаться только детским неврологом строго по показаниям, т. е. при наличии у ребёнка задержки психомоторного развития и отсутствии противопоказаний [11][16].
Мочегонные препараты целесообразно использовать только при повышении внутричерепного давления (расширение ликворных пространств на НСГ, наличие клинических проявлений гипертензионно-гидроцефального синдрома).
Детские неврологи, как правило, назначают мочегонный препарат "Диакарб", который также оказывает дополнительное воздействие на сосудистые сплетения головного мозга — уменьшает избыточное образование ликвора и снижает внутричерепное давление. Однако он должен применяться только в сочетании с "Аспаркамом", так как применение этого диуретика приводит к потере такого микроэлемента как калий, "Аспаркам" восполняет его потерю [16]. В лёгких случаях в младенческом возрасте целесообразно использовать щадящие фито-препараты: фенхелевый чай, укропная вода, разрешённые к применению в детском возрасте.
Прогноз. Профилактика
При своевременном и комплексном лечении у детей в большинстве случаев возможно полное восстановление двигательных и психических функций, нормализация сна и стабилизация внутричерепного давления с купированием всех имеющихся проявлений, в том числе нормализация УЗИ картины головного мозга [3][8].
При тяжёлых поражениях нервной системы, глубокой недоношенности и отсутствии своевременного комплексного лечения возможно формирование детского церебрального паралича, задержка психоречевого развития, симптоматическая эпилепсия [19].
В качестве профилактики необходимо минимизировать факторы риска при беременности и родоразрешении. Важнейшей задачей является предупреждение внутриутробной гипоксии. Для этого важно провести адекватную терапию имеющихся хронических заболеваний и своевременную коррекцию течения осложнённой беременности.
Список литературы
Барашев, Ю.И. Перинатальная неврология / Ю.И. Барашев. — М.: Триада Х, 2011. — 672 с.
Барашнев Ю.И. Гипоксически-ишемическая энцефалопатия новорожденных: вклад факторов, патогенетическая характеристика и прогноз // Рос. вестник перинатологии и педиатрии. — 1996. — № 2. — С. 29-35.
Бомбардирова, Е.П. Комплексная реабилитация недоношенных детей с перинатальными поражениями в стационаре второго этапа выхаживания / Е.П. Бомбардирова, Т.Ю. Моисеева, H.A. Морозова // Педиатрия. — 2001. — № 3. — С. 96-99.
Гаврилова Т.А., Гаврилов А.П., Левин А.В. Микротоковая рефлексотерапия в детской неврологической практике // Учебно-методическое пособие для врачей. — Самара, 2019. — 47 с.
Гореликова, Е.А. Оценка эффективности немедикаментозной реабилитации детей с перинатальными поражениями центральной нервной системы / Е.А. Гореликова, М.А. Корнюшин // Педиатрия. — 2002. — № 1. — С. 40-44.
Епифанов, В.А. Лечебная физкультура как метод восстановительной терапии при заболеваниях и повреждениях нервной системы / В.А. Епифанов // Вопр. курортологии, физитерапии и лечебной физической культуры. — 2003. — № 1. — С. 18-21.
Клочкова, Е.В. Развитие физической терапии в России / Е.В. Клочкова, С. Бистон, М.Д. Дидур // ЛФК и массаж. — 2003. — № 5 (8). — С. 28-30.
Лютая З.А., Кусельман А.И., Чубарова С.П. Перинатальные поражения центральной нервной системы у новорожденных: учебное пособие. — Ульяновск, 2016. — 99 с.
Микротоковая рефлексотерапия в восстановительном лечении пациентов с резидуально-органическим поражением головного мозга и дестким церебральным параличом / Уханова Т.А., Крюков Н.Н., Левин А.В., Гаврилов А.П. // Медицинская технология ФС № 2010/031 от 24 февраля 2010.
Пальчик А.Б. Гипоксически-ишемическая энцефалопатия новорожденных / А. Б. Пальчик, Н. П. Шабалов. — СПб.: Питер, 2007. — 220 с.
Семенова К.А. Восстановительное лечение детей с перинатальным поражением центральной нервной системы и детским церебральным параличом / К.А. Семенова — М.: Закон и порядок, 2007. — 612 с.
Сидорова, И.С. Ультразвуковая диагностика перинатальных повреждений ЦНС у плода и новорожденных / И.С. Сидорова, Н.П. Аенис, Н.О. Макаров // Рос. вестн. перинатологии и педиатрии. — 1995. — № 3. — С. 15-18.
Тютюнин, В.JI. Перинатальные аспекты цитомегаловируснойинфекции / B.JI. Тютюнин, Н.В. Орджоникидзе, H.A. Зырянова // Акушерство и гинекология. — 2002. — №1. — С. 9-11.
Уханова Т.А., Аслямова Э.Б. Реабилитация детей с последствиями перинатального поражения ЦНС с использованием метода микротоковой рефлексотерапи // Материалы Республиканской научно-практической конференции: «Репродуктивное здоровье — здоровье будущего поколения». — Ижевск, 2012. — С.1-6.
Уханова Т.А., Горбунов Ф.Е. Микротоковая рефлексотерапия в восстановительном лечении больных с диплегической формой детского церебрального паралича // Вопросы курортологии, физиотерапии и лечебной физической культуры. — 2011. — № 5. — С. 3-6.
Фармакотерапия, диагностика и реабилитация в неврологии и нейрохирургии / под ред. М.Г. Дралюка, В.А. Руднева // Человек и лекарство: матер. I Сиб. конгр. — Красноярск, 2003. — 210 с.
Чалабян Ж.А. Вегетативные нарушения у детей в позднем резидуальном периоде перинатальной энцефалопатии / Ж.А. Чалабян // Педиатрия. — 1987. — № 12. — С. 36-39.
Черненко А.Г. Лечебная физкультура и медико-социальная реабилитация / А.Г. Черненко // Реабилитационная помощь населению в Российской Федерации: тез. докл. — М., 2003. — С. 276-277.
Якунин, Ю.А. Прогностические критерии гипоксических поражений ЦНС у детей / Ю.А. Якунин, B.C. Перминов // Рос. вестн. перинатологии и педиатрии. — 1993. — № 2. — С. 20-25.
Fenichel G.M. Clinical pediatric neurology: a signs and symptoms approach / G.M. Fenichel. — Philadelphia: Elsevier, Saunders, 2005. — 414 p.
Федеральные клинические рекомендации по оказанию медицинской помощидетям с последствиями перинатального поражения центральной нервнойсистемы с атонически-астатическим синдромом / Союз педиатров России. — 2013.

