Определение болезни. Причины заболевания
Разрыв промежности при родах (Perineal rupture during childbirth) — это нарушение целостности мягких тканей родового канала, которое возникает во время рождения ребёнка. Такая травма является одним из самых распространённых видов повреждений, связанных с акушерскими манипуляциями.
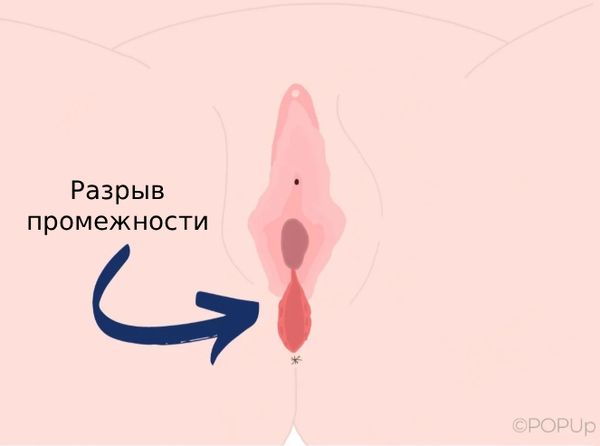
Разрыв промежности
Распространённость разрыва промежности
Ведущий специалист по медицине тазового дна Французского исследовательского университета в Лилле К. Рубод подчёркивает, что несмотря на все усилия по улучшению ведения естественных родов, разрывы промежности встречаются так же часто — почти у трети рожениц [1].
В разных регионах мира частота разрывов 1–2-й степени варьируется от 18 до 78 % [1]. В России — от 10 до 12 %. Частота разрывов 3–4-й степени за последние 15 лет также остаётся высокой: они происходят примерно у двух из 1000 рожениц, хотя есть данные, что количество таких травм постепенно снижается [2].
В статистке разрыва промежности анальный сфинктер повреждается у 11 % женщин, мышца, поднимающая задний проход (m. levator ani), — у 13–36 % рожениц [3]. В некоторых случаях часть этой мышцы отрывается от нижней ветви лобковой кости. Риск такого повреждения повышается, если плод достают с помощью инструментов, поэтому после рождения ребёнка важно тщательно проверить состояние тазового дна женщины.
Доказано, что эпизиотомия и перинеотомия — хирургическое рассечение промежности для расширения родовых путей — также не помогают предотвратить разрывы [2]. Наоборот, они повышают риск слабости тазового дна, пролапса (опущения) гениталий, проблем с мочеиспусканием и дефекацией, нарушения кровотока в органах малого таза, сбоев в микрофлоре влагалища и сексуальных расстройств [2][5].
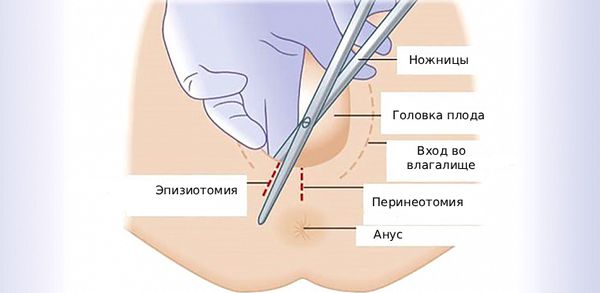
Эпизиотомия и перинеотомия
Особенно опасно, если одновременно с рассечением акушер использует метод Кристеллера: давит на матку сверху вниз через живот роженицы [4]. Хотя этот приём запрещён в России с 1992 года, в некоторых больницах его всё ещё используют.
Метод Кристеллера
Причины формирования разрыва промежности
Такая травма происходит из-за избыточного давления головки плода, когда ткани не могут достаточно растянуться.
Факторы риска разрыва делят на 4 основные группы:
- факторы, связанные с плодом и беременностью, — большой размер плода, врождённые аномалии, преждевременные роды, маловодие и предлежание плода (тазовое, лицевое, лобное или поперечное положение);
- материнские факторы — низкая эластичность мягких тканей, дисплазия соединительной ткани, воспаления в урогенитальной системе, ожирение, диабет, гипертония, особенности телосложения роженицы, например узкий таз;
- ятрогенные факторы — сложности с извлечением плода, использование вакуума или щипцов, дискоординация родовой деятельности при стимуляции в первом родовом периоде [8];
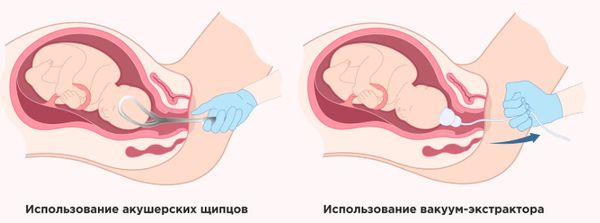
Роды с использованием инструментов
- родовые факторы — дистоция (затруднённые роды, когда плод не продвигается по родовым путям, несмотря на нормальные схватки), длительные или слишком быстрые роды.
Отдельно выделяют пренатальные и психологические факторы. К ним относится депрессия у беременных, страх перед родами, травмы или сексуальное насилие в прошлом, социальные проблемы, психические расстройства, употребление психоактивных веществ и диссоциативное расстройство (нарушение сознания, памяти, восприятия или чувства себя) [8]. Негативный опыт создаёт дополнительные риски во время родов, так как из-за сильных негативных эмоций женщина может потерять контроль над собой.
Симптомы разрыва промежности при родах
Самый распространённый симптом разрыва мягких тканей промежности — кровотечение сразу после выделения последа и сокращения матки. Оно появляется из-за повреждения варикозных узлов в области наружных половых органов и влагалища, а также из-за травматизации пещеристых тел клитора в конце второго родового периода.
В ряде случаев образуются гематомы влагалища, которые проявляют себя через 30 и больше минут после родов. Чаще всего они вызваны эпизиотомией и применением акушерских щипцов. Нарастание гематомы сопровождается интенсивной распирающей болью в области промежности, влагалища и внизу живота, которая усиливается при мочеиспускании или дефекации, а также когда пациентка пытается сесть. Кроме того, может появиться онемение в области промежности, ягодиц и по внутренней поверхности бёдер.
При кровотечении и быстром нарастании гематом появляются симптомы анемии и геморрагического шока: резкая слабость, головокружение, потемнение в глазах, шум в ушах, головная боль, рвота, ощущение нехватки воздуха, озноб, сухость во рту, холодный липкий пот, страх, тревога, а в случае обильного кровотечения женщина даже может потерять сознание [2].
Патогенез разрыва промежности при родах
Женский таз — это сложная структура, которая включает костную основу, полость таза, а также тазовое дно и промежность. Тазовое дно является опорной структурой, которая удерживает внутренние органы в правильном положении с помощью лобково-копчиковой, подвздошно-копчиковой и лобково-прямокишечной мышц.

Мышцы тазового дна
Большое значение в нормальной работе тазового дна и в восстановлении после родов имеют связки и фасции, т. е. фиксирующий аппарат. Согласно «Интегральной теории» австралийского учёного П. Петроса, эту систему можно образно сравнить с гамаком или мостом, который подвешен к костным стенкам таза. Когда связки и фасции достаточно крепкие и эластичные, они помогают мышцам правильно выполнять свою работу.
К основным подвешивающим структурам относятся:
- крестцово-маточная связка — она подтягивает матку вверх и назад, фиксируя её к костям таза;
- главная связка матки — помогает удерживать матку в правильном боковом положении и участвует в фиксации лобково-шеечной фасции (фасции Гальбана), которая поддерживает основание мочевого пузыря;
- лобково-уретральная связка — фиксирует уретру к нижней части лобкового симфиза (лонного сочленения);
- наружная связка уретры — прикрепляет наружное отверстие уретры к лобковым костям и обеспечивает плотное смыкание его просвета;
- сухожильная дуга — утолщение фасции внутренней запирательной мышцы;
- центральное сухожилие промежности (тело промежности) — важная точка фиксации для ануса и нижней части влагалища.
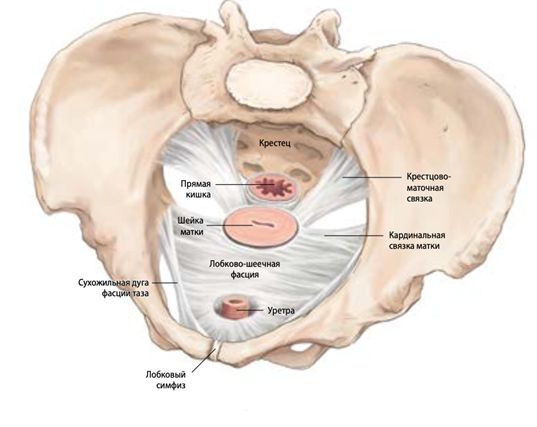
Анатомия таза
Травма органов половой системы во время родов во многом остаётся непредсказуемым процессом. Даже в современных клинических условиях врачи не могут заранее рассчитать, какой именно нагрузке и деформации подвергнутся мышцы и связки во время родов.
Перед разрывом промежности обычно появляются характерные признаки: выраженный отёк, значительное выпячивание и цианоз (посинение) промежности. Затем ткани бледнеют.
Эти изменения происходят из-за сильного сдавления вен и нарушения венозного оттока. Чуть позже также сдавливаются артерии, и в ткани поступает не весь объём крови. Кожа промежности становится блестящей, на ней могут появиться мелкие трещины [2].
Как уже было сказано ранее, разрывы мягких родовых путей часто сопровождаются кровотечением, т. е. потерей от 500 мл крови. Реакция организма на кровопотерю зависит от общего состояния роженицы, наличия у неё анемии до родов, массы тела и других факторов.
Во время нормально протекающей беременности организм женщины заранее готовится к возможной кровопотере: повышается сердечный выброс, а объём циркулирующей крови увеличивается на 30–60 % (примерно на 1–2 литра). Это позволяет ей выдерживать потерю определённого объёма крови без серьёзных последствий для здоровья.
Классификация и стадии развития разрыва промежности при родах
Такая травма может быть:
- самопроизвольной — возникает независимо от внешних воздействий;
- насильственной — появляются при неправильном ведении родов или в ходе родоразрешающих операций [2].
Разрыв может начинаться с задней или боковой стенок влагалища, но чаще он берёт начало с задней спайки, после чего переходит на промежность и заднюю стенку влагалища.
В клинической практике разделяют 4 степени разрывов:
- 1-я степень — нарушается целостность только задней спайки;
- 2-я степень — повреждается кожа промежности, стенка влагалища и мышцы тазового дна, кроме наружного сфинктера прямой кишки;
- 3-я степень — вдобавок к вышеперечисленному происходит разрыв наружного сфинктера (мышечного кольца) прямой кишки (3а — сфинктер повреждён менее чем на 50 %, 3b — более чем на 50 %, 3c — повреждены и наружный, и внутренний анальные сфинктеры);
- 4-я степень — повреждены оба анальных сфинктера и стенка прямой кишки [2].
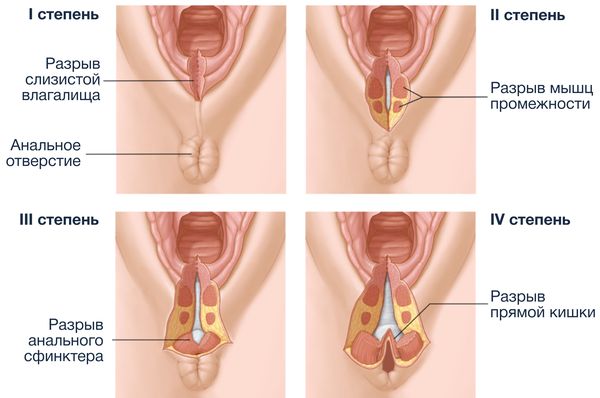
Степени разрыва промежности
Также выделяют центральный разрыв — редкую форму разрыва промежности, когда ни задняя спайка, ни наружный сфинктер не страдают, но повреждаются ткани между этими образованиями.
Осложнения разрыва промежности при родах
В большинстве случаев разрыв промежности сопровождается умеренным кровотечением. Однако при тяжёлых разрывах 3–4-й степени, особенно если у женщины есть варикоз вен области малого таза, кровотечение может быть очень обильным (профузным).
Кроме того, разрывы легко инфицируются и часто становятся источником послеродовых гнойно-септических заболеваний. Эпизиотомия и перинеотомия увеличивают риск инфекционных осложнений и длительного болевого синдрома [10].
Отдалённые последствия родовой травмы
Неправильное восстановление промежности (особенно после разрыва 3–4-й степени) может привести к образованию влагалищно-прямокишечного свища, недержанию газов и кала, опущению и выпадению половых органов.

Влагалищно-прямокишечный свищ
К отдалённым последствиям родового травматизма также относят несостоятельность тазового дна. Поддерживающие структуры таза постепенно ослабевают из-за нарушения кровоснабжения, повреждения нервов, снижения количества коллагена и недостатка эстрогенов, к которым чувствительны связки и фасции. В результате связки растягиваются, деформируются и теряют свою прочность. Мышцы, которые к ним прикреплены, начинают провисать и хуже выполняют свои задачи. Всё это приводит к прогрессирующему опущению стенок влагалища, матки, мочевого пузыря и прямой кишки [12].
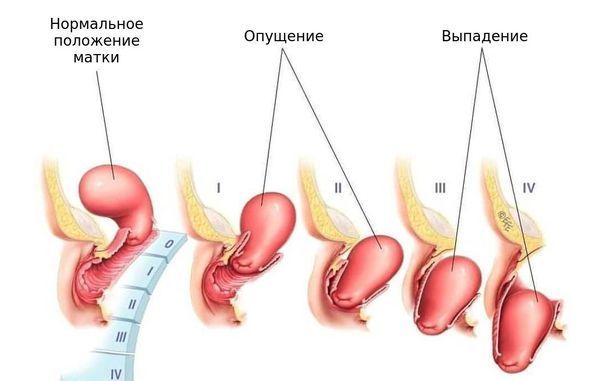
Опущение и выпадение матки
Врачи отмечают, что опущение тазовых органов усиливается к вечеру. Это связано с усталостью мышц тазового дна. Кроме того, длительное опущение постепенно усугубляет нарушения в работе тазовых органов: появляются проблемы с мочеиспусканием и дефекацией, также развиваются различные виды тазовой боли [12].
В свою очередь прогрессирование болевого синдрома может приводить к недержанию мочи и снижению подвижности тазобедренных суставов [11]. Нередко возникают трудности в сексуальной сфере. По данным одного исследования, в котором приняли участие 1237 женщин, 98 % из них возобновили вагинальный половой акт к 18 месяцам после родов, однако 24 % сообщили о диспареунии — боли при половом акте [24].
Осложнения в зависимости от места разрыва [17].
| Область повреждения | Симптомы |
|---|---|
| При любом повреждении | Недержание мочи, учащённое мочеиспускание |
| Растяжение или отрыв маточно-крестцовых связок | Ноктурия (ночные мочеиспускания), боль |
| Растяжение, слабость или отрыв маточно-крестцово-кардинального комплекса | Проблемы, связанные с опорожнением мочевого пузыря |
| Слабость или отрыв маточно-крестцовых связок, центрального сухожилия промежности | Обструктивная непроходимость при дефекации |
| Слабость или отрыв лобково-уретральной связки | Стрессовое недержание мочи |
Почему возникает хроническая тазовая боль
Хроническая тазовая боль после родов часто связана с повреждением нервных структур. Она может исходить из крестцового нервного сплетения (сегменты S2–S4) и симпатического сплетения Франкенхаузера (Th11–Th12–L1).
Когда крестцово-маточные связки перестают полноценно поддерживать нервные стволы, они растягиваются под действием силы тяжести. Это вызывает боль, которая может ощущаться внизу живота, в области крестца, около уретры или в преддверии влагалища и часто приводит к болезненности при половом акте.
Диагностика разрыва промежности при родах
Классический способ диагностики основан на тщательном осмотре родовых путей сразу после рождения последа. Врач оценивает целостность мягких тканей и наличие кровотечения.
Если есть подозрение на тяжёлый разрыв промежности 3-4-й степени, в обязательном порядке проводится ректальное обследование (пальцевое исследование прямой кишки). При повреждении сфинктера или стенки прямой кишки врач может заметить снижение тонуса мышц и выворот слизистой оболочки.
В случае формирования гематомы дополнительно осматривают влагалище с помощью зеркал и прощупывают живот [2].
Как прогнозируют риск травмы
С помощью дополнительных методов диагностики специалисты могут оценить риск разрыва промежности ещё до или во время родов. К ним относятся:
1. Ультразвуковая биометрия (трансперинеальное УЗИ). Так как трансвагинальное УЗИ проводить не рекомендовано из-за повышенного риска инфицирования, делают трансперинеальное УЗИ, при котором датчик устанавливают снаружи на область промежности (между входом во влагалище и анусом). Далее специалист измеряет несколько важных параметров: длину шейки матки, расстояние от её внутреннего зева до промежности, расстояние от костной части головки плода до поверхности кожи промежности. Увеличение этих расстояний может указывать на высокий риск родовой травмы. Кроме того, эти параметры помогают определить показания к проведению кесарева сечения или использованию акушерских щипцов и вакуума. До УЗИ женщине необходимо опорожнить мочевой пузырь. Само исследование проводят в положении лёжа, до начала регулярных схваток. Однако в 16 % измерить длину шейки матки всё же не удаётся [14].
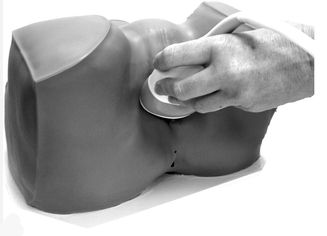
Трансперинеальное УЗИ
2. Эластография тазового дна. Это относительно новый и перспективный метод ультразвуковой диагностики, который позволяет оценить эластичность и жёсткость мышц тазового дна. С помощью эластографии измеряют скорость распространения сдвиговой волны в тканях: чем жёстче ткань, тем выше скорость волны. Особое внимание уделяют мышце, поднимающей задний проход (m. levator ani), и наружному анальному сфинктеру. Высокие показатели жёсткости по модулю Юнга указывают на повышенный риск разрыва промежности [15][18]. Процедура проходит так же, как и трансперинеальное УЗИ.
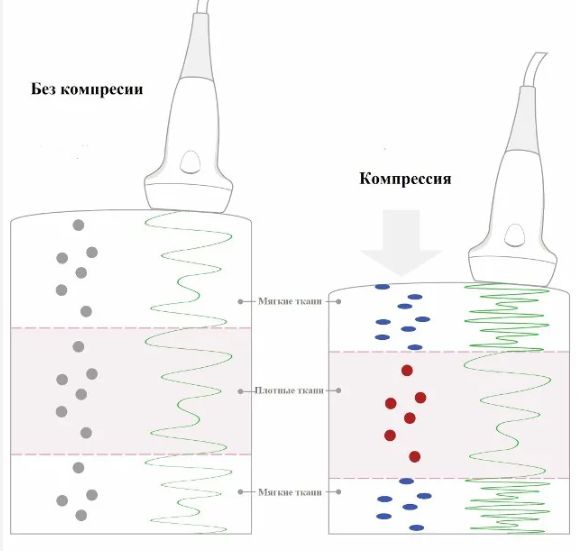
Принцип работы эластографии
3. Генетическое тестирование. Клинические исследования показали, что у женщин со сниженной выработкой коллагена 1-го типа наблюдается повышенная жёсткость тканей. В этом случае риск разрыва промежности повышается в 2,3 раза [19]. Дефицит коллагена связан с мутацией гена COL1A1 Sp1-polymorfism (G2046T), поэтому при необходимости акушер-гинеколог может направить пациентку на данное исследование. Заподозрить такую особенность можно и по внешним признакам: при нарушении выработки коллагена у беременных появляется множество стрий (растяжек). Таким образом, женщины с умеренными и тяжёлыми стриями имеют значительно более высокий риск травмы промежности из-за сниженной эластичности кожи [20][21].
4. Нейросетевое моделирование. В последнее время в клиническую практику всё чаще внедряют методы с использованием искусственного интеллекта, например программу Childbirth. В неё загружают данные об эмоционально-психологическом состоянии женщины, уровне тревожности, тонусе промежности и способности управлять мышцами тазового дна, после чего она оценивает риск по трём уровням:
- низкий — менее 50 %;
- умеренный — 50–90 %;
- высокий — более 90 %.
Это помогает врачам прогнозировать и предотвращать родовую травму. Точность такой нейросети достигает 99,9 % [22].
Для расчёта рисков разрыва промежности также используют шкалу числовой оценки Атвала (Atwal Numerical Scoring System), оптическую или лазерную когерентную томографию кожи (PS-OCT, LC-OCT, RCM).
Лечение разрыва промежности при родах
Лечение разрывов промежности делится на два основных вида: консервативное и хирургическое.
Консервативное лечение
При поверхностных повреждениях, которые не сопровождаются кровотечением, операция не требуется. В таких случаях используют солевые ванны, холодные или тёплые компрессы, специальные лосьоны или вагинальные спринцевания [13]. Эти методы помогают уменьшить боль и снизить риск развития хронической тазовой боли и диспареунии.
Лёгкие разрывы 1-й степени также предпочитают не зашивать, а обрабатывать адгезивным средством — специальным клеем. Он создаёт дополнительный антимикробный барьер, защищая рану от инфекции, и уже вскоре после процедуры женщина может принять душ. Кроме того, такое лечение не требует частых перевязок и отдельного посещения стационара для снятия швов.
Хирургическое лечение
Основные задачи оперативного вмешательства:
- сблизить края раны;
- остановить кровотечение;
- предотвратить образование гематом [13].
Для этого на повреждённые ткани накладывают швы. Если разрыв не сопровождается сильным кровотечением, его зашивают через 20–30 минут после родов, что позволяет значительно снизить риск воспалительных и гнойно-септических осложнений.
После зашивания назначают дополнительное лечение:
- слабительные средства — обычно применяют Лактулозу в течение 10 дней после операции для профилактики запоров у пациенток с разрывом 3–4-й степени, особенно при повреждении анального сфинктера [2];
- обезболивающие препараты — чаще всего рекомендуют принимать Ибупрофен или Парацетамол, они помогают снять боль и уменьшить воспаление;
- постельный режим — при сильных болях рекомендуется лежать на боку или в специальном гамаке.
Реабилитация
Это один из самых важных этапов восстановления после родового травматизма, который должен начинаться как можно раньше (ещё в родильном доме) и продолжаться амбулаторно после выписки. В программу реабилитации может входить физио- и бальнеотерапия (лечение минеральными водами), лечебная физкультура и санаторно-курортное лечение [2]. Индивидуальный план для каждой роженицы обычно составляет врач-реабилитолог совместно с акушером-гинекологом.
Особое место в реабилитации занимают упражнения для мышц тазового дна. Доказано, что регулярные тренировки могут увеличить силу мышц мочеполового сфинктера до 30 % [11]. Чтобы повысить эффективность занятий, часто применяют методики с биологической обратной связью (БОС-терапией): женщине устанавливают специальные датчики, которые отслеживают работу её мышц во время тренировки и отображают результаты на экране. Таким образом, пациентка может увидеть работу своих органов и научиться управлять ими.
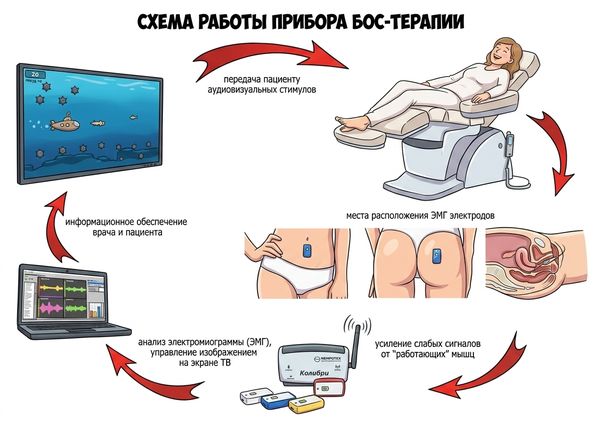
БОС-терапия
Прогноз. Профилактика
Прогноз восстановления во многом зависит от наличия осложнений. К наиболее значимым относятся кровотечение, инфекции, хронический болевой синдром, недержание мочи и кала, а также сексуальная дисфункция. Важно отметить, что выполнение эпизиотомии может дополнительно повышать риск инфекционных осложнений и длительной боли в послеродовом периоде [11].
Также большое значение имеет реабилитация. В первые 8 лет после травмы изменения в мышце, поднимающей задний проход (m. levator ani), ещё минимальный, поэтому женщина не видит необходимости выполнять упражнения для мышц тазового дна. Однако со временем у неё развиваются необратимые процессы: ухудшается кровоснабжение, мышечные волокна постепенно замещаются соединительной тканью, и мышцы постепенно ослабевают. В этом случае восстановить их становится намного сложнее [26].
Профилактика разрыва промежности
Профилактику принято разделять на два основных этапа: дородовый (до начала родов) и интранатальный (во время родов).
Дородовая профилактика включает:
- психологическую поддержку и подготовку;
- рефлексотерапию;
- тренировку мышц тазового дна с использованием БОС-терапии [22][23];
- массаж промежности в 3-м триместре беременности (помогает повысить эластичность тканей и лучше подготовить их к растяжению во время родов) [23];
- физические упражнения, например специальные тренировки мышц тазового дна, дыхательные практики и перинатальная йога (хатха-йога).
Всё это помогает предотвратить недержание мочи, снижает вероятность выполнения эпизиотомии и тяжёлых разрывов промежности 3–4-й степени. Кроме того, будущая роженица учится лучше управлять своим дыханием и контролировать напряжение и расслабление мышц всего тела [9][25].
Интранатальная профилактика:
- положение женщины — вертикальные роды, положение на коленях, на боку или на спине выбирают индивидуально с учётом психологического комфорта и чувства безопасности женщины;
- консервативные акушерские приёмы — контроль скорости рождения головки плода, наблюдение за состоянием промежности, психологическая поддержка, массаж промежности и тёплые компрессы помогают сделать процесс рождения максимально бережным для тканей;
- ограничение использования вспомогательных инструментов — вакуум-экстрактор и щипцы приводят к более быстрому и резкому растяжению тканей;
- применение эпизиотомии строго по показаниям — рассечение промежности не является рутинным методом, к нему прибегают только в случае необходимости [23].
Также важно помнить, что риск спонтанных разрывов промежности повышается, если ранее женщина уже получала такую травму (особенно при разрывах 3–4-й степени). Поэтому важно тщательно оценить все факторы риска в дородовом и родовом периодах, чтобы составить правильную тактику ведения родов.
Список литературы
Радзинский В. Е. Нехирургический дизайн промежности. — М.: ГЭОТАР-Медиа, 2018. — 256 с.
Российское общество акушеров-гинекологов. Разрывы промежности при родоразрешении и другие акушерские травмы (акушерский травматизм): клинические рекомендации. — М., 2023.
Moura R., Oliveira D. A., Parente M. P. L. et al. A biomechanical perspective on perineal injuries during childbirth // Comput Methods Programs Biomed. — 2024. — Vol. 243. ссылка
Leombroni M., Buca D., Liberati M. et al. Post-partum pelvic floor dysfunction assessed on 3D rotational ultrasound: a prospective study on women with first- and second-degree perineal tears and episiotomy // J Matern Fetal Neonatal Med. — 2021. — № 3. — Р. 445–455. ссылка
Sayed Ahmed W. A., Kishk E. A., Farhan R. I. et al. Female sexual function following different degrees of perineal tears // Int Urogynecol J. — 2017. — № 6. — Р. 917–921. ссылка
Gommesen D., Nøhr E., Qvist N. et al. Obstetric perineal tears, sexual function and dyspareunia among primiparous women 12 months postpartum: a prospective cohort study // BMJ Open. — 2019. — № 12. — Р. e032368. ссылка
Huber M., Malers E., Tunón K. Pelvic floor dysfunction one year after first childbirth in relation to perineal tear severity // Sci Rep. — 2021. — № 1. ссылка
Fugate S., Conklin A., Maines J. Birth Trauma // StatPearls. — 2025.ссылка
Zhang D., Bo K., Montejo R. et al. Influence of pelvic floor muscle training alone or as part of a general physical activity program during pregnancy on urinary incontinence, episiotomy and third- or fourth-degree perineal tear: Systematic review and meta-analysis of randomized clinical trials // Acta Obstet Gynecol Scand. — 2024. — № 6. — Р. 1015–1027.ссылка
Питер П. Женское тазовое дно. Функции, дисфункции и их лечение в соответствии с Интегральной теорией / под ред. Д. Д. Шкарупы. — 4-е издание. — М.: МЕДпресс-информ, 2022. — 400 с.
Ashton-Miller J. A., DeLancey J. O. Functional anatomy of the female pelvic floor // Ann N Y Acad Sci. — 2007. — Vol. 1101. — Р. 266–296.ссылка
DeLancey J. O. L., Masteling M., Pipitone F. et al. Pelvic floor injury during vaginal birth is life-altering and preventable: what can we do about it? // Am J Obstet Gynecol. — 2024. — № 3. — Р. 279–294. ссылка
Elharmeel S. M., Chaudhary Y., Tan S. et al. Surgical repair of spontaneous perineal tears that occur during childbirth versus no intervention // Cochrane Database Syst Rev. — 2011. — № 8. — Р. CD008534. ссылка
Eggebø T. M., Gjessing L. K., Heien C. et al. Prediction of labor and delivery by transperineal ultrasound in pregnancies with prelabor rupture of membranes at term // Ultrasound Obstet Gynecol. — 2006. — № 4. — Р. 387–391.ссылка
Gachon B., Fritel X., Pierre F. et al. In vivo assessment of the elastic properties of women’s pelvic floor during pregnancy using shear wave elastography: design and protocol of the ELASTOPELV study // BMC Musculoskelet Disord. — 2020. — № 1. — Р. 305.ссылка
Lallemant M., Kadiakéb T., Lejeuneb A. et al. Perineal body and anal sphincter biometrics and stiffness using elastography during labor: a feasibility study // Eur J Obstet Gynecol Reprod Biol. — 2020. — Vol. 349. — Р. 48–54. ссылка
Аполихина И. А., Сухих Г. Т. Эстетическая гинекология: руководство. — М.: ГЭОТАР-Медиа, 2024. — 656 с.
Бабич Д. А., Баев О. Р., Федоткина Е. П. и др. Диагностические возможности эхоэластографии в акушерстве и гинекологии // Акушерство и гинекология. — 2019. — № 7. — С. 5–12.
Лайпанова Х. М., Жаркин Н. А., Шатилова Ю. А. Полиморфизм гена COL1A1 у родильниц с родовыми травмами мягких тканей // Ульяновский медико-биологический журнал. — 2021. — № 4. — С. 58–66.
Моржанаева М. А., Свечникова Е. В., Ржевская Е. В. и др. Клинико-генетическое обоснование применения препарата коллагена для профилактики и коррекции атрофических рубцов // Медицинский совет. — 2025. — № 2. — С. 114–122.
Khamseh F. K., Zagami S. E., Ghavami V. The Relationship between Perineal Trauma and Striae Gravidarum: A Systematic Review and Meta-Analysis // Iran J Nurs Midwifery Res. — 2022. — № 5. — Р. 363–369. ссылка
Жаркин Н. А., Васильев П. М., Лайпанова Х. М. и др. Нейросетевое моделирование в прогнозировании и профилактике перинеальной травмы в родах // Акушерство и гинекология: Новости. Мнения. Обучение. — 2024. — № S3. — С. 44–50.
Okeahialam N. A., Sultan A. H., Thakar R. The prevention of perineal trauma during vaginal birth // Am J Obstet Gynecol. — 2024. — № 3S. — Р. S991–1004.ссылка
McDonald E. A., Gartland D., Small R. et al. Dyspareunia and childbirth: a prospective cohort study // BJOG. — 2015. — № 5. — Р. 672–679.ссылка
Минникаева Н. В., Сапего А. В., Игишева Л. Н. Хатха-йога как средство пренатальной физической культуры в условиях здоровьесбережения // Мать и дитя в Кузбассе. — 2016. — № 1. — С. 27–32.
Радзинский В. Е. Перинеология. Эстетическая гинекология. — М.: Status Praesens, 2020. — С. 109–111.

