Определение болезни. Причины заболевания
Перегиб (загиб) желчного пузыря (Gallbladder kink) — это изменение формы желчного пузыря и его перешейка.
Из всех аномалий этого органа перегибы встречаются чаще всего (от 50 до 74 % случаев). Они могут образовываться в области тела или шейки, а также быть представлены в виде перетяжек шейки и дна [3].
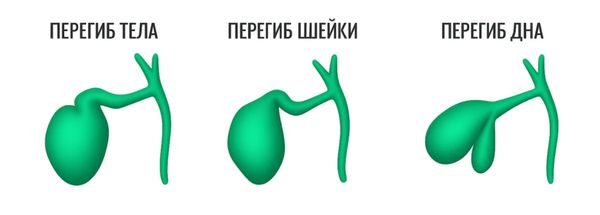
Разные виды перегибов желчного пузыря
Эта анатомическая особенность в некоторых случаях может приводить к функциональным расстройствам желчного пузыря (ФРЖП) [4]. В конце XIX века Д. Дивер описал группы людей, у которых особенно повышен риск развития ФРЖП. Они входят в правило «пяти f»:
- female — женщина;
- fat — полная;
- fair — блондинка;
- forties — старше 40 лет;
- fertile — неоднократно рожавшая [4].
Причины развития перегиба (загиба) желчного пузыря
К ведущей причине перегиба можно отнести врождённую (генетическую) аномалию строения и формы желчного пузыря. По мнению некоторых авторов, патология может передаваться по наследству. Высказываются предположения об аутосомно-доминантном наследовании генов, когда заболевание передаётся из поколения в поколение, при этом достаточно одного изменённого гена, который доминирует и подавляет нормальный. Также допускается рецессивный механизм передачи, при котором наследуются две копии аномального гена от обоих родителей, и в этом случае проявляется патология [3].

Аутосомно-доминантный тип наследования
Среди причин неврождённых (приобретённых) загибов выделяют поствоспалительные и послеоперационные спайки внутри брюшной полости, которые могут привести к изменению формы органа [3].
Симптомы перегиба желчного пузыря
Болезни желчевыводящего тракта очень распространены, но они редко остаются изолированными — как правило, в процесс вовлекаются и другие органы пищеварительной системы.
Сам по себе загиб может не проявлять себя клинически, а симптомы развиваются тогда, когда нарушается работа желчного пузыря и его сократимость (возникает дискинезия), он воспаляется (развивается холецистит), в нём появляются конкременты (камни) или сладж (густое содержимое). Дискинезия происходит из-за нарушения тонуса стенок желчного пузыря. Чаще ей подвержены женщины.
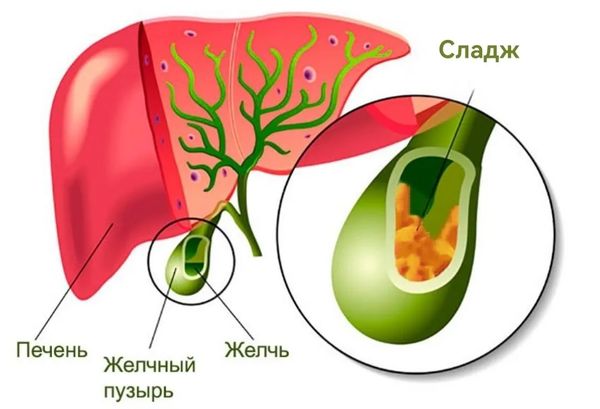
Сладж
Из-за изменений в работе желчевыделительной системы могут возникать боли в правой подрёберной области, отдающие в правые лопатку, ключицу и плечо. Они могут быть тупыми или приступообразными, различными по продолжительности и интенсивности. Их может спровоцировать приём жирной, жареной и острой пищи, яиц, холодных и газированных напитков, вина и пива. Также эти боли могут усилить менструация, психоэмоциональное напряжение и физическая нагрузка. Также возможны тошнота, рвота (редко), отрыжка и ощущение горечи во рту.
Патогенез перегиба желчного пузыря
Желчный пузырь — это полый орган грушевидной формы длиной от 8 до 12 см. Он состоит из дна, тела и шейки, которые переходят в желчный проток, открывающийся через общий печёночный проток в двенадцатиперстную кишку (ДПК) [3][5][7] .
Пузырь находится в ямке на поверхности печени и прилегает к ней частью, которая не покрыта брюшиной. Его свободная поверхность обращена книзу, в полость живота. Также желчный пузырь может располагаться внутрибрюшинно и даже иметь собственную брыжейку. Его работа регулируется с помощью нервно-рефлекторных механизмов [3].

Желчевыводящие пути
В строении стенки желчного пузыря выделяют серозную, мышечную и слизистую оболочку. Мышечная оболочка образована одним слоем гладкомышечной мускулатуры, расположенной по кругу, но имеются также пучки продольно и косо расположенных волокон. Мышечный слой слабее развит в области дна пузыря и сильнее — в проекции шейки [5].
Слизистая оболочка представлена тонким слоем и образует множественные складки, имеет вид сети [7]. Серозная оболочка — наружная оболочка стенки пузыря, которая покрывает часть органа, не прикреплённую к печени.
Желчный пузырь формируется примерно до 12-й недели развития эмбриона вместе с пищеварительным трактом [3]. В это же время могут быть заложены аномалии в строении органа. В норме у новорождённых он имеет веретенообразный вид.
Функции желчного пузыря:
- Накопительная. Орган собирает уже выработанную желчь и хранит до необходимого момента, например приёма пищи.
- Концентрационная. Изначально желчь не такая густая. По мере накапливания её в просвете желчного пузыря она становится более концентрированной.
- Сократительная. При сокращении стенок желчного пузыря желчь выбрасывается в просвет ЖКТ.
- Секреторная, ферментативная, регуляторная. Выброс желчи в просвет кишечника позволяет регулировать процесс пищеварения.
Перегиб, как предрасполагающий фактор, может приводить к нарушениям работы желчного пузыря с клиническими проявлениями (болями в правом подреберье, тошнотой и горечью во рту).
Классификация и стадии развития перегиба желчного пузыря
Среди всех отклонений от нормального строения желчевыводящих путей можно выделить дефекты:
- самого желчного пузыря;
- всех желчевыводящих протоков [2].
Аномалии желчного пузыря классифицируются:
- По форме. Аномалии формы чаще представлены перетяжками и перегибами [2]. Может наблюдаться желчный пузырь в виде бычьего рога, крючковидный, роторообразный, в виде «фригийского колпака» и s-образный.
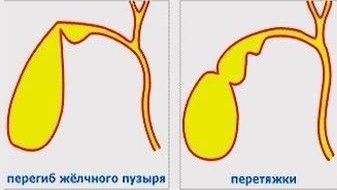
Перегиб и перетяжки желчного пузыря
- По расположению:
- внутрипечёночное;
- интерпозиция (правый и левый долевые желчевыводящие протоки открываются непосредственно в полость желчного пузыря, а общего печёночного протока нет);
- инверсия (орган располагается по средней линии тела или в левом подреберье);
- дистопия (пузырь находится в правой подвздошной области или в редких случаях — в малом тазу);
- ротация (орган располагается в типичном месте, но может иметь иные направления длинной оси).
- По количеству: отсутствие органа, наличие двух желчных пузырей и дивертикулы (выпячивания в стенке).
- По размеру: гипогенезия (уменьшение в размерах) или гигантский желчный пузырь [2][8].
Стадии развития заболевания:
- Продольная ось желчного пузыря меняется, и он сворачивается в виде улитки.
- Затем он фиксируется спайками к ДПК.
- Орган или его части могут сузиться в размерах, а также проток может изменить форму. Это приводит к нарушению пассажа (эвакуации) содержимого из желчного пузыря в просвет ДПК при поступлении пищи в ЖКТ.
- Патологический процесс может спровоцировать формирование сладжа, мелких, а затем и более крупных конкрементов [2].
Осложнения перегиба желчного пузыря
Основные осложнения перегиба желчного пузыря связаны с нарушением оттока желчи. К ним относятся:
- Холецистит — воспаление стенок пузыря из-за застоя желчи. Для болезни характерны боли и повышение температуры тела [10].
- Желчнокаменная болезнь (ЖКБ) — формирование камней в желчном пузыре из-за нарушения химического состава желчи и её свойств [4][9].
- Дискинезия желчевыводящих путей — состояние, при котором выброс желчи ускоряется или замедляется, что вызывает симптомы нарушения пищеварения, тошноту, изжогу и тяжесть в ЖКТ.
- Дуоденогастральный рефлюкс (заброс содержимого, в том числе желчи, из ДПК в желудок) — патология, которая развивается из-за неправильной перистальтики (сокращения) в гастродуоденальной зоне (области соединения желудка и ДПК). Это происходит из-за того, что застой желчи в желчном пузыре приводит к неравномерному поступлению желчи в ДПК, повышению давления и изменению перильстатики в этой области. По этой причине желчь попадает выше необходимого уровня, а именно в желудок, вызывая гастрит и изжогу.
Угрожающие и редкие осложнения:
- перекрут желчного пузыря — опасен нарушением кровотока в тканях стенки желчного пузыря и развитием в них некроза (омертвения тканей);
- перитонит — осложнение перекрута, при котором некротические массы вызывают местное или распространённое воспаление тканей брюшной полости;
- панкреатит (воспаление поджелудочной железы) — часто сопровождает холецистит, а также хроническое заболевание печени.
Диагностика перегиба желчного пузыря
Обязательным этапом при диагностике нарушений работы желчного пузыря является сбор жалоб. К ним в первую очередь относят боли в правом подреберье, имеющие приступообразный характер. Их необходимо отличать от болей, исходящих из рядом расположенных органов.
Характерные признаки боли, связанной именно с желчным пузырём:
- появляется в области эпигастрия (верхней части живота) и правом подреберье;
- может отдавать в нижние грудные позвонки, область под лопаткой, ключицу и плечо справа;
- длительность составляет от 30 минут с различными интервалами;
- возникает как в дневное, так и ночное время;
- не проходит при приёме препаратов, снижающих секреторную активность желудка;
- дефекация и отхождение газов не приносят облегчения;
- не зависит от смены положения тела [11].
Лабораторная диагностика
В обязательный минимум лабораторных исследований входят: общий (ОАК) и биохимический анализ крови (БАК), а также копрологическое исследование.
При общем анализе заметных изменений показателей крови, как правило, не бывает. При биохимическом анализе могут выявляться временные повышения уровней билирубина и активности сывороточных трансаминаз (АСТ, АЛТ). Кроме этого, может увеличиться количество щелочной фосфатазы и гаммаглютамилтранспептидазы (ГГТ) [11]. При развитии панкреатита могут меняться уровни панкреатической амилазы и липазы.
Инструментальная диагностика
К обязательным инструментальным исследованиям относятся:
- Ультразвуковое исследование (УЗИ) органов брюшной полости. Метод помогает выявить изменение формы желчного пузыря, его стенки, наличие сладжа, конкрементов, исключить органическое поражение брюшной полости, а также новообразования печени, желчевыводящих путей и поджелудочной железы.
- Эзофагогастродуоденоскопия (ЭГДС) с осмотром ДПК. Этот метод помогает определить воспаление ДПК и выводных протоков [11].

ЭГДС
Дополнительно пациенту могут назначить исследование сократимости стенок желчного пузыря с пробным завтраком под УЗ-контролем. При этом необходимо отличить дискинезию по гипертоническому (повышение сократимости) и гипотоническому типу (снижение сократимости).
Исследование выполняется натощак. Сначала врач проводит УЗИ, затем пациент съедает, как правило, 100 мл сметаны 20%-й жирности или выпивает раствор с сорбитом. Через 40 минут после приёма желчегонного завтрака повторяют УЗИ.
При изменении общего желчного протока более чем до 7–8 мм и панкреатического протока более чем до 3,5 мм можно заподозрить наличие функционального расстройства сфинктера Одди (мышечного клапана ДПК). Если в ходе обследования врач предположил органические поражения кишечника, проводится колоноскопия.
К методам дополнительной диагностики можно отнести магнитно-резонансную холангиопанкреатографию (МРХПГ) и оценку фракции выброса (ФВ) желчного пузыря с помощью УЗ-холецистографии [11].
Лечение перегиба желчного пузыря
Сам перегиб желчного пузыря не требует лечения. Оно необходимо при развитии воспаления, дискинезии, образовании сладжа или конкрементов в просвете органа. Терапия включает специализированную диету и приём медикаментов. При отсутствии эффекта от консервативных методов может рассматриваться проведение операции.
Диета
При соблюдении диеты пациенту рекомендуется:
- принимать пищу через малые промежутки времени (с перерывами не более 3 часов);
- отказаться от жареной и жирной пищи, газированных напитков, крепких мясных и рыбных бульонов, пряностей, приправ, соусов, газированной минеральной и сладкой воды, алкоголя, кофе и цитрусовых;
- готовить еду путём варки, паровой обработки, тушения и запекания;
- не наклоняться и не принимать горизонтальное положение в течение 1,5–2 часов после приёма пищи;
- пить негазированную минеральную воду за полчаса до еды [11].
Медикаментозная терапия
В первую очередь врач может назначить приём спазмолитиков, позволяющих снять излишний спазм гладкомышечной мускулатуры. Благодаря им уменьшается выброс желчи и проходит боль. Также могут быть рекомендованы нестероидные противовоспалительные препараты, антидепрессанты, прокинетики и другие лекарства в зависимости от выраженности симптомов и причин, приведших к обострению [11]. При обнаружении сладжа назначаются препараты, улучшающие реологию желчи, устраняющие её застой и препятствующие образованию камней в желчном пузыре.
Хирургическое лечение
Если консервативное лечение и диета не принесли результата, при доказанной дисфункции сфинктера Одди пациенту показана эндоскопическая папиллосфинктеротомия (ЭПСТ). Это малоинвазивная операция, в ходе которой через рот вводят эндоскоп и разрезают сфинктерную зону большого дуоденального сосочка. Цель вмешательства — восстановить отток желчи и доступ в проток при камнях, стриктурах (сужениях протоков) или функциональном спазме (нарушении работы сфинктера без физического препятствия).
При конкрементах в желчном пузыре и развитии холецистита показана холецистэктомия (удаление желчного пузыря). При лапаротомической операции делается разрез на передней брюшной стенке, однако этот метод уже устарел. Сегодня в большинстве случаев проводят лапароскопическое вмешательство, при котором желчный пузырь удаляется через небольшие проколы [1]. Однако не при всех конкрементах показано удаление органа. В некоторых ситуациях их можно растворить и избежать операции.
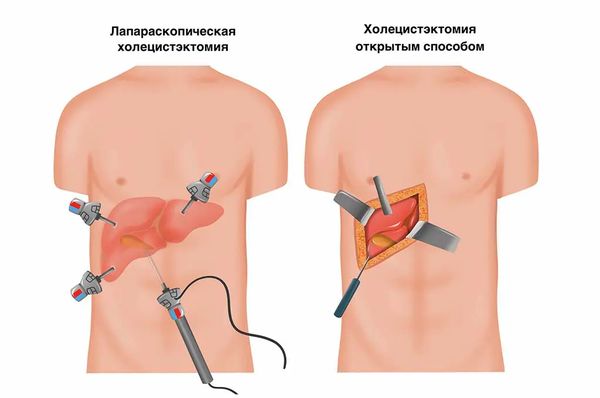
Виды холецистэкомии
Реабилитация
К методам восстановления после обострения относятся:
- лечебная физкультура;
- ходьба;
- плавание;
- санаторно-курортное лечение (лечение термальными и высокотермальными водами, физиотерапия — оказывают спазмолитическое и противовоспалительное действие) [11].
Прогноз. Профилактика
Прогноз при перегибе желчного пузыря и нарушении его работы положительный, если придерживаться рекомендаций после лечения и соблюдать меры профилактики. Благодаря им можно добиться стойкой ремиссии и избежать частых обострений. Для этого следует:
Список литературы
Сухарева М. В., Самаркина А. О., Семагин А. А. Разновидности холецистэктомии // Вестник Совета молодых учёных и специалистов Челябинской области. — 2016. — Т. 3, № 4 (15).
Самохина А. В. Варианты строения желчного пузыря и желчевыводящих протоков при использовании современных методов инструментального исследования (обзор литературы) // Журнал Гродненского государственного медицинского университета. — 2011. — № 3. — С. 3–6.
Аристов М. Р. Генетические факторы и аномалии строения желчного пузыря как предпосылки развития желчекаменной болезни // Вестник Челябинского государственного университета. Образование и здравоохранение. — 2021. — Т. 16, № 4. — С. 38–40.
Мехтиев С. Н., Мехтиева О. А. Функциональные расстройства желчного пузыря в практике терапевта // Consilium Medicum. — 2017. — Т. 19, № 8.1. — С. 35–41.
Козлова Н. М. Болезни желчевыводящих путей: учебное пособие. — Иркутск: ИГМУ, 2020. — 76 с.
Семёнова О. В. Заболевания желчевыводящей системы у детей: эпидемиология, диагностика, патогенез, последствия, лечение // Вестник Витебского государственного медицинского университета. — 2008. — Т. 7, № 2.
Синельников Р. Д., Синельников Я. Р. Атлас анатомии человека. В 4 томах. — 2-е изд., стереотипное. — Т. 2. — М.: Медицина, 1996. — 264 с.
Головинова Н. В., Клеянкина А. М., Теричев А. Е. Аномалии и особенности оперативной хиручргии желного пузыря // Вестник науки. — 2024. — Т. 3, № 11 (80). — С. 1233–1237.
Вахрушев Я. М., Хохлачёва Н. А. Желчнокаменная болезнь: эпидемиология, факторы риска, особенности клинического течения, профилактика // Архивъ внутренней медицины. — 2016. — Т. 29, № 3. — С. 30–35.
Петров В. Н., Лапотников В. А. Хронический холецистит // Медицинская сестра. — 2011. — № 2.
Ивашкин В. Т., Маев И. В., Шульпекова Ю. О., Баранская Е. К. и др. Клинические рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению дискинезии желчевыводящих путей // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. — 2018. — Т. 28, № 3. — С. 63–80.

