Определение болезни. Причины заболевания
Паронихия (Paronychia) — это острое или хроническое воспаление околоногтевого валика пальцев кисти, реже стоп.

Паронихия
Паронихия — это одно из самых распространённых гнойных поражений пальцев. У женщин она встречается в 3 раза чаще, чем у мужчин, так как большинство женщин регулярно делают маникюр и контактируют с различными токсичными веществами при уборке дома [13].
Причины развития паронихии
Острая паронихия обычно вызвана бактериями. Среди частых возбудителей выделяют золотистый стафилококк (Staphylococcus aureus), стрептококки (Streptococcus), представителей псевдомонад (Pseudomonas) и протеев (Proteus).
Ранее считали, что хроническая паронихия развивается из-за поражения грибами рода Candida, однако их роль в патогенезе была поставлена под сомнение. Последние исследования утверждают, что причины хронической паронихии могут быть разные: основным возбудителем всё же являются грибы, но также её могут вызывать бактерии и неинфекционные причины [6][7][13].
Патогенные возбудители проникают вглубь кожи через различные повреждения, например трещины и заусенцы, а также ранки после неправильного удаления кутикулы [13].
К факторам риска относят:
- загрязнение кожи рук из-за плохой гигиены или в связи с условиями работы;
- воздействие на кожу токсичных и раздражающих веществ: слабых кислот, щелочей, бытовой химии, моющих средств;
- местное охлаждение и вибрация, которая приводит к местным расстройствам микроциркуляции и питания тканей;
- постоянный контакт с водой;
- нарушение иммунитета;
- гиповитаминозы;
- эндокринные заболевания;
- вредные привычки (кусание ногтей, сосание пальцев) [1][13].
Симптомы паронихии
В начале острой паронихии пациент может ощущать лёгкую боль, покраснение и отёк вокруг ногтя. Если вовремя не начать лечение, симптомы будут усиливаться: покраснение и боль станут более интенсивными, отёк продолжит нарастать, а при надавливании на околоногтевой валик может выделяться гной [2][10].
Как правило, общее состояние здоровья при этом не меняется: температура не повышается, давление и частота сердечных сокращений остаются в норме.
При хронической паронихии симптомы обычно менее выражены, но длятся дольше (от нескольких недель до нескольких месяцев), с периодическими обострениями.
Патогенез паронихии
Как острая, так и хроническая паронихия возникают в результате физического и химического разрушения защитного барьера кожи — её рогового слоя, который состоит из «кирпичей» (роговых клеток) и «цемента» (межклеточных липидов).
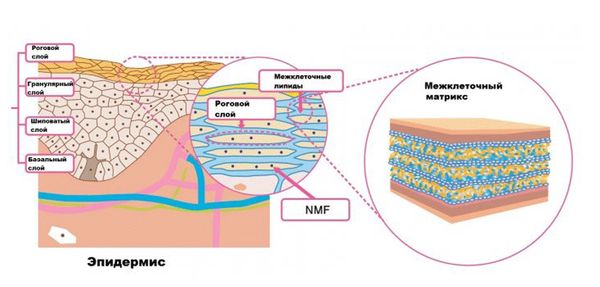
Строение эпидермиса
В норме верхний пласт клеток рогового слоя отшелушивается, за счёт чего кожа очищается от различных токсинов, аллергенов и патогенных микроорганизмов. Но если роговой слой повреждается или нарушается механизм отшелушивания, патогенные микроорганизмы проникают вглубь кожи. При благоприятных для них условиях (например, при ослабленном иммунитете или воздействии внешних факторов) эти микроорганизмы начинают размножаться, что приводит к развитию паронихии.
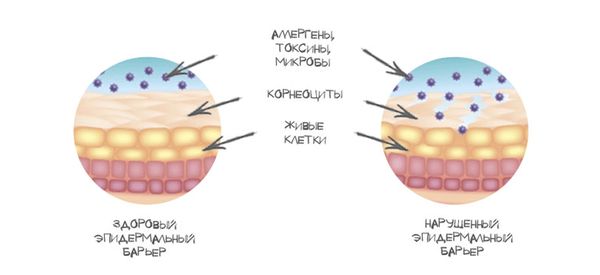
Проникновение патогенов
Острая паронихия обычно возникает после травмы, которая изначально может показаться незначительной. Так, входными воротами инфекции могут служить ссадины, заусенцы, ушибы, потёртости, микротравмы и царапины, оставленные после обкусывания ногтей, сосания пальцев и маникюра. Иногда травмы могут быть более опасными сами по себе, например укусы животных или прямые колото-резаные раны кисти и пальцев.
Острая паронихия часто возникает у детей, так как они любят грызть ногти и обсасывать пальцы, занося инфекции, которые находятся у них во рту [8].
Конечно, не каждый попавший в рану микроорганизм становится возбудителем инфекции, так же как и организм может по-разному реагировать на проникновение возбудителя [9]. Обычно инфекция развивается при наличии определённых факторов риска.
Между проникновением патогена и проявлением первых симптомов проходит определённый период времени (инкубационный). В течение этого периода микроорганизмы адаптируются к новой среде и начинают активно размножаться [9]. Чем выше степень болезнетворности возбудителя и чем слабее защитные силы организма, тем короче инкубационный период. В среднем он длится несколько часов.
Покраснение, отёк и боль — признаки воспаления, которое возникает как защитная реакция организма. Если вовремя не начать лечение, воспаление будет прогрессировать вплоть до развития гнойных осложнений. Зачастую определить эту стадию не составляет труда: при надавливании на палец из-под края ногтевого валика выделяется гной.
Хроническая паронихия обычно возникает у людей, чьи руки постоянно контактируют с водой и раздражающими веществами (слабыми кислотами, щелочами и другими химическими веществами). В группу риска входят посудомойщицы, буфетчицы, уборщицы, пекари, бармены, домохозяйки, слесари, сантехники, плотники, маляры, каменщики, токари и др.
Существует множество редких причин хронической паронихии, о которых всегда следует помнить. Например:
- ослабленный иммунитет, к примеру при стероидной терапии или ВИЧ-инфекции;
- болезнь Рейно;
- метастатический и плоскоклеточный рак, подногтевая меланома (всегда следует исключать доброкачественные и злокачественные новообразования, если хроническая паронихия не поддаётся традиционному лечению);
- папулосквамозные заболевания, например псориаз или пузырчатка;
- лекарственная токсичность: при приёме ретиноидов, которые вызывают ломкость ногтей; ингибиторов рецепторов эпидермального фактора роста (Цетуксимаба, Эрбитукса); ингибиторов протеаз (Индинавира — наиболее частой причины хронической паронихии у пациентов с ВИЧ-инфекцией) [5].
Болезнь Рейно
Классификация и стадии развития паронихии
Чтобы правильно подобрать терапию, врачи выделяют 2 стадии развития паронихии:
- серозно-инфильтративную — характеризуется болевым синдромом, покраснением и отёчностью околоногтевого валика;
- гнойную — сопровождается более выраженной болезненностью и выделением гноя.
Сама по себе паронихия является одной из форм панариция — острого гнойного воспаления тканей пальцев. В зависимости от того, где именно расположен воспалительный процесс, выделяют две формы заболевания: поверхностную и глубокую [2].
Поверхностные включают в себя кожный, подкожный, подногтевой и околоногтевой панариций. Последняя форма как раз является паронихией. К глубокой форме относятся сухожильный, суставной и костный панариций, а также пандактилит (наиболее тяжёлая форма, которая поражает все ткани пальца).
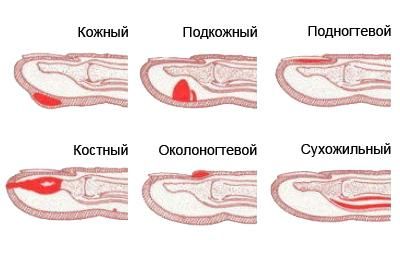
Виды панариция
Если не лечить паронихию, гнойно-воспалительный процесс может прогрессировать и привести к развитию других форм панариция.
Осложнения паронихии
К характерными осложнениям относят:
- Подкожный панариций — возникает в подкожной клетчатке в области сгибательных поверхностей пальцев. Проявляется напряжением мягких тканей и сглаженностью межфаланговой борозды вблизи воспалительного очага. При подкожном панариции гной обычно распространяется вглубь, из-за чего воспаление может перейти на сухожилия, суставы и кости.
- Подногтевой панариций — скопление гноя под ногтевой пластиной. Может сопровождаться интенсивной пульсирующей болью, покраснением и отёком пальца, повышением температуры тела, слабостью и другими симптомами. Так как прорваться гною некуда, он может привести к развитию глубоких форм панариция.
- Сухожильный панариций — это тяжёлая форма панариция, при которой воспалительный процесс затрагивает влагалище сухожилий пальцев. Обычно он развивается, если человек не лечил поверхностную форму панариция или получил травму, повредившую сухожильное влагалище. Особенно опасны сухожильные панариции большого пальца и мизинца, так как их сухожильные влагалища распространяются до запястья и предплечья. При этой форме заболевания палец опухает и сильно болит по всей длине сухожилия. Боль усиливается при попытке разогнуть или согнуть палец, а отёк иногда распространяется на кисть и предплечье. Часто возникает контрактура — невозможность или ограничение пассивных движений в пальце.

Сухожильные влагалища пальцев
- Суставной панариций — возникает при осложнениях других форм панариция или после ранения межфаланговых или пястно-фаланговых областей пальца с тыльной стороны, где суставы защищены лишь тонким слоем кожи. В этом случае сустав приобретает веретенообразную форму, в его проекции отмечается выраженный отёк и покраснение, тыльные межфаланговые борозды сглаживаются. При вовлечении в воспалительный процесс связочного, хрящевого и костного аппарата возникает патологическая подвижность пальца.
- Костный панариций — это воспалительный процесс в костях пальцев. Обычно он возникает как осложнение других видов панариция, но может появиться и в результате первичной травмы, после которой в кость попадает инфекция. Заподозрить развитие такого осложнения можно при отёке пальца, который не проходит даже после санирующей операции и продолжительного выделения экссудата (жидкости воспалительного происхождения) из раны.
- Пандактилит — тотальное воспаление всех слоёв и тканей пальца. Чаще всего возникает, если лечение других форм панариция было запоздалым или проводилось недостаточно тщательно. В этом случае палец отекает и приобретает багрово-синюшный оттенок. При прикосновении возникает сильная боль, активные и пассивные движения невозможны из-за усиления болевого синдрома. На пальце появляется множество ран и свищей с выделением гноя.
- Флегмона кисти — это гнойное поражение тканей, которое распространяется по подкожной клетчатке ладони и тканям кисти. При этом кисть отекает и краснеет, любое касание вызывает резкую боль, пальцы рук полусогнуты, попытки согнуть или разогнуть их также сопровождаются болезненными ощущениями. Температура тела повышается до 38–39 °C [2].
![Флегмона [14] Флегмона [14]](/media/bolezny/paronihiya/flegmona-14_s.jpeg)
Флегмона [14]
Диагностика паронихии
Диагностика паронихии не представляет трудностей и обычно включает в себя несколько этапов:
- Сбор анамнеза (истории болезни). Врач выясняет, когда появились первые симптомы, были ли какие-то травмы, повреждения кожи вокруг ногтя или другие факторы, которые, по мнению пациента, могли вызвать заболевание. Также специалист уточняет, принимал ли пациент самостоятельно какие-либо лекарства. Всё это помогает понять возможную причину болезни.
- Осмотр. Врач оценивает состояние кожи вокруг ногтя: покраснение, отёк и болезненность. Также он проверяет, нет ли гнойных выделений.
- Лабораторную диагностику. При наличии гнойных выделений врач может взять мазок с поражённого участка для посева, который позволяет точно установить возбудителя заболевания и выбрать наиболее подходящие антибактериальные препараты. Это позволяет точно установить возбудителя заболевания и выбрать наиболее подходящие антибактериальные препараты. Обычно лечение длится не дольше, чем выполняются анализы, поэтому необходимость посева из раны в каждом конкретном случае определяется индивидуально и зависит от лечебного учреждения и возможностей лаборатории.
- Дополнительное обследование. В большинстве случаев дополнительные методы обследования не требуются. Однако при запущенных формах заболевания (например, при костном панариции или пандактилите) может потребоваться рентгенография пальца в двух проекциях, чтобы врач мог оценить состояние костей [2][3][4].
Как правило, для постановки диагноза достаточно сбора анамнеза и осмотра [6].
Дифференциальная диагностика
Паронихию дифференцируют с другими воспалительными заболеваниями околоногтевой области, такими как хроническая экзема, простой герпес, псориаз, синдром Рейтера и обыкновенная пузырчатка [11]. Например, синдром Рейтера и псориаз поражают задний (прокисмальный) ногтевой валик, имитируя острую паронихию. В таких случаях может потребоваться консультация дерматовенеролога.
Повторные эпизоды острой паронихии позволяют заподозрить герпетический панариций, вызванный вирусом простого герпеса. Такая форма болезни проявляется единичным или сгруппированными пузырьками около ногтя. Диагноз ставится с помощью пробы Цанка или культивирования (выращивания) вируса [12].
Лечение паронихии
Лечение острой паронихии
В некоторых учебниках по хирургии можно встретить правило «первой бессонной ночи», которое якобы помогает определить показания к операции при острой паронихии. Согласно этому правилу, если пациент не спал всю ночь из-за боли в пальце, его необходимо оперировать. Однако этот метод не всегда работает, так как болевой порог у всех людей разный. Поэтому решение о необходимости операции принимает врач-хирург после осмотра пациента. Обращаться к врачу нужно тоже как можно раньше, не дожидаясь бессонной ночи.
В серозно-инфильтративной стадии, когда болезнь только начинает развиваться, обычно достаточно консервативного лечения: спиртовых компрессов и повязок с гипертоническим раствором [2].
При развитии гнойной стадии эффективно только хирургическое лечение. Основным принципом успешной комплексной терапии является максимально возможное удаление поражённого ногтя (полностью или его фрагмента). Это повышает эффективность проникновения местных антисептиков [4].
Операцию проводят под местной анестезией. Выбор метода зависит от распространённости процесса: при незапущенных формах обычно достаточно краевой резекции, а в случае гнойного воспаления у основания ногтевой пластины могут использовать дугообразные разрезы кожи [8].
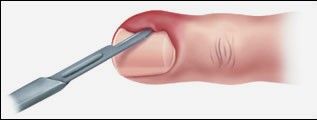
Краевая резекция
После удаления гноя рану тщательно промывают антисептическим раствором и перевязывают (накладывают лекарственную повязку), после чего пациента отпускают домой, предварительно снабдив его всеми необходимыми рекомендациями по уходу. Рекомендации носят индивидуальный характер, они зависят от степени распространённости гнойного процесса. В большинстве случаев достаточно местного лечения раны (ежедневных промываний и перевязок до полного заживления), но иногда могут назначить противовоспалительные препараты, ещё реже — антибактериальные [4]. Обычно первые 2–3 перевязки делает врач в больнице, а далее пациент справляется самостоятельно.
Лечение хронической паронихии
Раньше основным методом лечения считались противогрибковые препараты, которые также обладают противовоспалительным действием. Однако даже в исследованиях, где была показана эффективность противогрибковой терапии, некоторые пациенты сообщали, что ранее им не удавалось избавиться от грибковой инфекции.
Поэтому сейчас используют местные (в виде крема) и системные (в виде таблеток ил капсул) стероиды, а противогрибковые препараты применяют только в случае сопутствующей грибковой инфекции [7].
Хирургическое лечение проводят только в тяжёлых случаях хронической паронихии.
Прогноз. Профилактика
Прогноз паронихии зависит от нескольких факторов, включая причину возникновения, степень тяжести, наличие сопутствующих заболеваний и общее состояние здоровья пациента. В большинстве случаев при своевременном обращении к врачу и адекватном лечении прогноз благоприятный.
Однако если воспаление распространяется на сухожилия, суставы или кости, терапия может быть сложной и долгой, с возможным снижением трудоспособности на длительный срок. Также болезнь может протекать тяжелее при сахарном диабете [6].
Профилактика паронихии
Чтобы избежать развития заболевания, следует:
- соблюдать правила личной гигиены — регулярно мыть руки, использовать индивидуальные полотенца и маникюрные принадлежности, что поможет предотвратить попадание инфекции в организм;
- своевременно обрабатывать раны антисептиками — при повреждении кожи необходимо немедленно обработать рану антисептическим средством, чтобы предотвратить развитие инфекции;
- использовать перчатки — при работе с химическими веществами, водой и другими потенциальными источниками инфекции следует надевать защитные перчатки [7];
- контролировать состояние иммунной системы — укрепление иммунитета поможет организму эффективнее бороться с инфекциями, например, если часто возникают инфекции, нужно обратиться к врачу, который проверит состояние иммунитета и составит рекомендации по его укреплению.
Также важно регулярно проходить диспансеризацию, особенно при работе на предприятиях, где необходимо постоянно контактировать с химическими веществами или есть риск получения травм.
Важно помнить, что самолечение может привести к ухудшению состояния и распространению инфекции. При появлении симптомов паронихии необходимо обратиться к врачу, чтобы получить квалифицированную помощь.
Список литературы
Сонис А. Г., Столяров Е. А., Алексеев Д. Г., Безрукова М. А. Гнойно-воспалительные заболевания пальцев кисти и стопы (введение в проблему) // Московский хирургический журнал. — 2020. — № 1. — С. 62–69.
Пантелеев В. С., Нартайлаков М. А., Гараев М. Р. Гнойные заболевания кисти, костей и суставов: учебное пособие. — Уфа: ФГБОУ ВО БГМУ Минздрава России, 2021. — 74 с.
Крайнюков П. Е., Кокорин В. В., Колодкин Б. Б., Сафонов О. В. Этапы развития хирургии гнойной инфекции кисти и современные подходы к лечению // Вестник Национального медико-хирургического Центра им. Н. И. Пирогова. — 2017. — № 3. — С. 60–66.
Macneal P., Milroy C. Paronychia Drainage // StatPearls [Internet]. — 2023.ссылка
Tosti A., Piraccini B. M., D'Antuono A., Marzaduri S., Bettoli V. Paronychia associated with antiretroviral therapy // Br J Dermatol. — 1999. — № 6. — Р. 1165–1168. ссылка
Adigun C. G. Острая паронихия // MSD Manuals. — 2021.
Relhan V., Goel K., Bansal S., Garg V. K. Management of chronic paronychia // Indian J Dermatol. — 2014. — № 1. — Р. 15–20.ссылка
Rockwell P. G. Acute and chronic paronychia // Am Fam Physician. — 2001. — № 6. — Р. 1113–1116.ссылка
Абаев Ю. К. Справочник хирурга. Раны и раневая инфекция. — Ростов н/Д.: Феникс, 2006. — 427 с.
Гостищев В. К. Инфекции в хирургии: руководство для врачей. — М.: ГЭОТАР-Медиа, 2007. — 768 с.
Chang P. Diagnosis Using the Proximal and Lateral Nail Folds // Dermatologic Clinics. — 2015. — № 2. — Р. 207–241.ссылка
Rigopoulos D., Larios G., Gregoriou S., Alevizos A. Acute and chronic paronychia // Am Fam Physician. — 2008. — № 3. — Р. 339–346.ссылка
Billingsley E. M. Paronychia // Medscape. — 2022.
Centgraf M. Phlegmon of the forefinger // DocCheck. — 2013.

