Определение болезни. Причины заболевания
Пароксизмальная тахикардия у детей (Paroxysmal tachycardia in children) — это внезапный приступ, во время которого сердце начинает биться значительно быстрее, чем должно быть в норме [1].

Пароксизмальная тахикардия
При этом важно понимать, что нормальная частота сердцебиения у детей сильно отличается в зависимости от возраста.
Средняя величина частоты сердечных сокращений (ЧСС) у здоровых детей 0–17 лет [6].
| Возраст (лет) | Мальчики | Девочки |
|---|---|---|
| 0–1 | 144 ± 22,3 | 135 ± 23,4 |
| 1–2 | 119 ± 22,9 | 117 ± 26,1 |
| 3–4 | 100 ± 18,4 | 100 ± 16,2 |
| 5–7 | 89 ± 14,9 | 93 ± 13,9 |
| 8–11 | 78 ± 15,4 | 80 ± 14,6 |
| 12–15 | 71 ± 14,6 | 77 ± 15,9 |
| 16–17 | 70 ± 13,8 | 71 ± 13,6 |
Другие названия пароксизмальной тахикардии (ПТ): пароксизм тахикардии, пароксизмальная тахиаритмия, приступ учащённого сердцебиения, желудочковая тахикардия, предсердная тахикардия.
Существует два основных типа такой аритмии:
- Наджелудочковая (суправентрикулярная) тахикардия (СВТ) — возникает в предсердиях или в атриовентрикулярном узле, который находится между предсердиями и желудочками. В этом случае частота сердцебиения у детей школьного возраста обычно превышает 150–160 ударов в минуту, а у малышей раннего возраста — 200 ударов в минуту [2][4].
- Желудочковая тахикардия (ЖТ) — возникает непосредственно в желудочках сердца и относится к жизнеугрожающим нарушениям ритма. Она определяется как 3 и более последовательных сокращения с частотой 100–120 ударов в минуту и выше [5][6].
Распространённость пароксизмальной тахикардии у детей
Наджелудочковая тахикардия (СВТ) — довольно распространённое нарушение ритма у детей. Её наблюдают у одного ребёнка из 250–1000 здоровых детей [3].
Примерно в 70–80 % случаев СВТ возникает из-за наличия дополнительных проводящих путей в сердце. Предсердная (эктопическая) тахикардия возникает значительно реже: у детей до 1,5 лет она составляет 15–25 % всех случаев СВТ, а у школьников старшего возраста — всего 4–6 %. Мальчики и девочки болеют примерно одинаково часто [1].
Желудочковая тахикардия встречается гораздо реже. По некоторым данным, на долю ЖТ приходится до 6 % от всех случаев пароксизмальной тахикардии [6].
Соотношение желудочковых и суправентрикулярных тахикардий у детей составляет примерно 1:70 [4].
Причины пароксизмальной тахикардии у детей
Все причины можно разделить на 2 большие группы: связанные с сердцем (кардиальные) и не связанные с ним (внекардиальные).
Кардиальные причины:
- врождённые пороки и последствия операций на сердце;
- наличие дополнительных проводящих путей (врождённая особенность, при которой в сердце существуют дополнительные пути проведения импульса от предсердий к желудочкам);
- воспаление сердечной мышцы (миокардит) и кардиомиопатии [8].
Внекардиальные причины:
- нарушения вегетативной нервной системы, которая регулирует работу сердца;
- эндокринные заболевания (например, тиреотоксикоз);
- нарушения баланса электролитов в крови (например, недостаток калия или магния);
- сильный эмоциональный стресс или чрезмерная физическая нагрузка, особенно у детей, которые профессионально занимаются спортом [1].
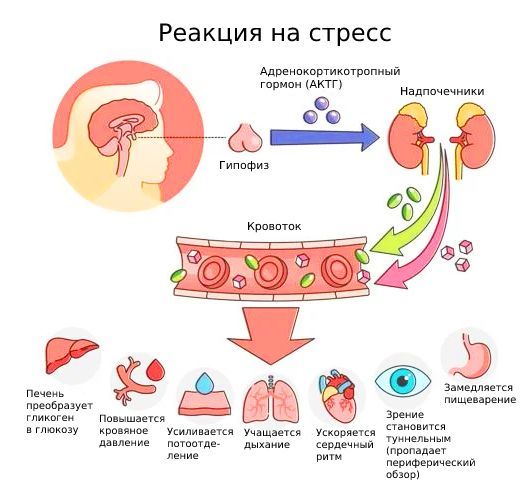
Реакция организма на стресс
У многих детей, особенно маленьких, конкретную причину приступов найти не получается. В таких случаях говорят об идиопатической ПТ [4][5].
Также учёные выделяют некоторые факторы риска:
- наследственная предрасположенность — если у кого-то из родителей, родных братьев или сестёр наблюдаются нарушения ритма и проводимости;
- отягощённый перинатальный период — совокупность неблагоприятных факторов, воздействующих на плод и новорождённого, например осложнённое течение беременности, болезнь матери вирусной инфекцией, наличие у неё вредных привычек;
- незрелость структур проводящей системы сердца у детей первого года жизни, т. е. это не патология, а временная возрастная особенность.
Симптомы пароксизмальной тахикардии у детей
При высокой частоте сердечных сокращений сердце не успевает нормально наполниться кровью и эффективно прокачивать её по организму, из-за чего состояние ребёнка может быстро ухудшаться. Однако симптомы могут быть разными. Они зависят от возраста пациента, длительности приступа и наличия других проблем с сердцем.
Проявления у младенцев и маленьких детей (до 3–4 лет):
- учащённое дыхание;
- бледность кожи;
- повышенная потливость;
- беспричинный плач и беспокойство;
- иногда повторяющаяся рвота;
- вялость, сонливость;
- отказ от еды.
К сожалению, зачастую приступ сложно заметить сразу, так как большинство из этих симптомов неспецифичны, т. е. могут указывать и на другие болезни, а сам ребёнок не может сказать, что именно его беспокоит. При этом состояние малыша становится довольно тяжёлым.
Симптомы у детей старшего возраста:
- внезапно участившееся сердцебиение (если приложить ухо к груди, можно услышать очень частый и ровный ритм сердца);
- головокружение;
- потемнение в глазах, вплоть до потери сознания (обморока);
- сильная слабость;
- ощущение нехватки воздуха;
- тошнота или рвота;
- сильное чувство страха и тревоги;
- редко — дискомфорт или боль в груди [4][5].

Боль в груди, тревога и потливость
У худых детей иногда можно заметить пульсацию в области сердца.
Как правило, взрослый ребёнок может сразу определить начало приступа и точно сказать, когда ему стало плохо.
Патогенез пароксизмальной тахикардии у детей
Проводящая система сердца состоит из атипичных кардиомиоцитов — специальных «электрических» клеток и мышечных волокон, способных самостоятельно вырабатывать электрические импульсы и передавать их дальше. Главный «дирижёр» этой системы — синусовый узел. Именно он регулярно генерирует сигналы, которые проходят по специальным путям по всем отделам сердца и заставляют его сокращаться.

Проводящая система сердца
Однако при ПТ в сердце появляется дополнительный активный очаг, который начинает вырабатывать импульсы быстрее, чем синусовый узел. Из-за этого сердце начинает биться слишком часто.
Существует три основных механизма развития такого состояния:
- Механизм «риентри» (re-entry) — самый частый вариант пароксизмальной тахикардии. В норме электрический сигнал проходит по прямой и гаснет, но, если импульс встречает на своём пути участок, где проведение замедлено или временно заблокировано, он обходит его с другой стороны, возвращается назад и начинает новое движение по кругу. Этот вращающийся центр называют ротором. В результате сердце получает сигналы снова и снова, и ритм резко ускоряется. В зависимости от размера круга различают 2 вида:
- микрориентри — маленький круг (меньше 1 мм), который образуется вокруг небольшого участка сердечной мышцы с неоднородными электрическими свойствами, при этом в сердце зачастую появляется множество мелких роторов: они постоянно перемещаются, меняют направление и создают сложную разветвлённую сеть;
- макрориентри — большой круг (больше 1 см), который формируется вокруг крупных анатомических структур (например, вокруг устьев крупных сосудов, рубцовой или фиброзной ткани), а также при наличии дополнительных проводящих путей, в этом случае обычно возникает один ротор [7][11].
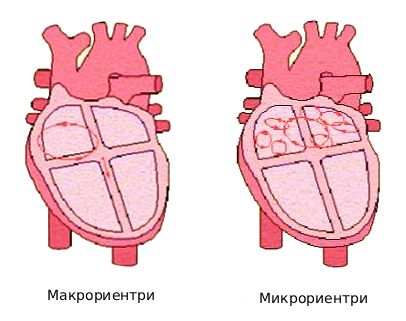
Виды риентри
- Очаговый (автоматический) механизм — формируется из-за «лишних» электрически активных клеток. В норме проводящая система сердца состоит из двух основных структур: синусового и атриовентрикулярного узла. Но при активации отдельных клеток появляется электрическая активность в нетипичном месте, например в стенке предсердия или желудочка [8].
- Триггерный механизм — в его основе лежит нарушение обмена веществ внутри клетки. После нормального сокращения в клетке может оставаться «лишняя» энергия, приводящая к внеочередному импульсу — экстрасистоле. Эта экстрасистола срабатывает как «спусковой крючок» и запускает приступ тахикардии, часто по механизму риентри.

Экстрасистола
Классификация и стадии развития пароксизмальной тахикардии у детей
В основе классификации лежит местоположение источника тахикардии. В связи с этим выделяют:
- предсердную форму;
- АВ-узловую;
- желудочковую;
- атриовентрикулярную с участием дополнительных проводящих путей [1][6].
В основу классификации желудочковых нарушений ритма положены важные характеристики аритмии, способные оказывать влияние на лечение и прогноз заболевания. К основным критериям относятся:
- длительность и частота приступов тахикардии;
- характер основного заболевания (наличие структурных изменений сердца, врождённые пороки, наследственные или приобретённые нарушения работы внутриклеточных каналов и т. д.);
- наличие клинических проявлений тахикардии;
- продолжительность комплексов тахикардии при проведении суточного мониторирования электрокардиограммы (ЭКГ);
- механизм возникновения (повышенный автоматизм, триггерная активность, риентри);
- частота сердечных сокращений желудочков;
- местонахождение источника ритма [5][6].
Также выделяют стадии ПТ:
- пароксизм — собственно сам приступ;
- межприступный период — время, когда ритм сердца нормальный и ребёнок может чувствовать себя абсолютно здоровым.
Осложнения пароксизмальной тахикардии у детей
На риск развития осложнений влияет частота и продолжительность приступов тахикардии: чем чаще и дольше длятся эпизоды, тем выше риск. Особенно неблагоприятными считаются приступы, которые возникают вечером и ночью, так как они отличаются более высокой частотой сердечных сокращений [4].
К наиболее серьёзным осложнениям относятся:
- Аритмогенная кардиомиопатия. Длительные приступы приводят к «истощению» сердечной мышцы. Она растягивается (дилатируется) и ослабевает, из-за чего сердце хуже выполняет свою насосную функцию (снижается так называемая фракция выброса, которую измеряют на УЗИ сердца — ЭхоКГ). В результате кровь хуже поступает к органам и тканям [4]. Однако после нормализации ритма сердце чаще всего возвращается к прежним размерам.
- Сердечная недостаточность. Со временем у ребёнка появляется отставание в физическом развитии, одышка, плохая переносимость даже минимальных нагрузок и отёки.
- Аритмогенный шок. При очень частом ритме левый желудочек не успевает наполниться кровью и артериальное давление резко падает до критических цифр. Ребёнок бледнеет, становится заторможенным, даже может потерять сознание. Это тяжёлое неотложное состояние, которое требует немедленной реанимационной помощи.
- Фибрилляция желудочков (ФЖ). Наиболее грозное осложнение желудочковой тахикардии. При ФЖ желудочки сокращаются хаотично и неэффективно, что может привести к остановке сердца (клинической смерти). Пациенту с таким осложнением требуется немедленная медицинская помощь [5].
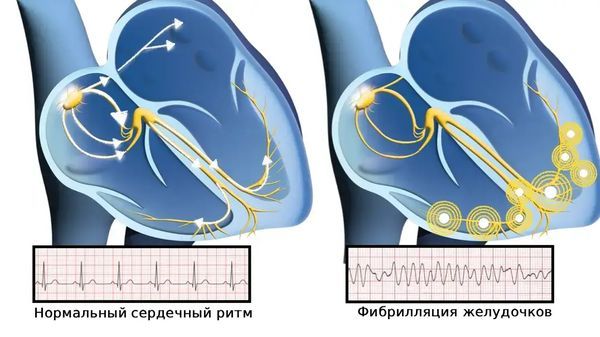
Фибрилляция желудочков
Диагностика пароксизмальной тахикардии у детей
При подозрении на пароксизмальную тахикардию у ребёнка нужно как можно скорее обратиться к детскому кардиологу.
Первичный приём
На амбулаторном приёме врач в первую очередь собирает подробный анамнез (историю болезни). Он спрашивает, когда начался и закончился приступ, что могло его спровоцировать (испуг, физическая нагрузка, резкий подъём с кровати), какие ощущения были у ребёнка во время приступа и что помогло его остановить. Если эпизоды тахикардии повторяются, врач уточняет, как часто они возникают.
Очень важно подробно и как можно более точно описать приступ, так как это помогает специалисту понять тяжесть заболевания. Кроме того, перед визитом стоит вспомнить или уточнить у родственников, были ли у кого-то в семье нарушения ритма сердца или кардиологические операции.
После беседы врач проводит осмотр: измеряет артериальное давление, анализирует цвет кожи, частоту пульса, выслушивает сердце, оценивает физическое развитие, особенно у детей первого года жизни. Однако такой осмотр редко оказывается информативным, так как в промежутках между приступами признаков заболевания может не быть [1].
Инструментальная диагностика
Основным методом диагностики считается электрокардиограмма (ЭКГ). Это простой и доступный метод, который помогает определить источник тахикардии. Однако предугадать наступление приступа невозможно, поэтому записать его при ЭКГ удаётся крайне редко, т. е. она показывает нормальный сердечный ритм даже при сохраняющейся слабости. Поэтому врачи используют дополнительные методы обследования:
- Суточное холтеровское мониторирование ЭКГ. Ребёнку на сутки или больше прикрепляют небольшой портативный прибор, который непрерывно записывает ЭКГ в условиях обычной жизни. Это позволяет «поймать» даже короткие приступы, которые пациент или его родители могут не заметить [1][5]. Сейчас всё чаще применяют многосуточные регистраторы, которые повышают шансы зарегистрировать эпизод ПТ. В повседневной жизни приступ также можно заметить на смарт-часах с функцией записи ритма сердца, но точно определить место возникновения аритмии помогает только специальное медицинское оборудование.

Суточное холтеровское мониторирование ЭКГ
- Чреспищеводное электрофизиологическое исследование (ЧПЭФИ). Этот метод используют, если не удаётся зарегистрировать нарушение ритма другими способами. В ходе ЧПЭФИ в пищевод пациента вводят тонкий электрод через нос или рот. С помощью слабых электрических импульсов врач провоцирует тахикардию и сразу же регистрирует приступ. Этот метод крайне информативен для диагностики наджелудочковых тахикардий и выбора лечения [1]. Дети старшего возраста обычно хорошо переносят такую процедуру, но маленьким детям её не проводят. При этом важно, чтобы перед исследованием частота сердечных сокращений была нормальной, поэтому, если ребёнок сильно волнуется, результат может быть недостоверным.

ЧПЭФИ
- Эхокардиография (УЗИ сердца). Это обследование делают, чтобы исключить врождённые пороки сердца и другие структурные изменения, которые могли стать причиной аритмии.
- Нагрузочные тесты (велоэргометрия, тредмил-тест). Их проводят, чтобы проверить, связан ли приступ с физической нагрузкой. Однако при СВТ добиться нужного результата бывает сложно, а при ЖТ такие тесты обычно не применяют, так как она часто представляет угрозу для жизни.
- Внутрисердечное электрофизиологическое исследование (ЭФИ). Его проводят в операционной под анестезией в месте введения электродов. Успокоительные препараты используют только у совсем маленьких детей и стараются обходиться без них, чтобы минимизировать влияние медикаментов на вегетативный профиль ребёнка, который регулирует давление и частоту сердечных сокращений.
Дифференциальная диагностика
Пароксизмальную тахикардию необходимо отличить от других состояний, которые также могут сопровождаться учащённым сердцебиением. К ним относятся обычная синусовая тахикардия при стрессе, температуре или физической нагрузке, неврологические проблемы (например, панические атаки) и эндокринные заболевания (например, тиреотоксикоз).
Чтобы исключить эти болезни, в том числе используют лабораторную диагностику. Пациентам рекомендуют сдать биохимический анализ крови, чтобы проверить уровень калия, магния, гормонов щитовидной железы и маркеров воспаления в сердечной мышце [1][5].
Лечение пароксизмальной тахикардии у детей
Тактика лечения пароксизмальной тахикардии зависит от её типа, возраста ребёнка, частоты и тяжести приступов. В первую очередь терапия направлена на остановку приступа. Для этого проводят операцию. Если она противопоказана или родители отказываются от такого лечения, ребёнку назначают антиаритмические препараты.
Первая помощь при СВТ
Если у ребёнка начался приступ, необходимо сразу вызвать скорую помощь. Во время ожидания медиков родители также могут выполнить несколько простых действий:
- Позиционирование — успокоить ребёнка, обеспечить приток свежего воздуха и уложить его на кровать с приподнятым изголовьем.
- Применить вагусные пробы — специальные приёмы, которые через стимуляцию блуждающего нерва рефлекторно помогают замедлить сердечный ритм. При правильном выполнении эффективность рефлекторных методик составляет около 50 % [1]. К ним относятся:
- проба Вальсальвы — пациент делает глубокий вдох, зажимает нос и рот и сильно натуживается на 15–30 секунд (подходит ребёнку старшего возраста) [1];
- рефлекс «ныряния» — необходимо приложить к лицу пациента пакет со льдом или холодное мокрое полотенце;
- механическое раздражение глотки — для этого нужно вызвать рвотный рефлекс;
- массаж каротидных синусов (область под углом нижней челюсти, где проходит много окончаний блуждающего нерва) — массаж делают поочерёдно слева и справа по 10–15 секунд на каждую сторону, в домашних условиях эту пробу следует применять очень осторожно, так как неправильная техника может привести к нежелательным последствиям [3].
- Использовать седативные средства — настойку Валерианы или Валокордин по 1–2 капли на каждый год жизни.
Медикаментозное лечение суправентрикулярной тахикардии
Для быстрой остановки приступа врачи скорой помощи или стационара вводят антиаритмические препараты внутривенно (например, Аденозин (АТФ), Верапамил, Пропранолол или Амиодарон).
В период между приступами при редких и лёгких эпизодах иногда назначают нейрометаболическую терапию для лечения вегетативной дисфункции: физио-, иглорефлексотерапию и лечебную физкультуру. Если эффекта нет, переходят к антиаритмическим препаратам.
Для предотвращения повторных приступов используют препараты, которые необходимо принимать длительно. Такое лечение рекомендовано:
- детям первого года жизни (из-за малого веса оперативное лечение обычно откладывают);
- детям старшего возраста, если очаг аритмии расположен очень близко к важному узлу проводящей системы сердца.
Препараты подбирают последовательно. Сначала назначают средство с коротким периодом выведения (чтобы легче было подбирать дозу). Если одного препарата недостаточно, добавляют второй, а при необходимости — третий.
При СВТ чаще всего начинают с бета-адреноблокаторов (Пропранолола или Атенолола). Пропранолол чаще всего назначают детям до года [3][10].
Если бета-блокаторы не помогают, переходят на Амиодарон. Его назначают пациентам со сниженной сократительной способностью сердца. Сначала дают насыщающую дозу в течение 10 дней (чтобы препарат накопился в организме в нужной концентрации), а затем переходят на поддерживающую дозу. К сожалению, Амиодарон может отрицательно влиять на щитовидную железу. По данным исследований, нарушения работы щитовидной железы развиваются примерно у 23 % пациентов, принимающих этот препарат [9]. Частота таких побочных эффектов (в частности, аутоиммунного тиреоидита) увеличивается с возрастом ребёнка, повышением дозы и длительности приёма препарата [3].
Эффективность любой антиаритмической терапии оценивают по уменьшению частоты, длительности и тяжести приступов [1][3].
Медикаментозное лечение желудочковой тахикардии
Желудочковая тахикардия поддаётся медикаментозному лечению гораздо хуже. Дети с ЖТ обычно находятся в тяжёлом состоянии и требуют срочной госпитализации в реанимацию.
Если у такого ребёнка нет грубых структурных изменений сердца, врачи не исключают скрытый воспалительный процесс в сердечной мышце. В таких случаях в лечение могут добавить короткий курс Преднизолона и нестероидные противовоспалительные препараты (НПВП).
Чтобы остановить приступ ЖТ, используют Лидокаин. Если у ближайших родственников также были подобные проблемы или раньше ребёнок терял сознание, собирают консилиум с участием детского кардиолога и хирурга-аритмолога, чтобы решить вопрос о проведении радиочастотной абляции.
Хирургическое лечение
Радиочастотная абляция (РЧА) — это современный и очень эффективный метод радикального лечения многих видов тахикардий, особенно тех, что связаны с дополнительными проводящими путями. Через небольшой прокол в бедренной вене или артерии к сердцу подводят тонкий катетер с электродом и с помощью радиочастотной энергии «прижигают» участок, который генерирует аритмию. Основной сложностью при проведении процедуры является выбор анестезии, так как многие препараты для наркоза могут подавлять электрическую активность сердца [8].

Радиочастотная абляция
Показания к РЧА у детей во многом такие же, как и у взрослых. У детей раннего возраста есть абсолютные показания к этой процедуре, особенно при пароксизмальной тахикардии, которая не поддаётся медикаментозному лечению.
Возможные осложнения после РЧА включают кровотечение, инфекцию, повреждение структур сердца и возврат аритмии, однако в руках опытных специалистов эти риски минимальны. После процедуры пациентам рекомендована дозированная физическая активность, регулярное наблюдение у кардиолога, соблюдение режима дня, а также питание, богатое калием и магнием.
Прогноз. Профилактика
При СВТ, которая началась в возрасте до года, прогноз, как правило, хороший [10]. Многие формы, особенно у младенцев, с возрастом могут проходить самостоятельно. ЖТ имеют более серьёзный прогноз и требуют постоянного наблюдения детского кардиолога.
Профилактика пароксизмальной тахикардии у детей
Так как причины ПТ часто кроются во врождённых особенностях проводящей системы, специфической профилактики не существует. Однако риск возникновения приступов можно снизить, если придерживаться простых правил:
- соблюдать режим дня и обеспечивать ребёнку полноценный ночной сон;
- ограничить чрезмерные психоэмоциональные и физические нагрузки;
- исключить факторы, провоцирующие приступ;
- регулярно наблюдаться у кардиолога и своевременно принимать назначенные препараты [5];
- вовремя лечить очаги хронической инфекции (например, кариес или тонзиллит), так как они могут провоцировать нарушения ритма [1].
Список литературы
Ассоциация детских кардиологов России. Суправентрикулярные (наджелудочковые) тахикардии: клинические рекомендации. — 2025.
Петрушина А. Д., Мальченко Л. А., Кретинина Л. Н. и др. Неотложные состояния у детей. — М.: Медицинская книга, 2002. — 176 с.
Abbasi E., Vijayashankar S. S., Goldman R. D. Management of acute supraventricular tachycardia in children // Can Fam Physician. — 2023. — № 12. — P. 839–841. ссылка
Филиппов Г. П. Детская кардиология. — Томск, 2001. — 171 с.
Российское кардиологическое общество. Желудочковые нарушения ритма сердца. Внезапная сердечная смерть: клинические рекомендации. — 2023.
Макаров Л. М. ЭКГ в педиатрии. — 2-е издание. — М.: Медпрактика-М, 2006. — 544 с.
Кушаковский М. С., Гришкин Ю. Н. Аритмии сердца. Расстройства сердечного ритма и нарушения проводимости. Причины, механизмы, электрокардиографическая и электрофизиологическая диагностика, клиника, лечение: руководство для врачей. — 3-е издание, исправленное и дополненное. — СПб.: Фолиант, 2004. — 672 с.
Ковалев И. А., Попов С. В., Антонченко И. В. и др. Нарушения ритма сердца у детей: основные принципы диагностики и лечения. — Томск: STT, 2006. — 272 с.
Montenez S., Moniotte S., Robert A. et al. Amiodarone-induced thyroid dysfunction in children: insights from the THYRAMIO study // Ther Adv Endocrinol Metab. — 2021. — Vol. 12. ссылка
Ковальчук Т. С., Кручина Т. К., Татарский Р. Б. и др. Опыт ведения детей раннего возраста с хаотической предсердной тахикардией // Вестник аритмологии. — 2021. — № 4. — С. 24–33.
Струтынский А. В., Баранов А. П., Банзелюк Е. Н. и др. Патофизиологические основы аритмологии // Лечебное дело. — 2009. — № 2. — С. 69–74.

