Определение болезни. Причины заболевания
Мальабсорбция (Malabsorption), или синдром нарушения всасывания, — это сочетание симптомов, которые связаны с нарушением всасывания в кишечнике одного или нескольких нутриентов (белков, жиров, углеводов, витаминов или минералов).
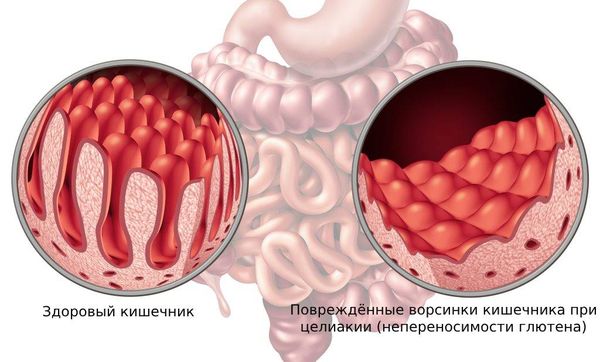
Целиакия — один из видов мальабсорбции
В 1977 году на Всемирном конгрессе гастроэнтерологов мальабсорбцию определили как синдром, который объединяет большое количество патологий и при котором происходит расстройство пищеварения и всасывания нутриентов, которое приводит к дисбалансу метаболизма (обмена веществ) в организме человека. Синдром может быть проявлением нескольких заболеваний, поэтому не является самостоятельным диагнозом [1].
Основные симптомы мальабсорбции:
- диарея (жидкий или разжиженный стул);
- стеаторея (жирный, мазевидный и маслянистый кал, который плохо смывается);
- снижение веса (из-за недостатка питательных нутриентов);
- признаки гиповитаминоза (дефицита витаминов на фоне нарушения всасывания).
Распространённость
Мальабсорбция по всему миру встречается у миллионов людей: как взрослых, так и детей. Оценить её распространённость трудно, так как это состояние — не отдельная патология, а нарушение встречается при разных заболеваниях. Но можно примерно проанализировать распространённость в разных группах населения. Например, целиакия (непереносимость глютена — растительного белка, содержащегося в зёрнах пшеницы, ржи, овса и ячменя) чаще встречается у европейцев и жителей Северной Америки, но её можно встретить и в некоторых регионах Индии. Она реже возникает у людей азиатского, карибского и африканского происхождения. Тропическая целиакия развивается по большей части у жителей Пуэрто-Рико, Карибского бассейна, Западной Африки, северной части Южной Америки, Юго-восточной Азии и Индии.
На фоне экзокринной недостаточности поджелудочной железы, т. е. когда она не вырабатывает достаточно ферментов для нормального пищеварения, мальабсорбция встречается у 85 % пациентов в тяжёлой форме, у 30 % пациентов с лёгким течением, а также у 85 % новорождённых с муковисцидозом [11].
Причины мальбабсорбции
Наиболее частые заболевания у детей и взрослых, при которых возникает синдром:
- Дисахаридазная недостаточность — непереносимость лактозы, или лактазная недостаточность.
- Целиакия.
- Муковисцидоз — болезнь, при которой нарушается работа экзокринных желёз, выделяющих секрет в полости органов или на поверхность кожи (пот, слизь и пищеварительные ферменты). В особенности страдает поджелудочная железа, а также слизистая лёгочной ткани и кишечника.
- Болезнь Уиппла — хроническое бактериальное заболевание, которое вызывается бактерией Tropheryma whipplei. Оно протекает по типу гастроэнтерита (поражения желудка и тонкой кишки) и может поражать суставы, сердце, лёгкие и лимфоузлы.
- Болезнь Крона — болезнь, при которой поражается кишечник в любом месте с образованием язв и сужений, все слои стенки кишки воспаляются, а также нарушается всасывание, появляется кровь в стуле и схваткообразные боли.
- Синдром короткой кишки — состояние после оперативного удаления части кишки [2][3].
Симптомы мальабсорбции
Главный симптом мальабсорбции — диарея (как правило, хроническая: длится более 3 недель). Помимо неё, у пациента могут возникать тошнота, рвота, боли в животе, вздутие, а также чередующиеся запор и понос.
Проявление диареи зависит от возраста, тяжести основного заболевания и его длительности.
Различают 4 вида диареи в зависимости от механизма её возникновения:
- Секреторная (гипоосмолярная) — возникает при кишечной гиперсекреции, когда из стенки кишки в её просвет усиленно выделяется вода и электролиты (натрий, калий, кальций и др.) и поступает большое количество расщеплённых желчных кислот.
- Осмотическая (гиперосмолярная) — возникает в полости кишки из-за нарушения всасывания водорастворимых веществ. Это повышает их концентрацию и осмотическое давление, что притягивает воду в просвет кишечника и задерживает её там, разжижая его содержимое.
- Экссудативная — возникает из-за кишечной гиперэкссудации, при которой в просвет кишки выделяется вода, плазма, белки, кровь и слизь. Это приводит к увеличению объёма каловых масс и жидкости.
- Моторная — возникает из-за нарушения перемещения кишечного содержимого: например, этот процесс ускоряется и жидкость не успевает всасываться из фекальных масс в стену кишки, или, наоборот, продвижение фекальных масс по кишечнику замедляется, они накапливаются, и количество жидкости увеличивается [4].
Все формы расстройства стула взаимосвязаны между собой и при мальабсорбции могут возникать одновременно.
Характер диареи может дать представление о причине заболевания. Например, для целиакии характерна осмотическая диарея (водянистая), так как в кишечнике уменьшается площадь всасывания и задерживается жидкость. Осмотическая диарея может также встречаться при дисахаридазной недостаточности (при этом стул разжиженный и пенистый, с резким кислым запахом). При инфекционных заболеваниях желудочно-кишечного тракта (ЖКТ), глистных и других паразитарных заражениях, постинфекционном энтероколите, пищевой аллергии, а также лактазной недостаточности и непереносимости белка коровьего молока может встречаться секреторная диарея, вплоть до отсутствия калового компонента в стуле.

Механизм возникновения непереносимости лактозы
Жирный, маслянистый, замазкообразный, плохо смываемый и оставляющий пятна на нижнем белье стул может встречаться при хроническом панкреатите, муковисцидозе, иногда при целиакии, дисбактериозе кишечника, синдроме короткой кишки, холепатии (патологии желчевыводящих путей). Чередование запора и кашицеобразного стула с болями в животе может возникать при синдроме раздражённого кишечника (СРК) [2].
Помимо диареи, на фоне некоторых заболеваний могут быть боли и спазмы в животе. Например, они возникают при непереносимости белков коровьего молока после употребления соответствующих продуктов, аномалиях кишечника (например, синдроме Пайра, при котором селезёночный угол ободочной кишки высоко зафиксирован), СРК, язвенном колите, болезни Крона и болезни Уиппла.
Могут встречаться и неспецифические симптомы:
- слабость и утомляемость (при нарушении баланса электролитов или анемии, т. е. снижении эритроцитов и гемоглобина в крови);
- флатуленция (избыточный выброс газов из прямой кишки с громким характерным звуком);
- метеоризм и урчание в животе (при синдроме избыточного бактериального роста (СИБР), т. е. чрезмерном росте бактерий микрофлоры тонкого кишечника);
- анорексия (расстройство пищевого поведения);
- избыточная потеря веса;
- задержка роста (при нарушении усвоения микро- и макронутриентов);
- отёки на голенях и ступнях (при потере основных белков плазмы крови (альбуминов), нарушении их переваривания и всасывания).
На фоне нарушения всасывания и избыточных потерь из-за диареи могут возникать и дефициты витаминов. Они могут проявляться:
- повышенной сухостью и шелушением кожи;
- глосситом — воспалением языка, при котором меняется его цвет, рельефность, появляется боль при жевании, налёт и отёчность;
- стоматитом — воспалением слизистой полости рта;
- пигментными пятнами на коже рук, шеи и тела;
- истончением волос на голове, которые становятся ломкими и начинают выпадать;
- изменением внешнего вида ногтей на пальцах рук и стоп;
- повышенной кровоточивостью и болезненностью дёсен [2].
Патогенез мальабсорбции
ЖКТ — это сложноорганизованная многофункциональная система. В её состав входят:
- ротовая полость — для грубой механической обработки пищи;
- пищевод — для поступления пищевого комка в желудок;
- желудок — для перетирания пищи, превращения её в химус, перемешивания и первичной ферментативной обработки, а также накопления больших объёмов пищи и её перемещения в тонкий кишечник порциями;
- двенадцатиперстная кишка (ДПК) — для начального переваривания пищи (с этой целью в её отделы поступает основной объём ферментов из поджелудочной железы и желчного пузыря);
- тонкая кишка — для окончательного переваривания и всасывания низкомолекулярных компонентов (например, витаминов и аминокислот);
- толстая кишка — для превращения всего химуса в каловые массы, окончательного всасывания воды и удаления всех вредных и ненужных веществ.
Нормальная работа ЖКТ заключается в выполнении нескольких основных функций:
- Секреторной. Железистые клетки вырабатывают пищеварительные соки, которые расщепляют белки, жиры и углеводы до простых компонентов. Белки — до аминокислот, жиры — до глицерина и жирных кислот, а углеводы — до моносахаридов.
- Моторной. Пища проходит из ротовой полости по пищеводу в желудок, а далее — по все отделам кишечника вплоть до прямой кишки и выводится наружу в виде каловых масс.
- Всасывания. На протяжении всех отделов ЖКТ, начиная с ротовой полости и заканчивая конечными отделами толстой кишки, всасываются питательные вещества, вода, минералы и витамины. В тонком отделе кишечника, а именно в ДПК, происходит основное всасывание всех питательных веществ. В начальных отделах ДПК усваивается до 80 % триглицеридов, 60 % углеводов и 50 % белков ещё до момента поступления пищевых компонентов в дистальную (конечную) часть тонкой кишки [5][7].
Механизм возникновения мальабсорбции связан с нарушением одного или более этапов работы ЖКТ. На начальных стадиях все патологические изменения, вызывающие этот синдром, нарушают пищеварение, что может проявляться желудочно-кишечными расстройствами: тошнотой, рвотой, запорами или разжиженным стулом, а также повышенным газообразованием.
По мере прогрессирования заболевания симптомы нарастают и присоединяется диарея. С увеличением объёма разжиженного стула, нарушением всасывания, потерей белков, альбуминов и воды возникают дефициты витаминов, аминокислот, жиров и углеводов, электролитов, макро- и микроэлементов (кальция, магния, железа, йода и т. д.). Нарушение всасывания в кишечнике приводит к потере веса, замедлению темпов роста, слабости, повышенной утомляемости, нарушению координации, анорексии, метеоризму и, как следствие, перерастяжению кишки и боли. Помимо этого, дефицитные состояния могут вызвать более сильные нарушния: повышенную кровоточивость, гормональные расстройства, иммунодефицитные состояния (снижение иммунитета) и нарушение зрения [1].
Нарушение работы организма может быть на нескольких уровнях:
- Преэнтеральном. Нарушается работа секреторных органов: желудка, поджелудочной железы, желчного пузыря и печени. Это происходит из-за недостатка пищеварительных ферментов и их низкого качества.
- Энтеральном. На этом уровне нарушается процесс всасывания из-за повреждения кишечных ворсинок и уменьшения их полезной площади. Из-за этого разрывается цепочка пищеварительного конвейера: пища плохо переваривается в кишечнике, вода и полезные вещества хуже всасываются, их расщепление в клетках и транспортировка в кровяное русло нарушается. Это расстройство характерно для целиакии, герпетиформного дерматита (кожного заболевания, связанного с непереносимостью глютена), лямблиоза и инфекционных энтеропатий (кишечных инфекций).
- Постэнтеральном. На этом уровне нарушается процесс транспортировки с кровью и лимфой всех питательных компонентов пищи и воды в органы и клетки-мишени, в которых они нуждаются. Эти изменения могут привести к экссудативной энтеропатии (чрезмерной потере белка (включая альбумин) и воды через ЖКТ), нарушению крово- и лимфообращения в тонкой кишке, а также онкологическим заболеваниям лимфатической системы: лимфогранулематозу и лимфосаркоме [6].
Классификация и стадии развития мальабсорбции
В 1977 году был проведён VIII Всемирный конгресс гастроэнтерологов, на котором была предложена и принята классификация мальабсорбции на основе этапа пищеварения, который нарушен:
- Внутриполостная. Состояние, при котором нарушено полостное пищеварение (начальный этап, когда пища расщепляется в желудке и тонкой кишке) из-за дефицита ферментов поджелудочной железы и желчного пузыря. Это бывает, например, при муковисцидозе, тяжёлых холепатиях (заболеваниях желчевыводящих путей), гипоплазии поджелудочной железы (её недоразвитости) и циррозе печени.
- Энтероцеллюлярная. При этом типе нарушено мембранное пищеварение (конечный этап, когда пища дорасщепляется на поверхности клеток тонкой кишки) или всасывание из-за дефекта кишечных ворсинок и энтероцитов (клеток кишечника). Это происходит, например, при дисахаридазной недостаточности, нарушении всасывания глюкозы и галактозы, врождённой хлоридной или натриевой диарее (которые связаны с нарушением всасывания электролитов), целиакии, болезни Крона и хронических кишечных инфекциях.
- Постцеллюлярная. При этом типе повреждаются кровеносные капилляры и система лимфатических узлов [8].
В 2001 году была предложена классификация мальабсорбции по её происхождению:
- Наследственная. Встречается в 10 % случаев. Это дети с муковисцидозм, целиакией, дисахаридазной недостаточностью, синдромом Швахмана — Даймонда и болезнью Хартнупа.
- Приобретённая. Этот вариант наблюдается у детей с энтеритами (воспалением тонкого кишечника), болезнью Уиппла, тропическим спру (поражением кишки при проживании в тропических и субтропических регионах), злокачественными опухолями тонкой кишки, хроническим панкреатитом (воспалением поджелудочной железы) и циррозом печени.
Синдром каждого из этих видов может быть:
- Первичным. Связан с нарушением всасывания углеводов, белков, жиров, витаминов и минералов или нескольких компонентов одновременно.
- Вторичным. В зависимости от того, на фоне повреждения какого органа или какой системы он развивается, синдром бывает нескольких видов:
- панкреатогенным (из-за недостатка выработки ферментов в поджелудочной железе);
- гепатогенным (из-за заболевания печени и желчевыводящих путей);
- гастрогенным (из-за патологий желудка);
- нейроэндокринным (из-за опухолей, которые возникают из клеток эндокринной (гормональной) и нервной систем);
- иммунодефицитным (из-за снижения иммунитета) и др. [2]
По степени тяжести нарушения всасывания выделяют:
- 1-ю степень. Потеря массы тела доходит до 10 % от всего веса (менее 10 кг). Индекс массы тела (ИМТ) составляет менее 18 кг/м2. Есть признаки недостаточности витаминов, трофические нарушения (быстрая утомляемость, раздражительность, мышечная и общая слабость, сухость и потрескивание губ, а также сухость волос). Сохраняется положительный симптом «мышечного валика»: при ударе неврологическим молоточком по мышце остаётся ямка с валиком вокруг от нескольких секунд до нескольких минут. Это указывает на дефицит калия и кальция, которые участвуют в мышечном сокращении.
- 2-ю степень. Снижение веса составляет 10–20 % (более 10 кг), ИМТ — менее 16 кг/м2. Наблюдается дефицит витаминов, электролитов (калия и кальция) и гипохромная анемия, при которой бледнеют эритроциты. Эти состояния могут проявляться сухостью и бледностью кожи, чувством усталости, головокружением и потерей аппетита.
- 3-ю степень. ИМТ — менее 15 кг/м2. У пациента проявляются более выраженные симптомы:
- нарушение водно-электролитного обмена;
- остеопороз, т. е. снижение плотности костей, из-за дефицита кальция и витамина D;
- значительная анемия (гемоглобин менее 90 г/л);
- дефицит белка и альбуминов (менее 60 г/л);
- протеиновые отёки на ногах из-за недостатка белка;
- аритмия, т. е. нарушение сердечного ритма, из-за дефицита калия или кальция;
- судорожный синдром из-за дефицита электролитов и витаминов [3].

Остеопороз
Согласно международной классификации болезней 10-го пересмотра нарушение всасывания в кишечнике шифруется кодом К90 и имеет несколько подвидов:
- K90.0 Целиакия.
- K90.1 Тропическая спру.
- K90.2 Синдром слепой петли (застой в тонком кишечнике с усиленным размножением бактерий).
- K90.3 Панкреатическая стеаторея (жирный кал из-за недостатка выработки ферментов в поджелудочной железе).
- K90.4 Нарушения всасывания, обусловленные непереносимостью углеводов, жиров, белкa и крaхмaлa.
- K90.8 Другие нарушения всасывания в кишечнике (например, болезнь Уиппла).
- K90.9 Нарушение всасывания в кишечнике неуточнённое (например, экссудативная энтеропатия неясной этиологии) [9].
Осложнения мальабсорбции
Осложнения при мальабсорбции появляются на фоне дефицитных состояний и потери микро- и макроэлементов. Так как главный симптом нарушения всасывания — диарея, разная по объёму и составу, основное осложнение — это эксикоз, т. е. обезвоживание (состояние, при котором потеря жидкости больше, чем её поступление в организм). Он возникает при длительной и частой диарее. Заподозрить эксикоз можно по следующим признакам:
- сухость кожи и слизистых оболочек (глаз, губ и ротовой полости);
- уменьшение количества слюны;
- снижение эластичности кожи;
- западание глазных яблок (при длительном патологическом процессе).
При более затяжном течении появляются:
- нарушения в работе сердца: слабый пульс и падение артериального давления;
- уменьшение объёма и частоты мочеиспускания;
- неврологические симптомы: сильная слабость, вялость, сонливость и апатия, галлюцинации и бред [10].
Так как при мальабсорбции нарушается всасывание, то появляются дефицитные осложнения:
- Недостаток железа, витамина В12 и фолиевой кислоты. Он приводит к анемии, которая проявляется в повышенной усталости, слабости и бледности кожи.
- Недостаток витамина К и С. Он приводит к кровотечениям, синякам и петехиям (кровоподтёкам).
- Недостаток кальция, магния, калия и витамина D. Он проявляется болями в руках и ногах, частых трещинах и переломах костей, карпопедальном спазме (повышенном напряжении в мышцах рук и ног с нехарактерным положением кистей и стоп).
- Потеря витамина А. Она снижает сумеречное зрение (это состояние называется куриной слепотой).
- Недостаток витаминов В1, В2, В3, В6, В12, фолиевой кислоты, ниацина и железа, который приводит к развитию:
- глоссита;
- периферической нейропатии (уменьшаются сухожильные рефлексы, появляется боль в мышцах, пропадает периферическая чувствительность, т. е. способность реагировать на внешние раздражители) [1].
Недостаточное поступление белков, жиров, углеводов, витаминов, макро- и микроэлементов приводят к задержке роста, отставанию в физическом и психоневрологическом развитии, белково-энергетической недостаточности, нарушению синтеза (образования) гормонов и ферментов. Дефицит гормонов и электролитов становится причиной неполноценной работы органов или систем, что может привести к летальному исходу.
Диагностика мальабсорбции
Первый врач, к которому нужно обратиться при признаках синдрома, — это терапевт/педиатр или гастроэнтеролог.
На приёме обязательно нужно рассказать:
- когда появились симптомы;
- можно ли их связать с употреблением тех или иных продуктов или лекарств;
- как часто возникают проблемы со стулом;
- есть ли чувство боли или дискомфорта в животе.
Если пациент — ребёнок, то врач узнает у родителей:
- о темпах прибавки его веса и роста;
- особенностях развития;
- сопутствующих проблемах (изменениях кожи, волос и языка);
- смене пищевых предпочтений;
- были ли операции в области живота.
Диагностика мальабсорбции направлена в первую очередь на оценку дефицитных состояний, а также поиск заболевания, которое вызвало нарушение всасывания. Выбор лабораторных и инструментальных обследований будет зависеть от причины, которую врач заподозрил по осмотру и собранной информации от пациента или родителей заболевшего ребёнка.
Лабораторная диагностика
Пациенту могут быть назначены лабораторные исследования:
- Общий анализ крови. Позволяет обнаружить признаки анемии (железодефицитной или фолиеводефицитной).
- Биохимический анализ крови: щелочной фосфатазы, сывороточного железа, амилазы, липазы, АСТ, АЛТ и билирубина.
- Определение уровня электролитов, витамина D, В12, фолиевой кислоты, ферритина и ГГТП в крови.
- Определение антител к тканевой трансглютаминазе в крови, что позволяет определить целиакию.
- Генетический анализ крови. Он актуален, если развитие мальабсорбции — результат наследственных заболеваний, например муковисцидоза, синдрома Швахмана — Даймонда и др.
- Общий анализ кала (копрограмма). Помогает понять характер перевариваемой пищи и работу ферментных систем.
- Анализ кала на гельминты и простейшие.
- Определение кальпротектина в кале. Показывает степень воспаления в кишечнике.
- Количественное определение содержания жира в трёхдневном кале. Позволяет диагностировать стеаторею и определить её тяжесть.
- Фотометрическое измерение содержания химотрипсина в кале. По этому показателю оценивают, насколько сильно нарушено выделение панкреатических ферментов (поджелудочной железы), а также оценивают эффективность заместительной ферментной терапии.
- Определение уровня углеводов в кале.
- Анализ кала на панкреатическую эластазу-1 для определения экзокринной недостаточности поджелудочной железы.
- Водородный и метановый дыхательный тест с лактулозой. С помощью него измеряют концентрацию водорода в воздухе, который выдыхает пациент. Это даёт возможность оценить количество анаэробных бактерий в ЖКТ и активность их обмена веществ. Такой тест позволяет диагностировать СИБР.
- Нагрузочный тест с лактозой. Его проводят для диагностики лактазной недостаточности. В ходе исследования измеряют уровень глюкозы в крови до и после употребления раствора лактозы.
- Тест с D-ксилозой. Для его проведения пациенту дают выпить раствор D-ксилозы, т. е. сахара, который легко всасывается в тонком кишечнике. Затем в крови и моче определяют его содержание. Исследование позволяет оценить абсорбционную (всасывающую) функцию тонкой кишки.
- Тест Шиллинга. В ходе исследования пациент принимает радиоактивный витамин B12 и сдаёт мочу на анализ. В ней определяют содержание этого витамина, что даёт возможность оценить, насколько хорошо он усваивается в организме.
Инструментальная диагностика
Врач может направить пациента пройти инструментальные исследования:
- УЗИ органов брюшной полости. Исследование позволяет осмотреть печень, желчный пузырь и поджелудочную железу с минимальным вмешательством в организм.
- Обзорную рентгенограмму органов брюшной полости, в том числе с контрастом, т. е. введением в организм специальной жидкости для лучшей визуализации.
- Компьютерную томографию (КТ) органов брюшной полости.
- Эндоскопическое исследование тонкой кишки с биопсией. Для оценки состояния в орган вводят эндоскоп (прибор в виде трубки) и берут кусочек ткани для изучения под микроскопом. Исследование позволяет определить целиакию, болезнь Крона, язвенный колит, онкологические состояния и др.
- Эндоскопическую ретроградную холангиопанкреатографию (ЭРХПГ). В ходе исследования через эндоскоп в желчные протоки вводят контрастное вещество и делают рентгеновские снимки.
- Эндоскопическое УЗ-исследование (ЭндоУЗИ) ЖКТ. Исследование позволяет послойно оценить состояние стенок кишечника и определить объёмные образования.
- МР-холангиопанкреатографию (МРХПГ). Это магнитно-резонансная томография печени, желчного пузыря и его протоков, а также поджелудочной железы [1].
В процессе диагностики врач исключает различные заболевания со схожими симптомами, чтобы установить настоящую причину или фактор, который привёл к нарушению всасывания в кишечнике.

УЗИ органов брюшной полости
Лечение мальабсорбции
Чтобы вылечить мальабсорбцию, необходимо:
- устранить дефицитные состояния (недостаток белка, витаминов, электролитов, жиров и углеводов);
- остановить диарею, чтобы прекратить патологические потери;
- восстановить потери жидкости;
- восстановить нормальную микрофлору кишечника;
- провести терапию основного заболевания [2][11].
Диетотерапия
Для работы с дефицитными состояниями применяют диетотерапию. Её задача — использовать продукты питания, богатые необходимыми нутриентами с учётом конкретного состояния пациента, чтобы откорректировать дефицитные и водно-электролитные нарушения.
Либо наоборот, исключить ту пищу, которая приводит к нарушению всасывания в кишечнике. Например, глютеносодержащую — при целиакии; лактозу — при непереносимости коровьего белка или лактазной недостаточности.
Обычно при мальабсорбции назначается диета с высоким содержанием белка, а вот содержание жира в пище нужно уменьшить практически в два раза. В тяжёлых случаях нарушения всасывания, чтобы восполнить потери, используют специализированные растворы для парентерального (внутривенного) питания, обогащённые белками, витаминами, электролитами, макро- и микроэлементами [12].
Медикаментозное лечение
Лекарства помогают устранить симптомы синдрома, корректируют патологические состояния и воздействуют на причины мальабсорбции.
Чтобы остановить диарею, энтерально назначают сорбенты, вяжущие препараты (на основе смектина и белой глины), а также комплекс живых микроорганизмов (пре-, пробиотики) [3].
При болях в животе используют спазмолитические препараты (например, на основе тримебутина, дротаверина или м-холиноблокаторы).
При дефицитных состояниях (например, железодефицитной или фолиеводефицитной анемии) проводят терапию препаратами железа и фолиевой кислоты. При гипопротеинемии (дефиците белка) внутривенно вводят растворы аминокислот или назначают лечебное питание специализированными смесями и коктейлями. Дефицит витаминов, микроэлементов и электролитов также корректируют пероральными и внутривенными формами лекарств.
При нарушении всасывания на фоне инфекционного энтерита или паразитарного заражения используют антибиотики.
При болезни Крона и язвенном колите используют гормональную терапию Преднизолоном и топическими стероидами.
С заместительной целью применяют:
- ферментные препараты (например, при экзокринной недостаточности поджелудочной железы или муковисцидозе);
- холеретики (Урсодезоксихолевую кислоту) на фоне болезней печени или печёночной недостаточности, а также при синдроме короткой кишки для улучшения выработки и состава желчи и усвоения жиров.
Прогноз. Профилактика
Прогноз при мальабсорбции благоприятный: положительный исход наступает после излечения или купирования (устранения или ремиссии) основного заболевания [12]. Синдром нарушения всасывания обычно не представляет угрозы для жизни.
Однако тяжесть основного заболевания и длительность синдрома иногда могут быть опасными для жизни. К таким случаям относятся: длительное недоедание из-за экзокринной недостаточности поджелудочной железы, тяжёлые электролитные нарушения при длительной диарее, а также перфорация кишечника, т. е. разрыв его стенки [11].
Профилактика мальабсорбции
Профилактика синдрома в первую очередь заключается в устранении основного заболевания, которое может привести к мальабсорбции.
Например, при подозрении на целиакию, т. е. проявлении её первых симптомов, необходимо перестать употреблять продукты с глютеном. При непереносимости лактозы — продукты, богатые лактозой, или использовать препараты с ферментом лактазы при относительной лактазной недостаточности.
При инфекционной и паразитарной причине мальабсорбции пациенту проводят комплекс антибактериальной и противопротозойной терапии, а также он должен соблюдать меры личной гигиены.
Чтобы не допустить развития синдрома у пациентов с воспалительными заболеваниями кишечника, которые могут приводить к нарушению всасывания (например, болезнью Крона или язвенным колитом), проводят противовоспалительную терапию этих заболеваний вплоть до хирургического лечения с удалением повреждённого отдела.
Список литературы
Синдром мальабсорбции у детей. Учебное пособие для студентов, ординаторов и врачей по специальности «Педиатрия» / под ред. Г. Н. Янкиной, Е. И. Кондратьевой, Е. В. Лошковой. — Томск: СибГМУ, 2022. — 246 с.
Сенаторова А. С., Урываева М. К. Синдром мальабсорбции у детей. Диагностика, дифференцированный диагноз, лечение. Часть I // Здоровая детина. — 2010. — Т. 5, № 26.
Парфенов А. И., Крумс Л. М. Нарушение всасывания — ведущий клинический признак болезни тонкой кишки // Терапевтический архив. — 2016. — Т. 88, № 8. — С. 4–9.
Сафронова Л. Е., Федотова Г. В., Вахлова И. В. Функциональные расстройства у детей: учебное пособие. — Екатеринбург: УГМУ, 2016. — 64 с.
Физиология пищеварения: учебно-методическое пособие / сост. З. К. Вымятнина, Е. Ю. Просекина. — Томск, 2014. — 94 c.
Степаненко В. М., Панченко Е. В. Распространённость, этиология, патогенез, клиника, диагностика и лечение синдрома мальабсорбции у детей // ФГУ «Пятигорский ГНИИК Росздрава». — 2009. — C. 47–57.
Keller J., Layer P. The Pathophysiology of Malabsorption // Viszeralmedizin. — 2014. — Vol. 30, № 3. — P. 150–154. ссылка
Шабалов Н. П. Детские болезни: учебник для вузов. Т. 1. — 6-е изд., перераб. и доп. — СПб.: Питер, 2011. — 928 с.
Нарушения всасывания в кишечнике // МКБ-10. [Электронный ресурс]. Дата обращения: 25.06.2025.
Патофизиология водно-электролитного обмена и кислотно-основного состояния / под ред. Г. В. Порядина. — М.: РГМУ, 2013. — 49 с.
Zuvarox T., Belletieri С. Malabsorption Syndromes // StatPearls. — 2023.ссылка
Сенаторова А. С., Урываева М. К. Синдром мальабсорбции у детей. Диагностика, дифференциальный диагноз, лечение. Часть II // Здоровье ребёнка. — 2010. — T. 27, № 6. — C. 53–59.

