Определение болезни. Причины заболевания
Лимфатическая мальформация (ЛМ) — это врождённый порок развития лимфатических сосудов и коллекторов, который представляет собой их патологическое расширение (согласно классификации Общества по изучению сосудистых аномалий (ISSVA)).
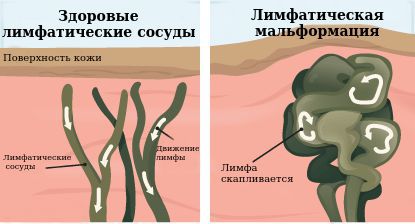
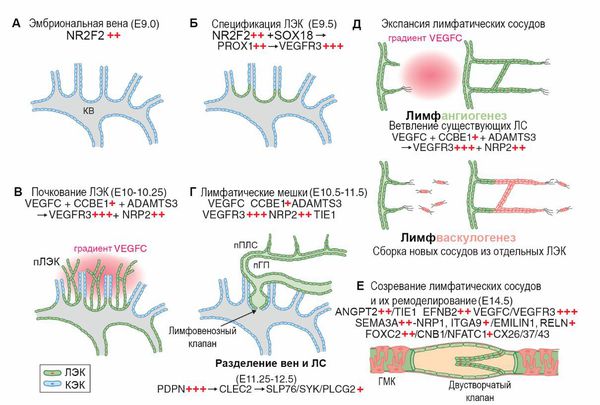
Здоровые лимфатические сосуды и лимфатическая мальформация
Ранее в отношении этого заболевания использовался также термин "лимфангиома", сейчас его следует признать устаревшим и не соответствующим действительности. Суффикс "-ома" означает принадлежность к опухолевому процессу, а лимфатическая мальформация не является опухолью. В западной литературе ещё встречается термин "cystichygroma", данное образование по современной классификации является крупнокистозной лимфатической мальформацией.
Частота встречаемости ЛМ составляет 1,2-2,8 на 1000 живых новорождённых [1]. Несмотря на то, что формирование лимфатической мальформации происходит внутриутробно, клиническое проявление может быть отсрочено до младенчества (встречается чаще) или (реже) до подросткового периода. Патология прогрессирует с течением времени. В некоторых случаях лимфатическую мальформацию выявляют ещё во время беременности при скрининговом УЗИ.
Данное образование локализуется по ходу лимфатических сосудов и может располагаться на коже и в подкожно-жировой клетчатке. Самая частая локализация в области головы и шеи, редко может поражать лимфатические сосуды и коллекторы внутри брюшной полости.
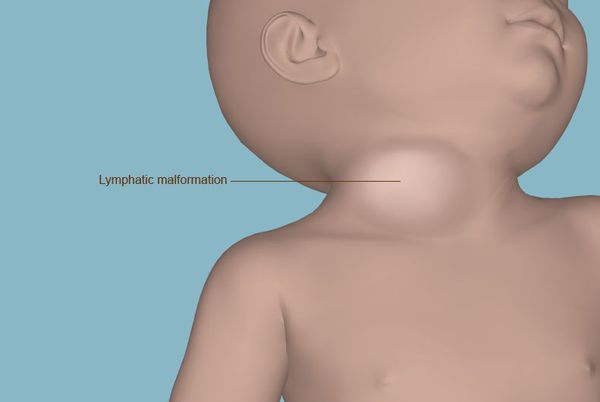
Лимфатическая мальформация в области шеи
До настоящего времени идут научные поиски причин появления сосудистых мальформаций, выявлены некоторые гены, мутации в которых могут приводить к появлению мальформации. Доцент Гарвардской медицинской школы доктор Арин К. Грин проанализировал статьи в Pubmed с 1994 по 2017 год и установил, что большинство сосудистых аномалий связано с мутациями, которые повреждают сигнализирующие рецепторы тирозинкиназы (им отводится ведущая роль в процессах роста, развития и дифференцировки клеток) [2]. Чаще всего выявлялись мутации в гене PIK3CA и в рецепторах, связанных с G-белком, также возможны спорадические (единичные) мутации в генах VEGFR3, FOXC2, SOX18, CCBE1 [3]. Нужно отметить, что для большинства сосудистых аномалий характерна мутация в одном гене. Следует признать, что этиология появления лимфатической мальформации носит мультифакториальный (многофакторный) характер.
Лимфатическая мальформация может быть в виде отдельных полостей (простая форма) или может быть одним из компонентов различных синдромов:
- синдром Клипелля — Треноне — сочетание капиллярной и венозной мальформации, возможно наличие компонентов лимфатической мальформации и гипертрофии (увеличения) конечностей;
- CLOVES синдром — сочетание лимфатической, венозной и капиллярной мальформации, возможно наличие артериовенозной мальформации и гипертрофии жировой ткани;
- синдром Протея — сочетание капиллярной, венозной и/или лимфатической мальформации и ассиметричный соматический рост.
Симптомы лимфатической мальформации
Появление лимфатической мальформации характеризуется наличием объёмного образования мягкой консистенции, которое расположено под кожей. При пальпации оно не смещается и безболезненно, температура образования не отличается от других участков кожного покрова (нет гипертермии), довольно часто определяется симптом флюктуации (наличия жидкости в замкнутой полости). Для каждого варианта ЛМ характерны различные клинические проявления.
Таблица 1. Сравнение вариантов симптомов при различных видах лимфатической мальформации.
(++) означает высокую вероятность наличия симптома, (+) — вероятное наличие симптома, (+/-) — возможное наличие симптома, (-) — данный симптом не характерен.
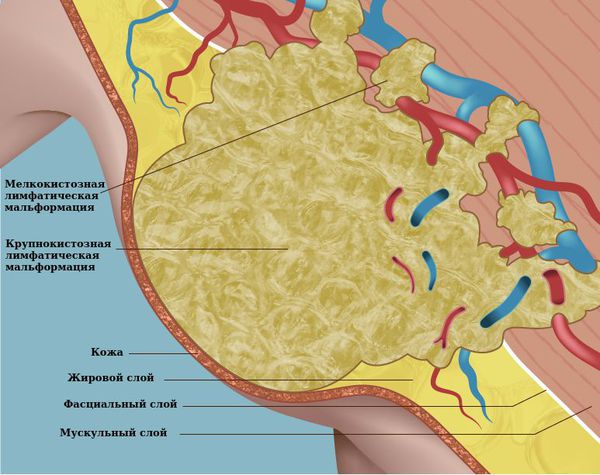
Крупнокистозная лимфатическая мальформация состояит из крупных полостей. Для неё характерно постепенное появление объёмного образования, которое с течением времени увеличивается в размерах. Рост мальформации не постоянен во времени: он может как ускоряться, так и оставаться без изменений длительное время. Ускорение роста возможно, например, после травмы или на фоне болезни: чаще всего ОРВИ со вторичным присоединением бактериальной инфекции. В этом случае мальформация растёт за счёт попадания инфекционного агента в патологический лимфоток и его застоя в области кисты, что может приводить к воспалению полости лимфатической мальформации. В редких случаях отмечается уменьшение объёма, что сопряжено с так называемым клапанным механизмом, то есть при "сбросе" избытка лимфы из коллектора, происходит уменьшение размеров полости.
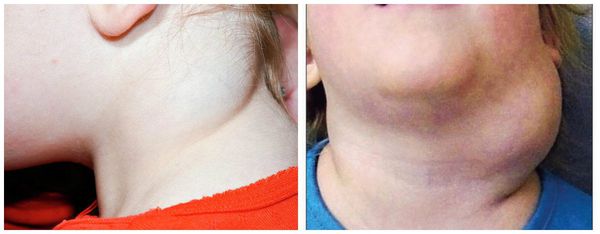
Лимфатическая мальформация в виде объёмного образования на шее
Данное образование при пальпации имеет мягкую, эластичную консистенцию, оно безболезненно и не смещается относительно поверхности кожи, также можно определить симптом флюктуации. Кожа над мальформацией не изменена. С ростом образования возможно нарушение функции конечности или, например, нарушение дыхания за счёт перекрытия дыхательных путей из-за сдавления извне.
Мелкокистозная мальформация представлена мелкими кистами, поэтому симптом флюктуации для неё не характерен. Внешне чаще всего отмечается безболезненное объёмное образование эластичной консистенции. С течением времени в области мальформации возможно изменение окружающих тканей (подкожножировой клетчатки): как и при лимфостазе, появляются участки уплотнения.
Смешанная лимфатическая мальформация состоит как из крупных, так и из мелких полостей, поэтому симптом флюктуации для неё не характерен. Внешне она проявляется схоже с крупнокистозной лимфатической мальформацией: это безболезненное мягкоэластичное образование, которое прогрессирует с течением времени, что может привести к нарушению функции конечностей. Кожа над мальформацией не изменена.
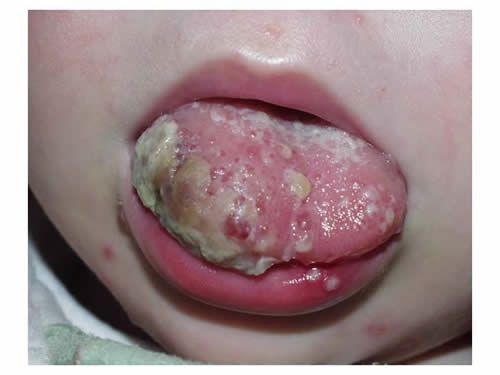
Лимфатическая мальформация кожи чаще всего проявляется прозрачными везикулами (небольшими пузырьками) на поверхности кожи, а при расположении на языке белыми или фиолетовыми бляшками, возвышающимися над поверхностью слизистой. Они легко травмируются и могут кровоточить, вследствие чего возможно инфицирование данной области и появление болевого синдрома. За счёт инфицирования очень часто появляется зловонный запах. При сочетании с другими видами лимфатической мальформации в этой области может возникнуть лимфостаз.
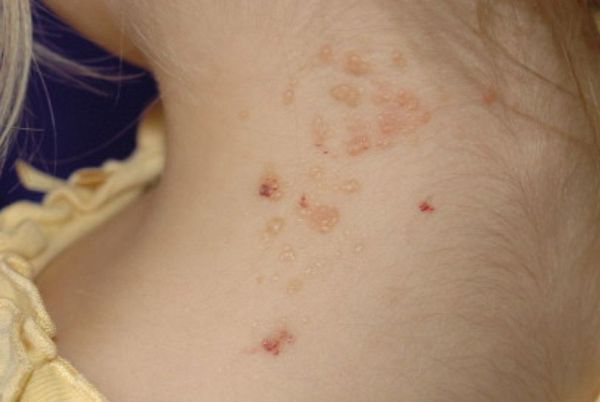
Лимфатическая мальформация кожи
Лимфатическая мальформация мезентериальных или грудных сосудов не имеет внешних проявлений и, как правило, случайно выявляется при выполнении УЗИ брюшной полости. Для данной патологии характерен болевой синдром, который может усиливаться во время менструаций. С прогрессированием мальформации происходит сдавление окружающих кровеносных и лимфатических сосудов и нервных пучков, в результате чего возможно появление лимфостаза и кишечной непроходимости [5].
Патогенез лимфатической мальформации
До настоящего времени причина появления лимфатической мальформации остается предметом научного поиска. Однако уже выявлен ряд генов, мутация в которых может приводить к появлению данной патологии, например, ген PIK3CA. Изменения, которые вызывают данные мутации, приводят к нарушению развития лимфатического мешка на протяжении шестой недели эмбриогенеза. За счёт этого сужается прорастание лимфатических каналов из основной лимфатической системы, что приводит к появлению патологических резервуаров лимфатических пространств, заполненных лимфой. Для проявления патологических изменений необходимо нарушение сообщения с центральными лимфатическими каналами.
Развитие лимфатической и кровеносной системы происходит из единого эмбрионального зачатка, поэтому очень часто рядом с лимфатической мальформацией проходят венозные сосуды. При крупнокистозной мальформации кровеносные сосуды могут проходить в септах (прегородках), которые разделяют патологические полости. Данные сосуды очень часто служат источником кровотечения в патологическую полость.
Причина прогрессии лимфатической мальформации остаётся неясной. Возможные механизмы:
- дилатация (растяжение) сосудистых пространств;
- васкулогенез — первая стадия формирования кровеносных сосудов;
- ангиогенез — вторая стадия формирования кровеносных сосудов;
- лимфангиогенез — формирование новых лимфатических сосудов.
Лимфангиогенез
Рост крупнокистозной лимфатической мальформации может быть вызван наличием клапанного механизма. Его суть в том, что при появлении крупной кисты сброс лимфы из неё затрудняется за счёт сдавления отводящего сосуда или при наличии патологического клапана. Это приводит к постепенному росту патологической полости. Однако при определённых условиях проток может открываться, тогда происходит сброс излишка лимфы и размер образования уменьшается. Данная теория позволяет объяснить случаи спонтанного уменьшения или исчезновения крупнокистозных лимфатических мальформаций.
Патология имеет высокий риск увеличения на протяжении подросткового возраста. Причина в действии пубертатных гормонов, которые могут стимулировать рост лимфатической мальформации [2]. У 42 % пациентов отмечался рост мальформации до подросткового периода, у 85 % после подросткового возраста и у 95 % пациентов рост отмечался на протяжении жизни. У женщин возможно ускорение прогрессии заболевания во время беременности.
Классификация и стадии развития лимфатической мальформации
Согласно классификации Общества по изучению сосудистых аномалий (International society for the study vascular anomaly — ISSVA) выделяются следующий виды простой (кистозной) лимфатической мальформации [4]:
- крупнокистозная (макрокистозная);
- мелкокистозная (микрокистозная);
- смешанная.
Крупнокистозная и мелкокистозная лимфатическая мальформация
Данное разделение носит практический характер, позволяющий определить прогноз заболевания и тактику лечения. Крупнокистозная лимфатическая мальформация представлена различными полостями (кистами), имеющими размер более 5 мм, что позволяет пунктировать их иглой и провести склерозирование образования. Прогноз при данном варианте благоприятный. Размер полостей при мелкокистозной лимфатической мальформации менее 5 мм, поэтому провести пунктирование иглой и склерозирование невозможно. Прогноз в этом случае менее благоприятен. Смешанная лимфатическая мальформация содержит кисты различного калибра и в зависимости от того, каких полостей больше, будет зависеть тактика лечения и прогноз заболевания.
Также выделяют другие виды простой лимфатической мальформации.
Лимфатическая мальформация в болезни Горхема — Стаута (Gorham-Stout disease — GSD). Она представляет собой прогрессирующую костную лимфатическую аномалию, которая вызывает разрушение костей. Данное состояние также называют болезнью "исчезающей кости". Она одинаково часто встречается у мальчиков и у девочек. С течением времени кости резорбируются (разрушаются), что вызывает болевой синдром и патологические переломы. Чаще всего поражаются рёбра, реже кости черепа, ключица, шейный отдел позвоночника.
Генерализованная лимфатическая мальформация (Generalized Lymphatic Anomaly — GLA). Ранее данное заболевание называлось "лимфангиоматоз". Это мультисистемное заболевание, поражающие кости: чаще всего рёбра, грудной отдел позвоночника, плечевые и бедренные кости. В отличие от болезни Горхема — Стаута костные поражения проявляются очагами лизиса (разрушения) или линиями просветления, расположенными в пределах мозгового канала. Кроме того, число и размер поражённых костей может увеличиваться с течением времени, при этом не возникает прогрессирующей потери костной ткани и кортикального слоя. Примерно в 60 % наблюдений выявляется крупнокистозная лимфатическая мальформация.
Капошиформный лимфангиоматоз (Kaposiform Lymphangiomaosis — KLA) — это вариант генерализованной лимфатической аномалии, которая вызывает тромбоцитопению (снижение количества тромбоцитов в крови) и сопровождается кровоизлиянием в ткани.
Осложнения лимфатической мальформации
Лимфатическая мальформация вызывает различные осложнения.
Психологический дискомфорт и депрессия могут возникнуть из-за появления видимого глазом изменения, поскольку вовлекается кожный покров. ЛМ имеет тенденцию к росту, и растёт она неравномерно во времени. Например, может увеличиваться быстрее на фоне инфицирования, во время вирусной болезни или при возникновении кровоизлияния внутрь полости. Учитывая, что большая часть лимфатических мальформаций расположена в области головы и шеи, можно заключить, что данная проблема является ведущей для пациентов с этой патологией.
С ростом образования возможно сдавление жизненно важных органов и структур. Например, при расположении мальформации в средостенье (центральном отделе грудной полости) может быть передавлен просвет трахеи, а увеличение языка при поражении дна полости рта приводит к перекрытию гортани [6]. Также большой размер образования может нарушать функцию конечностей, вызывать кишечную непроходимость, а при поражении языка возможны проблемы с глотанием [7].
Лимфатическая мальформация языка
Инфицирование. Вследствие того, что поражённая лимфатическая система не в состоянии избавиться от чужеродных материалов, происходит скопление лимфы и крови в кистах. Такая среда благоприятствуют бактериальному росту, вызывая инфицирование. Около 70 % лимфатических мальформаций инфицируется, при этом есть риск возникновения сепсиса (инфекционного заболевания, вызванного попаданием возбудителей инфекции в кровь). Причиной инфицирования ЛМ, расположенной в области лица и шеи, может быть плохая гигиена зубов, наличие кариеса. Если образование находится в области промежности, инфекция может проникнуть вследствие попадания кишечного содержимого на поврежденную кожу в области мальформации.
Кровоизлияние в полость лимфатической мальформации достигает 30-40 %. Этот процесс сопровождается напряжением кисты, появлением болевого синдрома, локальной гипертермии (повышения температуры), лихорадки. Также над областью мальформации возможно появление синего цвета. Кровотечение возникает из патологических венозных каналов в мальформации или из маленьких артерий в септах (перегородках).
Вторичное поражение кожного покрова с появлением характерных везикул на поверхности кожи возможно при прогрессии мелкокистозной лимфатической мальформации. Данное состояние очень часто возникает после ранее перенесённого оперативного вмешательства в зоне ЛМ.
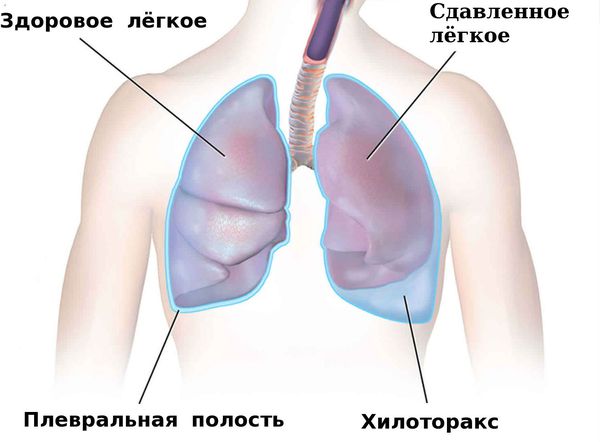
Грудная или брюшная лимфатическая мальформация может приводить к патологическому скоплению лимфы:
- хилотораксу — скоплению лимфы в плевральной полости;
- хилоперикарду — скоплению лимфы в полости сердечной сумки;
- хилоперитонеуму — скоплению лимфы в брюшной полости.
Хилоторакс
Локализация образования в области орбиты (глазницы) может приводить к различным офтальмологическим патологиям:
- проптозу — смещению глаза вперёд;
- птозу — опущению верхнего века;
- амблиопии — снижению зрения, при котором один глаз не участвует в выполнении зрительной функции;
- снижению зрения или слепоте за счёт сдавления глазного нерва.
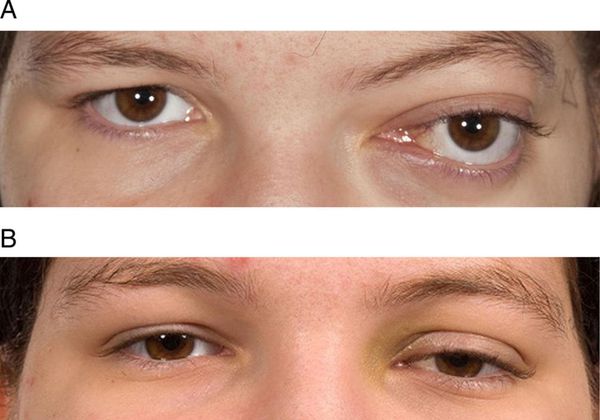
А - проптоз, В - птоз
Диагностика лимфатической мальформации
Около 90 % лимфатических мальформаций диагностируется на основании сбора анамнеза, данных клинического осмотра и ультразвукового исследования.
При сборе анамнеза необходимо обратить внимание на сроки появления образования, его динамику с течением времени, выяснить, отмечались ли эпизоды воспаления. Также важно проверить наличие осложнений на момент осмотра.
При осмотре следует оценить локализацию и объём патологического образования, его консистенцию, возможные кожные изменения, определить температуру кожи над образованием.
Если после сбора анамнеза и клинического осмотра диагноз остается неясным, показано проведение ультразвукового исследования с допплерографией (позволяет оценить кровоток на момент исследования) [2]. УЗИ может помочь установить диагноз, выявить кровотечение в полость поражения и провести дифференциальную диагностику между крупнокистозной и мелкокистозной лимфатической мальформацией. При крупнокистозной ЛМ выявляются анэхогенные (не отражающие ультразвуковые лучи) кисты с тонкими или толстыми эхогенными (отражающими ультразвуковые лучи) септами, в которых могут проходить сосуды. Микрокистозная лимфатическая мальформация имеет плохо дифференцируемую, гетероэхогенную (эхонеоднородную) массу с диффузным поражением прилегающих тканей.
Дифференциальный диагноз необходимо проводить со следующими патологиями:
- другими сосудистыми аномалиями: венозная мальформация, младенческая или врождённая гемангиома;
- опухолями не сосудистого генеза;
- пороками развития: различные кисты, тератомы (опухоли, образующиеся ещё до рождения);
- воспалительными заболеваниями: абсцесс.
Как правило, для проведения дифференциальной диагностики достаточно выполнения ультразвукового исследования, осмотра и сбора анамнеза, после чего устанавливается окончательный диагноз. Однако ультразвуковое исследование имеет свои ограничения в визуализации (глубина распространения, не всегда возможно полностью проследить расположение патологических полостей), поэтому после выполнения УЗИ показано выполнение магнитно-резонансной томографии (МРТ).
МРТ позволяет установить точный диагноз, определить тип лимфатической мальформации (крупнокистозная, мелкокистозная или смешанная) и площадь распространения процесса. Данное обследование является неинвазивным методом диагностики, оно не сопровождается лучевой нагрузкой, но требует, чтобы пациент в течение длительного времени не двигался. Детям младшего возраста МРТ проводят под наркозом или седацией.
В большинстве случаев при проведении МРТ для диагностики лимфатической мальформации введение внутривенного контраста не требуется. Исследование проводится в режимах Т1 и Т2 (эти режимы визуализируют ткани и жидкости с разными физическими свойствами в зависимости от содержания в них воды: в режиме Т1 — вода тёмная, а жир светлый, в режиме Т2 — жир и вода светлые) [2]. Данная мальформация представлена кистами неодинакового размера с перегородками разной толщины. Поскольку ЛМ имеет высокое содержание воды, то в режиме Т2 будет гиперинтенсивный сигнал (яркий светлый цвет на снимке).
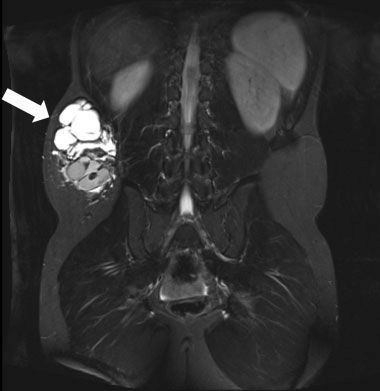
Лимфатическая мальформация на снимке МРТ в режиме Т2
В режиме Т1 кисты гипоинтенсивны (более тёмный цвет на снимке). Границы мелкокистозной лимфатической мальформации сравнительно плохо выявляются на МРТ.
Спиральная компьютерная томография и ангиография имеют низкую диагностическую ценность для определения ЛМ. Кроме того, данные виды обследования сопровождаются существенной лучевой нагрузкой, поэтому они выполняются только после проведения МРТ, если остаются сомнения в правильности установленного диагноза.
Лимфосцинтиграфия применяется для дифференцировки с первичной лимфэдемой и определения степени нарушений лимфатической системы [2]. Представляет собой исследование лимфатической системы, при котором пациенту вводится радионуклидное вещество, после чего с помощью специального сканирующего аппарата фиксируется его прохождения по лимфатическому руслу.
Гистологическое подтверждение лимфатической мальформации требуется редко, потому что поражение диагностируется на основании данных анамнеза, клинического осмотра и данных УЗИ и МРТ. Биопсия требуется в случае неоднозначных данных МРТ или если подозревается злокачественный процесс.
Лечение лимфатической мальформации
Лечение лимфатической мальформации можно разделить на неоперативное (неинвазивное) и оперативное лечение.
Неоперативное лечение
Данный вид терапии подразумевает собой комплекс лечебно-профилактических мер, направленных на предупреждение развития осложнений или сдерживание прогрессирования заболевания.
Наблюдение. Лимфатическая мальформация является доброкачественной патологией, для которой не характерны признаки злокачественности, поэтому оперативное лечение не является обязательным. Маленькие или бессимптомные поражения могут наблюдаться.
Компрессионный трикотаж за счёт оказываемого давления на ткани препятствует увеличению патологических полостей, что может замедлить рост образования, расположенного, например, на конечности. С целью компрессии не обязательно носить специальные чулки или перчатки, в ряде случаев для этой цели можно использовать трубчатые бинты.

Трубчатый бинт
Местная терапия при кровоизлиянии или воспалении подразумевает использование различных мазевых повязок.
Антибактериальная терапия. Учитывая склонность лимфатических мальформаций к инфицированию, оправдано раннее назначение антибактериальных препаратов (при первых признаках инфицирования). При наличии у пациента более трёх эпизодов инфицирования за год, показана ежедневная профилактическая антибактериальная терапия.
Медикаментозное лечение. Для лечения обширных или мелкокистозных лимфатических мальформаций используется оральный медикаментозный препарат на основе действующего вещества сиролимуса ("Рапамун") [8][9]. Данный препарат является мощным иммуносупрессором, который используется в трансплантологии. Механизм его действия основан на угнетении васкулогенеза (процесса образования кровеносных сосудов), подавлении разрастания сосудов. Однако риск развития серьёзных побочных действий и сравнительно небольшой опыт использования данного препарата у детей, ограничивают его применение.
Оперативное лечение
Склеротерапия (склерозирование) включает в себя аспирацию (отсасывание) содержимого кисты с последующей инъекцией склерозирующего агента, который вызывает рубцевание прилежащих стенок кисты. Процедуру проводят под ультразвуковой навигацией или с использованием эмирсионно-оптического преобразователя. Склеротерапия не удаляет лимфатическую мальформацию, но она эффективно уменьшает объём поражения.
Склеротерапия является методом выбора для лечения больших или проблемных крупнокистозных или смешанных лимфатических мальформаций [10]. Наиболее часто используемы склерозанты — доксициклин, натрия тетрадецил сульфат (sodium tetradecyl sulfate) (STS), этанол и блеомицин. По сравнению с хирургическим удалением склеротерапия даёт лучший результат и имеет меньший риск осложнений. Отдалённые результаты благоприятные: до 90 % ЛМ не рецидивируют в течении трёх лет после склеротерапии.
Радиочастотная абляция (Radiofrequency ablation — RFA) — данный метод лечения основан на деструкции тканей низкой температурой. Хорошо зарекомендовал себя при лечении везикул (небольших пузырьков) лимфатической мальформации в полости рта путём разрушения мелких патологических полостей на слизистой [9].
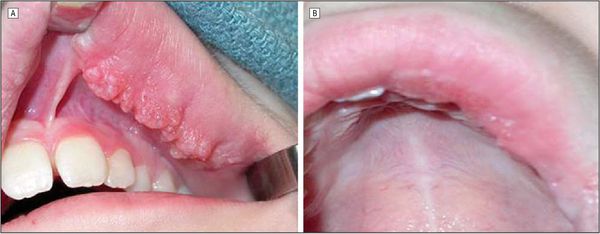
Лечение лимфатической мальформации в полости рта методом радиочастотной абляции
Хирургическое иссечение. Удаление крупнокистозной лимфатической мальформации не показано в следующих случаях:
- образование не вызывает жалоб;
- возможно провести склеротерапию;
- возможно удаление маленького, хорошо отграниченного образования.
Если хирургическое удаление неизбежно, следует помнить, что рубец или деформация после удаления ЛМ не должны быть косметически хуже, чем изменения, которые были до операции [12].
Удаление лимфатической мальформации может быть сопряжено со значительными осложнениями:
- массивная кровопотеря;
- ятрогенная (возникшая в результате действий медицинского персонала) травма;
- повреждение нервов;
- в послеоперационном периоде практически всегда отмечается подтекание лимфы из раны.
Прогноз. Профилактика
Причины возникновения лимфатической мальформации носят мультифакториальный характер, поэтому специфическая профилактика не проводится.
Прогноз заболевания зависит от типа лимфатической мальформации, её локализации и объёма патологических изменений. В некоторых случаях ЛМ может протекать бессимптомно в течение многих лет, в других же случаях может очень быстро расти [2].
Мелкокистозная лимфатическая мальформация имеет менее благоприятный прогноз, чем крупнокистозная или смешанная [2]. Причина в том, что она не поддаётся склеротерапии и, как правило, требует применения более агрессивных методов лечения.
Крупнокистозная лимфатическая мальформация очень хорошо поддаётся склерозированию, но данная процедура требует этапного выполнения для достижения хорошего результата. Прогноз при смешанной лимфатической мальформации зависит от того, какой компонент преобладает — крупно- или мелкокистозный. Возникновение осложнений значительно отягощает прогноз болезни.
Список литературы
Sun R.W., Tuchin V.V., Zharov V.P., Galanzha E.I., Richter G.T. Current status, pitfalls and future directions in the diagnosis and therapy of lymphatic malformation // J Biophotonics. — 2018; 11(8).ссылка
Greene A.K., Goss J.A. Vascular Anomalies: From a Clinicohistologic to a Genetic Framework // Plast Reconstr Surg. — 2018; 141(5): 709e-17e.ссылка
Michelini S., Paolacci S., Manara E., Eretta C., Mattassi R., Lee B.B., et al. Genetic tests in lymphatic vascular malformations and lymphedema // J Med Genet. 2018; 55(4): 222-32.ссылка
ISSVA classification for vascular anomalies // International Society for the Study of Vascular Anomalies. — Melbourne, 2018.
Nasser M., Ahmad K., Cottin V. Mediastinal lymphangioma in an adult // J Thorac Cardiovasc Surg. — 2018; 155(6): e195-e7.ссылка
Wygant C.M., Cohle S.D. Fatal Airway Obstruction in a Man With a Cystic Hygroma // Am J Forensic Med Pathol. — 2018; 39(3): 250-2.ссылка
Clement C., Snoekx R., Ceulemans P., Wyn I., Mathei J. An acute presentation of pediatric mesenteric lymphangioma: a case report and literature overview // Acta Chir Belg. — 2018; 118(5): 331-5.ссылка
Amodeo I., Colnaghi M., Raffaeli G., Cavallaro G., Ciralli F., Gangi S., et al. The use of sirolimus in the treatment of giant cystic lymphangioma: Four case reports and update of medical therapy // Medicine (Baltimore). — 2017; 96(51): e8871.ссылка
Dvorakova V., Rea D., O'Regan G.M., Irvine A.D. Generalized lymphatic anomaly successfully treated with long-term, low-dose sirolimus // Pediatr Dermatol. — 2018; 35(4): 533-4.ссылка
Horbach SER, van de Ven J.S., Nieuwkerk P.T., Spuls P.I., van der Horst C., Reekers J.A. Patient-Reported Outcomes of Bleomycin Sclerotherapy for Low-Flow Vascular Malformations and Predictors of Improvement // Cardiovasc Intervent Radiol. — 2018; 41(10): 1494-504.ссылка
Khurana A., Gupta A., Ahuja A., Sardana K., Malhotra P. Lymphangioma circumscriptum treated with combination of Bleomycin sclerotherapy and Radiofrequency ablation // J Cosmet Laser Ther. — 2018: 1-4.ссылка
Khanwalkar A., Carter J., Bhushan B., Rastatter J., Maddalozzo J. Thirty-day perioperative outcomes in resection of cervical lymphatic malformations // Int J Pediatr Otorhinolaryngol. — 2018; 106: 31-4.ссылка

