Определение болезни. Причины заболевания
Лимфаденит (Lymphadenitis) — это воспаление ткани лимфатического узла, при котором узел увеличивается. Часто возникает как осложнение воспалительного процесса, но может быть и самостоятельным заболеванием.

Лимфаденит на фоне тонзиллита (воспаления нёбных миндалин)
В первую очередь в процесс вовлекаются лимфатические узлы, которые находятся ближе всего к источнику инфекции. Это связано с тем, что лимфоузлы являются преградой для инфекции и её дальнейшего распространения. Поэтому бактерии, вызвавшие основное заболевание, сначала оседают именно в ближайших лимфоузлах [12]. Часто процесс ограничивается только их поражением, но иногда может затронуть все лимфатические узлы.
Лимфаденит чаще наблюдается у детей. Чёткой связи с полом и расой не выявлено [5][12][13]. По течению острый лимфаденит преобладает над хроническим, местная реакция — над общим процессом, а простой (серозный) — над гнойным [8].
Причины и факторы риска развития лимфаденита
Причиной лимфаденита как у детей, так и у взрослых практически всегда является инфекционное заболевание. В этом случае лимфаденит развивается из-за наличия в организме человека микроорганизмов, которые попадают в ткань самого узла. Там они останавливаются, фиксируются, размножаются и вызывают симптомы воспаления [1].
Если лимфаденит возникает из-за таких бактерий, как стрептококк, стафилококк и др., его называют неспецифическим. При этом инфекция попадает в лимфатический узел из гнойных очагов на коже (фурункулов, карбункулов, абсцессов), в ротоглотке (при ангине и тонзиллите) или в стенках сосудов (например, при флебите) [4].
Если причиной лимфаденита стали определённые возбудители (которые вызывают чуму, туберкулёз, цитомегаловирусную инфекцию, сибирскую язву и др.), то его называют специфическим.
Факторами риска развития лимфаденита можно считать общее снижение иммунитета, например из-за возраста, перенесённых операций, травм, наличия хронических очагов инфекции (кариеса и т. д.).
Симптомы лимфаденита
Проявления лимфаденита могут быть местными и общими:
- Главный местный симптом, который человек может заметить сам, — выраженное увеличение лимфатического узла. В случае гнойного воспаления лимфоузел может быть болезненным при прощупывании, в зоне воспаления возможна припухлость, покраснение и повышение температуры кожи. Если нагноившийся лимфоузел вскрылся самостоятельно, на коже могут быть свищи (отверстия).
![Увеличены шейные лимфатические узлы [16] Увеличены шейные лимфатические узлы [16]](/media/bolezny/limfadenit/uvelicheny-shyaynye-limfaticheskie-uzly-16_s.jpeg?dummy=1774599764590)
Увеличены шейные лимфатические узлы [16]
- К общим симптомам относится повышение температуры тела и ухудшение самочувствия в виде слабости и озноба. При гнойном процессе течение лимфаденита обычно более тяжёлое, поэтому симптомы возникают раньше и будут выражены сильнее. При серозном воспалении (без нагноения) симптомы не такие выраженные и возникают позднее.
Перед воспалением лимфатических узлов пациенты могут заметить признаки основного заболевания, например боль в горле при ангине, кашель, рожистое воспаление, высыпания герпеса, боли в руках или ногах и т. д. [1]
Патогенез лимфаденита
Чтобы понять, как развивается лимфаденит, нужно знать, что такое лимфатическая система и какую роль она играет в организме.
Лимфатическая система и лимфоузлы
Лимфатическая система — это часть сосудистого русла, которая дополняет работу венозной системы. Она участвует в обмене веществ, выводит из клеток и тканей продукты обмена и инородные вещества (в том числе бактерии), предотвращая их попадание в кровь [2]. Лимфатическая система состоит из лимфокапилляров, лимфатических сосудов и лимфатических узлов.

Лимфатическая система
Лимфатические узлы — это структуры, расположенные по ходу лимфатических сосудов. Они очищают лимфу, поступающую от тканей и органов. В узлах задерживаются и уничтожаются бактерии, вирусы и другие чужеродные частицы [2]. Сам лимфоузел состоит из коркового и мозгового вещества (подобно строению почки человека), ворот, капсулы, выносящих и приносящих сосудов.
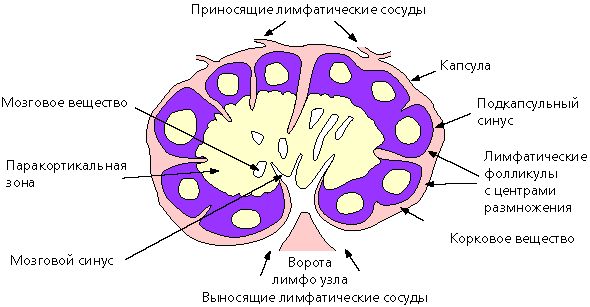
Строение лимфатического узла
По расположению лимфоузлы разделяются на следующие группы:
- шейные;
- поднижнечелюстные;
- подмышечные;
- паховые;
- внутригрудные;
- брюшные и др.
Они могут быть наружными (подкожными) и внутренними (глубокими). По форме различают бобовидные, округлые, овоидные, сегментарные и лентовидные лимфатические узлы [2][3][5].
Механизм развития лимфаденита
Патогенез лимфаденита — это не что иное, как сложная цепь иммунологических реакций и процессов, которые запускаются из-за внедрения инфекции в лимфатический узел. Обычно возбудители из первичного очага инфекции попадают в регионарный (ближайший) лимфоузел по лимфатическим сосудам. Этому способствует анатомическое строение и барьерная функция лимфоузла. Однако в целом инфекция может проникать в ткань лимфатического узла тремя различными путями:
- контактным — через повреждённые участки кожи и мягких тканей, которые находятся рядом с лимфоузлом;
- гематогенным — с током крови из других очагов инфекционного процесса;
- лимфогенным — по лимфатическим сосудам из ближайших тканей.
Когда инфекция попадает в лимфоузел и фиксируется там, начинаются процессы непосредственно в ткани самого узла. При остром неспецифическом лимфадените в начале воспаления кожа над лимфоузлом краснеет, внутри узла расширяются синусы и слущивается их оболочка. Затем узел пропитывается серозной (прозрачной) жидкостью, лимфоидная ткань активно разрастается, и накапливаются лейкоциты. Позже жидкость может превратиться в гной.
В зависимости от выраженности инфекции и защитных сил организма воспаление может быстро пройти все эти стадии или остановиться на любой из них [14].
Классификация и стадии развития лимфаденита
В Международной классификации болезней 10-го пересмотра (МКБ-10) у лимфаденита несколько кодов:
- I88 Неспецифический лимфаденит.
- L04 Острый лимфаденит.
Основные классификации лимфаденита:
- По интенсивности процесса и длительности воспалительных изменений:
- острый — если лимфаденит длится до 3 месяцев;
- подострый — продолжается от 3 до 6 месяцев;
- хронический — сохраняется более 6 месяцев [4].
- По происхождению (этиологии):
- специфический — вызванный определёнными микроорганизмами (возбудителями чумы, туберкулёза и др.);
- неспецифический — вызванный проникновением в ткань лимфоузла стрептококка, стафилококка и других микроорганизмов, в том числе и вирусов [3].
- По характеру течения процесса:
- гнойный — сопровождается гнойным расплавлением ткани узла, формированием абсцесса (капсулы с гноем) и его возможным вскрытием на кожу через свищ;
- серозный — отличается тем, что ткань узла пропитывается серозной жидкостью и возникает отёк [3].
- По расположению процесса:
- подчелюстной;
- подмышечный;
- паховый;
- шейный;
- околоушной и др. [5]
Отдельно можно выделить реактивные невоспалительные гиперплазии (т. е. разрастание ткани лимфатического узла). Они не относятся к гнойным или серозным процессам, не вызваны определённым возбудителями, но показывают, что в организме что-то не так. Например, такая гиперплазия может возникать при эндокринных или коллагеновых болезнях (нарушениях обменных процессов), при анемиях и других патологиях [4].
Осложнения лимфаденита
При симптомах лимфаденита стоит сразу обратиться к врачу, чтобы начать лечение, так как он может привести к разным осложнениям, среди них:
- Свищи. Это патологические каналы, которые появляются, если в лимфоузле скапливается много гноя и узел сам вскрывается. При этом на коже появляется отверстие, через которое выходит гной. Прорыв возможен не только на поверхность кожи, но и в полости организма, например в грудную полость, пищевод или бронхиальное дерево. В этом случае может возникнуть угрожающее жизни состояние — медиастинит (воспаление органов средостения). Формирование хронических свищей требует оперативного лечения.
- Тромбофлебит. Если воспалённый лимфоузел находится близко к сосудам, высока вероятность их воспаления с образованием тромба в просвете сосуда.
- Септикопиемия. Это самое грозное состояние, угрожающее жизни пациентов, развивается при попадании большой концентрации микроорганизмов с гноем в кровь [3].

Септикопиемия
Диагностика лимфаденита
При появлении увеличенного лимфоузла и других симптомов лимфаденита следует сразу обратиться к доктору. Этим состоянием могут заниматься врачи разных специальностей: хирург, гематолог, онколог, врач ультразвуковой диагностики, инфекционист.
Сбор жалоб, анамнеза и осмотр
При посещении доктора нужно рассказать:
- об инфекционных заболеваниях в ближайшее время и контактах с людьми, у которых мог быть туберкулёз или другие инфекции;
- недавних травмах и укусах животных;
- поездках в страны зарубежья.
Главным диагностическим методом является визуальный осмотр и пальпация (ощупывание) воспалённого узла, при этом врач начинает осмотр и пальпацию с указанных воспалённых узлов и далее переходит на близлежащие группы.
Инструментальная и лабораторная диагностика
В диагностике патологий лимфатических узлов чаще всего используется ультразвуковое исследование (УЗИ). Это неинвазивный (нетравматичный), высокоспецифичный (дающий точный результат), легко проводимый, самый быстрый и доступный по цене метод. При УЗИ доктор обращает внимание на размеры лимфатического узла, форму, изменение внутренней структуры и кровотока, подсчитывает количество изменённых структур.
В норме большинство лимфатических узлов настолько малы, что могут не определяться на УЗИ. При лимфадените они увеличены, но их структура не нарушена, т. е. хорошо видно разделение на два слоя:
- по периферии лимфатического узла располагается гипоэхогенная (тёмная) часть — кора;
- в центре находится гиперэхогенная (светлая) часть — ворота, в которых виден выносящий сосуд.
Также при УЗИ врач может сразу распознать признаки нагноения лимфатического узла или его вторичных изменений, вызванных метастазами или злокачественными поражениями (лимфомой, лимфогранулематозом и др.).
При неясной клинической картине врач может назначить компьютерную или магнитно-резонансную томографию (КТ или МРТ), УЗИ с применением контрастных препаратов, обследование других органов и систем, например органов брюшной полости, почек.
Чтобы выявить воспалительные изменения, могут потребоваться анализы крови и мочи. Для определения причины доктор может назначить анализы на инфекции: на вирус Эпштейна — Барр (он вызывает мононуклеоз), вирус иммунодефицита человека, цитомегаловирус и др. [6]
Дифференциальная диагностика
Лимфатические узлы с признаками лимфаденита нужно дифференцировать (отличать) от узлов с лимфопролиферацией (например, при лимфоме) или метастазами.
В некоторых случаях метастазы в лимфоузлах можно выявить при пальпации, но, по некоторым данным, УЗИ значительно лучше пальпации по чувствительности (92 % против 69 %). Это значит, что УЗИ выявляет на 23 % больше настоящих метастазов. Кроме того, общая точность у этого метода выше (89 % против 80 %) [7].
При метастатическом поражении или опухолях непосредственно самого лимфатического узла меняется его форма и кровообращение, структура становится неоднородной, нарушается нормальное разделение на кору и ворота. На основании этого врач может заподозрить злокачественный процесс [10].
Чтобы при УЗИ оценить риск злокачественности лимфатических узлов, может применяться Система отчётности и данных по лимфатическим узлам (Lymph Node Reporting and Data System — LN-RADS), в которой выделено 6 категорий:
- LN-RADS1 — лимфатические узлы нормальной формы, структуры, строения, с нормальным кровотоком, не увеличенные. Степень злокачественности 0 %.
- LN-RADS2 — увеличенные лимфатические узлы с признаками жировой инволюции (замещения жировой тканью) и повышенной эхогенностью, может быть изменена их форма. Такие лимфоузлы наблюдаются у пожилых людей. Степень злокачественности 0 %.
- LN-RADS3 — реактивные, воспалённые, увеличенные узлы, у которых нарушено разделение на слои и в ряде случаев усилен кровоток. Лимфаденит относится к этой категории. Частота выявления злокачественного процесса при таких изменениях — до 3 %.
- LN-RADS4a — лимфатические узлы с подозрением на злокачественное поражение. Такие лимфоузлы увеличены в размерах, их кровоток усилен, нередко бывают множественными, могут содержать признаки нагноения и различные включения (единичные или множественные). Частота обнаружения злокачественного процесса — до 30 %.
- LN-RADS4b — лимфатические узлы с более выраженными изменениями, чем в предыдущей группе. Частота злокачественного процесса в таких узлах составляет до 70 %.
- LN-RADS5 — однозначно злокачественные узлы. Частота онкологического процесса в таких узлах — до 97 % [9][15].
Первые две категории ведутся путём наблюдения. При обнаружении узлов 3–5-й категории необходим такой метод исследования, как биопсия (взятие образца ткани поражённого лимфоузла), а затем гистологическое исследование полученного образца (его изучение под микроскопом). Это позволяет точно различить лимфаденит и злокачественный процесс.

Биопсия лимфоузла
Лечение лимфаденита
Лимфаденит, возникший на фоне инфекционного заболевания (например, ангины или гриппа) в начальной стадии, как правило, не требует специфической терапии. Он проходит самостоятельно, когда удаётся вылечить основную болезнь.
При выявлении бактериальной инфекции пациенту назначают антибиотики, к которым восприимчив возбудитель заболевания. При вирусных инфекциях врач может назначить противовирусные препараты. Также может быть показано симптоматическое лечение: обезболивающие, жаропонижающие препараты, а также средства для нормализации стула, если причиной лимфаденита стала кишечная инфекция. При необходимости врач назначит физиотерапевтические процедуры [11].
Воспалённые лимфоузлы нельзя натирать, самостоятельно прокалывать и как-либо травмировать, так как это может привести к осложнениям, например нагноению.
Если лимфаденит перешёл в гнойную форму, может потребоваться хирургическое вскрытие лимфатического узла, его промывание и дренирование, чтобы гной выходил наружу. При некрозе (отмирании тканей) лимфоузел удаляют [11].
Прогноз. Профилактика
Как правило, гиперпластический лимфаденит проходит вместе с основным заболеванием. При гнойном лимфадените может потребоваться операция: вскрытие гнойного абсцесса, обработка поражённых тканей либо удаление лимфоузла при его некрозе [4].
Профилактика лимфаденита
Специфической профилактики лимфаденита нет. Чаще всего он развивается как осложнение инфекционной болезни, поэтому, чтобы его предотвратить, важно своевременно лечить все бактериальные и вирусные инфекции. Поставить диагноз, подобрать эффективные лекарства и их оптимальную дозировку поможет врач-терапевт или инфекционист [3][4].
Чтобы повысить устойчивость организма перед инфекциями, следует регулярно проходить вакцинацию согласно национальному календарю профилактических прививок. График вакцинации можно обсудить с лечащим врачом.
Список литературы
Инфекционные болезни: национальное руководство / под ред. Н. Д. Ющука, Ю. Я. Венгерова. — 3-е изд., перераб. и доп. — М.: ГЭОТАР-Медиа, 2009. — С. 200.
Синельников Р. Д., Синельников Я. Р. Атлас анатомии человека: учеб. пособие. — 2-е изд., стереотипное. — В 4 томах. Т. 3. — М.: Медицина, 1996. — 232 с.
Верткин А. Л., Силина Е. Г. Лимфаденопатия: руководство для практических врачей. — М.: Эксмо, 2023. — 288 с.
Черченко Н. Н. Лимфадениты, лимфангоиты, лимфоаденопатии челюстно-лицевой области: учебно-методическое пособие. — Минск: БГМУ, 2007. — 19 с.
Национальное гематологическое общество. Клинические рекомендации по диагностике лимфаденопатий. — М., 2014. — 38 с.
Ультразвуковое исследование с применением контрастных препаратов. От простого к сложному / под общ. ред. А. Н. Сенча. — М. : МЕДпресс-информ, 2021. — 296 с.
Заболотская Н. В. Применение УЗИ для оценки состояния поверхностных групп лимфатических узлов // SonoAce International. — 1999. — № 5. — С. 46–50.
Дрегалкина А. А., Чантырь И. В., Герасимова Л. Д. Частота встречаемости и структура лимфаденитов челюстно-лицевой области и шеи // Проблемы стоматологии. — 2010. — № 4. — С. 40–41.
Аллахвердиева Г. Ф., Данзанова Т. Ю., Мудунов А. М. и др. Ультразвуковая оценка состояния периферических лимфатических узлов (обзор литературы). Ультразвуковая классификация Node-RADS (US) // Онкологический журнал: лучевая диагностика, лучевая терапия. — 2023. — Т. 6, № 4. — С. 42–52.
Савельева Н. А. Ультразвуковая диагностика злокачественного поражения периферических лимфатических узлов // Практическая медицина. — 2014. — № 3. — С. 135–138.
Национальное гематологическое общество. Лимфаденопатии: клинические рекомендации. — 2018.
Козарезова Т. И., Кувшинников В. А., Василевский И. В., Климкович Н. Н. Синдром лимфаденопатии у детей: учебно-методическое пособие. — Минск: Белорусский государственный медицинский университет, 2006. — 105 с.
Kanwar V. S. Lymphadenopathy // Medscape. — 2024.
Неспецифический лимфаденит неуточненный (I88.9) // Справочник заболеваний MedElement. [Электронный ресурс]. Дата обращения: 27.03.2026.
Chudobiński C., Pasicz K., Hanke M., Kaczmarek A., Pajdziński M. Lymph Node Reporting and Data System (LN-RADS) — Retrospective Evaluation for Ultrasound Classification of Superficial Lymph Nodes // Cancers (Basel). — 2025. — Vol. 17, № 12. ссылка

