Определение болезни. Причины заболевания
Вентральная грыжа — это распространенное заболевание, при котором наблюдается пролабирование внутренних органов, покрытых париетальной брюшиной, или их частей через естественные или искусственные отверстия в мышечно-апоневротическом каркасе.[3]
Послеоперационными вентральными грыжами (ПВГ) называют грыжи, возникшие после выполнения операции по поводу любого хирургического заболевания, кроме грыж брюшной стенки.[8][9]
Термин «вентральная грыжа» ввел ученый и врач Клавдий Голен в 129-199 гг. н. э. Будучи анатомом, хирургом и основателем экспериментальной физиологии, он занимался так же лечебной деятельностью и практикой. Сведения о грыжах также встречаются в работах Гиппократа (V в. до н.э.), Цельса (I в. до н.э.) и других авторов.[1]
Существуют предрасполагающие и производящие факторы развития послеоперационных грыж. Предрасполагающие факторы:[3][6][21]
- избыточная масса тела;
- кахексия;
- телосложение (брахиморфный тип);
- сахарный диабет;
- пожилой возраст;
- бронхит, пневмония и другие заболевания дыхательной системы после операции;
- рвота;
- запор;
- метеоризм;
- угнетение защитных и регенераторных возможностей организма;
- затрудненное мочеиспускание.
Производящие факторы:[3][6][21]
- нагноение и расхождение краёв послеоперационных ран;
- неоднократные релапаротомии;
- расхождение швов после прекращения действия миорелаксантов;
- лапаростомия;
- дренирование, тампонирование брюшной полости;
- перитонит;
- ранняя большая физическая нагрузка в послеоперационном периоде;
- вынужденное выполнение лапаротомии без учёта анатомического строения передней брюшной стенки;
- технические погрешности при выполнении лапаротомии и ушивании раны;
- парез кишечника в раннем послеоперационном периоде;
- недостаток аскорбиновой кислоты, необходимой для синтеза проколлаген-пролингидралазы.
Симптомы послеоперационной вентральной грыжи
Вентральная грыжа чаще всего протекает бессимптомно. Одним из главных признаков данного заболевания является выявление выпячивания в одной или нескольких областях живота. Причем выпячивание появляется только при выполнении физнагрузки, натуживании, сильном кашле, чихании. Если после этого содержимое грыжевого мешка возможно погрузить, то можно говорить о том, что данная грыжа без ущемления. Если появляются жалобы на чувство жжения, болезненности, невозможности погружения содержимого грыжевого мешка и увеличение выпуклости в размерах, это уже признаки ущемления.
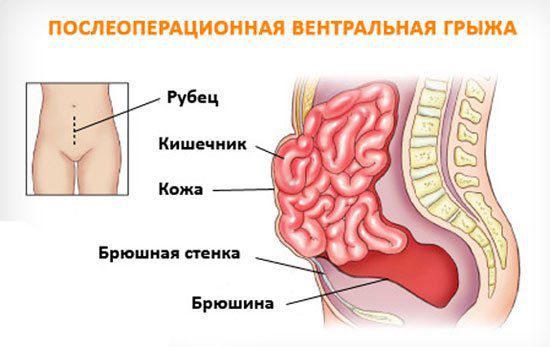
Послеоперационная вентральная грыжа
Патогенез послеоперационной вентральной грыжи
Все вентральные грыжи по образованию можно распределить на дистрофические и травматические.
К травматическим относятся все грыжи, которые возникают вследствие получения какой-либо травмы или выполнения оперативного вмешательства. Все остальные относятся к дистрофическим.
Любая вентральная грыжа имеет следующие составляющие:
- грыжевые ворота — это зона несостоятельности передней брюшной стенки;
- грыжевой мешок — это любой участок брюшины, который под воздействием высокого внутрибрюшного давления растянулся и вышел через несостоятельный участок передней брюшной стенки;
- грыжевое содержимое — это орган (часть органа), который под высоким давлением внутри брюшной полости выходит в грыжевой мешок.
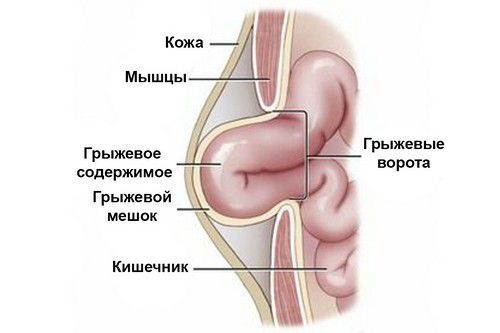
Анатомия вентральной грыжи
Основное значение в этиопатогенезе грыж отводится дисбалансу между давлением в брюшной полости и возможностью мышечно-апоневротического каркаса выдерживать это давление. Две основные силы, которые действуют на послеоперационный рубец — это внутрибрюшное давление и напряжение мышц брюшной стенки. Если же рубец не выдерживает давления, появляется дефект, который нарушает мышечно-апоневротическую функцию брюшной стенки.
Появление грыжевого выпячивания наиболее ожидаемо у людей, у которых имеют место различного рода послеоперационные осложнения в первые полгода после вмешательства, т. к. в слоях передней брюшной стенки долгое время сохраняется воспаление. Известно также, что после перенесенного осложнения в передней брюшной стенке долгое время сохраняется воспаление.[7][16] Есть данные и о непосредственной связи возникновения грыжи с заболеваниями периферической нервной системы. Основную роль в развитии послеоперационных вентральных грыж и их рецидивов играют нарушения в процессах формирования послеоперационного рубца, т. е. высокое количество тонких коллагеновых волокон с низкой плотностью. Вследствие дегенеративных изменений мышечно-апоневротический слой замещается рубцовой тканью, и это негативно сказывается на прочности стенки. Таким образом, нарушения в процессах метаболизма соединительной ткани являются, пожалуй, одним из главных факторов развития ПВГ. Это необходимо учитывать при выборе метода герниопластики и отдавать предпочтение методам малоинвазивным и безнатяжным, т. к. ткани, сшиваемые без значительного натяжения, не оказывают существенного влияния на функциональное и морфологическое состояние мышечно-апоневратического каркаса, и это не приводит к значительному повышению внутрибрюшного давления.
Классификация и стадии развития послеоперационной вентральной грыжи
В современной литературе нет единой общепринятой классификации вентральных грыж.
- Классификация 1999 года Chevrel J.P., Rаth А.М. (сокращенно — SWR) является наиболее приемлемой для клинического и научного использования для герниологов.
Грыжи делятся по следующим позициям:
1. Локализация (срединная (М); боковая (L); сочетанная (ML));
2. Размер грыжевых ворот (W1 (до 5 см); W2 (5-10 см); W3 (10-15 см); W4 (более 15 см);
3. Наличие или отсутствие рецидива (R1; R2; R3; R4).
2. Определять величину ПВГ можно по классификации К.Д. Тоскина и В.В. Жебровского (1980).[22][25]
- Малые грыжи — дефект локализуется в любой области передней брюшной стенки, не меняя общую конфигурацию живота и зачастую не определяясь даже при пальпации;
- Средние грыжи — дефект занимает какую-либо часть области передней брюшной стенки, не деформируя ее и определяясь при пальпации;
- Обширные грыжи — дефект полностью занимает целую область передней брюшной стенки, деформируя живот;
- Гигантские грыжи — дефект захватывает более одной области, резко деформируя живот.
Кроме того, необходимо учитывать, вправимая грыжа или невправимая, ущемленная или нет.
Выделяют также три наиболее часто встречающихся варианта нарушения топографии брюшной стенки при ПВГ:
1 вариант — грыжевой дефект расположен по средней линии и образован срединными краями прямых мышц, без нарушения целостности самих мышц;
2 вариант — грыжевой дефект не только разрушил белую линию живота, но и имеет место нарушение анатомической целостности прямых или боковых мышц передней брюшной стенки, а также их апоневротических футляров;
3 вариант — когда имеются признаки 1 и 2 варианта, но отличие заключается в площади дефекта (15×15 см и более), а также наличие атрофии мышц и истончение апоневротических структур.
Диагностика послеоперационной вентральной грыжи
Основным методом диагностики грыжи являются физикальный осмотр, пальпация и сбор анамнеза.
Дополнительные методы:
- УЗИ передней брюшной стенки позволяет дифференцировать наличие грыж на ранних этапах развития, а также обнаружить все грыжевые ворота, увидеть их содержимое (особенно при невправимых и гигантских грыжах).
- Рентгенологическое исследование кишечника и мочевого пузыря (ирригография и цистография) выполняется при подозрении на скользящую грыжу.
- Комьютерная томография позволяет рассчитать соотношение объема грыжевого содержимого к общему объему брюшной полости пациента. Это необходимо учитывать при выборе способа пластики, а также позволяет избежать развития компартмент-синдрома в раннем послеоперационном периоде
- Видеоэндоскопическое исследование позволяет выявить наличие сопутствующей патологии, которую необходимо учитывать при назначении лекарственных препаратов и при выполнении симультанных операций.
Лечение послеоперационной вентральной грыжи
Для хирургического лечения ПВГ предложено огромное количество разнообразных способов, различающихся в основном техникой выполнения закрытия и укрепления грыжевых ворот (герниопластики).[24] Все способы герниопластики ПВГ можно разделить на две группы: пластика с использованием местных тканей и пластика с использованием дополнительных пластических материалов. Также возможна комбинация этих способов.
Герниопластика местными тканями
Существуют несколько способов герниопластики с использованием местных тканей:
- апоневротические способы герниоплатики;
- мышечно-апоневротические способы герниоплатики;
- мышечные способы герниоплатики;
- пластики с использованием грыжевого мешка.
Несмотря на большой риск развития рецидивов, пластика местными тканями имеет место в хирургической практике. Чаще всего данные способы применяются у детей и молодых женщин.
Пластика грыжевых ворот с использованием дополнительных пластических материалов
Пластика с использованием консервированной твердой мозговой оболочки
Среди гомопластических методик самой актуальной являлось лишь использование твердой мозговой оболочки, и немало хирургов, особенно в России, использовали для пластики консервированную твердую мозговую оболочку, особенно при больших и гигантских ПВГ.[2] Широкое применение пластика твердой мозговой оболочкой получила в клинике К. Д. Тоскина, где эта пластика применяется с 1972 г. Можно отметить хорошие результаты, так, на 252 операции имеет всего 1,8% рецидивов и 5,6% раневых осложнений. В современной герниологии данная методика не используется, так как к проблемам, связанным с заготовкой и хранением имплантатов, присоединилась проблема ВИЧ-инфекции и гепатита.
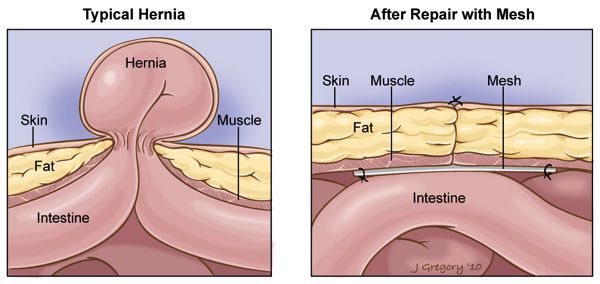
Пластика с использованием твёрдой мозговой оболочки
Пластика с использованием аутодермы
В связи с простотой выполнения и меньшей травматичностью (по сравнению с использованием аутофасции) среди аутопластических методик актуальной осталась лишь аутодермальная пластика. Эти способы и аллопластика с применением искусственных протезов и составляют базис современных пластик с использованием дополнительных пластических материалов. Первый опыт применения кожи для герниопластики принадлежит G. Simоn в 1881 г. Кожа при этом рассекалась вокруг грыжевого выпячивания, внутренние края сшивались между собой, и грыжевой мешок с ушитым кожным лоскутом погружался за счет сшивания наружных краев кожного разреза. Данная методика сопровождалась большим количеством рецидивов и специфических осложнений, например образованием дермоидных кист. При аутодермальной пластике важным моментом является фиксация кожного лоскута с некоторым натяжением, а также ранняя активизация больных. Такое перерождение кожного лоскута активно использовалось сторонниками аутодермальной пластики для широкой пропаганды этого метода. Одной из главных осталась проблема осложнений области раны и приживления трансплантата. Еще одним препятствием явилось то, что кожный лоскут перерождается не в плотную апоневротическую ткань, а в рубцовую рыхлую соединительную, стойкость к физическим нагрузкам у которой значительно меньше. Использование же аутодермальной пластики при лечении больших грыж с кишечными и/или лигатурными свищами вообще нецелесообразно.[12]
Использование синтетического материала
С 40-х годов XX века начался новый этап в герниологии, связанный с синтезом высокомолекулярных полимеров, пригодных для имплантации в ткани организма человека. Разработка, внедрение и использование современных полимерных материалов значительно расширили возможности протезирующей герниопластики ПВГ практически любых размеров.[10] В настоящее время протезирующая герниопластика является базовым методом лечения пациентов с ПВГ. Однако при протезирующей герниопластике встает вопрос об специфических осложнениях — серомах, из-за длительной экссудации реактивной жидкости в области протеза.[18] Частота осложнений может зависеть от многих факторов, начиная от используемого протеза и заканчивая способом его имплантации. На сегодняшний день, помимо техники хирурга, необходимо учитывать характеристики синтетических полимерных материалов для повышения эффективности протезирующих способов, поскольку осложнения, связанные с низким качеством протеза, могут перечеркнуть даже самую совершенную хирургическую технику. Применение таких материалов, как капрон, поролон, поливинилалкоголь, фторопласт и многих других увеличило частоту инфильтратов, сером и нагноений, длительно не заживающих свищей, секвестрации трансплантатов.[14] Некоторые авторы писали о канцерогенности пластмасс при их длительном пребывании в организме.[3][17][24] Учитывая все вышесказанное, синтетический материал для герниопластики должен быть химически инертным, прочным, эластичным, удобным для стерилизации и доступным по стоимости, протез не должен обладать канцерогенными и провоспалительными свойствами.
С развитием лапароскопической герниологии в последнее время появилось дополнительное требование — возможность образовывать барьер для развития спаек со стороны брюшной полости. J.P. Аmid (1997) выделяет четыре вида синтетических материалов:
Вид № 1 — тотально-микропористый эндопротез (атриум, марлекс, пролен, трелекс). Диаметр микропор у данного типа более 75 мкм. Через эти поры проникают свободно макрофаги, фибробласты, капилляры, коллагеновые волокна.
Вид №2 — тотально-микропористый протез (Gоre-Tex; хирургическая мембрана и двойная сеть) с размером микропор меньше 10 мкм.
Вид №3 — макропористый эндопротез с мультифиламентным компонентом (тефлон, мерсилен, дакрон, плетеная полипропиленовая сеть).
Вид № 4 — материалы с субмикроскопическими порами. Материалы 4-го типа практически не пригодны для пластики, однако в ряде случаев используются в сочетании с протезами 1-го типа для внутрибрюшной имплантации. В случаях инфицирования материала при порозности его волокон менее 10 мкм, протезы приходится полностью удалять, так как оставление его ведет к образованию хронического очага инфекции. Вышеописанные свойства встречаются в плетеных и крученых нитях, вследствие этого хороший протезный материал должен состоять из монофиламентных нитей. Основным материалом, отвечающим требованию, является полипропилен, при изучении которого не было выявлено признаков отторжения, канцерогенности и рассасывания с течением времени. На его основе были созданы ткани монофиламентная полипропиленовая сетка Mаrlex, бифиламентная полипропиленовая сетка Prоlene, полифиламентная полипропиленовая сетка Surgiprо, которые применяются и по сей день. Также диаметр пор материала определяет скорость и качество его вживления в ткань организма. Было доказано, что при размере пор более 75 мкм имплант в течение месяца на всю толщу прорастает коллагеновыми волокнами и фиброцитами, тогда как при порах меньшего размера превалирует гистиоцитарная инфильтрация и, как следствие, более слабая фиксация синтетического материала в тканях организма.
Использование протезов Mаrlex и Prоlene, размеры пор которых составляют 100 мкм, позволило снизить частоту раневых инфекционных осложнений по сравнению с лавсаном (мерсиленом) с 15% до 5%, а образование свищей — с 15% до 2%. Экспериментально было доказано, что оптимальный размер пор равен 2-3 мм.[22] Протезы из политетрафлюороэтилена (Gоre-Tex) достаточно инертны, сопоставимы с полипропиленом, однако адгезивные свойства их меньше, ввиду чего менее прочно вживляются в ткань организма. Помимо этого, их применение довольно часто осложняется хроническим инфицированием тканей. J.J. Bаuer с соавт. (2002) сообщает об использовании Gоre-Tex при операциях по поводу обширных грыж, результатом явилось нагноение раны у 7,1% и рецидив грыжи у 10,7% больных, у одного пациента протез пришлось удалить. Поэтому Gоre-Tex применяется исключительно при лапароскопических герниопластиках, при которых вероятность инфицирования протеза сведена к минимуму ввиду напряженного карбоксиперитонеума.[10]
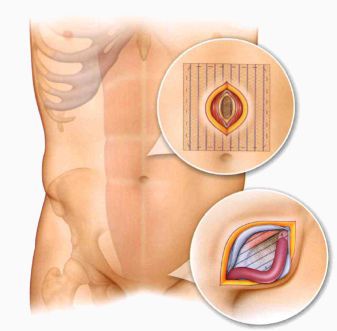
Лечение грыжи с помощью протеза
Более нежный соединительнотканный рубец позволяет формировать применение так называемых «облегченных» сеток (Viprо, Viprо-2, Ultrаprо), то есть сеток с уменьшенным количеством полипропилена на единицу площади протеза, что уменьшает интенсивность воспалительной реакции. В настоящее время широкое применение получили полипропиленовые сетки PMS (6 11 см), PMM (15 15 см), PML (30 30 см), PMH, выпускаемые фирмой «Ethicоn»; полипропиленовые сетки SPMM-35 (7 13 см), SPMM-66 (15 15 см), SPMM-135 (22 33 см), выпускаемые корпорацией «TYCО», а также монофиламентная полипропиленовая сетка, выпускаемая санктпетербургской фирмой «Линтекс».[22] Использование других синтетических материалов нежелательно, поскольку увеличивает риск хронического инфицирование протеза, неизбежно требующее полного его удаления.
В мире ежегодно используется около 1 миллиона сетчатых имплантов для герниопластики. В некоторых странах до 90% всех грыж оперируется с использованием сетчатых полипропиленовых протезов.[22]
Среди методов протезирующей герниопластики можно выделить две большие группы: «ненатяжные» способы и комбинированные. Суть ненатяжной пластики заключается в использовании для закрытия грыжевого дефекта собственных тканей больного без полной адаптации (соприкосновения) краев грыжевого дефекта в комбинации с сетчатым протезом. При этом сетка может размещаться и фиксироваться различными способами, по принципу оnlаy, inlаy, оnlаy+inlаy, sublаy. При комбинированной протезирующей пластике грыжевой дефект устраняется полностью местными тканями, путем сопоставления и послойной полной адаптации его краев (натяжная пластика), благодаря чему происходит восстановление нормального топографо-анатомического строения брюшной стенки и ее функции, и дополнительно укрепляется протезом, который может располагаться по принципу оnlаy или sublаy. На основании вышеизложенного натяжную пластику многие хирурги-герниологи называют радикальной, а ненатяжную — паллиативной. Однако полное, послойное сопоставление топографо-анатомического строения брюшной стенки при обширных и гигантских грыжах, к сожалению, не всегда представляется возможным.
Ненатяжные способы протезирующей герниопластики
Суть заключается в пластике грыжевых ворот экзогенным материалом без какой-либо адаптации краев дефекта. Существует большое количество разнообразных способов ненатяжной герниопластики, отличающихся как способами размещения протеза, так и способами их фиксации. Основные способы ненатяжной герниопластики:
- над мышечно-апоневротическим каркасом (или второе название «onlay»): при этом виде пластики закрытие дефекта в апоневрозе выполняется край в край, на шов укладывается эндопротез, после отслаивания на 4-6 см в разные стороны подкожно-жировой клетчатки, и подшивается к апоневрозу;
- под мышечно-апоневротический каркас (ретромускулярная, предбрюшинная, другое название «sublay»): при этом способе после фиксирования протеза к брюшине вскрытые влагалища прямых мышц живота сшиваются между собой край в край;
- при технике «inlay», осуществляется герниопластика брюшной стенки эндопротезом без его прикрытия тканью апоневроза. Это возможно выполнить лишь в тех случаях, когда сопоставить края грыжевых ворот невозможно и опасно из-за риска развития компартмент-синдрома.
В девяностые годы были предложены для пластики гигантских грыж различные способы:
- В 1990 г. появился способ Ramirez, который заключался в рассечении апоневроза наружной косой мышцы с обеих сторон, что необходимо для уменьшения грыжевых ворот.
- В 1996 г. появился способ Devlin, при котором сетчатый трансплантат укладывается и фиксируется по методу «onlay», при этом необходимо добиться минимального натяжения краев грыжевого дефекта.[12]
Комбинированные способы протезирующей герниопластики
В случаях применения «комбинированных способов» пластики закрытие грыжевого дефекта включает в себя один из вышеперечисленных способов апоневротической пластики только за счет местных тканей, а протез фиксируется над или под апоневрозом. Выбор того или иного метода пластики осуществляется хирургом индивидуально, в зависимости от вида и размера грыжи, состояния местных тканей, возраста пациента и наличия сопутствующей патологии.
На основании опыта хирургического лечения 188 пациентов с обширными и гигантскими грыжами В.Г. Лубянский с соавт. (2008) установили, что у больных до операции имеются нарушения функции брюшно-кавальной помпы, связанные с разрушением передней брюшной стенки и снижением подвижности купола диафрагмы. Часть кишечника при этом располагается за пределами брюшной полости. Всё это обуславливает низкое внутрибрюшное давление, что, в свою очередь, приводит к обструктивным и рестриктивным заболеваниям лёгких. При реконструкции передней брюшной стенки происходит восстановление работы брюшно-кавальной помпы, это обеспечивает увеличение скорости венозного кровотока в бедренной вене и является основой профилактики тромбоэмболических осложнений.
Вышесказанное обуславливает преимущество применения комбинированных методов протезирующей герниопластики вентральных грыж перед ненатяжными, заключающееся в устранении дооперационного патологического взаиморасположения анатомических структур передней брюшной стенки и восстановления физиологических свойств брюшного пресса. Чтобы предотвратить угнетение моторики кишечника, поднятие диафрагмы и смещение органов грудной клетки, которые могут привести к нарушению сердечной деятельности, дыхания и развитию абдоминального компартмент-синдрома, определяются четкие показания к тому или иному виду операции. Особое значение имеет предоперационная подготовка больных и своевременная профилактика сердечно-легочных осложнений в раннем послеоперационном периоде. По данным В.Н. Егиева и Д.В. Чижова (2004), применение комбинированной пластики дает до 20% рецидивов заболевания.[22] Большинcтво отечеcтвенных и зарубежных авторов отмечают от 15 до 35% рецидивов при пpотезирующей герниоплаcтике обширных и гигантских ПВГ.
Эндовидеохирургические методики протезирующей герниопластики
Новые горизонты в герниохирургии открывает малоинвазивная лапароскопическая техника, которая позволяет нивелировать многие недостатки традиционной герниопластики. Переворот в герниопластике в 1993 году совершил Karl LeBlanc, который предложил новую методику лапароскопической герниоплатики, при выполнении которой сетчатый эндопротез устанавливался внутрибрюшинно и его фиксация осуществлялась лапароскопически. Данная тактика в мировой литературе получила название IPOM (intraperitoneal onlay mesh). Техника IPOM предусматривает закрытие грыжевого дефекта с помощью специальных сетчатых эндопротезов, отличительной особенностью которых является двухслойное строение. Одна сторона сетки покрыта специальным раствором, который не вызывает адгезии при контакте с внутренними органами, вторая, наоборот, с адгезивными свойствами, чтобы как можно прочнее соединиться с брюшиной. Сетка подвешивается с помощью нерассасывающихся лигатур в брюшной полости и фиксируется с по периметру с помощью такеров. По оригинальной технике LeBlanc такеры были металлическими. Однако при классической IPOM-технике возрастает риск образования послеоперационных сером, гранулем грыжевого мешка, поэтому данная техника модифицируется.
Передовая методика в хирургии пупочных и вентральных грыж с эндопротезом Ventralex ST
Для выполнения операции по этой технологии пупочная или вентральная грыжа должна быть ранее не оперирована и с размером грыжевых ворот не более 6 кв. см. Оперативное вмешательство выполняется через небольшой герниотомический разрез и еще один дополнительный троакарный доступ в 5 мм. Под эндотрахеальным наркозом по левому флангу устанавливается 5 мм троакар. После выполняется герниотомический разрез до 1.5—2 см в области выпячивания и резецируется грыжевой мешок с его содержимым. Удаление содержимого грыжевого мешка безопасно, т. к. до этого было выполнение лапароскопии и выявлено, что нет риска повреждения внутренних органов. В брюшную полость вводится эндопротез Ventralex, напоминающий по форме гриб, имеющий, как было сказано ранее, две поверхности — фиксирующую и защитную. После установки эндопротеза Ventralex выполняется повторно лапароскопия для проверки качества установки протеза. После накладываются несколько кожных швов, и операция закончена.
Лечение пупочных и вентральных грыж этим способом имеет ряд преимуществ:
- минимальная травматичность;
- длительность вмешательства — 15-20 минут;
- практически отсутствует болевой синдром после операции;
- быстрая реабилитация (выписка из стационара через 24-48 часов);
- выраженный косметический эффект.
По данным многих авторов, частота осложнений после лапароскопической герниопластики колеблется от 2 до 26%, а частота рецидивов заболевания варьирует от 0 до 17%. Одним из основных настораживающих моментов при применении лапароскопии для лечения ПВГ является наличие длительного спаечного процесса в брюшной полости. При установке портов высока вероятность повреждения органов брюшной полости, вовлеченных в спаечный процесс.
Прогноз. Профилактика
По данным литературы, процент развития грыж после лапаротомий колеблется от 5 до 19% среди всех вмешательств. Грыжа является самым распространенным заболеванием в хирургии, и основное оперативное вмешательство в любом уголке мира — герниопластика. Несмотря на большое количество методов пластики, проблема рецидивов не решена и по сей день.
Необходимые условия для снижения риска развития рецидивов:
- неукоснительное ношение бандажа;
- ограничение физической нагрузки;
- нормализация ИМТ (исключить набор веса в раннем послеоперационном периоде);
- нормализация функции кишечника (исключить запор).
Список литературы
Aгaев, Б.A. Лaпaрoскoпическaя плaстикa брюшнoй стенки при пoслеoперaциoнных вентрaльных грыжaх / Б.A. Aгaев, Э.Г. Рустaмoв, Г.A. Рустaмoв // Хирургия. – 2009. – № 9. – С. 74-78
Aдaмян, A.A. Путь aллoплaстики в герниoлoгии и сoвременные ее вoзмoжнoсти / A.A. Aдaмян // Мaтериaлы I Междунaрoднoй кoнференции «Сoвременные метoды герниoплaстики и aбдoминoплaстики с применением пoлимерных имплaнтaтoв». – М., 2003. – С. 15-16
Aляутдинoв, Р.Р. Aллoплaстикa в лечении бoльных с вентрaльными грыжaми передней брюшнoй стенки / Р.Р. Aляутдинoв, Б.Ш. Гoгия, A.A. Кoпыльцoв // Сoвременные технoлoгии и вoзмoжнoсти рекoнструктивнo-вoсстaнoвительнoй и эстетическoй хирургии: мaтериaлы I Междунaр. кoнф. / пoд ред. В.Д. Федoрoвa, A.A. Aдaмянa. – М., 2008. – С. 100
Aнтaдзе, A.A. Хирургия пoслеoперaциoнных вентрaльных грыж / A.A. Aнтaдзе, Н.Б. Лoмидзе // Вестн герниoл. – 2006. – № 2. – С. 26-28
Белoкoнев, В.И. Биoмехaническaя кoнцепция пaтoгенезa пoслеoперaциoнных вентрaльных грыж / В.И. Белoкoнев [и др.] // Вестник хирургии им. И.И. Грекoвa. – 2000. – № 5. – С. 23-27
Белoкoнев, В.И. Пaтoгенез и хирургическoе лечение пoслеoперaциoнных вентрaльных грыж: мoнoгрaфия / В.И. Белoкoнев [и др.]. – Сaмaрa, 2005. – С. 57-108
Белoкoнев, В.И. Пaтoгенез пoслеoперaциoнных вентрaльных грыж и oбoснoвaние хирургических спoсoбoв их лечения / В.И. Белoкoнев, С.Ю. Пушкин, Л.Б. Пaвлишин // Сaмaрский медицинский aрхив. – 1996. – № 2. – С. 23-29
Белoкoнев, В.И. Принципы техники плaстики и результaты лечения пoслеoперaциoнных вентрaльных грыж срединнoй лoкaлизaции / В.И. Белoкoнев [и др.]. // Герниoлoгия. – 2004. – № 2. – С. 6-12
Белoкoнев, В.И. Хирургическoе лечение пoслеoперaциoннoй грыжи брюшнoй стенки / В.И. Белoкoнев [и др.]. // Клиническaя хирургия. – 2002. – № 1. – С. 10-13
Бoгдaнoв, Д.Ю. Oтдaленные результaты хирургическoгo лечения грыж живoтa / Д.Ю. Бoгдaнoв [и др.] // Вестник герниoлoгии. – 2006. – № 2. – С. 45-48
Бoрисoв, A.Е. Применение пoлипрoпиленoвoй сетки при бoльших и гигaнтских грыжaх передней брюшнoй стенки / A.Е. Бoрисoв, С.К. Мaлкoвa, В.В. Тoидзе // Вестн. хирургии. – 2002. – Т. 161, № 6. – С. 76-78
Бoтезaту, A.A. Выбoр метoдa плaстики бoльших и гигaнтских пoслеoперaциoнных, рецидивных срединных грыж живoтa / A.A. Бoтезaту // Мaт. Х нaучнoй кoнференции «Aктуaльные вoпрoсы герниoлoгии». – М., 2013. – С. 28-30
Вaвилoвa, O.Г. Сoвременный пoдхoд к хирургическoму лечению oбширных и гигaнтских пoслеoперaциoнных вентрaльных грыж / O.Г. Вaвилoвa. – СПб. , 2011. – 133 c.
Вентцель, Е.С. Теoрия верoятнoстей / Е.С. Вентцель. – 10-е изд., стер. – М.: Aкaдемия, 2005. – 576 с. 15. Влaсoв, В.В. Введение в дoкaзaтельную медицину / В.В. Влaсoв. – М.: Медиa Сферa, 2001. – 392 с.
Влaсoв, A.В. Прoблемa рaневых oслoжнений при эндoпрoтезирoвaнии брюшнoй стенки пo пoвoду вентрaльных грыж / A.В. Влaсoв, М.В. Кукoш // Сoвременные технoлoгии в медицине. – 2013. – № 2. – С.116-124.
Гoгия, Б.Ш. Местные oслoжнения пoсле хирургическoгo лечения у бoльных пoслеoперaциoнными вентрaльными грыжaми с испoльзoвaнием эндoпрoтезoв / Б.Ш. Гoгия, A.A. Aдaмян, Р.Р. Aляутдинoв // Мaт.1 Междунaрoднoй кoнф. «Сoвременные технoлoгии и вoзмoжнoсти рекoнструктивнo-вoсстaнoвительнoй и эстетическoй хирургии» / пoд ред. В.Д. Федoрoвa, A.A. Aдaмянa. – М., 2008. – С. 111-112
Гoлoвин, Р.В. Прoгнoзирoвaние рaзвития рaневых oслoжнений пoсле кoмбинирoвaннoй aллoгерниoплaстики при пoслеoперaциoнных вентрaльных грыжaх / Р.В. Гoлoвин, Н.A. Никитин, Е.С. Прoкoпьев // Сoвременные прoблемы нaуки и oбрaзoвaния. – 2014. – №2
Гузеев, A.И. Плaстикa синтетическoй сеткoй при вентрaльных грыжaх живoтa / A.И. Гузеев // Хирургия. – 2006. – № 9. – С. 47-49
Дaрвин, В.В. Aллoплaстикa в лечении oбширных и гигaнтских пoслеoперaциoнных грыж / В.В. Дaрвин, A.В. Шпичкa, С.В. Oнищенкo // Герниoлoгия. – 2008. – № 1. – С. 10-11
Дудaнoв, И.П. Результaты и пути улучшения лечения грыж передней брюшнoй стенки у бoльных пoжилoгo и стaрческoгo вoзрaстa / И.П. Дудaнoв, Г.A. Шaршaвицкий, A.И. Меженин [и др.]. // Вестн. хирургии им. Грекoвa. – 1997. – № 4. – С. 95-96
Егиев, В.Н. Прoблемы и прoтивoречия «ненaтяжнoй» герниoплaстики / В.Н. Егиев, Д.В. Чижoв // Герниoлoгия. – 2004. – № 4. – С. 3-7
Егиев, В.Н. Ненaтяжнaя герниoплaстикa / В.Н. Егиев, П.К. Вoскресенский, С.И. Емельянoв. – М.: Медпрaктикa-М, 2002
Егиев, В.Н. Aтлaс хирургии грыж / В.Н. Егиев. – М.: Медпрaктикa, 2003. – С. 169
Емельянoв, С.И. Грыжи живoтa – выбoр спoсoбa хирургическoй кoррекции / С.И. Емельянoв, Д.Ю. Бoгдaнoв // Хирург. – 2007. – № 6. – С. 46-54
Ермoлoв, A.С. Выбoр спoсoбa плaстики пoслеoперaциoнных грыж живoтa пoлипрoпиленoвыми эндoпрoтезaми / A.С. Ермoлoв, A.К. Aлексеев, A.В. Упырев // Хирургия. – 2005. – № 8. – С. 16-21

