Определение болезни. Причины заболевания
Гипертрофическая кардиомиопатия (Hypertrophic cardiomyopathy; ГКМП) — это заболевание, при котором возникают:
- утолщение (гипертрофия) стенок левого и/или реже правого желудочка;
- структурные изменения миокарда (сердечной мышцы): фиброз, т. е. разрастание соединительной ткани, и беспорядочное расположение кардиомиоцитов (клеток миокарда) и мышечных волокон.
![Здоровое сердце и гипертрофическая кардиомиопатия [11] Здоровое сердце и гипертрофическая кардиомиопатия [11]](/media/bolezny/gipertroficheskaya-kardiomiopatiya/zdorovoe-serdce-i-gipertroficheskaya-kardiomiopatiya-11_s.jpeg?dummy=1778570350686)
Здоровое сердце и гипертрофическая кардиомиопатия [11]
Болезнь может проявиться в любом возрасте: как с первых дней жизни, так и после 90 лет. Однако в среднем манифестирует и диагностируется у пациентов в третью-четвёртую декаду жизни [1][2][3].
Распространённость гипертрофической кардиомиопатии
Точную распространённость ГКМП оценить трудно, так как нет общего подхода к его определению.
Одни эксперты относят к ГКМП только ту гипертрофию левого желудочка (ГЛЖ), которая не вызвана другими состояниями: болезнями накопления (редкими наследственными патологиями с нарушением обмена веществ), митохондриальными заболеваниями мышц, гемохроматозом, амилоидозом, саркоидозом т. д. Перечисленные системные, синдромные и метаболические заболевания называют «фенокопиями», а в педиатрии — «синдромными ГКМП». Их не относят к ГКМП, так как у них специфическая природа и механизм развития и, соответственно, другие подходы к ведению пациентов, в отличие от «собственно» ГКМП [1][2][3].
Другие специалисты, наоборот, включают эти заболевания в группу ГКМП [1][2][3].
В российских клинических рекомендациях, утверждённых в 2025 году, поддерживается первый, более узкий подход к определению понятия ГКМП.
В этих рекомендациях в определении ГКМП:
- подчёркнут генетический характер заболевания;
- чётко указан размер миокарда левого и/или реже правого желудочка 15 мм и более как критерий ГЛЖ;
- строго ограничены клинические ситуации, при которых устанавливается диагноз ГКМП: исключены случаи, когда ГЛЖ может объясняться фенокопиями, синдромными ГКМП или повышением нагрузки на миокард давлением [3].
Причины развития ГКМП
В основе ГКМП лежат патологические изменения в кардиомиоцитах, а именно в их саркомерах — структурах, которые отвечают за сократимость сердечного мышечного волокна. Причины этих изменений требуют дальнейшего изучения и уточнения, но по современным представлениям заболевание развивается из-за различных генетических нарушений.

Строение кардиомиоцита (расположение саркомеров)
От трети до почти двух третей пациентов с ГКМП имеют мутации хотя бы в одном из генов, отвечающих за образование саркомерных и несаркомерных белков миокарда. Достоверно доказана связь заболевания с мутациями в восьми генах, которые определяют изменения в структуре саркомера. Кроме того, ещё около 40 других генов считаются вероятно связанными с ГКМП. Изменения в них могут вызывать различные формы заболевания.
В 70–75 % семейных случаев ГКМП регистрируется аутосомно-доминантный тип наследования. При таком наследовании высока вероятность развития болезни даже при единичной мутации в генах, не связанных с Y-хромосомой, определяющей пол.
У части пациентов с ГКМП (до 40 %) не выявляют генетической патологии и нет анамнеза ГКМП в семье (нет родственников с ГКМП). Это позволяет предполагать, что заболевание может развиваться не только из-за конкретных мутаций в отдельных генах, но и как результат сочетания различных генетических изменений с негенетическими факторами и влиянием окружающей среды [4][5][6].
Симптомы гипертрофической кардиомиопатии
Проявления ГКМП крайне вариабельны. Поводом для обращения за медицинской помощью может быть:
- ухудшение самочувствия самого пациента или его родных: появление одышки, ухудшение переносимости физической нагрузки, обмороки, боли в груди, частое сердцебиение, внезапная сердечная смерть (ВСС);
- выявленные случайно изменения при электрокардиографии (ЭКГ) и визуализирующих методах исследования сердца (например, ЭхоКГ, КТ, МРТ и др.).
В целом все имеющиеся симптомы болезни обычно описываются в контексте нескольких часто встречающихся синдромов [3][6][7].
Российские эксперты предлагают рассматривать проявления ГКМП в рамках четырёх клинических вариантов [3].
Клинические варианты течения ГКМП
Патогенез гипертрофической кардиомиопатии
Развитие ГКМП рассматривается как результат сложных взаимодействий между разными факторами:
- генетическими (саркомерные и несаркомерные мутации в генах);
- негенетическими: воздействие окружающей среды и эпигенетические изменения генов (т. е. отклонения функционирования генов без нарушений в последовательности ДНК).
При этом дисфункция саркомеров является обязательным, но не всегда пусковым звеном патологических изменений. ГКМП развивается из-за сложного взаимодействия между клеточными и внеклеточными процессами, в том числе такими как:
- усиление кальциевой сигнализации (использование ионов кальция для контроля и управления процессами в клетке);
- снижение аутофагии (процесса самоочищения клеток с утилизацией повреждённых или устаревших компонентов клетки);
- подавление окисления глюкозы в ответ на перегрузку миокарда давлением.
Считается, что изменения в клетках миокарда (независимо от того, вызваны они генетикой или внешними факторами) нарушают внутриклеточные биологические реакции, приводя к гипертрофии (увеличению) кардиомиоцитов. Это, в свою очередь, изменяет внеклеточную среду и способствует возникновению структурных изменений только в определённой области миокарда с повреждением кардиомиоцитов, фиброзом миокарда и его асимметричной гипертрофией.
В развитии структурных изменений при ГКМП участвуют не только кардиомиоциты. Доказана роль сердечных фибробластов (клеток соединительной ткани), активированных фактором роста TGF-β. Они взаимодействуют с изменённым внеклеточным матриксом и тоже способствуют развитию гипертрофии и фиброза миокарда.
![Общая модель патогенеза ГКМП [5] Общая модель патогенеза ГКМП [5]](/media/bolezny/gipertroficheskaya-kardiomiopatiya/obshaya-model-patogeneza-gkmp-5_s.jpeg?dummy=1778574903950)
Общая модель патогенеза ГКМП [5]
Механизм развития проявлений при ГКМП
Клинические проявления ГКМП и прогноз жизни у отдельного пациента будут зависеть от того, какие именно у него есть патофизиологические синдромы, насколько они выражены и как они сочетаются. К таким синдромам относятся:
- обструкция (сужение) выходного тракта левого желудочка (ВТЛЖ);
- митральная регургитация (МР);
- нарушение диастолической функции левого желудочка (ЛЖ);
- ишемия миокарда;
- аритмия;
- метаболические и энергетические нарушения;
- возможно, вегетативная дисфункция [3][6][7].
Синдром обструкции ВТЛЖ чаще всего возникает из-за асимметричной гипертрофии (утолщения) межжелудочковой перегородки. Утолщённая перегородка мешает нормальному выходу крови из левого желудочка во время систолы (сокращения). Из-за этого нарушается внутрисердечный кровоток и уменьшается количество крови, которое сердце выбрасывает в организм [1][3][6][7].
Митральная регургитация — обратный ток крови через митральный клапан. Может возникать:
- из-за врождённых аномалий самого митрального клапана (нарушений его размеров и пропорций);
- изменений подклапанного аппарата;
- приобретённых воспалительных и дегенеративных поражений митрального клапана [1][3][6][7].
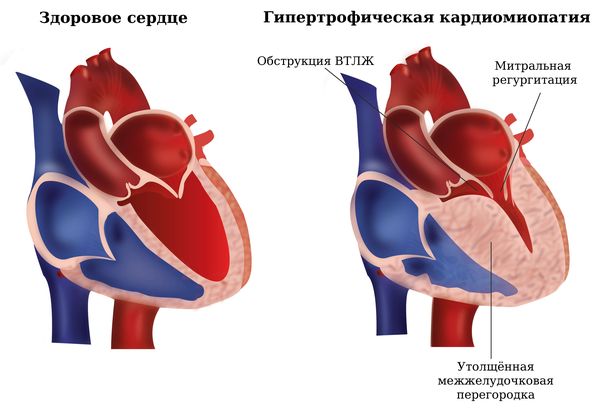
Обструкция ВТЛЖ и митральная регургитация при ГКМП
В развитии синдрома ишемии миокарда левого желудочка при ГКМП основную роль играет относительная коронарная недостаточность (миокарду не хватает кислорода и питательных веществ). Её причины:
- гипертрофированный (утолщённый) миокард требует больше кислорода и питательных веществ, чем может дать стандартный объём коронарного кровотока;
- сдавление небольших внутримышечных коронарных артерий;
- периваскулярный фиброз — избыточное разрастание соединительной ткани вокруг сосудов с нарушением их функции.
Кроме этого, ГКМП часто сочетается с врождённой структурной патологией коронарных артерий: изменением их количества, расположения, строения, места отхождения и места окончания. Такие патологии возникают во время внутриутробного развития [1][3].
Нарушение диастолической функции ЛЖ — неспособность миокарда к адекватному расслаблению в диастолу для полноценного наполнения камер сердца кровью. При этом ухудшается расслабление и растяжимость миокарда в диастолу. Сначала это происходит из-за гипертрофии миокарда, а затем из-за интерстициального (между мышечными волокнами) фиброза. Результатом прогрессирования диастолической дисфункции становится повышение давления в сосудах лёгких [1][3][7].
Аритмии (нарушения сердечного ритма) возникают из-за ишемии миокарда и нарушения его электрической стабильности. Иногда развиваются жизнеопасные нарушения ритма, которые могут стать причиной ВСС [3][7].
Развитие обмороков при ГКМП также связывают с возникновением аритмий, хотя возможными причинами могут быть и гемодинамические нарушения (например, нарастание обструкции ВТЛЖ при физической нагрузке) [1][3][7].
Ишемия миокарда и нарушения кровотока с повышением давления в верхушке ЛЖ способствуют развитию верхушечных аневризм ЛЖ, которые повышают риск возникновения жизнеопасных аритмий, тромбоэмболий и ВСС [3].
Классификация и стадии развития гипертрофической кардиомиопатии
Отечественные эксперты предлагают использовать в практической работе несколько вариантов классификаций:
- Гемодинамическую — в зависимости от наличия или отсутствия обструкции ВТЛЖ в покое и при нагрузке. Она выделяет обструктивную и необструктивную формы ГКМП.
- Морфологическую — по характеру и преимущественному расположению гипертрофии.
- Клинико-морфологическую.
Клинико-морфологическая классификация ГКМП выделяет 4 стадии:
- I стадия — догипертрофическая: нет признаков гипертрофии миокарда по данным визуализирующих методов исследования;
- II стадия — «классический фенотип» ГКМП;
- III и IV стадии — объединены как «негативное ремоделирование»: неблагоприятные структурные изменения с нарастанием фиброза ЛЖ и ухудшением его систолической функции, затем гемодинамическая декомпенсация и неблагоприятный исход.
Кроме этого, предлагается оценивать степень выраженности гипертрофии миокарда по максимальной толщине стенки ЛЖ [3].
Осложнения гипертрофической кардиомиопатии
У части пациентов с диагнозом ГКМП может не быть симптомов болезни и сохраняться нормальная продолжительность жизни. Однако в целом риск развития различных жизнеугрожающих осложнений при этом заболевании достаточно высок. К таким осложнениям относятся:
- внезапная сердечная смерть (ВСС);
- опасные для жизни нарушения ритма (такие как фибрилляция предсердий);
- тромбоэмболические осложнения при ФП (например, нарушение мозгового кровообращения);
- нарастающая по тяжести хроническая сердечная недостаточность;
- инфекционный эндокардит [1][3].
У перечисленных заболеваний могут быть различные, в том числе неспецифические, проявления. Поэтому при ГКМП любое изменение самочувствия и состояния должно быть поводом для обращения к врачу.
Диагностика гипертрофической кардиомиопатии
При диагностике ГКМП, исходя из отечественного определения заболевания, в первую очередь исключают фенокопии, при которых тоже может быть гипертрофия левого или правого желудочка (ГЛЖ или ГПЖ). Для этого необходим тщательный поиск соответствующих им симптомов [1][3][9][10].
Сбор жалоб, анамнеза (истории жизни и болезни) и осмотр
Проводится всестороннее обследование пациента и изучается его семейный анамнез. В том числе важен анализ не менее трёх поколений родных, чтобы выявить родственников с ВСС или другими проявлениями ГКМП.
При осмотре дополнительно проводятся специальные пробы (ходьба, приседание, подъём ног, натуживание с задержкой дыхания). Они позволяют оценить симптомы со стороны сердечно-сосудистой системы, возникающие при физической нагрузке, и уровень толерантности к нагрузкам (их переносимости) [1][3][9][10].
Типичным признаком обструктивной ГКМП при выслушивании сердца является грубый систолический шум над всей поверхностью сердца, который усиливается при смене положения тела, физических упражнениях, специальных пробах и приёме некоторых препаратов. Кроме этого, могут быть определены шумы, связанные с митральной регургитацией [1][3].
До четверти пациентов с ГКМП испытывают вегетативную дисфункцию — выраженную изменчивость частоты сердечных сокращений и артериального давления при физических нагрузках и перемене положения тела [1][3].
Лабораторная диагностика
Лабораторное обследование у пациентов с ГКМП проводится не для выявления специфических признаков заболевания (их нет), а для поиска альтернативных причин ГЛЖ и факторов, которые могут влиять как на работу сердца, так и на состояние пациента в целом.
Пациенту обычно назначат стандартные анализы крови (общеклинический и общетерапевтический биохимический) и мочи. Также лабораторная диагностика может включать дополнительные обследования, которые нужны для исключения или подтверждения предполагаемых заболеваний с ГЛЖ [1][3][9][10].
Инструментальная диагностика
При подозрении на ГКМП первым обязательным инструментальным исследованием является электрокардиография (ЭКГ). Причём специфические изменения ЭКГ могут выявляться даже у бессимптомных пациентов ещё до того, как ГЛЖ станет видно при ЭхоКГ или других обследованиях. Чтобы оценить вероятность ВСС из-за аритмии, всем пациентам на любой стадии ГКМП должно проводиться холтеровское мониторирование сердечного ритма [1][3].

Холтеровское мониторирование сердечного ритма
Главную роль в диагностике, оценке выраженности структурных и функциональных нарушений, выявлении сопутствующей патологии и определении тактики ведения пациентов с ГКМП играют визуализирующие методы исследования. Основным из них является эхокардиография (ЭхоКГ). У отдельных пациентов при технических сложностях её выполнения или необходимости получить дополнительную информацию используются магнитно-резонансная томография (МРТ) с контрастированием и компьютерная томография (КТ). Также врач может назначить и другие более сложные и менее доступные в повседневной практике методы исследования [1][3][9][10].
ЭхоКГ у пациентов с подозрением на ГКМП проводится по специальному расширенному протоколу для диагностики скрытой обструкции ВТЛЖ [1][2][3].
Важной частью диагностического процесса при ГКМП является медико-генетическое консультирование и генетическое обследование. Оно должно проводиться у всех пациентов с ГКМП и их родственников [1][2][3].
Лечение гипертрофической кардиомиопатии
Немедикаментозное лечение
При ГКМП такое лечение предполагает ряд ограничений в физической активности. Пациентам не рекомендуется заниматься видами спорта, в которых нагрузки связаны со значительным учащением сердечных сокращений (например, ускоренным бегом) или приводят к развитию/усилению обструкции оттока из левого желудочка (например, изометрическими силовыми тренировками).
В рамках программ по здоровому образу жизни допустимы и поощряются регулярные аэробные упражнения умеренной интенсивности. К аэробным нагрузкам относят ходьбу, бег, плавание, езду на велосипеде и т. д. в темпе, при котором мышцы получают достаточно кислорода для выполнения нагрузки. Объём, длительность и формат нагрузок с учётом конкретных показателей состояния миокарда и общего здоровья пациента может рекомендовать индивидуально только лечащий врач.
Для снижения риска ВСС пациентам в целом не рекомендуется участие в соревнованиях, хотя в последние годы при некоторых клинических вариантах ГКМП после тщательной экспертной оценки пациенты допускаются к отдельным видам соревнований [1][3][6][7][9][10].
Медикаментозная терапия
Медикаменты при ГКМП не изменяют естественное течение болезни, но облегчают симптомы и предупреждают развитие ряда осложнений. Выбор терапии зависит от особенностей заболевания у конкретного пациента [1][3][7][9][10].
Препаратами первого ряда у симптомных пациентов с ГКМП считаются бета-адреноблокаторы (БАБ). Как альтернативу БАБ при их непереносимости или противопоказаниях к ним используют дигидропиридиновые антагонисты кальция (Верапамил или Дилтиазем).
Важный аспект — при лечении симптомов сопутствующих заболеваний нужно избегать препаратов, которые могут усилить обструкцию ВТЛЖ, к ним относятся:
- препараты с выраженным эффектом периферической вазодилатации (расширения сосудов): дигидропиридиновые антагонисты кальция, органические нитраты, антагонисты ренин-ангиотензин-альдостероновой системы;
- высокие дозы диуретиков [1][3][7][9][10].
Хирургическое лечение
Хирургическое и интервенционное лечение ГКМП включает:
- эндоваскулярные вмешательства;
- хирургические и нехирургические методы редукции (уменьшения толщины) гипертрофированной межжелудочковой перегородки;
- механическую поддержку кровообращения;
- трансплантацию сердца;
- имплантацию кардиовертера-дефибриллятора (ИКД).
Из перечисленных методов долгосрочный прогноз улучшают только септальная миоэктомия (иссечение части перегородки) и ИКД [1][3].
Прогноз. Профилактика
Течение ГКМП у разных пациентов сильно варьирует:
- у одних пациентов нормальная продолжительность жизни и нет симптомов, которые бы ограничивали повседневную активность;
- у других развиваются тяжёлые проявления, требующие серьёзного медикаментозного и хирургического лечения.
Риск осложнений при ГКМП (ВСС, хронической сердечной недостаточности, инсульта, желудочковой аритмии, ФП) может быть выше у пациентов с определёнными генетическими мутациями и тех, у кого они диагностированы в раннем возрасте. Однако данные о конкретной мутации пока не позволяют точно предсказать прогноз для отдельного пациента.
Применение современных методов медикаментозной терапии и интервенционных вмешательств, как показывают исследования с большим сроком наблюдения, могут улучшить качество жизни и снизить смертность при ГКМП [1][3][6][7][9][10].
Профилактика ГКМП
Нет таких мер, которые помогли бы предотвратить само заболевание. Однако разработана и успешно применяется профилактика внезапной сердечной смерти — одного из опасных осложнений ГКМП.
Для этого сначала проводится стратификация риска ВСС, т. е. врач с помощью специальных шкал рассчитывает, насколько высок риск ВСС у конкретного пациента. Затем по результатам стратификации доктор определяет тактику ведения пациентов, назначает конкретные лекарственные схемы и решает вопрос об установке ИКД. Такой подход позволил снизить смертность пациентов с ГКМП по этой причине [3].
Список литературы
Ommen S. R., Ho C. Y., Asif I. M. et al. 2024 AHA/ACC/AMSSM/HRS/PACES/SCMR Guideline for the Management of Hypertrophic Cardiomyopathy: A Report of the American Heart Association/American College of Cardiology Joint Committee on Clinical Practice Guidelines // Circulation. — 2024. — Vol. 149, № 23. — P. e1239–e1311.
Arbelo E., Protonotarios A., Gimeno J. R. et al. 2023 ESC Guidelines for the management of cardiomyopathies: Developed by the task force on the management of cardiomyopathies of the European Society of Cardiology (ESC) // Eur Heart J. — 2023. — Vol. 44, № 37. — P. 3503–3626. ссылка
Бокерия Л. А., Шляхто Е. В., Габрусенко С. А. и др. Гипертрофическая кардиомиопатия. Клинические рекомендации 2025 // Российский кардиологический журнал. — 2025. — Т. 30, № 5.
Chou C., Chin M. T. Genetic and Molecular Mechanisms of Hypertrophic Cardiomyopathy // Int J Mol Sci. — 2023. — Vol. 24, № 3. ссылка
Chou C., Chin M. T. Pathogenic Mechanisms of Hypertrophic Cardiomyopathy beyond Sarcomere Dysfunction // Int J Mol Sci. — 2021. — Vol. 22, № 16.ссылка
Maron B. J., Desai M. Y., Nishimura R. A. et al. Diagnosis and Evaluation of Hypertrophic Cardiomyopathy: JACC State-of-the-Art Review // J Am Coll Cardiol. — 2022. — Vol. 79, № 4. — P. 390–414.ссылка
Ommen S. R., Nishimura R. A., Schaff H. V., Dearani J. A. Hypertrophic Cardiomyopathy: State of the Art // Mayo Clin Proc. — 2025. — Vol. 100, № 3. — P. 557–566.ссылка
Chen J., Xing Y., Sun J. et al. Hypertrophic Cardiomyopathy: Genes and Mechanisms // Front Biosci (Landmark Ed). — 2025. — Vol. 30, № 2.ссылка
Zhang Y., Adamo M., Zou C. et al. Management of hypertrophic cardiomyopathy // J Cardiovasc Med (Hagerstown). — 2024. — Vol. 25, № 6. — P. 399–419. ссылка
Braunwald E. Hypertrophic Cardiomyopathy: A Brief Overview // Am J Cardiol. — 2024. — Vol. 212S. — P. S1–S3.ссылка
Hypertrophic cardiomyopathy // Mayo Clinic. — 2024.

