Определение болезни. Причины заболевания
Блефароконъюнктивит (Blepharoconjunctivitis) — это большая группа заболеваний, для которых характерно одновременное воспаление края век и слизистой оболочки глаза. В большинстве случаев блефароконъюнктивит затрагивает оба глаза и протекает в затяжной или хронической форме.
Блефароконъюнктивит
Проявления блефароконъюнктивита очень схожи с симптомами блефарита, поэтому точных статистических данных о распространённости этой болезни нет [20].
Причины развития блефароконъюнктивита
Причины блефароконъюнктивита разнообразны и делятся на 2 основные группы: инфекционные и неинфекционные.
К инфекционным причинам относятся:
- бактериальные инфекции (часто стафилококки);
- вирусные инфекции (например, аденовирусы);
- грибковые поражения (самая редкая причина, в основном она вызывает блефароконъюнктивит у пациентов со слабым иммунитетом).
Нередко блефароконъюнктивит появляется после перенесённых острых респираторных заболеваний (ОРЗ), синуситов, ринитов и других инфекционных процессов, протекающих в верхних дыхательных путях.
Неинфекционные причины включают в себя:
- аллергические реакции (сезонные или хронические аллергии);
- себорейный дерматит;
- офтальморозацеа (заболевание, которое сопровождается интенсивным покраснением кожи с переходом на глаза);
- нарушение работы мейбомиевых желёз, которые производят жирную составляющую слезы;
- синдром сухого глаза (ССГ).
Кроме того, дисбактериоз и заболевания желудочно-кишечного тракта часто становятся причиной тяжёлого, длительно протекающего блефароконъюнктивита у детей [19].
Среди факторов риска также выделяют:
- нарушение гигиены век (например, постоянное использование водостойкой косметики и некачественное очищение кожи от макияжа);
- использование контактных линз;
- нанесение некачественной косметики;
- хронические заболевания (например, диабет или иммунодефицит).
Симптомы блефароконъюнктивита
К симптомам блефароконъюнктивита относятся:
- покраснение глаз и век;
- быстрая утомляемость глаз при зрительной нагрузке;
- жжение и зуд в области глаз, особенно у ресничного края век;
- светобоязнь;
- слипание и чувство тяжести в веках;
- ощущение инородного тела, которое как будто постоянно перемещается по глазу;
- выделение слизи или гноя;
- отёк век;
- образование корочек на краях век, особенно по утрам;
- нестабильная острота зрения (периодическое затуманивание, которое проходит после частого моргания) [1][2].
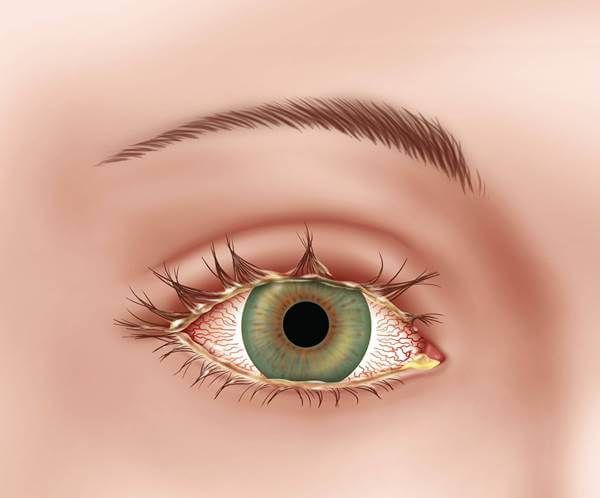
Выделение гноя из глаз
На приёме у офтальмолога пациенты часто описывают своё состояние так: «Я никак не могу проморгаться, в глазу как будто что-то постоянно находится, мне некомфортно».
Патогенез блефароконъюнктивита
Веки и конъюнктива постоянно защищают и увлажняют глаз, а также обеспечивают его питание, поэтому любой сбой в их работе может привести к развитию воспаления. Кроме того, причиной болезни может стать дисбаланс в микрофлоре, а также нарушение в работе желёз, расположенных в толще век.
Так, блефароконъюнктивит иногда является следствием дисфункции мейбомиевых желёз (ДМЖ), выводные протоки которых продуцируют липиды, входящие в состав наружного слоя слёзной плёнки. При ДМЖ этот секрет загустевает, поэтому липидный слой становится тоньше и слеза испаряется быстрее. Так как слёзная плёнка выступает своеобразным барьером, её истончение приводит к развитию воспаления в слизистой глаза и век [1][5][7].
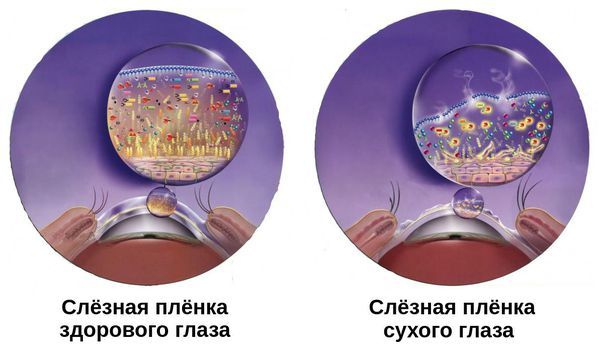
Истончённая слёзная плёнка
Некоторые виды блефароконъюнктивита могут быть вызваны хроническими дерматологическими неинфекционными заболеваниями, например розацеа и себореей.
Розацеа — это хроническое заболевание кожи. Если оно поражает кожу век, в патологический процесс всегда вовлекаются конъюнктива глаза и роговица. В этом случае пациентов беспокоит покраснение и отёк век по ресничному краю, зуд и жжение. В некоторых случаях появляются корочки. Если болезнь прогрессирует, присоединяются симптомы ССГ: слезотечение, чувство инородного тела и сухость в глазу.
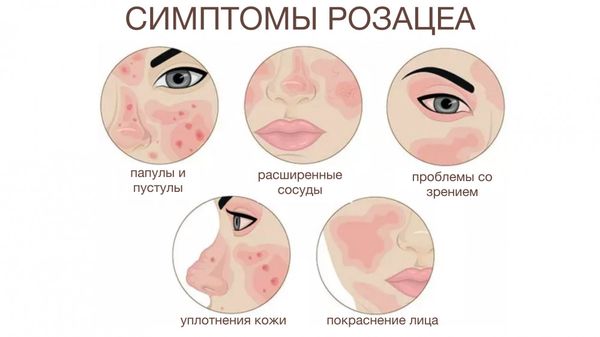
Розацеа
Себорея — это дерматоз, вызванный неправильной работой сальных желёз, из-за чего продуцируется избыточное количество нейтральных липидов. В дальнейшем эти липиды под воздействием Corynebfcterium acnes (грамположительной палочки, связанной с акне) разрушаются до жирных кислот, что вызывает развитие воспаления в области век [8]. Так как хронический воспалительный процесс часто сопровождается дисфункцией мейбомиевых желёз и присоединением бактериальной флоры на конъюнктиву глаза, блефароконъюнктивит приобретает затяжную форму.
Классификация и стадии развития блефароконъюнктивита
По течению заболевания блефароконъюнктивит бывает острым, подострым и хроническим. При остром течении симптомы развиваются в течение нескольких часов, а при подостром — в течение нескольких дней или недель, при этом клинические проявления выражены не так сильно. В свою очередь острый нелеченый блефароконъюнктивит приводит к хроническому процессу, во время которого периоды обострения сменяются периодами ремиссии.
Формы блефароконъюнктивита в зависимости от причины развития:
- аллергический блефароконъюнктивит — возникает как острая реакция на воздействие различных аллергенов (медикаментов, средств косметики, раствора для хранения контактных линз и т. д.), которая сопровождается зудом, покраснением и слезотечением; обычно наблюдается двустороннее поражение, но в редких случаях аллергическая реакция проявляется только в одном глазу;
- демодекозный блефароконъюнктивит — это хроническое заболевание, вызванное активным размножением клеща Демодекс; чаще всего оно развивается у людей с ослабленным иммунитетом, нарушениями обмена веществ (сахарным диабетом 2-го типа, подагрой, ожирением, авитаминозом) и у детей с хроническими заболеваниями желудочно-кишечного тракта;
- бактериальный блефароконъюнктивит — острая форма заболевания, которая развивается после присоединения бактериальной флоры (чаще — стафилококковой, реже — гонококковой, пневмококковой, дифтерийной, хламидийной, неспецифической катаральной или вызванный синегнойной палочкой) [7][8].

Клещи в мейбомиевых железах
Осложнения блефароконъюнктивита
К основным осложнениям относятся:
- синдром сухого глаза — может выступать как фактором риска, так и осложнением блефароконъюнктивита;
- гордеолум, или ячмень, — воспаление в области фолликула ресницы, которое обычно возникает из условно патогенной флоры, находящейся на поверхности кожи;
- халязион — длительное вялотекущее воспаление при закупорке мейбомиевых желёз;
- кератит — воспаление роговицы, возникающее при присоединении бактерий, вирусов или грибковой инфекции; обычно протекает остро и сопровождается сильной болью в глазу, выраженной светобоязнью, снижением зрения и обильным слезотечением (эпифорой) [4][5][8].

Халязион и ячмень
Если блефароконъюнктивит приобретает хроническое течение, у пациента может возникнуть язва роговицы, рубцевание конъюнктивы и деформация краёв век, так как длительная воспалительная реакция приводит к деформации хряща век. Чтобы не допустить развитие этих осложнений или иметь возможность полностью их излечить, необходимо своевременно обратиться за профессиональной помощью.
Диагностика блефароконъюнктивита
При подозрении на блефароконъюнктивит офтальмолог в первую очередь собирает анамнез (историю болезни). Он уточняет:
- когда появились первые жалобы и с чем они могут быть связаны (например, не было ли перед этим у пациента острого респираторного заболевания или операции);
- выделяется ли из глаз слизь или гной;
- контактировал ли пациент с инфекционными больными и выезжал ли в другие страны;
- принимал ли какие-либо лекарства, чтобы справиться с проблемой самостоятельно, если да, то с каким эффектом.
Далее врач осматривает пациента с помощью щелевой лампы и надавливает на веки: в норме из них выходит прозрачное содержимое, а при ДМЖ секрет становится жёлтым и очень густым. В некоторых случаях наблюдается атрофия желёз, что сопровождается синдромом сухого глаза.
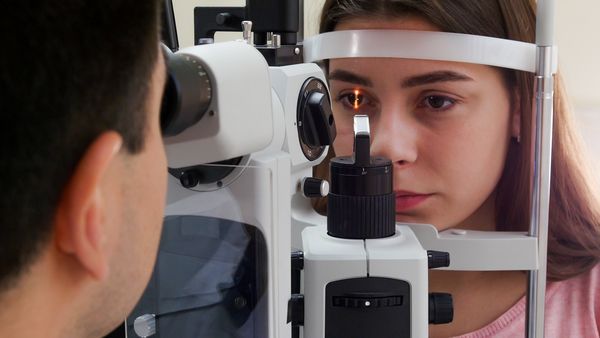
Осмотр за щелевой лампой
Лабораторная диагностика
Под местной анестезией у пациента берут мазок с конъюнктивальной полости (за нижним веком), чтобы выявить рост и тип бактериальной флоры в конъюнктиве, а также чувствительность микроорганизмов к антибиотикам. Кроме того, исследование мазка с конъюнктивы позволяет выявить инфекции или аллергию: при вирусных инфекциях отмечается высокий уровень лимфоцитов, при бактериальных — нейтрофилов, а при аллергических реакциях — эозинофилов.
При затяжном течении блефароконъюнктивита проводят ПЦР-тест, который позволяет выявить наличие вирусной или хламидийной инфекции.
Чтобы исключить демодекозный вид блефароконъюнктивита, врач проводит анализ ресниц под микроскопом. Если на них обнаружен 1 взрослый клещ, это считается нормой, но при увеличении количества особей от 6 и более пациент нуждается в специфической терапии [17].
Инструментальная диагностика
Диагностика блефароконъюнктивита не составляет трудностей. Обычно офтальмологу достаточно провести осмотр за щелевой лампой. Но чтобы определить степени выраженности ССГ и поражения роговицы, могут понадобиться дополнительные методы: тест Ширмера и проба Норна [9].
Слёзный тест Ширмера проводят с помощью специальной фильтровальной полоски. Её фиксируют за нижним веком, а после проверяют, сколько жидкости в неё впиталось. На основании этого врач может судить о степени увлажнённости поверхностных оболочек глазного яблока.
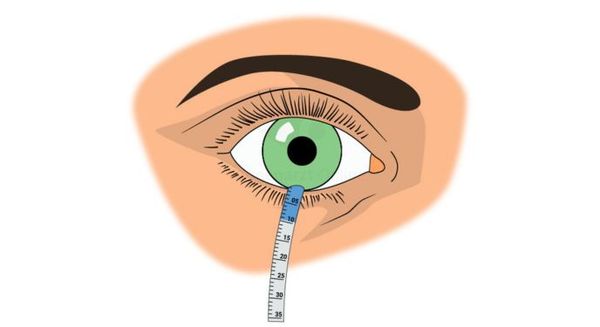
Тест Ширмера
Проба Норна — это диагностическая методика, направленная на определение стабильности слёзной плёнки. Для этого в глаз пациента закапывают раствор Флуоресцеина, после чего проводят осмотр за щелевой лампой с применением синего фильтра. Он помогает определить отрезок времени, через который нарушается целостность слёзной плёнки.
Нормой считается:
- время разрыва — 22,1 сек у пациента от 16 до 35 лет;
- время разрыва — 11,6 сек у пациента от 60 до 80 лет.
Если время разрыва составляет менее 10 секунд, диагностируют нестабильность слёзной плёнки.
Лечение блефароконъюнктивита
В клинической практике используют много схем лечения блефароконъюнктивита. Выбор метода терапии зависит от причины, вызвавшей развитие заболевания, однако всем пациентам без исключения сначала назначают местные антибактериальные препараты в виде капель и мазей. Более предпочтительны препараты фторхинолоновой группы, так как они обладают мощным антибактериальным действием широкого спектра [9].
Вместе с антибактериальным препаратами также используют противовоспалительные капли. Это могут быть как нестероидные, так и гормональные средства. Всё зависит от течения и остроты воспалительного процесса [4][8].
В случае аллергического блефароконъюнктивита пациенту также назначают антигистаминные капли, кроме того он должен исключить контакт с аллергенами.
Кроме того, важно сразу начать слёзозаместительную терапию с помощью специальных капель или растворов [10][14]. Увлажняющие препараты в комплексе с остальными средствами помогают не только избавиться от блефароконъюнктивита, но и предупредить развитие синдрома сухого глаза.
Лечение демодекозного блефароконъюнктивита длится около 4–6 недель. На это время пациенту назначают препараты Серы, Дёгтя, Ихтиола, Бензил-бензоата и др. [17]
После устранения острого воспаления врач объясняет пациенту, как правильно проводить гигиену век. Это комплекс процедур, который включает в себя самомассаж, использование тёплых компрессов, специальных масок для век и очищающих гелей [9][13].
![Массаж век [21] Массаж век [21]](/media/bolezny/blefarokonunktivit/massazh-vek-21_s.jpeg)
Массаж век [21]
Также врач может назначить аппаратные методы терапии, например:
- LipiFlow — на глаза накладывают специальные активаторы, которые оказывают пульсирующее и согревающее действие на веки. Процедура длится 5 минут, весь курс — не менее двух недель. В России такую процедуру делают только в крупных глазных центрах, к тому же курс лечения достаточно дорогостоящий, поэтому он подходит не всем пациентам.
- IPL-терапию — с помощью высокоимпульсного света она воздействует на новообразованные сосуды, снижает воспаление и позволяет устранить дисфункцию мейбомиевых желёз без хирургического вмешательства. Кроме того, с 2017 года IPL-терапию включили в международные стандарты лечения синдрома сухого глаза [18].

LipiFlow
Стоит отметить, что эти процедуры нужны не всем, врач назначает их исходя из клинической картины пациента.
При выраженных осложнениях, таких как рубцевание или деформация век, может потребоваться хирургическое вмешательство. Например, при тяжёлой форме ССГ проводят закупорку слёзных точек коллагеновыми или силиконовыми обтуратами, чтобы слеза дольше оставалась в конъюнктиве и могла увлажнить глаз. Множественные или осложнённые халязионы также требуют хирургического удаления с дальнейшим лечением, так как обширные вмешательства могут привести к рубцовым изменениям хряща век.
Кроме того, при наличии сопутствующих заболеваний лечение блефароконъюнктивита должно сопровождаться системной терапией, направленной на коррекцию работы желудочно-кишечного тракта, иммунологических и обменных нарушений, санацию очагов хронической инфекции и т. д.
Диета
Доказано, что соблюдение диеты, богатой Омега-3-полиненасыщенными жирными кислотами, благотворно влияет на течение и профилактику блефароконъюнктивита и ДМК [16]. Для этого можно включить рацион:
- льняное масло;
- жирную рыбу (лосось, скумбрию, сельдь, сардины и тунец);
- цельные злаки;
- растительный белок, бобы;
- свежие фрукты и зелёные овощи.
Также необходимо пить больше воды, есть меньше продуктов, насыщенных жирами, и ограничить потребление алкоголя [16].
Прогноз. Профилактика
При своевременном обращении в больницу прогноз благоприятный: вылечить болезнь не составляет труда, если придерживаться всех рекомендаций врача. При переходе болезни в хроническую форму необходимо продолжать гигиену век дома и лечить синдром сухого глаза.
Слишком частые и бурно протекающие обострения могут стать причиной рубцевания век и атрофии мейбомиевых желёз, что в дальнейшем может привести к развитию тяжёлого синдрома сухого глаза, поэтому ни в коем случае нельзя заниматься самолечением, даже если симптомы кажутся незначительными [8][16].
Профилактика блефароконъюнктивита
Чтобы предупредить развитие болезни, необходимо:
- соблюдать гигиену век: очищать веки от выделений и корочек;
- не пользоваться низкокачественной косметикой;
- стараться не носить контактные линзы в период обострений;
- лечить сопутствующие заболевания, предрасполагающие к блефароконъюнктивиту.
Список литературы
Бржеский В. В., Сомов Е. Е. Роговично-конъюнктивальный ксероз (диагностика, клиника, лечение). — СПб.: Сага, 2002. — 142 с.
Duncan K., Jeng B. H. Medical management of blepharitis // Curr Opin Ophthalmol. — 2015. — № 4. — P. 289–294.ссылка
Oge L. K., Muncle H. L., Phillips-Savoy A. R. Rosacea: Diagnosis and Treatment // Am Fam Physician. — 2015. — № 3. — P. 187–196.ссылка
Майчук Д. Ю. Блефариты — демодекоз, аллергия, инфекция — как это всё связать? // Новое в офтальмологии. — 2013. — № 3. — C. 42–47.
Михайлова Т. Н. Заболевание глазной поверхности. Взгляд со всех сторон // Российская офтальмология онлайн. — 2016. — № 22.
Сомов Е. Е. Клиническая анатомия органа зрения человека. — М.: МЕДпресс-информ, 2016. — 134 с.
Забегайло А. О., Полунин Г. С., Полунина Е. Г., Каспарова Е. А. Современные представления о блефароконъюнктивальной форме синдрома «сухого глаза» // Вестник офтальмологии. — 2007. — № 2. — C. 45–49.
Трубилин В. Н., Полунина Е. Г., Маркова Е. Ю., Куренков В. В., Капкова С. Г. Терапевтическая гигиена век в алгоритмах профилактики и лечения заболеваний глазной поверхности. Часть II // Офтальмология. — 2016. — № 3. — С. 205–212.
Nichols K. K., Nichols J. J., Mitchell G. L. The lack of association between siqns and symptoms in patients with dry eye disease // Cornea. — 2004. — № 8. — P. 762–770.ссылка
Полунин Г. С., Полунина Е. Г. От «сухого глаза» к «болезни слёзной плёнки» // Офтальмология. — 2012. — № 2. — С. 4–7.
Blackie C. A., Coleman C. A., Holland E. J. The sustained effect (12 months) of a single-dose vectored thermal pulsation procedure for meibomian gland dysfunction and evaporative dry eye // Clin Ophthalmol. — 2016. — № 10. — P. 1385–1396.ссылка
Grubbs J. R., Tolleson-Rinehart S., Huynh K., Davis R. M. A review of quality of life measures in dry eye questionnaires // Cornea. — 2014. — № 2. — P. 215–218.ссылка
Майчук Ю. Ф., Миронова Е. А. Выбор терапии при синдроме «сухого глаза» с нарушением стабильности липидного слоя слёзной плёнки при дисфункции мейбомиевых желёз // Рефракционная хирургия и офтальмология. — 2007. — № 3. — C. 57–60.
Olenika P. et al. A randomized double-masked study to evaluate the effect of omega-3 fatty acids supplementation in meibomian gland dysfunction // Clin Interv Aging. — 2013. — Vol. 8. — Р. 1133–1138.ссылка
Сафонова Т. Н., Гладкова О. В., Новиков И. А., Боев В. И., Федоров А. А. Новые подходы к лечению сухого кератоконъюнктивита // Вестник офтальмологии. — 2017. — № 2. — С. 75–81.
Попова А. А., Яременко Т. В. Роль пищевых добавок при синдроме сухого глаза // Современные технологии в офтальмологии. — 2020. — № 3.
Чупров А. Д., Мальгина Е. К. Современные аспекты этиопатогенетического лечения офтальмодемодекоза (обзор литературы) // Офтальмология. — 2018. — № 2S. — С. 281–285.
Сафонова О. В., Титаренко Е. М. Опыт применения трансдермальной светоимпульсной терапии при лечении дисфункции мейбомиевых желёз у пациента с болезнью трансплантата (клинический случай) // Отражение. — 2021. — № 2.
Васильева О. А., Майчук Д. Ю., Пронкин И. А., Шокирова М. М. Язва роговицы, ассоциированная с блефаритом, на фоне латентной герпесвирусной инфекции и дисбактериоза кишечника в детском возрасте (клинический случай) // Офтальмохирургия. — 2013. — С. 85–88.
Fazal M. I., Patel B. C. Blepharoconjunctivitis // StatPearls. — 2023.ссылка
Benitez-Del-Castillo J. M. How to promote and preserve eyelid health // Clin Ophthalmol. — 2012. — № 6. — Р. 1689–1698.ссылка

