Определение болезни. Причины заболевания
Абсцесс поджелудочной железы (Pancreatic abscess) — это позднее осложнение острого некротического панкреатита (воспаления поджелудочной железы с отмиранием тканей). Оно возникает как минимум спустя 4 недели после начала болезни.
Абсцесс представляет собой отграниченную полость c жидкостью, которая содержит разрушенные ткани, гной и клетки крови. Он развивается примерно у 3 % пациентов с острым панкреатитом [13].
Формирование абсцесса поджелудочной железы (этап псевдокисты)
Острый панкреатит — это процесс, при котором ферменты поджелудочной железы преждевременно (до попадания в кишечник) активируются внутри неё. В результате они начинают переваривать ткани железы, приводя к её воспалению и некрозу [1].
К развитию абсцесса приводят разные варианты острого панкреатита:
- Острый алкогольно-алиментарный панкреатит (55 % случаев из всех острых панкреатитов). Патология возникает из-за злоупотребления алкоголем, жирной и острой пищей, а также энергетическими и газированными напитками, что избыточно нагружает поджелудочную железу.
- Острый билиарный панкреатит (35 % случаев из всех острых панкреатитов). Патология возникает из-за попадания желчи в поджелудочную железу при камнях или паразитах в желчных протоках.
- Острый травматический панкреатит (2–4 % случаев из всех острых панкреатитов). Патология возникает из-за операций на органе или травмы, при которой разрушаются ткани поджелудочной железы.
Также к развитию острого панкреатита и связанного с ним абсцесса могут привести аутоиммунные заболевания и вирусные инфекции (коронавирус, гепатиты, цитомегаловирус, вирус Коксаки) и т. д. Эти патологии — редкие причины острого панкреатита [2][13].
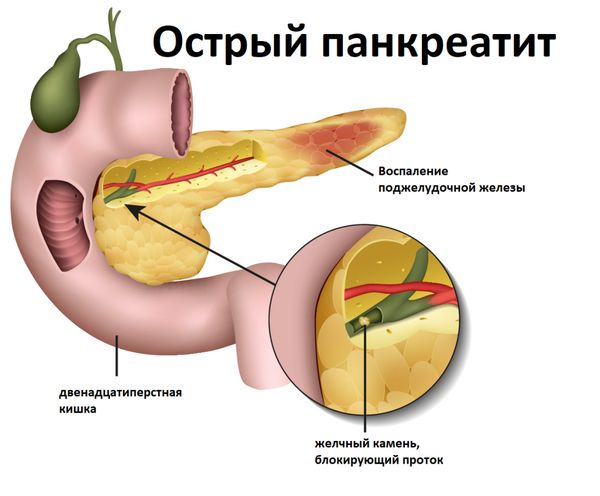
Острый панкреатит из-за камня в желчном протоке
Симптомы абсцесса поджелудочной железы
Типичные признаки острого панкреатита:
- выраженная боль в центре живота, опоясывающая или отдающая в спину; обычно не проходит после приёма обезболивающих препаратов;
- многократная рвота, не приносящая облегчения;
- напряжение мышц в верхней половине живота [1].
Через 3–4 недели от начала заболевания формируется воспалительный инфильтрат, т. е. отёк тканей поджелудочной железы из-за скопившейся жидкости, который может привести к абсцессу.
Симптомы абсцесса поджелудочной железы:
- интоксикация: высокая температура (более 38 °C), озноб, неприятные «ломящие» ощущения в суставах, слабость, сонливость, сухость языка и т. д.;
- сохраняющиеся боли в центральных отделах живота (в области пупка и над ним — в эпигастрии);
- тошнота и рвота.
Патогенез абсцесса поджелудочной железы
Для начала разберём течение острого панкреатита. Его можно разделить на 2 фазы.
1-я фаза, ранняя
Эта фаза состоит из 2 периодов:
- 1А фаза (первая неделя заболевания). В это время разрушаются ткани поджелудочной железы и окружающих её структур из-за агрессивных ферментов. Обычно этот процесс занимает 24–36 часов и далее стабилизируется. Продукты разрушения ещё не содержат бактерий, они стерильны, а ответные реакции организма, как правило, не выражены. Однако воспалительный процесс может продолжаться из-за того, что ферменты и разрушенные ткани попадают в кровоток и вызывают интоксикацию, влияя на другие органы человека (сердце, сосуды, головой мозг и др.).
- 1В фаза (вторая неделя заболевания). В это время организм начинает распознавать сформированные очаги разрушения и активизирует иммунную систему для ответа на воспаление. Как правило, человек начинает чувствовать симптомы интоксикации: слабость, температуру и т. д.
2-я фаза, поздняя, или фаза секвестрации
Начинается с 3-й недели и продолжается до окончания болезни, вплоть до полугода. В это время организм пытается справиться с болезнью. Он образует псевдокисты — жидкостные скопления с разрушенными тканями, которые отделены от здоровых тканей плотной стенкой размером 3–5 мм.
Существует 2 варианта течения этого периода:
- Асептический. Если в скопления жидкости не попадают микроорганизмы, она сохраняет стерильность. При таком течении проявлений воспаления и интоксикации нет.
- Септический. Поскольку проток поджелудочной железы связан с просветом кишечника (через большой дуоденальный сосочек — Фатеров), микробы из кишки могут проникать в псевдокисты. Эти скопления могут инфицироваться в том числе и через лимфатические сосуды.

Связь поджелудочной железы и двенадцатиперстной кишки через Фатеров сосочек
В ответ на появление микробов в псевдокисте активируется иммунная система человека — так формируется гной и псевдокиста превращается в абсцесс поджелудочной железы. Чаще всего в этом процессе принимают участие бактерии Escherichia coli, Klebsiella и Pseudomonas. Болезнь при этом может существовать, пока организм самостоятельно или при помощи лечебных мероприятий не поборет инфекцию. В противном случае абсцесс может прогрессировать, ухудшая работу всех систем организма, и привести к инфицированию крови и даже смерти [12].
Классификация и стадии развития абсцесса поджелудочной железы
В 1992 году на Международном симпозиуме в Атланте (США) группа экспертов со всего мира представила Атлантскую классификацию острого панкреатита. В 2012 году классификация была пересмотрена. Она опирается на патоморфологические особенности (изменения тканей поджелудочной железы) при разных типах острого панкреатита с учётом длительности заболевания [2].
Согласно Атлантской классификации, чтобы поставить диагноз острого панкреатита, у пациента должно быть 2 из 3 признаков:
- характерная абдоминальная боль (постоянная сильная боль в животе с острым началом, часто отдающая в спину);
- повышение уровня сывороточной липазы и/или амилазы (в 3 раза и более от верхней границы нормы);
- характерные признаки острого панкреатита при компьютерной томографии (КТ) с контрастным усилением (введением жидкости для лучшего изображения). Реже они видны при магнитно-резонансной томографии (МРТ) или трансабдоминальном УЗИ, т. е. ультразвуковом исследовании через брюшную стенку [4].
Существует множество других классификаций острого панкреатита, однако в России наиболее распространена классификация Российского общества хирургов, которая была разработана с учётом Атлантской и её доработок:
- Острый панкреатит лёгкой степени. Воспаление прерывается на ранней стадии, до разрушения поджелудочной железы, скопления жидкости, появления гноя и бактерий.
- Острый панкреатит средней степени. При нём уже возникает или жидкостное скопление, или псевдокиста, или абсцесс вместе с кратковременным (до 48 часов) угнетением каких-либо систем организма (сердечно-сосудистой, дыхательной, нервной и т. д.). В крови накапливаются и распространяются токсины, которые увеличивают нагрузку на другие органы и ткани.
- Острый панкреатит тяжёлой степени. При нём ткань поджелудочной железы может разрушиться целиком. Её замещает гной, и на какие-либо системы организма длительно оказывается негативное воздействие. Нередко исход летальный [12]. Это крайне редкий вариант течения болезни, который развивается у ослабленных пациентов при отсутствии адекватного своевременного лечения.
В отличие от степеней тяжести острого панкреатита, абсцесс — гнойное осложнение, которое связано с определённым изменением тканей поджелудочной железы. Чаще всего он встречается при остром панкреатите средней и тяжёлой степени.
Осложнения абсцесса поджелудочной железы
К осложнениям абсцесса поджелудочной железы относятся:
- Перитонит. Это воспаление, которое развивается в брюшной полости при прорыве содержимого абсцесса. Он прорывается из-за своего чрезмерного роста, истончения стенки и накопления в просвете (полости) агрессивных веществ, которые рано или поздно расплавляют стенку. Это крайне тяжёлое осложнение, нередко летальное, поэтому требует экстренной операции. Оно проявляется резко выраженной болью по всему животу с сильным напряжением мышц брюшного пресса, температурой, слабостью, частым пульсом и низким артериальным давлением.

Перитонит
- Сепсис. Это вариант генерализованной инфекции: бактерии из первичного очага проникают в кровоток и распространяются по всему организму, попадая в другие ткани и органы [6][14]. Сепсис проявляется высокой температурой, слабостью, снижением количества отделяемой мочи, частым, но неэффективным дыханием, частым пульсом и низким артериальным давлением.
- Флегмона забрюшинного пространства. Это острое, разлитое воспаление мягких тканей брюшной полости, которое часто не имеет границ. Оно развивается из-за прорыва гнойного содержимого в жировую клетчатку забрюшинного пространства. Осложнение требует экстренной операции. Флегмона проявляется болью в определённом месте живота, ощущением жара в этой области, высокой температурой тела, при этом болей, характерных для перитонита, нет.
- Аррозивное кровотечение. При прорыве абсцесса в брюшную полость и попадании патологического содержимого на сосуды может происходить их разрушение с вытеканием крови. Дело в том, что поджелудочная железа — очень хорошо кровоснабжаемый орган. Кроме того, она расположена в области, где проходят крупные магистральные сосуды. Аррозивное кровотечение — тяжёлое осложнение, которое в некоторых случаях может привести к смерти за считанные минуты. Оно проявляется резким снижением давления, очень частым пульсом, холодным липким потом и иногда потерей сознания. Все изменения развиваются стремительно.
- Механическая желтуха. Абсцесс может возникнуть рядом с желчевыводящим протоком, который проходит через головку поджелудочной железы. В этом случае гнойное воспаление может его сдавливать. Это блокирует поступление в кишечник образованной в печени желчи, которая должна участвовать в переваривании пищи. В этой ситуации кал обесцвечивается, моча темнеет, а кожа и склеры (белки) глаз желтеют из-за высокого уровня билирубина в крови.
- Внутренние и наружные свищи. Патологическое содержимое абсцесса может прорываться в соседние органы или отлогие места брюшной полости, в которых из-за наклона или углубления может скапливаться жидкость и гной. В этом случае могут формироваться тонкие трубчатые сообщения между абсцессом и внешней средой (обычно кожей), которые называют наружными свищами, и между абсцессом и внутренними органами, которые называют внутренними свищами. При наружном свище через отверстие в коже проступает мутно-кремовое или зеленоватое отделяемое со зловонным запахом.
Диагностика абсцесса поджелудочной железы
Диагностику острого панкреатита и абсцесса поджелудочной железы можно разделить на несколько методов, от более простых к сложным:
- Физикальное обследование. С его помощью выявляют клинические признаки болезни:
- Обезвоживание организма (на него указывает сухость во рту, а также снижение артериального давления и тургора кожи, т. е. её упругости и эластичности).
- Болезненность живота как в спокойном состоянии, так и при пальпации (прощупывании). При этой манипуляции нередко можно определить образование плотной консистенции — сам абсцесс.
- Повышение температуры тела более более 38 °C, однако при асептическом течении его может не быть.
- Лабораторное обследование. При абсцессе анализ крови обычно показывает повышение маркеров (показателей) системного воспаления: С-реактивного белка, лейкоцитов, нейтрофилов и прокальцитонина.
- Инструментальное обследование. Проводится, чтобы увидеть изменения в поджелудочной железе, оценить степень разрушения тканей и наблюдать за заболеванием в динамике. К методам инструментальной диагностики относятся:
- УЗИ. Может показать увеличение размеров, снижение эхогенности (способности отражать звуковые волны) и нечёткость контуров поджелудочной железы, а также отграниченное скопление жидкости с неоднородным содержимым.
- Мультиспиральная компьютерная томография (МСКТ). Это более точный метод, который позволяет не только определить то же, что и УЗИ, но и понять, вовлечены ли в патологический процесс другие органы и сосуды.Чтобы оценить изменения поджелудочной железы по данным КТ, используется специальная шкала — Бальтазар [5].

УЗИ органов брюшной полости
Выбор метода диагностики зависит от состояния пациента и технических возможностей лечебного учреждения. Предпочтительный метод — МСКТ, однако не всегда есть возможность его выполнить. Например, у пациента может быть повышен креатинин, что говорит о проблемах с почками и является противопоказанием к КТ с контрастным усилением, либо в больнице может не быть аппарата КТ, а тяжёлое состояние пациента может не позволить его перевезти в другое учреждение. Если нельзя выполнить МСКТ, то необходимо провести УЗИ.
Лечение абсцесса поджелудочной железы
Основное лечение всех гнойных болезней, в том числе и абсцесса поджелудочной железы, — хирургическое. Однако лечение может быть и комплексным: сочетать консервативную терапию и операцию.
Консервативное лечение
Как правило, самостоятельно оно не применяется. В первую очередь его проводят, чтобы устранить симптомы абсцесса. К консервативному лечению относятся:
- Инфузионная терапия (вливание в кровь специальных растворов). Её проводят, чтобы снизить проявления интоксикации.
- Антибактериальная терапия. Её проводят, чтобы уничтожить микроорганизмы, которые размножаются внутри абсцесса. Обычно такая терапия эмпирическая, т. е. назначается антибиотик широкого спектра. Если лечение не помогает, то антибиотик меняется на тот, к которому чувствительны конкретные микроорганизмы по результатам микробиологического посева [7][8][9][10]. Во время стационарного лечения препараты вводятся внутривенно или внутримышечно, а когда пациент лечится дома, возможен приём назначенного антибиотика в таблетках (если такая форма существует).
- Экстракорпоральная очистка крови. В ходе неё к кровеносной системе пациента подключаются специальные аппараты, которые забирают кровь, фильтруют её и возвращают обратно. Процедура показана, когда системное (общее) воспаление достигло максимума и организму нужна помощь в борьбе с токсинами. Очистка крови позволяет снизить вероятность летального исхода и тяжёлых осложнений.
Хирургическое лечение
Цель операции — удалить некротизированные ткани и гной.
Малоинвазивное вмешательство, т. е. через небольшие проколы, считается оптимальным. К такому методу относится лапароскопическая операция с установкой дренажей в полость абсцесса под контролем УЗИ. В ходе лечения капсула абсцесса вскрывается и полость очищается от гноя. Чтобы гнойное содержимое, которое продолжает образовываться, дальше не накапливалось, устанавливают дренаж. Его удаляют после того, как гной перестанет по нему поступать (это происходит обычно в течение 2–4 недель).
В некоторых случаях приходится проводить открытые операции, т. е. через большие разрезы. Как правило, показания для них — осложнения абсцессов (кровотечение, перитонит и свищи) [11].
Прогноз. Профилактика
Острый панкреатит — одна из частых причин госпитализации. Хотя на начальных стадиях заболевание обычно лечится консервативно, осложнения, такие как абсцесс, могут быть опасными. Прогноз при абсцессе зависит от тяжести инфекции. Без своевременного лечения у пациента может развиться полиорганная недостаточность (нарушение работы сразу нескольких органов) и сепсис, что может привести к смерти [15].
Профилактика абсцесса поджелудочной железы
В целом, чтобы избежать абсцесса, необходимо предотвратить развитие острого панкреатита или как можно раньше начать лечение, если он уже возник.
Для этого следует:
- избегать чрезмерного употребления алкоголя — это одна из главных причин острого панкреатита, которую можно предотвратить.
- сбалансированно питаться и регулярно выполнять физические упражнения, чтобы избежать развития желчных камней.
Список литературы
International Association of Pancreatology. American Pancreatic Association. IAP/APA evidence-based guidelines for the management of acute pancreatitis // Pancreatology. — 2013. — Vol. 13, № 4. — P. 1–15.ссылка
Banks P. A., Bollen T. L., Dervenis C., Gooszen H. G. et al. Classification of acute pancreatitise — 2012: revision of the Atlanta classification and definitions by international consensus // Gut. — 2013. — Vol. 62, № 1. — P. 102–111. ссылка
Yadav D., Lowenfels A. B. The epidemiology of pancreatitis and pancreatic cancer // Gastroenterology. — 2013. — Vol. 144, № 6. — P. 1252–1261. ссылка
Sarr M. G., Banks P. A., Bollen T. L., Dervenis C. et al. The new revised classification of acute pancreatitis 2012 // The Surgical clinics of North America. — 2013. — Vol. 93, № 3. — P. 549–562. ссылка
Balthazar E. J., Robinson D. L., Megibow A. J., Ranson J. H. et al. Acute pancreatitis: valueof CT in establishing prognosis // Radiology. — 1990. — Vol. 174, № 2. — P. 331–336. ссылка
Mole D. J., Olabi B., Robinson V., Garden O. J. et al. Incidence of individual organ dysfunction in fatal acute pancreatitis: analysis of 1024 death records // HPB (Oxford). — 2009. — Vol. 11, № 2. — P. 166–170. ссылка
Van Santvoort H. C., Bakker O. J., Bollen T. L., Besselink M. G. et al. A conservative and minimally invasive approach to necrotizing pancreatitis improves outcome // Gastroenterology. — 2011. — Vol. 141, № 4. — P. 1254–1263. ссылка
Adler D. G., Chari S. T., Dahl T. J., Farnell M. B. et al. Conservative management of infected necrosis complicating severe acute pancreatitis // Am J Gastroenterol. — 2003. — Vol. 98, № 1. — P. 98–103. ссылка
Runzi M., Niebel W., Goebell H., Gerken G. et al. Severe acute pancreatitis: nonsurgical treatment of infected necroses // Pancreas. — 2005. — Vol. 30, № 3. — P. 195–199. ссылка
Nordback I., Sand J., Saaristo R., Paajanen H. Early treatment with antibiotics reduces the need for surgery in acute necrotizing pancreatitis e a single-center randomized study // J Gastrointest Surg. — 2001. — Vol. 5, № 2. — P. 113–108.ссылка
Trauma Centers and Acute Care Surgery / edited by D. Chiara. — 2022. — Series «Updates in Surgery».
Российское общество хирургов. Ассоциация гепатопанкреатобилиарных хирургов стран СНГ. Острый панкреатит: клинические рекомендации. — М., 2015. — 39 с.
Molvar C., Kayhan A., Lakadamyali H., Oto A. Nonneoplastic cystic lesions of pancreas: a practical clinical, histologic, and radiologic approach // Curr Probl Diagn Radiol. — 2011. — Vol. 40, № 4. — P. 141–148.ссылка
Zerem E. Treatment of severe acute pancreatitis and its complications // World J Gastroenterol. — 2014. — Vol. 20, № 38. — P. 13879–13892. ссылка
Hoilat G. J., Katta S. Pancreatic Abscess // StatPearls. — 2023.ссылка

