Определение болезни. Причины заболевания
Абсцесс печени (Liver abscess) — это отграниченное скопление гноя в тканях печени, возникающее из-за заражения бактериями либо паразитами.
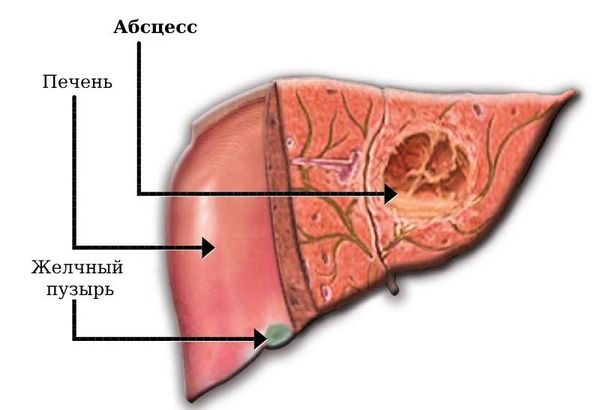
Абсцесс печени
Возбудителями бактериального абсцесса чаще всего становятся стафилококки, стрептококки и кишечная палочка. Намного реже абсцесс вызывают анаэробные бактерии (которым для роста не нужен кислород).
Наиболее частые возбудители паразитарных абсцессов среди тех, что встречаются в РФ, — амёбы. Реже наблюдаются описторхозные, туберкулёзные и актиномикотические абсцессы.
Примерно в 4–5 раз чаще абсцессы образуются в правой доле печени, чем в левой. Это связано с её большим размером и тем, что правая долевая ветвь воротной вены отходит под более прямым углом и имеет больший диаметр. Такие особенности могут облегчать проникновение бактерий и паразитов в правую долю печени [1].
Распространённость
Заболеваемость бактериальными абсцессами печени относительно невысока и составляет примерно 20 случаев на 100 тысяч госпитализаций в странах Европы. Однако в регионах, где широко распространена желчнокаменная болезнь, этот показатель может быть выше, поскольку это один из основных факторов риска развития абсцесса печени [3].
В тропических и субтропических регионах (странах Африки, Юго-Восточной Азии, а также Мексике, Венесуэле и Колумбии) распространён печёночный амёбиаз. Поэтому частота встречаемости амёбных абсцессов там может составлять до 80–90 % среди гнойных заболеваний печени. В странах Европы и Северной Америки частота амёбных абсцессов не превышает 20 % [3].
Печёночный амёбиаз немного чаще встречается у мужчин. Может развиваться в любом возрасте, но чаще всего болезнь диагностируется у людей в возрасте от 28 до 50 лет [3].
Симптомы абсцесса печени
В начальной стадии бактериальные абсцессы печени часто не имеют ярко выраженных симптомов. Они проявляются общими признаками интоксикации: слабостью, подъёмом температуры тела выше 38 °C, что обычно сопровождается сильным ознобом.
Менее чем в 50 % случаев могут возникать симптомы со стороны брюшной полости, такие как боль в правом подреберье. Часто она бывает поздним симптомом, особенно при единичных абсцессах. Сначала боль носит неопределённый характер и локализуется в правом подреберье, как будто находится глубоко внутри. Постепенно становится всё более интенсивной, усиливается при глубоком вдохе и может отдавать в правое плечо, а также подлопаточную и поясничную область [1].
Желтуха часто предшествует развитию холангиогенного абсцесса печени (который развивается на фоне непроходимости желчных путей). Если абсцесс расположен под капсулой печени, то может беспокоить боль в правом плече и кашель.
Клиническая картина паразитарного абсцесса мало отличается от описанной выше. Особенностью течения могут быть стёртые проявления в течение первых 6 месяцев болезни. Амёбные абсцессы печени в течение этого периода часто протекают практически бессимптомно [3].
Температура тела может быть нормальной до тех пор, пока паразиты не начнут активно разрушать клетки печени. В ответ на это организм запустит иммунный ответ — воспаление, что и будет проявляться повышением температуры тела [3].
В редких случаях заболевание может начинаться остро — с лихорадки до 40 °С, озноба и потливости [3].
У определённых групп пациентов, как правило пожилых и престарелых, а также при хронических абсцессах печени зачастую нет никаких симптомов. Это может быть связано с возрастными изменениями в организме, которые влияют на иммунную систему и способность организма реагировать на инфекцию. У пожилых людей иммунная система может быть менее активной, из-за этого ответ на воспаление и инфекцию более слабый. Кроме того, у пожилых людей могут быть другие заболевания, которые маскируют симптомы абсцесса печени или вызывают похожие.
Патогенез абсцесса печени
Абсцессы печени образуются, когда бактерии или паразиты попадают в печень.
Бактериальные абсцессы
Бактерии проникают в печень из других источников инфекции разными путями: портальным, артериальным, билиарным или контактным [3].
При портальном пути, как правило, источником инфекции являются воспалительные процессы в пищеварительном тракте: чаще всего это тяжёлые формы аппендицита, язвенный колит, дивертикулит, болезнь Крона. Возбудители проникают из этих очагов в печень с током крови по портальной (воротной) вене, которая собирает кровь от непарных органов брюшной полости [1][2].
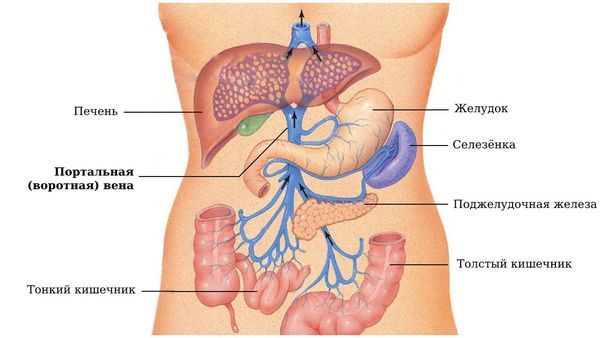
Портальная (воротная) вена
При артериальном пути возбудитель попадает в печень через печёночную артерию. Этот путь развития абсцессов характерен для некоторых опасных заболеваний:
- сепсиса, при котором организм чрезмерно реагирует на инфекцию, что приводит к воспалению и повреждению многих органов и тканей;
- септикопиемии — сепсиса с гнойными очагами;
- септического эндокардита — воспаления внутренней оболочки сердца.
Намного реже этот путь возможен при фурункулёзе и остеомиелите. Через печёночную артерию в печень поступает большой объём крови, но для образования абсцессов в печени необходимо либо высокое содержание микробов в одном миллилитре крови, либо значительное ослабление иммунной системы [1][2].
Билиарный путь проникновения возбудителя — это следствие распространения инфекции, которая поднимается из желчного пузыря или желчных протоков. Обычно это происходит на фоне частичной закупорки желчных путей.
Предрасполагать к развитию билиарного абсцесса могут такие состояния:
- холедохолитиаз — камни в общем желчном протоке;
- рубцовое сужение большого (Фатерова) сосочка двенадцатиперстной кишки;

Расположение Фатерова сосочка
- опухоли панкреатодуоденальной зоны (поджелудочной железы, двенадцатиперстной кишки или желчного пузыря);
- рак желчного пузыря;
- первичный склерозирующий холангит — хроническое воспаление желчных протоков, приводящее к их сужению;
- врождённые аномалии желчных путей, в первую очередь болезнь Кароли — расширение желчных протоков с образованием мешковидных выпячиваний;
- послеоперационные стриктуры (сужения) желчных протоков.
При контактном пути проникновения абсцесс в печени возникает из-за распространения гнойного процесса из прилегающих органов. Это может произойти при проникающих ранах или тупых травмах брюшной полости с повреждением печени и образованием гематом [1].
В редких случаях возникает ятрогенное инфицирование, т. е. в результате медицинских манипуляций. Это может произойти, например, при пункционной биопсии печени. В ходе этой процедуры берут небольшой образец ткани печени для лабораторного исследования, для этого в печень через кожу вводят тонкую иглу. Если при введении игла сначала проходит через инфицированный участок, то инфекция может попасть в печень. Также причиной может стать прорыв эмпиемы желчного пузыря или подпечёночного абсцесса [2].
![Пункционная биопсия печени [10] Пункционная биопсия печени [10]](/media/bolezny/abscess-pecheni/punkcionnaya-biopsiya-pecheni-10_s.jpeg)
Пункционная биопсия печени [10]
Если не удаётся определить путь проникновения возбудителя, то абсцессы называют идиопатическими и криптогенными.
После проникновения возбудителя в печень любым из перечисленных путей начинается местное воспаление. Иммунная система активирует иммунные клетки (нейтрофилы и макрофаги), которые атакуют возбудителей. Высвобождаются цитокины и другие медиаторы воспаления, что приводит к повреждению клеток печени и некрозу (отмиранию) тканей в зоне инфекции.
По мере накопления погибших клеток, бактерий и иммунных клеток образуется гной — смесь из лейкоцитов, мёртвой ткани и микроорганизмов. Организм пытается ограничить распространение инфекции, формируя вокруг очага фиброзную капсулу. Это приводит к образованию полости абсцесса.
Паразитарные абсцессы
Рассмотрим механизм развития наиболее распространённого абёмного абсцесса. В окружающей среде паразит существует в виде цист — защитных оболочек, которые помогают ему выживать. В организм цисты попадают через рот, например вместе с немытыми фруктами и овощами. Не разрушаясь, цисты проходят через желудок и тонкий кишечник, после чего в толстом кишечнике трансформируются в трофозоиты — активную форму амёбы.
Трофозоиты внедряются в слизистую оболочку толстой кишки, вызывая образование характерных язв в форме колб. Затем паразиты проникают в кровеносные сосуды, расположенные в подслизистом слое и через систему воротной вены попадают в мельчайшие кровеносные сосуды печени [2][3].
В печени амёбы размножаются и закупоривают мелкие ответвления воротной вены, что приводит к образованию единичных или множественных абсцессов разных размеров.
Классификация и стадии развития абсцесса печени
Существует огромное количество классификаций абсцессов печени, предложенных различными авторами. Рассмотрим некоторые из них.
Классификация по причине возникновения:
- бактериальные;
- паразитарные: амёбные, описторхозные и др.
Типы абсцессов печени в зависимости от путей распространения инфекции:
- билиарные — могут развиваться, например, при воспалении желчного пузыря;
- портальные — при аппендиците, дивертикулите, болезни Крона, язвенном колите и др.;
- артериальные — при сепсисе;
- контактные — при гнойном процессе прилегающих органов;
- травматические — при тупой травме или проникающей ране печени;
- криптогенные — когда источник абсцесса не выявляется.
Специфические абсцессы печени:
- туберкулёзные;
- актиномикотические (вызванные бактериями актиномицетами).
Классификация по расположению:
- левая доля печени;
- правая доля печени;
- обе доли печени.
Типы абсцессов печени по морфологической характеристике:
Осложнения абсцесса печени
В сложных ситуациях, когда абсцессы большие и существуют длительное время, могут возникать такие осложнения, как желтуха и септический шок. При желтухе кожа, слизистые и белки глаз становятся желтоватыми.
Самым ярким проявлением септического шока является низкое артериальное давление (от 65 мм рт. ст. и ниже), которое не удаётся повысить даже при интенсивном внутривенном вливании растворов. Остальные проявления болезни похожи на симптомы сепсиса: спутанность сознания, сильная слабость и сонливость, бледность, посинение носогубного треугольника, расстройство дыхания, уменьшение частоты мочеиспускания или полное его отсутствие, лихорадка (от 39 °С и выше) или переохлаждение.
Если абсцесс прорвётся в брюшную полость, это станет причиной развития перитонита — воспаления брюшины. Если же он прорвётся в полость между листками плевры, которая окружает лёгкие, особенно справа, это может привести к острой дыхательной недостаточности [3].
В исключительных случаях, когда абсцесс левой доли печени прорывается в полость перикарда, может произойти остановка сердца из-за тампонады (скопления жидкости в околосердечной сумке) [2].
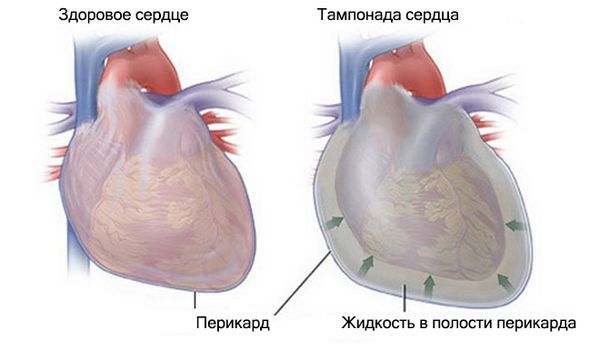
Тампонада сердца
Диагностика абсцесса печени
Если появились жалобы на боли в верхних отделах живота и подъём температуры без видимых на то причин, стоит обратиться к хирургу для осмотра и сбора анамнеза (истории) жизни и болезни. Важно помнить, что только квалифицированный специалист может поставить диагноз и назначить соответствующее обследование и лечение.
Диагностику абсцессов печени усложняет то, что они не всегда проявляются ярко выраженными симптомами, особенно небольшие и на ранних стадиях. Кроме того, многие абсцессы возникают на фоне уже имеющейся в организме инфекции. Поэтому для диагностики требуется высокая степень клинической настороженности: это значит, что врач должен проявлять повышенное внимание при оценке состояния пациента.
Сбор жалоб и анамнеза
На приёме врач спросит о жалобах, при абсцессе это может быть внезапное ухудшение общего состояния, которое не соответствует симптомам основного заболевания, т. е. болезни, которая создаёт предпосылки для развития абсцесса. Также пациент может жаловаться на температуру тела до 39–41 °C и боль в области печени [2].
Чтобы диагностировать амёбный абсцесс, врач будет учитывать эпидемиологический анамнез. Для этого спросит, не был ли пациент в регионах, где распространён печёночный амёбиаз. Также обратит внимание на симптомы амёбной дизентерии (боли в животе, диарею с примесью крови и др.), однако они выявляются лишь у 10 % пациентов с печёночным амёбиазом. Важно, что амёбный абсцесс может возникнуть даже через много лет после заражения: отмечены случаи его возникновения через 30 лет после перенесённой кишечной инфекции (амёбной дизентерии) [1][3].
При осмотре и пальпации (прощупывании) доктор может обнаружить увеличение печени. Если печень сильно увеличена, возможно выпячивание рёберной дуги и сглаживание межрёберных промежутков. Однако эти симптомы малоинформативны, так как могут возникать при множестве других заболеваний [5].
Лабораторная диагностика
При абсцессах печени изменения в лабораторных показателях отражают тяжесть заболевания, но не являются специфичными, т. е. по ним нельзя точно сказать, что у пациента именно абсцесс печени.
В общем анализе крови отмечается выраженный лейкоцитоз (увеличение уровня лейкоцитов) со сдвигом лейкоцитарной формулы влево (увеличением количества незрелых лейкоцитов), нередко отмечается лимфо- и эозинопения (снижением уровня лимфоцитов и эозинофилов в крови), повышается уровень С-реактивного белка (СРБ) и скорость оседания эритроцитов (СОЭ) [2].
В биохимическом анализе крови при поражении печени увеличивается уровень билирубина, повышается уровень трансаминаз [1].
Исследование мочи показывает противоречивые данные — часто выявляется лишь лёгкая альбуминурия (наличие белка), как при любом септическом состоянии. Иногда обнаруживаются желчные пигменты, имеющие такое же значение. Более постоянным является повышение уробилиногена в моче, что указывает на поражение печени [1].
Инструментальные методы обследования
Ценными диагностическими методами являются ультразвуковое исследование органов (УЗИ) и компьютерная томография (КТ) благодаря своей высокой точности и доступности [3][4].
Рентгенологическое исследование может дать лишь косвенные сведения о наличии абсцесса печени [3]. Среди них:
- повышенное положение правого купола диафрагмы;
- исчезновение рёберно-диафрагмального и кардиодиафрагмального синусов (углублений между листками плевры);
- скопление плевральной жидкости в правой части грудной клетки.
Магнитно-резонансная томография (МРТ) помогает отличить абсцесс печени от кист, гемангиом, метастазов и гематом [4].
Согласно стандартам оказания помощи, сначала проводится УЗИ благодаря его доступности, высокой точности и низкой стоимости. Затем, если нужно уточнить диагноз, проводятся все остальные методики.
Лечение абсцесса печени
Врач выбирает метод лечения, основываясь на множестве факторов, среди которых:
- количество абсцессов (единичные или множественные);
- их величина (большие или малые);
- возбудитель (паразиты или бактерии);
- наличие осложнений;
- тяжесть сопутствующих заболеваний [4].
Окончательное решение всегда принимается индивидуально для каждого пациента.
Лечение бактериальных абсцессов
Чаще всего требуется комплексное лечение с использованием медикаментозных и оперативных методов лечения.
Консервативная терапия без последующего хирургического вмешательства возможна, только если размеры абсцессов не превышают 30 мм. Таким пациентам проводится антибактериальная терапия.
Остальным пациентам тоже нужно консервативное лечение. Кроме антибактериальной, им может потребоваться инфузионная терапия, чтобы устранить интоксикацию, восстановить объём циркулирующей крови, нормализовать нарушенные обменные процессы, скорректировать анемию и печёночную недостаточность [4]. Но такое консервативное лечение должно сочетаться с хирургическим, поскольку комплексный подход играет важную роль в лечении абсцессов печени.
Например, если абсцесс возник на фоне инфекции в желчных протоках, то антибактериальная терапия должна сочетаться с восстановлением проходимости желчных протоков с помощью эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ), стентирования или дренирования под контролем УЗИ [9].
В лечении абсцессов печени в последние годы стали популярны малоинвазивные (малотравматичные) методы лечения, например установка дренажей. Они ставятся в полость абсцесса под контролем УЗИ. Процедура проводится под местной анестезией, благодаря чему её можно выполнять практически всем пациентам, даже с тяжёлыми сопутствующими заболеваниями. Затем дренажи промывают до тех пор, пока полость не уменьшится и по дренажу не перестанет выделяться гной. Когда остаточная полость исчезнет, дренаж удаляют [1][6].
![Дренажный катетер [11] Дренажный катетер [11]](/media/bolezny/abscess-pecheni/drenazhnyy-kateter-11_s_10FqOp5.jpeg)
Дренажный катетер [11]
В некоторых случаях может потребоваться открытая операция, известная как лапаротомия. Показания для лапаротомии:
- множественные крупные абсцессы в обеих долях печени, а также мелкие абсцессы в одной анатомической доле или сегменте печени;
- неэффективность консервативных и малоинвазивных методов лечения [3];
- наличие заболеваний гепатобилиарной системы, которые привели к образованию абсцесса и требуют хирургического вмешательства: деструктивный холецистит, гепатиколитиаз, который не поддаётся эндоскопическому или транспечёночному лечению, рак желчного пузыря, опухоли Клацкина и другие патологии.
Лечение паразитарных абсцессов
При паразитарных абсцессах печени, если нет осложнений, то лечение начинают с противопаразитарной терапии, её длительность зависит от размеров абсцесса и может колебаться от 10 дней до 10 месяцев [3][8].
Если лечение не приносит улучшения, то используют малоинвазивные методы.
Реабилитация
Длительность восстановления после лечения у каждого пациента индивидуальна. В этот период важно отказаться от алкоголя и табака, правильно питаться, ограничить жиры и сахар, постепенно увеличивать физическую активность и соблюдать предписания врача.
Прогноз. Профилактика
Прогноз при абсцессе печени зависит от множества факторов, включая размер и количество абсцессов, общее состояние пациента, наличие сопутствующих заболеваний и своевременность начала лечения. При своевременной диагностике и адекватном лечении прогноз обычно благоприятный, и большинство пациентов полностью выздоравливают [5].
Однако в некоторых случаях, особенно при наличии осложнений или ослабленном иммунитете, прогноз может быть менее благоприятным. В таких ситуациях возможно развитие сепсиса, перитонита, эмпиемы плевры и других серьёзных осложнений, которые могут привести к летальному исходу.
Профилактика абсцесса печени
Профилактика включает в себя своевременное лечение любых инфекционных заболеваний, особенно в области брюшной полости, так как они могут стать причиной развития абсцесса печени. Для этого важно своевременно обращаться к врачу и следовать его рекомендациям.
Также к мерам профилактики можно отнести лечение хронических заболеваний печени и соблюдение правил гигиены, особенно при потреблении пищи и воды в регионах с высоким риском паразитарных заболеваний.
Список литературы
Хрячков В. В., Кислицин Д. П., Добровольский А. А. Хирургия кист и абсцессов печени. — Ханты-Мансийск: Ханты-Мансийская государственная медицинская академия, 2013. — 155 с.
Госпитальная хирургия: руководство для врачей-интернов / под ред. Л. Н. Бисенкова, В. М. Трофимова. — СПб.: Лань, 2005. — 896 с.
Клиническая хирургия: национальное руководство в 3 т. Т. 2 / под ред. B. C. Савельева, А. И. Кириенко. — М.: ГЭОТАР-Медиа, 2009. — 832 с.
Хацко В. В., Шаталов А. Д., Зубов А. Д. и др. Современные возможности диагностики и хирургического лечения бактериальных абсцессов печени // Вестник неотложной и восстановительной медицины. — 2013. — Т. 14, № 3. — С. 369–372.
Pang T. C., Fung T., Samra J. et al. Pyogenic liver abscess: an audit of 10 years' experience // World J Gastroenterol. — 2011. — Vol. 17, № 12. — Р. 1622–1630. ссылка
Павлова В. Н., Баяндина С. Г., Куклина А. Н. Применение чрескожного дренирования при лечении абсцессов печени // Научная сессия ПГМУ им. академика Е. А. Вагнера: материалы научно-практической конференции с международным участием студентов, ординаторов, аспирантов, молодых учёных (до 35 лет). — Пермь: Пермский национальный исследовательский политехнический университет, 2024. — С. 139–140.
Гостищев В. К. Оперативная гнойная хирургия: руководство для врачей. — М.: Медицина, 1996. — 416 с.
Добриянец И. В. Малоинвазивная хирургия амёбных абсцессов печени // Сборник материалов конференции студентов и молодых учёных, посвящённый 95-летию со дня рождения профессора Обухова Геннадия Алексеевича. — Гродно: Гродненский государственный медицинский университет, 2019. — С. 145–146.
Бушланов П. С., Мерзликин Н. В., Семичев E. В., Цхай В. Ф. Современные тенденции в лечении абсцессов печени // Вестник хирургии им. И. И. Грекова. — 2018. — Т. 177, № 6. — С. 87–90.
Liver Biopsy // Cleveland Clinic. — 2023.
Shih A., Chung S. J., Shende O. B. et al. Viscoelastic measurements of abscess fluids using a magnetic stress rheometer // Phys. Fluids. — 2024. — Vol. 36, № 11.

