Определение болезни. Причины заболевания
Абсцедирующая пневмония (Abscess pneumonia) — это воспаление лёгких, которое сопровождается разрушением лёгочной ткани, из-за чего в ней формируются полости размером менее 1 см без жидкости внутри. При усугублении процесса эти полости объединяются в более крупные и образовывают один или несколько абсцессов [2].
В основе любой пневмонии лежит острый воспалительный процесс с обязательным поражением альвеол — небольших, но очень важных частей в структуре лёгких, так как именно через них кровь насыщается кислородом и избавляется от углекислого газа [1]. Пневмонию могут вызывать различные патогенные агенты: бактерии, вирусы, грибы и простейшие [3][4][5][6]. Однако причиной абсцедирующей пневмонии обычно становятся стафилококки и клебсиелла, так как они чаще других микроорганизмов приводят к разрушению лёгочной ткани и вызывают развитие гнойного процесса [7].

Пневмония
Абсцедирующую пневмонию иногда называют некротизирующей и деструктивной, но в полной мере считать их синонимами нельзя, так как деструктивная пневмония — это общее понятие, к нему относятся все пневмонии, в ходе которых разрушается лёгочная ткань. Таким образом, абсцедирующая и некротизирующая пневмонии являются подвидами деструктивной.
Сведений о распространённости болезни среди взрослых нет. Это может быть связано с тем, что патологический процесс выявляют лишь тогда, когда уже начинает формироваться абсцесс лёгкого.
По данным ряда авторов, у детей гнойно-деструктивные осложнения развиваются в 5–10 % случаев внебольничных пневмоний [10].
Причины развития абсцедирующей пневмонии
Обычно микроорганизмы попадают в лёгкие воздушно-капельным путём через рот и носоглотку, но не всегда это приводит к развитию воспаления [2]. При формировании абсцедирующей пневмонии важную роль играет сочетание двух факторов:
- характер возбудителя: что это за микроорганизм, насколько он агрессивен, как много его в организме;
- самочувствие человека на момент взаимодействия с патогеном: состояние местного и общего иммунитета, наличие хронических заболеваний органов дыхания (например, хроническая обструктивная болезнь лёгких), болезней сердечно-сосудистой системы, сахарного диабета и т. д. [2][7]
К другим значимым причинам можно отнести приём препаратов, подавляющих иммунитет (например, при заболеваниях соединительной ткани — системной ксеродермии, дерматомиозите и др.), а также снижение иммунитета у пациентов, которые злоупотребляют алкоголем или принимают наркотические вещества [8].
В некоторых случаях патогены распространяются гематогенным путём (по кровеносным сосудам) или непосредственно из очага инфекции (например, из очага острого панкреатита) [9].
Симптомы абсцедирующей пневмонии
При развитии болезни обычно появляются симптомы, характерные для любой тяжёлой пневмонии с большим объёмом поражения лёгочной ткани: повышение температуры до 37,1–38 °C, головная и мышечная боль, снижение или отсутствие аппетита, одышка, слабость и кашель, чаще с мокротой (она может быть слизистой с примесью гноя или просто гнойной).
Если поражается плевра (оболочка, которая окружает лёгкие), пациента начинает беспокоить боль в грудной клетке при дыхании. Это связано с тем, что у плевры есть нервные окончания, а у лёгких нет.
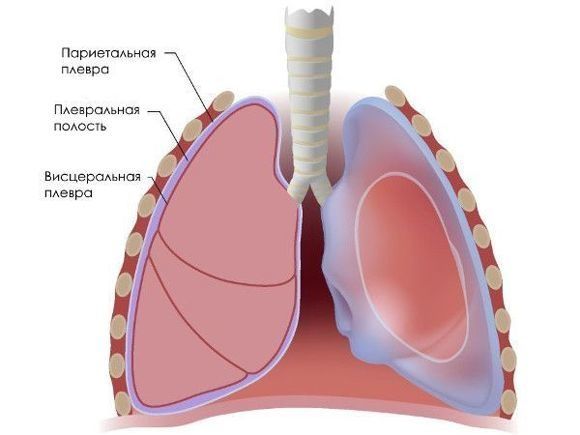
Плевра
Но иногда болезнь сопровождается лишь минимальными проявлениями, что не позволяет отследить стадии патологического процесса [1].
При длительном течении абсцедирующей пневмонии (более 4 недель), неэффективности терапии или высокой агрессивности возбудителя присоединяются симптомы поражения других органов и систем: постоянные перепады давления, нарушение работы почек (может развиться острая почечная недостаточность), повышение или снижение свёртываемости крови, обострение хронических заболеваний, если они есть, и т. д.
Патогенез абсцедирующей пневмонии
Обычно деструктивной пневмонии, в том числе и абсцедирующей, предшествует ОРВИ, которая снижает эффективность иммунитета и способствует проникновению бактерий в организм [11].
Самыми частыми возбудителями абсцедирующей пневмонии считают стафилококк. Он выделяет большое количество ферментов, которые разрушают различные структуры лёгочной ткани и приводят к её некрозу (омертвению).
При этом стафилококк вырабатывает специальные вещества, которые защищают его от разрушения и помогают проникнуть в ткань лёгкого [12]. После проникновения в местных сосудах развивается воспаление и появляются микротромбозы, из-за чего кровоток нарушается и некоторые участки лёгочной ткани разрушаются [13].
На фоне воспаления по ходу дыхательных путей формируется отёк и набухание слизистой оболочки, также появляется воспалительная жидкость. Всё это нарушает вентиляцию лёгких и человеку становится трудно дышать.
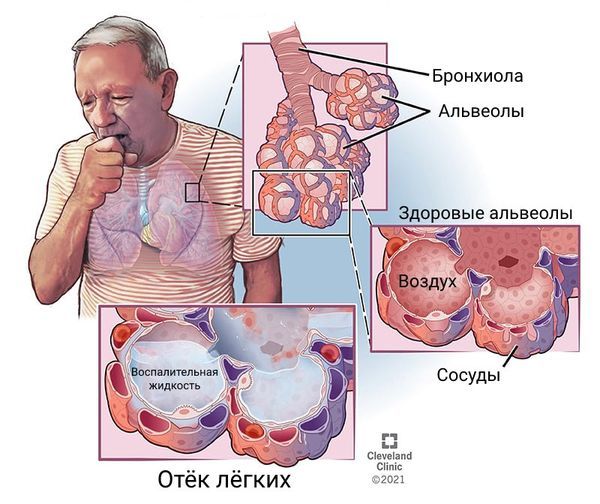
Скопление воспалительной жидкости
Классификация и стадии развития абсцедирующей пневмонии
Общепринятой классификации абсцедирующей пневмонии не существует. Относительно неё врачи применяют общие подходы классификации гнойно-деструктивных процессов в лёгких.
В зависимости от возбудителя выделяют стафилококковые, стрептококковые, синегнойные, смешанные и другие пневмонии. Однако чаще всего возбудителем выступает стафилококк и клебсиелла.
Абсцедирующая пневмония также может быть:
- первичной — мелкие полости в лёгких возникают в результате вдыхания патогенной микрофлоры ротоглотки, передачи возбудителя воздушно-капельным путём или вследствие иного варианта инфицирования дыхательных путей;
- вторичной — мелкие полости появляются вследствие заноса инфекционного агента в ткань лёгкого через кровеносное русло (например, при инфекционном миокардите, остеомиелите и т. п.) или под воздействием иных факторов (например, в ходе хирургической манипуляции или из-за попадания инородного тела в бронх, после чего он не теряет свою способность к самоочищению от мокроты, микробов и мелких частиц).
Стадии заболевания:
- экссудативная стадия — в ходе воспалительного процесса, который затрагивает альвеолы, происходит накопление экссудата (жидкости);
- гнойно-фибринозная стадия — начинается разрушение лёгочной ткани, формируются небольшие участки некроза, которые отграничиваются от здоровых тканей; прогрессирование процесса может привести к формированию абсцесса;
- стадия разрешения — наступает выздоровление с замещением соединительной лёгочной ткани на рубцовую и сужением плевральной полости, что уменьшает движения лёгких и грудной клетки.
Если лечение долгое время не помогает пациенту и болезнь продолжает прогрессировать, начинают развиваться осложнения: кисты и эмпиема плевры. В других случаях воспалительный процесс приобретает хронический характер, который сопровождается развитием хронической эмпиемы плевры и абсцесса [14].

Эмпиема плевры и абсцесс
Осложнения абсцедирующей пневмонии
Осложнения могут возникать как со стороны бронхолёгочной системы, так и со стороны других жизненно важных органов. Наиболее грозные осложнения:
- Сепсис. Так как иммунная система не может остановить воспаление, инфекционный агент распространяется по всему организму, вызывая тяжёлые нарушения в работе сразу нескольких жизненно важных органов и систем. Может привести к летальному исходу [15].
- Лёгочное кровотечение. Развивается, когда воспаление и повышенное давление в малом круге кровообращения повреждает сосуды и нарушает свёртываемость крови. Обычно такое состояние сопровождается выделением крови при кашле, но для абсцедирующей пневмонии более характерно кровохарканье, когда в мокроте появляются прожилки, сгустки или примесь крови [16]. Это жизнеугрожающее состояние. Степень его опасности определяется объёмом поражения и показателями артериального давления. В особо серьёзных случаях развивается ДВС-синдром, который может привести к множественным массивным кровоизлияниям.

Сепсис
Возникновение этих осложнений требует немедленной медицинской помощи.
Диагностика абсцедирующей пневмонии
При наличии характерных симптомов необходимо обратиться к пульмонологу. На приёме врач проводит физикальный осмотр. Если в дыхательных путях начала выделяться воспалительная жидкость, при простукивании в области поражения звук будет притупленным. Также может прослушиваться ослабленное дыхание, а в сопряжённых зонах — крепитация (хрустящий звук). Если патологическое содержимое попало в бронх, появляются влажные разнокалиберные хрипы, а отёк стенки бронха сопровождается сухими хрипами.
При развитии гнойного процесса, который может сопровождаться различными осложнениями, наблюдается отставание поражённой половины грудной клетки при дыхании, а развитие полиорганной недостаточности сопровождается признаками поражения других органов и систем: цианозом (посинением кожи), отёками, перепадами артериального давления, нарушением ритма сердечных сокращений и др.
Таким образом, в зависимости от объёма поражённой ткани, её расположения и стадии болезни клинические признаки могут быть разными, достоверно выявить абсцедирующую пневмонию одним лишь простукиванием и выслушиванием лёгких невозможно [17].
Установить диагноз врачу помогают данные анамнеза (истории болезни). Ему особенно важно знать, предшествовал ли ухудшению самочувствия эпизод ОРВИ, есть ли у пациента хронические заболевания бронхолёгочной системы и органов кровообращения, сахарный диабет, заболевания желудочно-кишечного тракта и нервной системы, а также иммунодефицитные состояния различной природы [2][7][8][9][10].
Лабораторная диагностика
Лабораторными признаками абсцедирующей пневмонии являются маркеры воспаления. Например, на начальной стадии наблюдается лейкоцитоз (увеличение уровня лейкоцитов), затем их количество, наоборот, снижается. Также отмечается лимфопения (снижение уровня лимфоцитов).
Особое внимание уделяют показателям С-реактивного белка (СРБ): чем выше его уровень, тем сильнее воспаление [18]. Однако по уровню СРБ нельзя судить о природе воспалительного процесса, поэтому также требуется определение уровня прокальцитонина.
Так как при тяжёлой пневмонии нарушается равновесие свёртывающей и противосвёртывающей систем крови, анализы часто показывают снижение уровня тромбоцитов, что также указывает на высокий риск кровотечений. В то же время при воспалении повышается уровень фибриногена, а значит, и Д-димера — маркера тромбообразования. При этом снижение выработки факторов свёртывания крови также указывает на нарушения в работе печени, поэтому изменение уровня тромбоцитов или значительные отклонения показателей коагулограммы являются предвестниками развития осложнений [19].
В случае с абсцедирующей пневмонией особенно важно выявить возбудителя, так как «адресное» лечение показывает более высокую эффективность. Для этого исследуют отделяемое из дыхательного тракта (наиболее предпочтительный вариант), кровь, мочу или плевральный выпот. К сожалению, определить возбудителя получается не всегда [10].
Инструментальная диагностика
Всем пациентам, у которых подозревают разрушение лёгочной ткани, в обязательном порядке проводят рентгенографию органов грудной клетки. В случае абсцедирующей пневмонии она покажет светлые очаги на фоне плотного инфильтрата.
Чтобы детализировать процесс, делают компьютерную томографию (КТ) лёгких. Если она выявила жидкость в плевральной полости, пациента также направляют на УЗИ, которое позволяет подтвердить находку и определить объём жидкости.
При достаточном количестве выпота и отсутствии противопоказаний делают плевральную пункцию, после чего полученный биологический материал отправляют на бактериологическое и биохимическое исследование, что значительно ускоряет диагностику заболевания и позволяет подобрать наиболее эффективное лечение.
Если выпота немного, проводят фибробронхоскопию. Она позволяет очистить очаг воспаления, получить отделяемое для исследования и ввести лекарственные препараты непосредственно в бронхиальное дерево [14].

Фибробронхоскопия
Дифференциальная диагностика
При уточнении диагноза важно исключить другие заболевания, которые сопровождаются разрушением лёгочной ткани. В первую очередь необходимо убедиться, что у пациента нет туберкулёза и опухоли лёгких.
Лечение абсцедирующей пневмонии
Основной принцип лечения такой пневмонии — максимально раннее начало антибактериальной терапии. Даже если возбудитель неизвестен, пациентам назначают антибиотик широкого спектра, так как чаще всего причиной абсцедирующей пневмонии являются бактерии [20].
Болезни, которые сопровождаются разрушением лёгочной ткани, требуют стационарного лечения, поэтому чаще всего лекарства вводят внутривенно (если нет показаний для других путей введения). Если по каким-то причинам не удаётся поставить капельницу, используют катетеризацию центральных вен.
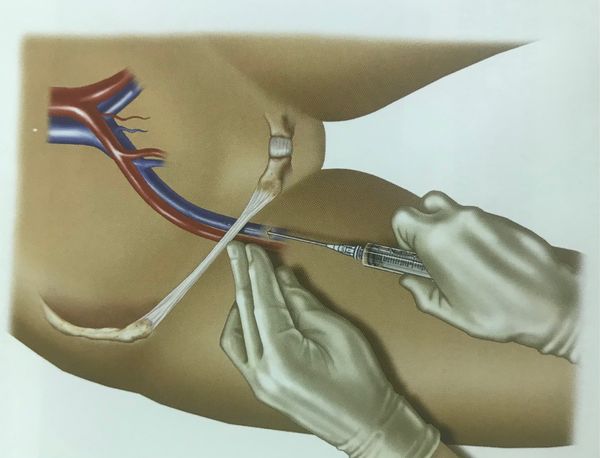
Катетеризация центральных вен
Часто терапию начинают с введения сразу двух антибактериальных препаратов. При положительной динамике возможно «ступенчатое» лечение: то же лекарственное средство перестают вводить внутривенно, а применяют в таблетированной форме. Антибактериальная терапия при абсцедирующей пневмонии может длиться 3 недели [26][27].
Оценивают эффективность лечения по уменьшению симптомов и улучшению лабораторных показателей (прежде всего учитывают уровень СРБ). Рентгенологическая картина «отстаёт» и меняется не так быстро, чтобы ориентироваться на неё в случае положительной динамики.
Когда пневмония осложняется абсцессом, чаще всего он дренируется самостоятельно: его стенка разрывается и гной выходит через бронхи. Но такое возможно лишь в том случае, если абсцесс связан с крупным бронхом. Если состояние пациента не улучшается несмотря на проводимую терапию, вероятнее всего абсцесс не может дренироваться. В таком случае может потребоваться операция: гнойное содержимое удаляют с помощью иглы через грудную клетку (делают трансторакальную или трансбронхиальную пункцию) и дренируют абсцесс. После этого формируют торакоабсцессостому, при которой края вскрытого абсцесса подшивают к плевре и вводят в полость тампоны с мазью на водорастворимой основе. Когда полость станет сухой, стойкие бронхоплевральные свищи удаляют. Сухая полость может заживать ещё 2–3 месяца, но клинически пациент уже считается здоровым.
Выводить мокроту из дыхательного тракта помогают мукоактивные препараты. В зависимости от механизма действия, они могут менять свойства мокроты, делая её более жидкой, и стимулировать откашливание [21]. Улучшить отхождение мокроты также помогает вибрационный массаж, дыхательная гимнастика и постуральный дренаж (медицинская процедура, во время которой пациент 20–30 минут находится в специальной позе, стимулирующей откашливание). Всё это способствует более быстрому устранению воспаления и восстановлению лёгочной ткани.

Постуральный дренаж
Кроме того, пациентам назначают симптоматическое лечение: нестероидные противовоспалительные препараты (НПВС), чтобы уменьшить боль и воспаление, и бронхолитики, чтобы снять спазм бронхов и человек мог спокойно дышать (при наличии доказанной бронхообструкции).
Если у пациента есть сопутствующие заболевания, часто требуется помощь врача другой специализации. Например, воспаление повышает уровень глюкозы, поэтому человек с сахарным диабетом нуждается в дополнительной консультации с эндокринологом, который подберёт новую дозу препаратов.
Развитие осложнений приводит к усилению терапии, например:
- при развитии полиорганной недостаточности назначают системные глюкокортикостероиды;
- лёгочное кровотечение требует приёма гемостатиков;
- дыхательную недостаточность компенсируют с помощью кислородотерапии;
- при образовании абсцесса меняют антибиотик и т. д. [22]
После пандемии COVID-19 особую популярность приобрела небулайзерная терапия — введение лекарства с помощью ингаляции. Использовать такой способ введения препарата разрешено только по назначению врача непосредственно с теми лекарственными средствами, которые для этого предназначены. При заболевании нижних дыхательных путей ни в коем случае нельзя использовать нестерильные растворы, например минеральную воду, отвары трав, масляные и спиртовые растворы. Их применение может, наоборот, усугубить разрушение лёгочной ткани и ускорить развитие осложнений.
Прогноз. Профилактика
Тяжёлые пневмонии часто сопровождаются жизнеугрожающими осложнениями (сепсисом, лёгочным кровотечением и др.), что повышает риск летального исхода. По данным разных авторов, смертность от абсцедирующей пневмонии составляет от 25 до 40–60 % [23][24].
Кроме того, неэффективность терапии часто приводит к формированию абсцессов лёгких, которые могут приобрести хронический характер [25]. Однако при хорошем ответе на терапию пациент обычно выздоравливает.
В зависимости от возбудителя и объёма поражения лёгочная ткань может полностью восстановиться или зарубцеваться с последующим развитием пневмофиброза, что требует реабилитации в виде лечебной физкультуры, дыхательной гимнастики и санаторно-курортного лечения.

Пневмофиброз
Профилактика абсцедирующей пневмонии
Так как болезнь достаточно часто развивается после перенесённого ОРВИ, в том числе и гриппа, необходимо вовремя проходить вакцинацию от гриппа, особенно пациентам с хроническими заболеваниями и иммунодефицитом, а также людям старше 65 лет. Этой же группе населения рекомендована вакцинация от пневмококковой инфекции, чтобы избежать развития тяжёлой внебольничной пневмонии [1].
В остальном следует придерживаться общих правил, направленных на профилактику снижения иммунитета, например соблюдать режима сна и отдыха, заниматься спортом, правильно питаться, а также контролировать свои хронические заболевания, так как их обострения отрицательно влияют на общее состояние организма, из-за чего он не способен сопротивляться внедрению инфекции.
Список литературы
Российское респираторное общество. Внебольничная пневмония у взрослых: клинические рекомендации. — М., 2021. — 96 с.
Авдеев С. Н. Аспирационная пневмония // РМЖ. — 2001. — № 21. — С. 934.
Torres A., Blasi F., Peetermans W. E. et al. The aetiology and antibiotic management of community-acquired pneumonia in adults in Europe: a literature review // Eur J Clin Microbiol Infect Dis. — 2014. — № 7. — Р. 1065–1079. ссылка
Johansson N., Kalin M., Tiveljung-Lindell A. et al. Etiology of community-acquired pneumonia: increased microbiological yield with new diagnostic methods // Clin Infect Dis. — 2010. — № 2. — Р. 202–209. ссылка
Рачина С. А., Козлов Р. С., Шаль Е. П. и др. Структура бактериальных возбудителей внебольничной пневмонии в многопрофильных стационарах г. Смоленска // Пульмонология. — 2011. — № 1. — С. 5–18.
Rachina S., Zakharenkov I., Dekhnich N. et al. Aetiology of severe community-acquired pneumonia and antimic-robial resistance of Steptococcus pneumoniae in adults in Russia // J Antimicrob Chemother. — 2021. — № 5. — Р. 1368–1370. ссылка
Башмакова О. П., Шилова Л. Н., Черкесова Е. Г., Хортиева С. С. Внебольничная пневмония с исходом в абсцесс средней доли лёгкого на фоне хронической обструктивной болезни лёгких. Клинический случай // Доктор.Ру. — 2021. — № 7. — С. 73–76.
Данциг И. И., Скипский И. М., Левин Н. Ф. Современная клинико-морфологическая характеристика острых гнойно-деструктивных заболеваний лёгких // Пульмонология. — 2000. — № 2. — С. 19–22.
Овчинников А. А. Острые и хронические гнойные заболевания лёгких // РМЖ. — 2002. — № 23. — С. 1073.
Толстова Е. М., Беседина М. В., Зайцева О. В. и др. Патогенетические механизмы развития деструктивной пневмонии у детей. Клиническое наблюдение с обзором литературы // РМЖ. Мать и дитя. — 2023. — № 3. — С. 310–319.
Вечеркин В. А., Тома Д. А., Птицын В. А., Коряшкин П. В. Деструктивные пневмонии у детей // Российский вестник детской хирургии, анестезиологии и реаниматологии. — 2019. — № 4. — С. 108–115.
Mueller B. K., Le S. V., French A. J. et al. Secondary infection with Streptococcus pneumoniae decreases influenza virus replication and is linked to severe disease // FEMS Microbes. — 2022. — № 3. — Р. 1–11.ссылка
Marcos-Jubilar M., Lecumberri R., Páramo J. A. Immunothrombosis: Molecular Aspects and New Therapeutic Perspectives // J Clin Med. — 2023. — № 4. — Р. 1399.ссылка
Российская ассоциация детских хирургов. Острые гнойные деструктивные пневмонии у детей: клинические рекомендации. — М, 2018. — 24 с.
Прибылова Н. Н., Шабанов Е. А., Прибылов С. А., Леонидова К. О., Прибылов В. С. Тяжёлая пневмония, осложнённая сепсисом, эндокардитом, длительным коматозным состоянием, с эффективной реабилитацией // Пульмонология. — 2024. — № 1. — С. 122–128.
Чернеховская Н. Е., Коржева И. Ю., Поваляев А. В., Андреев В. Г. Этиопатогенез лёгочных кровотечений // Пульмонологоия. — 2010. — № 4. — С. 106–110.
Трисветова Е. Л. Распознавание заболеваний с лёгочным инфильтратом в терапевтической клинике // Медицинские новости. — 2021. — № 2. — С. 39–50.
Coelho L. M., Salluh J. I., Soares M. et al. Patterns of c-reactive protein RATIO response in severe community-acquired pneumonia: a cohort study // Crit Care. — 2012. — № 2. — Р. R53.ссылка
Li Y. T., Zhang J., Wang M. Z., Ma Y. M. et al. Changes in coagulation markers in children with Mycoplasma pneumoniae pneumonia and their predictive value for Mycoplasma severity // Ital J Pediatr. — 2023. — № 1. — Р. 143.ссылка
Литвинова Т. И. Фармакоэкономические аспекты антибактериальной терапии деструктивных пневмоний // БМЖ. — 2007. — № 4. — С. 30–33.
Княжеская Н. П., Бобков Е. В. Современная муколитическая терапия заболеваний дыхательных путей // РМЖ. — 2018. — № 1. — С. 30–35.
Круглякова Л. В., Нарышкина С. В. Тяжёлая внебольничная пневмония: диагностика и лечение (обзор литературы) // Бюллетень физиологии и патологии дыхания. — 2016. — № 59. — С. 98–108.
Яковлев С. В. Антибактериальная терапия осложнённой пневмонии // Consilium Medicum. — 2001. — № 3. — C. 142–148.
Белобородов В. Б. Некротизирующая пневмония: особенности патогенеза, клинической картины и тактики лечения // Практическая пульмонология. — 2017. — № 4. — С. 22–29.
Охунов А. О., Хамдамов Ш. А., Охунова Д. А. Гнойно-деструктивные заболевания лёгких, патогенез и современные принципы их лечения // Проблемы науки. — 2018. — № 9.
Kuhajda I., Zarogoulidis K., Tsirgogianni K. et al. Lung abscess-etiology, diagnostic and treatment options // Ann Transl Med. — 2015. — № 13. — Р. 183. ссылка
Takayanagi N., Kagiyama N., Ishiguro T., Tokunaga D., Sugita Y. Etiology and outcome of community-acquired lung abscess // Respiration. — 2010. — № 2. — Р. 98–105.ссылка

