Определение болезни. Причины заболевания
Внутрисуставной перелом — это разновидность перелома, при котором линия излома проходит в полости костного сустава. Из-за анатомических особенностей эти переломы сложнее других поддаются лечению.
Полость сустава формируется суставной капсулой — оболочкой, охватывающей весь сустав. Переломы, проникающие внутрь капсулы, относят к внутрисуставным. Это анатомическое своеобразие значительно влияет на диагностику, лечение и восстановление после травмы:
- выявить внутрисуставные переломы часто гораздо сложнее, чем обычный перелом.
- лечение требует особой тщательности и точности, процент отдаленных осложнений, несмотря на качество лечения, остаётся высоким.
- реабилитация после лечения проходит тяжелее – внутрисуставной перелом всегда находится в функционально активной зоне, что затрудняет восстановление.
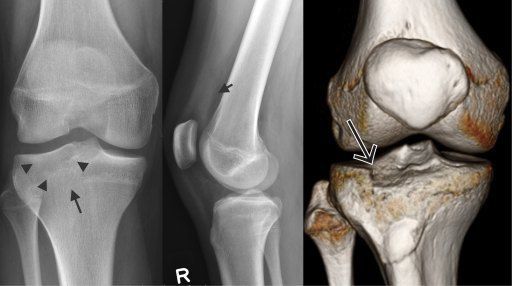
Внутрисуставной перелом
Иногда перелом берёт начало в полости сустава и распространяется кнаружи, за пределы капсулы сустава. В этом случае перелом тоже называется внутрисуставным, так как кости, образующие сустав, также затрагиваются.
Особая лечебная тактика при внутрисуставных переломах объясняется тем, что для успешного лечения требуется максимально возможное устранение последствий травмы. Малейшее нарушение конфигурации сустава, оставленное без внимания, ведёт к риску деформации сустава в дальнейшем (даже после консолидации перелома) [1]. Развившаяся деформация сустава приводит к значительным затруднениям движений и появлению хронической боли.
Внутрисуставные переломы отличаются тем, что встречаются даже из-за небольших травм: подвернутой ноги во время ходьбы, лёгкого удара по согнутому колену, форсированно разогнутой в локте конечности.
Часто внутрисуставной перелом вызван непрямым механизмом: перелом появляется не от удара по суставу, а от падения на выпрямленную конечность [7]. Энергия удара передается выше в зону сустава, где и происходит перелом.
Внутрисуставные переломы чаще становятся предметом диагностической ошибки, оставаясь некоторое время незамеченными. Это связано с тем, что симптоматика при повреждении сустава может быть не так очевидна, как при всех остальных видах переломов [2].
Причины внутрисуставных переломов
Существуют хронические обменные заболевания, способствующие внутрисуставным переломам. Общий свойство этих заболеваний — снижение качества костной ткани. Все переломы, возникшие на фоне таких заболеваний, относят к патологическим. Не всегда патологические переломы оказываются именно внутрисуставными, но это их "излюбленная" локализация. К провоцирующим их заболеваниям относятся:
- гиперпаратиреоз;
- остеопороз;
- синдром мальабсорбции;
- хроническая почечная недостаточность;
- остеомаляция.

Остеопороз
Часто внутрисуставные переломы встречаются у пациентов, которые принимают лекарства, влияющие на обмен кальция. Это прежде всего гормональные препараты, например глюкокортикоиды. Однако и у других медикаментов, использующихся в различных областях медицины, есть побочные эффекты в виде остеопороза. Например антиэпилептические препараты могут обеднять кости кальцием. Этот эффект способен спровоцировать внутрисуставной перелом во время приступа эпилепсии, когда происходят сильные судороги.
Зачастую в результате обследования при внутрисуставном переломе обнаруживаются метастазы кости. Метастатическое поражение может длительно протекать бессимптомно, значительно разрушая костную ткань и приводя к тяжелому внутрисуставному перелому совершенно неожиданно.
Отдельную группу пациентов с внутрисуставными переломами составляют люди с мышечно-двигательными и неврологическими нарушениями. К ним относятся полиомиелит, болезнь Паркинсона и постинсультные состояния. Эти болезни не ведут напрямую к внутрисуставным переломам, но в силу выраженных двигательных нарушений увеличивают риск травматизации.
Симптомы внутрисуставного перелома
Внутрисуставной перелом характеризуется острой болью, возникающей сразу после травмы. Боль со временем становится невыносимой и распирающей — это связано с постепенным скоплением внутри сустава крови, изливающейся из поврежденной кости.
Пациенты с внутрисуставным переломом теряют возможность полноценно двигать травмированным суставом. Это связано не только с болью, но и с нарушением конфигурации в его анатомии. При попытках сделать движение часто обнаруживаются щелчки и хруст в суставе (связанные с подвижностью отломков). Это является одним из ключевых критериев в диагностике [2].
Отёк — важный симптом внутрисуставного перелома. Отёк появляется в зоне сустава почти сразу после травмы, массивно нарастая в течение нескольких часов [6].
Значимый симптом внутрисуставного перелома — патологическая подвижность. Этот симптом считается положительным, если в травмированном суставе появляется избыточная "свобода" движений, либо нехарактерные виды движений, которых не было ранее. Например, возникают движения в плоскости, недоступной для здорового сустава, появляется возможность вывернуть сустав "наизнанку" из-за отсутствия ограничений в разгибании.
Часто встречается симптом деформации сустава — нарушение правильности очертаний сустава, связанное со смещением костных отломков после перелома. Этот симптом схож с отёком сустава, но причина его другая — разрушение костей из-за перелома. Деформации сустава выявляются асимметрией костных выступов на ощупь и визуальной оценкой сравнительно с суставом противоположной стороны.
Существует симптом "осевой нагрузки", когда боль в суставе вызывается нагрузкой на выпрямленную конечность. Этот симптом дает повод заподозрить даже малый внутрисуставной перелом, не вызывающий боль в состоянии покоя. При попытке встать на ногу или опереться на руку (при травме верхней конечности) возникает интенсивная боль в поврежденном суставе [1].
Внутрисуставные переломы могут нести скудную симптоматику, если травмировавшая сила оказалась незначительной. Смещения отломков в этом случае минимальны или отсутствуют вовсе.
Оценка вероятности перелома по одному симптому неэффективна. Диагностическую ценность несут различные сочетания симптомов (патологическая подвижность, деформация, щелчки в суставе), безусловно говорящие в пользу перелома.
Патогенез внутрисуставного перелома
Наиболее часто встречаемое из ведущих к внутрисуставным переломам заболеваний — это остеопороз. Он ведёт к уменьшению плотности кости, чрезмерному "вымыванию" кальция, который в норме придаёт прочность скелету. Широко распространённый внутрисуставной перелом шейки бедра у пожилых людей — тоже результат остеопороза. К остеопорозу могут привести и эндокринные заболевания, например гиперпаратиреоз. Избыточная функция околощитовидных желез ведёт к повышенному выбросу паратгормона, который усиливает потерю кальция костями.
Часто виной внутрисуставных переломов становится синдром мальабсорбции. В этом случае кальций недостаточно всасывается в желудочно-кишечном тракте, хотя в нужном количестве поступает с пищей в организм.
Остеомаляция — другое обменное заболевание, связанное с нарушением баланса витамина D, фосфатов и кальция в организме во взрослом возрасте. Кость при остеомаляции не может быть насыщена кальцием в должной мере, поэтому она становится хрупкой и подверженной внутрисуставным переломам. Присущее детям заболевание с аналогичным механизмом и риском переломов — это рахит.
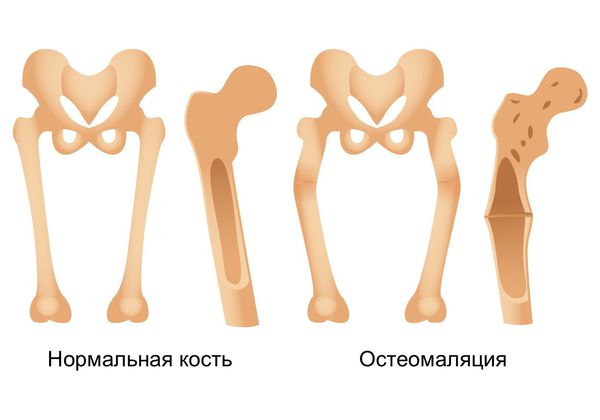
Остемаляция
Обширную категорию пациентов с внутрисуставными переломами составляют люди с генетическими заболевания костей. Чаще всего встречается несовершенный остеогенез — врожденное генетическое заболевание. В этом случае нарушена гибкость костей из-за дефицита коллагена.
Патогенез внутрисуставного перелома
Развитие патологии схоже с развитием любого иного переломома, но имеет особенность — внутрисуставной перелом сопровождается появлением выраженной болевой импульсации. Развивается травматический отёк мягких тканей в зоне сустава. Мелкие сосуды расширяются, усиливается местное кровообращение, повышается температура сустава. Отёк и боль ограничивают возможность движений в суставе, а усиление циркуляторных и обменных процессов ведут к началу процесса восстановления.
В зону перелома активно проникают биологически активные вещества, влияющие на первичные этапы заживления.
Особенностью внутрисуставных переломов является скопление крови в полости сустава. Это проявление называется гемартроз — в сустав кровь попадает в результате кровотечения из зоны отломков [2].
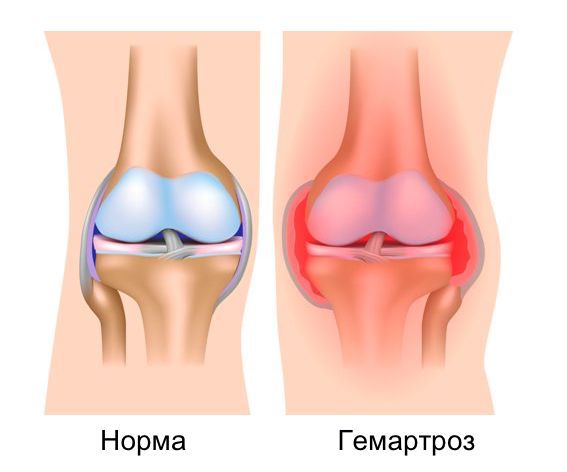
гемартроз
Полость сустава ограничена суставной сумкой, плотно прикрепленной вблизи сустава к образующим его костям. Эта анатомическая особенность не даёт крови покинуть полость сустава, что вызывает растяжение суставной сумки давлением изнутри [7]. Перерастяжение оболочек сустава вызывает стойкую боль, плохо поддающуюся лечению обезболивающими препаратами.
Даже незначительный внутрисуставной перелом способен привести к гемартрозу. Скопившаяся в суставе кровь не может покинуть полость самостоятельно и со временем образует сгусток (сворачивается) внутрисуставно. Сгусток в дальнейшем трансформируется в грубую соединительную ткань, представляющую собой плотный рубец. Поэтому даже при благополучном сращении перелома в полости сустава оказывается инородное тело (рубец), которое препятствует движениям [8].
Если перелом сопровождается смещением отломков, то патогенез перелома получает дополнительное развитие. Так как сустав представляет безупречно "подогнанный" природой шарнир, то возникшие при внутрисуставном переломе смещения отломков оказываются очень критичны. Они ведут к неравномерной нагрузке на отдельные части сустава, что приводит к повышенному разрушению выстилающего сустав хряща. В дальнейшем развивается посттравматический артроз — постепенная прогрессирующая деформация сустава с утратой его функции [1].
Классификация и стадии развития внутрисуставного перелома
При обозначении внутрисуставного перелома всегда указывается название сломанной кости. Это даёт возможность классифицировать переломы по локализации. Например: "внутрисуставной перелом дистальной (дальней) части бедренной кости". Внутрисуставные переломы классифицируются, как и любые переломы, по характеру линий излома:
- оскольчатые;
- поперечные;
- продольные;
- спиральные;
- имперссионные (вдавленные).
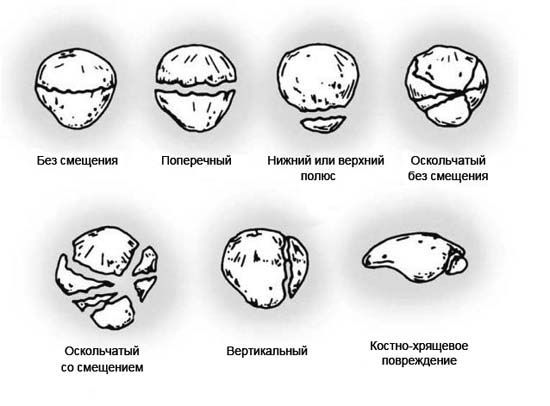
Виды внутрисуставных переломов
Внутрисуставные переломы подразделяют по наличию осложнений и их разновидностям: осложненные и неосложненные.
Обязательно в классификации внутрисуставного перелома отражается факт наличия кровотечения в сустав — гемартроз, либо же его отсутствие. Также отличают внутрисуставные переломы со смещением отломков и без.
Существует разделение внутрисуставных переломов на открытые (с нарушением целостности кожи) и закрытые.
Если есть основание предположить, что внутрисуставной перелом возник из-за потери прочности кости по причине заболевания (эндокринного или онкологического), то применима характеристика "патологический перелом". Все остальные типы переломов подразумеваются травматическими (возникшими по причине травмы), что не обозначается отдельно в классификации [10].
Вышеприведенная классификация внутрисуставных переломов используется в отечественной медицине. Она проста, ориентирована под визуальную оценку и информативна не только для врача, но и пациента [8]. Для международного единства в классификации создана универсальная классификация переломов AO/ASIF. Она учитывает анатомические особенности переломов, подразделяя виды переломов на 27 общих групп в зависимости от пораженного сегмента кости, линий изломов, наличия осколков, степени смещения и других критериев. Эта классификация применима для клиницистов и активно практикующих травматологов-ортопедов, потому как позволяет сформировать индивидуальный алгоритм лечения и ведения пациента [9].
Осложнения внутрисуставного перелома
Осложнения внутрисуставных переломов подразделяют на местные (только в зоне перелома) и общие (расположенные в любой части организма).
К местным осложнениям относят кровотечение в полость сустава (гемартроз). Скопление крови в суставе требует дополнительных лечебных манипуляций — удаления её из сустава. Отсутствие лечения при гемартрозе приводит к нарушению движений в суставе в отдаленной перспективе [8].
Часто встречающееся местное осложнение — травма сосудов или нервов, результат механического воздействия отломков и натяжения мягких тканей в момент перелома. Сосуд или нерв, проходящий вблизи перелома, может быть пересечён или сдавлен острыми краями отломков. Иногда неестественное растяжение мышц после перелома ведёт к надрыву сосудов и нервов, что заметно затрагивает процесс выздоровления [1].
Футлярный синдром — ещё одно местное осложнение. Его название связано с анатомической особенностью: все мышцы конечности находятся в плотных, нерастяжимых оболочках-футлярах (фасциях). При переломе может возникать отёк мышц и увеличение их объёма, из-за чего они сдавливаются в неподатливой фасции. Это приводит к прекращению кровообращения и постепенному отмиранию мышц.
Такое осложнение как жировая эмболия способно не только утяжелить состояние пациента, но и привести к смерти. Осложнение связано с капельками жира: в норме они находятся внутри кости, но высвобождатся при переломе. Капли жира попадают в просвет небольших сосудов, травмированных при переломе. Течением крови жировые включения разносятся в отдаленные части организма (к примеру, головной мозг или лёгкие) и нарушают их кровообращение, закупоривая капилляры [2][9].
Жировая эмболия
Тромботическая эмболия — общее осложнение с аналогичным механизмом. Только в этом случае мигрирует и блокирует кровообращение не капля жира, а тромб. Тромб изначально формируется в травмированной конечности из-за повреждения окружающих сосудов и сопутствующего застоя крови [6].
Травматический шок — ещё одно общее осложнение, связанное с потерей крови и интенсивной болью при переломе. Особенно закономерно появление травматического шока при нескольких переломах [7]. Шок развивается в результате стимуляции огромного количества рецепторов. Их массовый отклик ведёт к запредельной нагрузке на нервную систему — поток болевых и других чувствительных импульсов из зоны перелома вызывает возбуждение всего организма, в том числе гормональных систем.
Кровеносные сосуды конечностей при травматическом шоке спазмируются: это позволяет собрать периферическую кровь и подвести к жизненно важным органам — головному мозгу, сердцу и лёгким. Такая стрессовая реакция позволяет сохранить жизнь в условиях значительной кровопотери и боли. Пациент при этом выглядит активным и недооценивающим тяжесть своих повреждений, что может быть ложно воспринято как удовлетворительное состояние после травмы. Длительность этого состояния — до нескольких суток.
Травматический шок без лечения переходит в фазу угнетения, когда силы организма истощаются, вплоть до наступления терминального состояния (смерти). В этой фазе поведение пациентов резко меняется в сторону заторможенности и безучастия к окружающему.
Общие осложнения инфекционного характера возникают только при внутрисуставном переломе с повреждением кожи отломками, то есть, при открытом переломе. В этом случае не исключено септическое состояние при попадании инфицирующих бактерий из раны в кровь. Это состояние связано с тем, что инфекция разносится зараженной кровью по всему организму.
Есть отдельная группа осложнений внутрисуставных переломов — "поздние" осложнения [6]. Они развиваются через недели и месяцы после травмы:
- возникает смещение отломков (при изначальном переломе без смещения);
- перелом неправильно срастается;
- перелом срастается слишком медленно;
- отсутствие срастания перелома;
- тугоподвижность сустава;
- мышцы конечности атрофируются;
- формируется деформирующий артроз сустава.
Диагностика внутрисуставного перелома
Диагностика внутрисуставного перелома складывается из осмотра и инструментальных обследований. Осмотр включает в себя опрос пациента с уточнением вида травмы, её давности и сопутствующих событий. Врач фиксирует жалобы, информацию о развитии симптомов, попытках лечения и последовавшем эффекте [4].
После опроса врач визуально оценивает состояние конечности — сюда входит ощупывание, исследование амплитуд движений и проверка симптомов перелома.
Инструментальные обследования при переломе могут включать:
- рентгенографию;
- компьютерную томографию (КТ);
- магнитно-резонансную томографию (МРТ);
- ультразвуковое исследование (УЗИ);
- диагностическую пункцию сустава.
"Золотой" стандарт аппаратной диагностики внутрисуставного перелома — это компьютерная томография [1]. Диагностическую информацию несут и обыкновенные рентгеновские снимки в двух проекциях, но для точной оценки смещения отломков необходима именно компьютерная томография. КТ позволяет определить, присутствует ли смещение отломков и насколько оно велико — это важно для выбора лечения любого внутрисуставного перелома.
МРТ и УЗИ несут дополнительную функцию — эти методы позволяют оценить сопутствующие перелому повреждения мышц, сухожилий, связок и сосудов [9].
При подозрении на внутрисуставной перелом эффективна простая диагностическая манипуляция — пункция сустава. Она предполагает втягивание через иглу шприцем содержимого полости сустава. При внутрисуставном переломе в шприце окажется кровь с жировыми каплями — элементами костного мозга, вышедшими в сустав через перелом. Дополнительная полезная функция этой манипуляции состоит в том, что выявив перелом, введенную в сустав иглу можно применить с лечебной целью: через иглу вводится анестетик, чтобы обезболить место перелома.
Лечение внутрисуставного перелома
Перед лечением внутрисуставных переломов выполняются несколько действий:
- в рамках первой помощи сразу же после травмы применяется шинирование (фиксация с целью обездвиживания) травмированной области;
- вводятся обезболивающие препараты, к суставу прикладывается холод, и пациент транспортируется в стационар [1];
- в стационаре выполняются диагностические мероприятия, детализируется диагноз и определяется лечебная тактика в зависимости от сложности внутрисуставного перелома.
Независимо от способа лечения, в случае внутрисуставного перелома требуется точное сопоставление отломков (репозиция). Только при сопоставлении отломков возможно рассчитывать на хорошую функцию сустава в дальнейшем [7].
Консервативное (безоперационное) лечение выбирается при отсутствии смещений отломков, либо если смещение есть, но может быть устранено без операции. Чтобы убрать такое смещение, врач выполняет тягу конечности пациента и давление на мягкие ткани. Это называется закрытой репозицией.
Стабильные переломы (без риска смещения отломков повторно) возможно удержать в правильном положении до срастания. В этом случае конечность обездвиживается гипсовой повязкой, прописываются обезболивающие препараты, пациент получает инструкции о том, как себя вести для сохранения функции сустава.
Оперативное лечение выбирают в случае сохраняющегося смещения отломков, вероятности травматизации отломками окружающих органов, при необходимости исключить гипсовую повязку и в тех ситуациях, когда вернуть конечность в работу нужно как можно скорее [4].
Суть операции так же состоит в репозиции, но в этом случае открытой. Травматолог хирургически (через разрез) сопоставляет отломки и фиксирует их металлическими конструкциями (пластинами, винтами, спицами), чтобы удержать их правильно до срастания.
Эндопротезирование сустава
В случае массивных повреждений сустава и бесперспективного прогноза может быть выполнено хирургическое лечения в виде эндопротезирования сустава [10]. Это означает, что внутрисуставной перелом не придется "сращивать", так как сустав заменят на искусственный. После операции выполняются перевязки зоны швов. Пункции сустава для удаления крови могут производиться повторно, в том числе после операции или при вновь возникшем гемартрозе (кровоизлиянии в область сустава). Пациенты длительно остаются под наблюдением врача, независимо от схемы лечения [8].
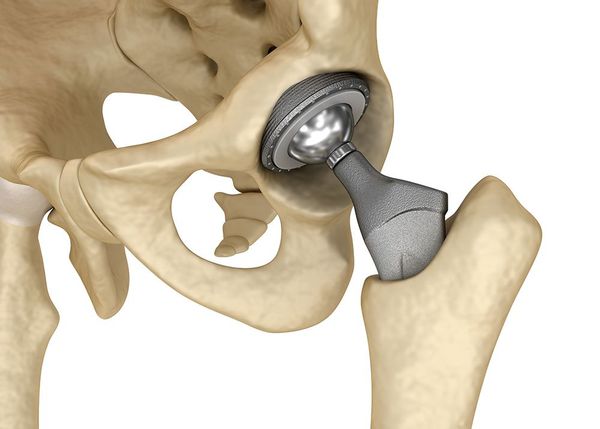
Эндопротез тазобедренного сустава
Эндопротезирование сустава — довольно травматичная и масштабная операция. Несомненно, она приносит облегчение и пользу для пациента, но при том несёт риски для здоровья. Операция подразумевает удаление разрушенного травмой сустава либо его части. Суставные концы (компоненты образующие сустав) при этом аккуратно отсекаются от кости вибрационной пилой. Хирурги бережно сохраняют мышцы, сосуды и нервы во время операции. Место удаленного сустава занимает искусственный аналог, заранее подобранный из размерного ряда.
Искусственные суставы изготавливают в промышленных масштабах из металла, пластика и керамики, используются различные комбинации указанных материалов, что позволяет сочетать их лучшие свойства. Конечно, природный сустав невозможно заменить даже самым технологичным эндопротезом: сохранятся ограничения в амплитуде движений, а определенные движения могут быть запрещены вовсе.
Если пациент не сможет подстроить образ жизни под возможности сустава, искусственный сустав может начать расшатываться, возможны вывихи и инфекционные осложнения. Повторная травма конечности с эндопротезом может оказаться гораздо тяжелее (компоненты искусственного сустава способны вызвать сильные разрушения при травме).
Любой эндопротез требует технического обслуживания: человеку с искусственным суставом предстоит пройти несколько операций-ревизий в течение жизни. В ходе таких операцией (с периодичностью в 5-12 лет) хирурги выполняют осмотр и замену износившихся компонентов эндопротеза.
В реабилитационной практике после любой восстановительной операции на суставе используют физиотерапию при поддержке ортопедических фиксаторов, способных регулировать амплитуду движений.
Прогноз. Профилактика
Прогноз внутрисуставного перелома во многом зависит от того, насколько своевременно поставлен диагноз и правильно выполнено лечение. Прогностически более благоприятны внутрисуставные переломы с минимальным количеством отломков и без смещения.
Хороший результат лечения в случае внутрисуставного перелома получить труднее, если сравнивать с внесуставными переломами — из-за "требовательности" суставов к точности репозиции [5]. Но даже при сложных линиях излома и наличии смещений, полное устранение смещений и надежная фиксация отломков даёт надежду на благоприятный клинический исход. Статистические данные говорят об улучшении прогноза при выполненной пункции сустава и эвакуации из его полости крови [10]
Тем не менее даже безупречное срастание анатомично сопоставленных отломков не в каждом случае спасает конечность. Атрофия мышц и рубцовые сращения тканей сустава, возникшие во время лечения, могут привести к появлению тугоподвижности: полноценные движения не всегда восстанавливаются даже в правильно сросшемся суставе [3].
Отдельно обсуждаются прогнозы в случае суставного эндопротезирования из-за тяжёлого перелома. Предлагая такой вариант лечения, ортопед всегда упоминает функциональные ограничения конечности. Хорошие технические показатели искусственных суставов всё равно не в силах полностью заменить способности настоящих суставов [8]
Профилактика всех внутрисуставных переломов косвенная. Основные меры направлены на раннюю диагностику заболеваний, ведущих к ослаблению прочности костей. Существует диагностический метод — денситометрия, позволяющий оценить степень остеопороза. Это прогностическое исследование позволяет оценить риск патологических переломов, в том числе внутрисуставных.
В случае выявления нарушений обмена костной ткани как можно раньше выполняется комплексная медикаментозная коррекция. В этом случае к лечению могут привлекаться специалисты разных профилей: гастроэнтерологи, эндокринологи, генетики и нефрологи. Для пациентов с двигательным и неврологическим дефицитом целесообразно адаптировать эргономику жилища, обеспечить необходимую социально-бытовую поддержку. Это опосредованно позволит снизить риск травм, ведущих к внутрисуставным переломам.
Список литературы
Анкин Л. Н. Практическая травматология. // Европейские стандарты диагностики и лечения. М. Книга плюс, 2002
Бондарев О. Н., Ситник А.А., Белецкий А.В. Переломы проксимального отдела большеберцовой кости: современные методы диагностики и лечения // Военная медицина. – 2010. – № 2
Бец Г. В., Бабалян В. А. Опыт лечения внутрисуставных переломов костей, образующих коленный сустав, с применением стержневых фиксаторов // Ортопедия, травматология и протезирование. – 1999. – №3
Богатов В. Б. Артроскопическая диагностика и лечение внутрисуставных повреждений кленного сустава у детей: Автореф. дис. . канд. мед. наук -Самара, 2002
Гиршин С. Г. Оперативное лечение повреждений коленного сустава в остром периоде травмы: Дис. д-ра мед. наук. М., 1993
Драчук П. С., Дудко Г. Е., Рубленик И.М. и др. Опыт хирургического лечения больных с внутри и околосуставными переломами // Ортопед., травматол. и протезир. Киев. – 1989. – №19
Дрягин, В. Г., Лазарев А. Ф. Клинические лекции по травматологии (переломы пилона и лодыжек) Челябинск, 2007
Мюллер, Алльговер, Виллингер Руководство по внутреннему остеосинтезу // Springer Verlag Ad Marginem, 1996. — Главы I — III
Соков Л. П., Романов М. Ф. Деформирующие артрозы крупных суставов. // Учебное пособие., М. изд. УДН, 1991
Campbell's operative orthopaedics.- Taylor J.Charles. Mosby Year Book, 1992. – Vol.2

