Определение болезни. Причины заболевания
Туберкулёма (Tuberculoma) — это клиническая форма туберкулёза, при которой в лёгочной ткани формируется казеозно-некротическое объёмное образование диаметром более 12 см.
![Туберкулёма [16] Туберкулёма [16]](/media/bolezny/tuberkuloma/tuberkulyoma-16_s_DDm8XTY.jpeg)
Туберкулёма [16]
Туберкулёз был широк распространён ещё в глубокой древности: характерные для него изменения тканей обнаружили в человеческих останках, относящихся примерно к 5000 году до н. э. В Древней Греции туберкулёз называли «фтизой». Этимология этого слова указывает на истощение, подчёркивая резкое ослабление организма больного.
Несмотря на большое количество исследований, эпидемиологическая ситуация по туберкулёзу до сих пор остаётся напряжённой, в том числе в России. Особенно она ухудшилась на фоне пандемии из-за COVID-19 [1].
Возбудителем туберкулёза является палочка Коха (Mycobacterium tuberculosis). Чаще всего она передаётся воздушно-капельным путём, после чего проникает в лёгкие. Первичное инфицирование редко приводит к заболеванию, у большинства людей туберкулёз не развивается благодаря иммунитету. Однако при снижении сопротивляемости организма возникает вторичное инфицирование: возбудитель, находящийся в спящем режиме, вновь активируется. В других случаях в организм может попасть новая палочка Коха того же или другого штамма (реинфекция и суперинфекция).
![Палочка Коха [17] Палочка Коха [17]](/media/bolezny/tuberkuloma/palochka-koha-17_s.jpeg)
Палочка Коха [17]
Термин «туберкулёма» впервые ввели в 1938 году. С того времени о ней начали говорить как об отдельной форме туберкулёза лёгких [2].
Туберкулёму обнаруживают у 2–6 % пациентов с впервые выявленным туберкулёзом, преимущественно у людей в возрасте 20–35 лет [4].
Причины развития туберкулёмы
Большинство туберкулём образуются в результате прогрессирования вторичного туберкулёза. Выделяют медицинские и социальные факторы повышенной предрасположенности к туберкулёзу.
К медицинским факторам риска относятся хронические заболевания, обменные нарушения (например, сахарный диабет) и иммунодефицитные состояния (ВИЧ-инфекция и приём препаратов, которые снижают иммунитет, например при лечении аутоиммунных болезней).
Среди социальных факторов выделяют пребывание в следственных изоляторах, отсутствие определённого места жительства и плохое питание. В группу риска также входят мигранты [6].
Симптомы туберкулёмы
Чаще всего туберкулёма приобретает хронический характер, т. е. протекает бессимптомно, пока не случится обострение из-за снижения защитных сил организма [4]. Когда иммунитет снижается, туберкулёма распадается, в результате чего проявляются «классические» симптомы туберкулёза. К ним относится:
- субфебрильная температура (37,1–38 °C) — развивается ближе к вечеру, становится более выраженной при прогрессировании патологического процесса;
- классическая потливость — потливость по ночам;
- симптомы интоксикации — недомогание, раздражительность, слабость, потеря веса;
- кашель с мокротой — наблюдается при прогрессировании туберкулёза.
Иногда у пациентов симптомы всё же могут появиться сразу, например при милиарном туберкулёзе, который также может привести к туберкулёме.
Боль в грудной клетке и одышка для туберкулёмы не характерны.
Как можно заметить, симптомы туберкулёза неспецифичны, т. е. они могут наблюдаться и при многих других болезнях. Поэтому такие клинические проявления вызывают настороженность у врачей.
Патогенез туберкулёмы
Туберкулёма не характерна для первичной инфекции, чаще она появляется во время вторичного туберкулёза, т. е. после реактивации латентной инфекции или повторного заражения. Сначала в лёгком образуется очаг размером менее 1 см. Из-за активного размножения палочек Коха очаг трансформируется в фокус (т. е. очаг становится больше 1 см) и образуется казеоз (некроз), после чего иммунитет с помощью макрофагов отграничивает казеоз от лёгочной ткани капсулой. Поэтому туберкулёма является изолированным поражением.
При прогрессировании процесса казеозные массы начинают расплавляться и в периферических отделах (по краям) туберкулёмы появляются участки распада. Центральные отделы не подвержены этому процессу, так как в них нет кровеносных сосудов. В ходе разрушения части туберкулёмы казеозные массы проникают в просвет бронха. Этот процесс можно увидеть на рентгене или КТ лёгких: на отхождение части казеозных масс в бронх указывает неоднородная структура в центре туберкулёмы [4][13].
![Туберкулёма в стадии распада [11] Туберкулёма в стадии распада [11]](/media/bolezny/tuberkuloma/tuberkulyoma-v-stadii-raspada-11_s.jpeg)
Туберкулёма в стадии распада [11]
При регрессе туберкулёмы казеозные массы, наоборот, уплотняются и фрагментируются, образование уменьшается и постепенно пропитывается солями кальция, т. е. отграничивается от ткани лёгкого новой фиброзной капсулой с включениями кальция в центре. Со временем на месте туберкулёмы может образоваться плотный фиброзный очаг или зона ограниченного пневмофиброза [4][13].
Процессы, протекающие в туберкулёме, зависят от индивидуальных особенностей организма пациента, патогенности туберкулёзной микобактерии, длительности патологического процесса и срока химиотерапии [10].
Иногда туберкулёма формируется в результате неадекватного лечения туберкулёза, из-за чего возбудитель может долгое время сохраняться и размножаться внутри капсулы.
Классификация и стадии развития туберкулёмы
Различают истинные и псевдотуберкулёмы. Истинные туберкулёмы представляют собой участки инфильтративного туберкулёза или казеозной пневмонии, в которых содержатся эластические коллагеновые волокна и строма (ткань лёгкого). Псевдотуберкулёма развивается в результате активного размножения возбудителя: казеоз закрывает просвет бронха, дренирующего каверну, из-за чего этот бронх увеличивается в размерах и на КТ выглядит как туберкулёма [2].
По морфологической картине различают:
- солитарную туберкулёму — однородное образование без заметных признаков распада или изменений внутри капсулы, такая туберкулёма формируется только при казеозой пневмонии;
- слоистую — возникает при медленном прогрессировании пневмонического фокуса, которое сопровождается волнообразным течением процесса, из-за чего казеозные массы чередуются со слоями фиброзных волокон;
- конгломератную — объединение нескольких туберкулём, ограниченных одной большой капсулой.
![Слоистая и конгломератная туберкулёмы [11] Слоистая и конгломератная туберкулёмы [11]](/media/bolezny/tuberkuloma/sloistaya-i-konglomeratnaya-tuberkulyomy-11_s.jpeg)
Слоистая и конгломератная туберкулёмы [11]
Также выделяют:
- мелкие (до 2 см в диаметре), средние (2–4 см) и крупные (более 4 см) туберкулёмы;
- одиночные и множественные;
- прогрессирующие, стабильные и регрессивные.
По характеру патоморфологических изменений различают 3 стадии туберкулём:
- инфильтративно-пневмоническую — округлый фокус более 1 см, чётко отграниченный от окружающей лёгочной ткани с участками творожистого некроза;
- казеому — крупный фокус казеозной пневмонии со сформированной двухслойной капсулой: внутренний слой окружает казеозное ядро, а наружный отграничивает туберкулёму от прилежащей мало изменённой ткани лёгкого;
- заполненную каверну — фокус заполняется жидкими или уплотнившимися казеозными массами и лейкоцитами [2][4].
Осложнения туберкулёмы
Специфических осложнений у этой болезни нет. Только когда туберкулёма находится в стадии распада, у пациента может появиться кровохарканье [2]. Также деструкция туберкулёмы может сопровождаться выделением микобактерий в бронхи, развитием активного туберкулёзного процесса и распространением инфекции в другие части лёгкого с появлением новых очагов. В этот период пациент становится заразным.
Иногда при прорыве туберкулёмы в плевральную полость формируется бронхо-плевральный свищ. Это осложнение сопровождается развитием пневмоторакса (скопления воздуха в плевральной полости) и требует срочного вмешательства. Однако такое случается редко.

Пневмоторакс
Кроме того, туберкулёма не может осложняться лёгочным кровотечением, требующим неотложной медицинской помощи, и не приводит к развитию плеврита.
Диагностика туберкулёмы
Основным условием правильной диагностики туберкулёмы является комплексное обследование, которое будет включать как лабораторные, так и инструментальные методы исследования.
В первую очередь врач собирает анамнез (историю болезни): уточняет, болел ли пациент туберкулёзом ранее, контактировал ли с больным туберкулёзом, какие у него есть хронические заболевания. Далее он осматривает пациента и назначает стандартные анализы, например общий анализ крови, который может показать повышенную скорость оседания эритроцитов (СОЭ), снижение уровня лимфоцитов и лейкоцитов. Но иногда на ранних стадиях болезни в результатах анализа крови нет никаких отклонений от нормы.
Существует 4 основных метода диагностики туберкулёмы:
- микробиологический — исследование мокроты на микобактерии туберкулёза;
- гистологический — изучают ткани уже после удаления образования;
- инструментальный — флюорография или рентген органов грудной клетки, компьютерная томография (КТ), фибробронхоскопия;
- иммунологический — кожная проба с рекомбинантным туберкулёзным аллергеном (Диаскинтест) и IGRA-тесты.

Диаскинтест
Рентгенография — главный способ диагностики туберкулёза. С её помощью обнаруживают около 60 % всех больных с туберкулёмами [4]. Однако не менее важное значение имеет микробиологический метод исследования, специфичность которого очень высока: в 90 %, когда анализ даёт отрицательный результат, болезнь действительно отсутствует [3].
Основной рентгенологический признак при туберкулёме — это фокусное затемнение, чаще расположенное под плеврой в 1, 2 или 6-м сегменте лёгких. Правильная форма затемнения (круглая) характерна для солитарной туберкулёмы, а неправильная форма (овальная) — для конгломератной. Однако при постановке диагноза врачи редко уточняют форму, так как на выбор метода терапии это не влияет. В свою очередь плотность туберкулёмы может косвенно охарактеризовать давность процесса (например, включения кальция говорят об исходе заболевания, т. е. соли кальция замещают казеозные массы).
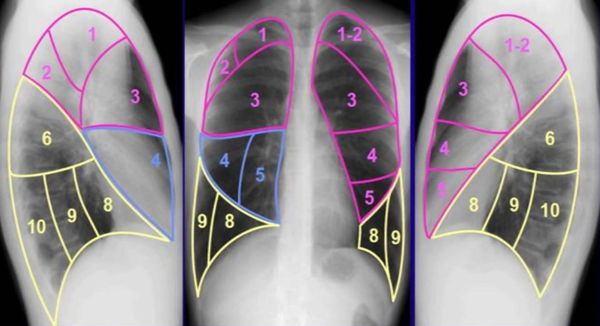
Сегменты лёгких
Компьютерная томография позволяет исследовать лёгкие более подробно, оценить лимфоузлы и обнаружить «следы» перенесённого туберкулёза. Однако КТ назначают, только когда есть изменения на флюорографии, которые ранее не определялись.
Врач может установить диагноз с помощью лишь клинико-рентгенологической картины, но иногда для подтверждения требуется бактериоскопическое, молекулярно-генетическое (ПЦР-тест) или культуральное исследование (посев мокроты на питательные среды):
- ПЦР-тест позволяет быстро определить наличие устойчивости микобактерий к основным противотуберкулёзным препаратам, что помогает назначить адекватную терапию на ранних этапах лечения;
- бактериоскопия может дать более быстрый результат (уже на 2–4-е сутки) и подтвердить диагноз, но только в том случае, если в мокроте содержится много микобактерий;
- посев мокроты является более чувствительным методом исследования, так как может дать положительный результат при незначительном количестве возбудителя в диагностическом материале и однозначно подтвердить диагноз.
Выявить палочку Коха с помощью фибробронхоскопии крайне сложно, так как микобактерии находятся внутри капсулы. Это исследование может быть полезно на стадии распада туберкулёмы, когда туберкулёзные микобактерии проникают в бронхи и их находят в бронхоальвеолярном лаваже (жидкости после промывания) или мокроте.
Стоит также отметить, что зачастую туберкулёма не проявляет никаких признаков активности, в том числе клинико-рентгенологических и бактериологических. Объективно оценить активность размножения микобактерий и возникающего в связи с этим воспаления можно только после удаления образования: в 75–80 % случаев морфологического исследования туберкулёма всё-таки оказывается активной. Результаты этого обследования являются основным критерием в выборе дальнейшей тактики ведения пациента [10].
Дифференциальная диагностика
В первую очередь туберкулёму отличают от онкологического заболевания, так как при периферическом раке лёгкого рентген также выявляет фокус в лёгком. Кроме того, следует исключить гамартохондрому, аспергиллому, ретенционную кисту, эхинококкоз и альвеококкоз. Это делают с помощью рентгена и гистологического исследования.
Согласно клиническим рекомендациям 2024 года, диагноз является верифицированным (подтверждённым и окончательным) при наличии соответствующей рентген-картины, положительных иммунологических проб и обнаружении возбудителя с помощью бактериологических методов. Если бактериологическое исследование не проводилось, но клинико-рентгенологические, иммунологические данные и история болезни указывают на туберкулёз, диагноз считается подтверждённым.
Лечение туберкулёмы
Лечение туберкулёмы всегда хирургическое, однако ей может предшествовать химиотерапия. Обычно начинают с интенсивной фазы противотуберкулёзной терапии, в задачу которой входит устранение клинических проявлений. Наибольший эффект такая терапия даёт при активной форме процесса. В этот период пациент принимает минимум 4–5 противотуберкулёзных препаратов. Лечение длится, пока состояние не стабилизируется, но обычно на это уходит достаточно много времени [2].
Затем противотуберкулёзная терапия переходит в фазу продолжения. Пациент принимает те же препараты, но зачастую их дозу снижают. Цель этой фазы — дальнейшее рассасывание воспаления, инволюция (обратное развитие) туберкулёзного процесса и воздействие на персистирующие бактерии (те микроорганизмы, которые в период интенсивной фазы лечения перешли в неактивное состояние, из-за чего стали невосприимчивы к препаратам).
При инкапсулированных туберкулёмах подобное консервативное лечение обычно неэффективно, поэтому рекомендуют сразу провести операцию [8]. Особых противопоказаний к хирургическому лечению нет, но решение всегда принимается индивидуально. Например, пожилым пациентам могут назначить только консервативную терапию.
Помимо консервативного и хирургического лечения может потребоваться патогенетическая терапия. Она направлена непосредственно на механизмы развития болезни. К такому виду лечения относится рассасывающая и иммунотерапия.
Для лечения туберкулёмы требуется много времени. Судить о выздоровлении пациента только по улучшению его состояния нельзя. Чтобы оценить эффективности терапии, врач:
- выявляет основные критерии, позволяющие убедиться, что процесс инволюции туберкулёзных изменений лёгких завершился;
- устанавливает сроки исчезновения признаков заболевания;
- определяет характер и распространённость остаточных изменений в лёгких и плевре;
- оценивает стойкость достигнутого лечебного эффекта.
Прогноз. Профилактика
На исход заболевания влияют сопутствующие заболевания и готовность пациента выполнять все рекомендации врача (комплаентность). При высокой комплаентности вероятность хорошего исхода повышается.
Туберкулёма может протекать по-разному. В одном случае она сохраняет стабильное состояние на протяжении многих лет, в другом медленно регрессирует (постепенно уменьшается из-за уплотнения творожистого некроза).
Иногда наступает инволюция — частичное рассасывание из-за разрастания соединительной ткани в лёгких и проникновения гистиоцитов. Однако даже если туберкулёма проходит, она оставляет после себя своеобразный «след»: при инволюции в окружающей лёгочной ткани обычно выявляют немногочисленные фиброзные очаги и тяжи, образованные закупоренными мелкими сосудами и бронхами [4]. Кроме того, всегда остаётся риск рецидива.
Многие клиницисты называют туберкулёму «бомбой замедленного действия», которая рано или поздно должна «взорваться», т. е. расплавиться и прогрессировать до фиброзно-кавернозного туберкулёза. Такой неблагоприятный исход отмечается при пониженном иммунитете, в частности при серьёзных сопутствующих заболеваниях: ВИЧ-инфекции, особенно в её конечной стадии (СПИД), сахарном диабете, алкогольной зависимости, хронических неспецифических заболеваниях органов дыхания, а также если ранее пациент пребывал в исправительно-трудовых учреждениях [14]. Определённую роль играет размер туберкулёмы: чем больше её размер, тем выше частота прогрессирования [2].
Профилактика туберкулёмы
Профилактика туберкулёза, в том числе и туберкулёмы, делится:
- на социальную;
- санитарную;
- специфическую.
Социальная профилактика — это меры по оздоровлению населения, которая включает в себя санитарно-просветительскую работу, а также профилактические мероприятия, направленные на предотвращение заражения туберкулёзом.
В ходе санитарной профилактики пациента с туберкулёзом изолируют, обследуют контактировавших с ним людей и проводят дезинфекцию [5].
К специфической профилактике относится вакцинация, ревакцинация и химиопрофилактика. Вакцинацию и ревакцинацию проводят согласно Национальному календарю прививок. Химиопрофилактика предполагает назначение противотуберкулёзных препаратов людям из группы риска [15]. Например, химиопрофилактику проводят пациентам с ВИЧ-инфекцией. Также её могут назначить людям, находящимся на диализе, готовящимся к трансплантации органов или переливанию крови, пациентам с силикозом, а также лицам, которые общались с заразным пациентом [5].
Список литературы
Васильева И. А., Тестов В. В., Стерликов С. А. Эпидемическая ситуация по туберкулёзу в годы пандемии COVID-19 — 2020-2021 гг. // Туберкулёз и болезни лёгких. — 2022. — № 3. — С. 6–12.
Азыкова А. Б., Чубаков Т. Ч., Алишеров А. Ш. Учебно-методическое пособие к практическим занятиям по фтизиатрии. — Бишкек: Издательство КРСУ, 2012. — 200 с.
Министерство здравоохранения РФ. О Совершенствовании противотуберкулёзных мероприятий в Российской Федерации: приказ от 21.03.2003 № 109 (ред. от 05.06.2017).
Перельман М. И. Фтизиатрия: национальное руководство. — М.: ГЭОТАР-Медиа, 2007. — 512 с.
Российское общество фтизиатров. Туберкулёз у взрослых: клинические рекомендации. — М., 2022. — 151 с.
Lyon S. M., Rossman M. D. Pulmonary Tuberculosis // Microbiol Spectr. — 2017. — № 1. — Р. 10. ссылка
Cole B., Nilsen D. M., Will L., Etkind S. C., Burgos M., Chorba T. Essential Components of a Public Health Tuberculosis Prevention, Control, and Elimination Program: Recommendations of the Advisory Council for the Elimination of Tuberculosis and the National Tuberculosis Controllers Association // MMWR Recomm Rep. — 2020. — № 7. — Р. 1–27. ссылка
Казак Т. И., Трегубов Е. С., Бердников Р. Б. Морфологическая характеристика резектатов лёгких, удалённых по поводу туберкулёза // Проблема туберкулёза и болезни лёгких. — 2005. — № 12. — С. 32–34.
Казак Т. И., Шелутко М. Л. Патоморфоз туберкулём по данным резекций лёгкого // Материалы VII Российского съезда фтизиатров. — 2003.
Холодок О. А., Черемкин М. И. Морфологические аспекты активности туберкулом лёгкого // Бюллетень физиологии и патологии дыхания. — 2013. — № 49. — С. 51–54.
Гельберг И. С., Вольф С. Б., Алексо Е. Н., Шевчук Д. В. Фтизиатрия: учебник для студентов лечебного, педиатрического, медико-профилактического, медико-психологического факультетов, факультета медицинских сестёр с высшим образованием. — Гродно: ГрГМУ, 2007. — 344 с.
Павлунин А. В. Туберкулёз органов дыхания: учебное пособие для студентов вузов. — Нижний Новгород, 2012. — С. 160–180.
Перельман М. И., Богадельникова И. В. Фтизиатрия: учебник. — 4-е издание, переработанное и дополненное. — М.: ГЭОТАР-Медиа, 2013. — 446 с.
Шейфер Ю. А., Гельберг И. С., Вольф С. Б. и др. Значение отягощающих факторов в развитии деструктивного туберкулёза лёгких // Журнал Гродненского государственного медицинского университета. — 2022. — № 1. — С. 29–35.
Моисеева О. В. Этапы становления химиопрофилактики туберкулёза // Детские инфекции. — 2010. — № 3. — С. 31–34.
Rosen Y. Tuberculosis — Tuberculoma with cavitation // Wikimedia. — 2017.
Mycobacterium tuberculosis // Centers for Disease Control and Prevention. — 2006.

