Определение болезни. Причины заболевания
Мягкий шанкр (венерическая язва, третья венерическая болезнь или шанкроид) — эпидемическое инфекционное заболевание, вызванное стрептобациллой Дюкрея — Петерсена (Haemophilus ducreyi) и передаваемое преимущественно половым путём.
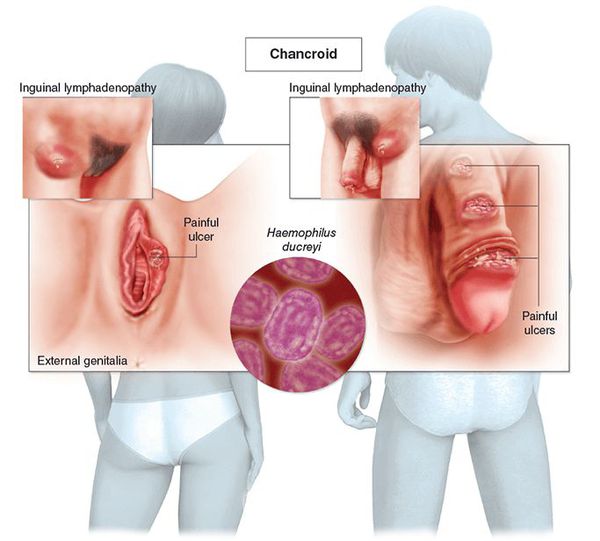
Шанкроид
По оценкам ВОЗ (Всемирной организации здравоохранения), до 2001 года ежегодно регистрировалось более семи миллионов случаев мягкого шанкра[1], однако из-за трудностей диагностики, вероятно, эти цифры были занижены. Наибольшая заболеваемость наблюдалась в странах Юго-Восточной Азии, Африки, Центральной и Южной Америки.
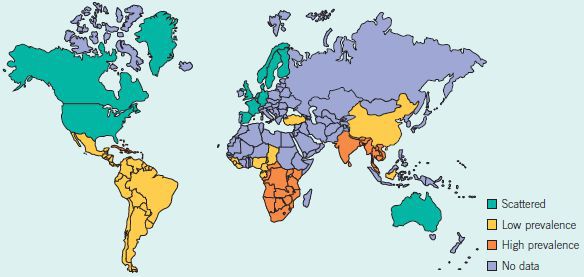
Заболеваемость мягким шанкром
Спорадические (нерегулярные) случаи отмечались в странах Северной Америки, Европы и Австралии. Они были связаны с заражением туристов из указанных стран в эндемичных районах. Однако, после внедрения рекомендаций ВОЗ по синдромному лечению генитальных язв в 2001 году[2] заболеваемость мягким шанкром стала резко уменьшаться.
В настоящее время регистрируются единичные случаи в Малави, Северной Индии, Ботсване, Мозамбике, Южной Африке, Пакистане, Филиппинах, Таиланде, Уганде.[3] Последний случай мягкого шанкра в Европе был зарегистрирован в 2016 году у туриста, прибывшего из Мадагаскара.[4] Официальных статистических данных о заболеваемости в Российской Федерации нет.
Причиной заболевания является инфицирование стрептобациллой Дюкрея — Унны — Петерсона (Haemophilus ducreyi). Это анаэробная гемофильная грамотрицательная бактерия, обычно палочкообразной формы, располагающаяся в виде цепочек из 5-30 микроорганизмов, напоминающих «стаю рыб».[5] Бактерии жизнеспособны в гное, слизи и каплях крови в течение нескольких часов.
Возбудитель мягкого шанкра
Факторы риска:
- случайные половые связи;
- незащищенный презервативом половой акт;
- длинная крайняя плоть;[6]
- воспалительные заболевания кожи, травмы, приём лекарственных препаратов, вызывающих аллергические реакции в области гениталий;[7]
- сопутствующие половые инфекции (ВИЧ, генитальный герпес, сифилис);[8]
- незащищённый контакт кожи с язвами.[9]
Группы риска составляют:[10]
- гомосексуалисты;
- коммерческий секс;
- дети;
- беременные;
- женщины после удаления матки.
Пути передачи инфекции:
Симптомы мягкого шанкра
Болезнь чаще встречается у мужчин, чем у женщин. В некоторых странах соотношение женщин и мужчин колеблется от 3:1 до 25:1.[3] Большинство женщин не имеют клинических симптомов и являются резервуаром инфекции.[15]
Мягкий шанкр
Основным симптомом является шанкр[16] — одиночная или множественные язвы округлой или неправильной формы диаметром 2-3 см с узким эритематозным ободком по периферии. Края язвы подрытые, мягкие, нависающие. Дно язвы часто неровное и покрыто некротическим неприятно пахнущим экссудатом серого или жёлтого цвета. При пальпации основание язвы мягкое, отмечается резкая болезненность.
Локализация у мужчин:
- крайняя плоть;
- головка полового члена;
- уздечка;
- венечная борозда;
- ствол полового члена и мошонка.
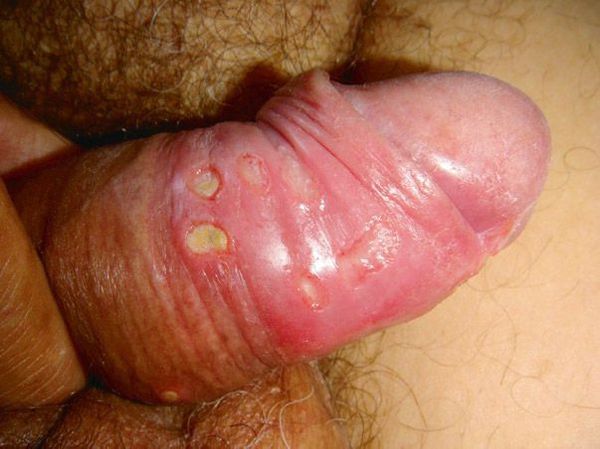
Мягкий шанкр на стволе полового члена
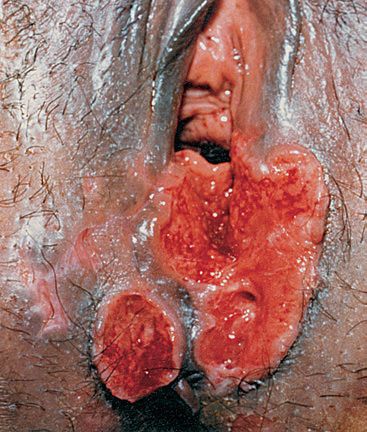
Локализация у женщин:
- большие и малые половые губы;
- преддверие влагалища;
- клитор.
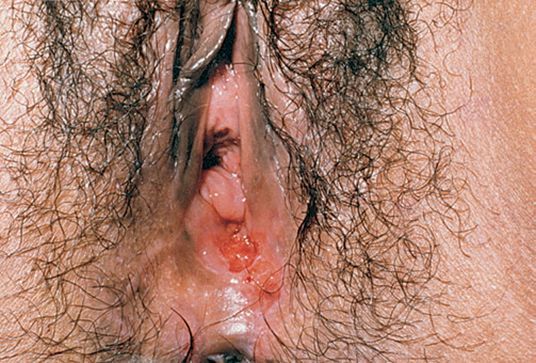
Мягкий шанкр на внешних половых органах женщины
Описан случай локализации шанкра во влагалище и шейке матки.[17]
Отсевы появляются в результате аутоинокуляции (случайного переноса микробов) или одновременного инфицирования нескольких участков кожи. Они представляют собой множественные язвы, как правило, небольшого диаметра, зачастую расположенных на соприкасающихся поверхностях или в удалении от основного очага поражения (в области лобка, бёдер, промежности). Являются специфическим симптомом инфекции.[16]
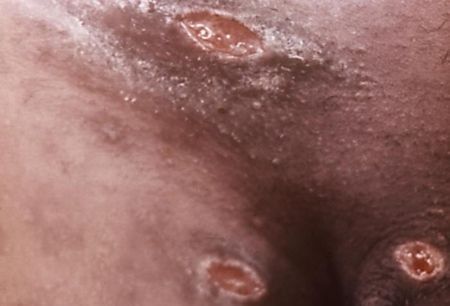
Отсевы
Экстрагенитальные шанкры
Сообщалось о возникновении шанкров на руках, веках, губах, груди, слизистой полости рта, перианальной области и анусе.[16] Но за исключением локализации в области слизистой рта, красной каймы губ и ануса эти случаи, вероятнее всего, являлись результатом аутоинокуляции.
Шанкр, возникающий при анальном контакте, представляет собой резко болезненную небольшую язву, часто линейной формы.
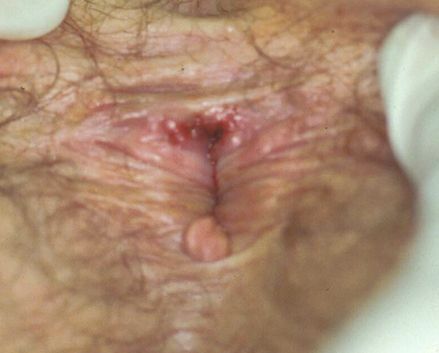
Мягкий шанкр анального канала
Атипичные шанкры[18]
Карликовый шанкр представляет собой небольшую, поверхностную, относительно безболезненную язву.
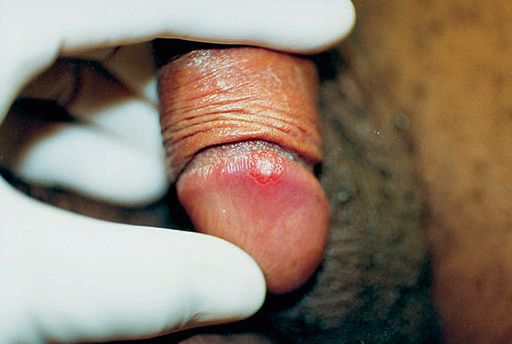
Карликовый шанкр
Гигантский шанкр — большая гранулематозная язва на месте вскрывшегося пахового бубона, простирающаяся за его пределы.
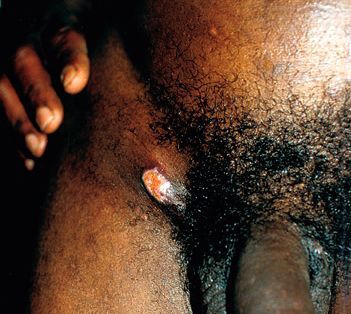
Гигантский шанкр
Фолликулярный шанкроид ассоциирован с волосяными фолликулами больших половых губ и лобка у женщин. Вначале он выглядит как фолликулярная пустула, которая позже трансформируется в классическую язву.
Переходный шанкр представлен в виде поверхностных герпетиформных быстро заживающих язв, но с типичным паховым лимфаденитом.
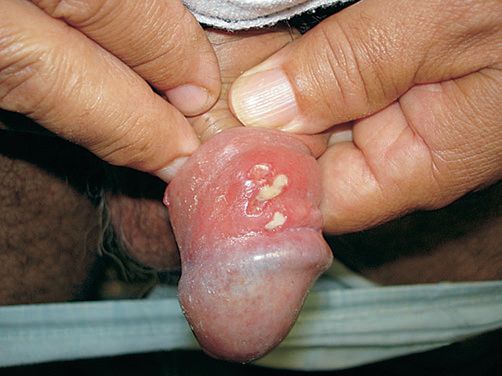
Фолликулярный шанкроид
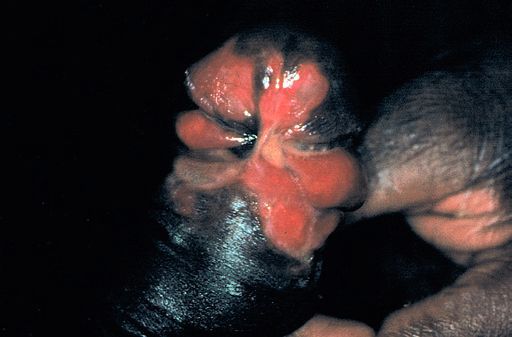
Серповидный шанкр представляет собой слившиеся между собой множественные язвы, образующие сплошной очаг дуговидной формы.
Серповидный шанкр
Фагеденитический шанкр возникает при вторичном инфицировании фузоспирохетами. Изъязвление вызывает обширное разрушение тканей полового члена, вплоть до его самоампутации.
Фагеденитический шанкр
Папулезный (возвышающийся) шанкроид представлен в виде гранулематозной изъязвленной папулы, напоминающей донованоз или широкую кондилому.
Смешанный шанкр возникает при совместном инфицировании бледной трепонемой (возбудителем сифилиса) и стрептобациллами, при котором вначале возникает классическая язва мягкого шанкра, а через 3-4 недели происходит уплотнение ее основания с формированием твёрдого шанкра.
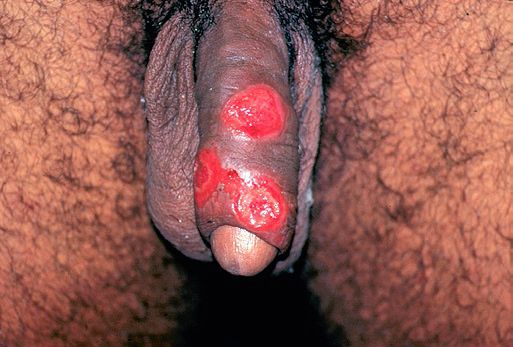
Смешанный шанкр
Паховый лимфаденит (бубон)
Развивается в течение 1-2 недель после появления первичной язвы примерно у 30-60% больных, чаще у мужчин.
Паховые лимфатические узлы увеличены с одной стороны и при пальпации болезненные. У четверти больных процесс прогрессирует с образованием гнойного абсцесса c последующим его вскрытием, а также с формированием свищей.[8]
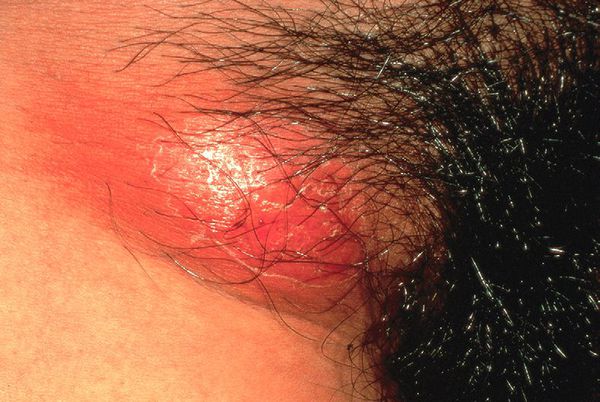
Паховый лимфаденит
Кожный (внеполовой) шанкроид
Недавние исследования выявили H. ducreyi как ранее непризнанную причину негенитальных кожных язв у детей и у взрослых в тропических районах.[19] Заражение происходит контактно-бытовым путём. Очаги поражения часто представляют одиночную язву в области голеней и бёдер, клинически не отличающуюся видом и течением процесса от классической половой язвы.
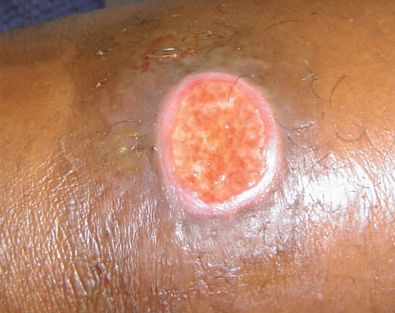
Внеполовой шанкроид
Другие поражения
Сообщается о нескольких казуистических (редких) случаях заболеваний, вызванных Haemophilus ducreyi — конъюнктивита[20] и поражения пищевода у ВИЧ-инфицированного пациента[21].
Патогенез мягкого шанкра
H. ducreyi является строгим патогеном человека. Проникая в кожу или слизистые оболочки через микроповреждения в результате их травмирования, стрептобациллы образуют в тканях внеклеточные микроколонии в виде микропустул.
Механизм развития мягкого шанкра
Лимфоциты и макрофаги быстро окружают возбудителя, но благодаря его вирулентным свойствам, он уклоняется от фагоцитоза (захвата и поглощения) и, следовательно, от уничтожения.
В процессе развития заболевания формируется гранулематозный инфильтрат, заполненный нейтрофилами и фибрином, трансформирующийся в язву[22].
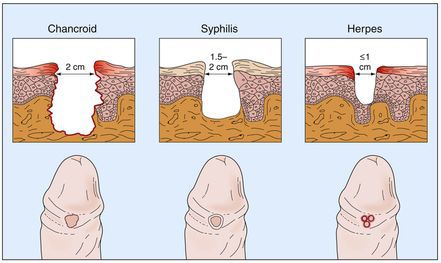
Отличие мягкого шанкра от сифилиса и герписа
Исследованиями выявлены следующие вирулентные факторы H. ducreyi:
- адгезины LspA1 и LspA2 — белки, ингибирующие (подавляющие) фагоцитарную активность гранулоцитов и макрофагов;[23]
- белок DsrA — участвует в формировании резистентности (устойчивости) к сывороточному комплементу и связывается с кератиноцитами (основными клетками эпидермиса кожи) человека;[24]
- MOMP — основной белок наружной мембраны, который участвует в формировании резистентности к иммуноглобулинам сыворотки;[25]
- белок теплового шока GroEL — отвечает за присоединение H. ducreyi к углеводным рецепторам;[26]
- фимбриаподобный белок flp — участвует в прикреплении H. ducreyi к фибробластам крайней плоти человека;[27]
- лектин DltA — распознаёт гликозилированные рецепторы на клетках-хозяевах и играет роль в адгезии (прикрепления) H. ducreyi к тканям-хозяевам;[28]
- Липополигосахарид (LOS) — обеспечивает прилипание бактерий к кератиноцитам и фибробластам крайней плоти человека;[29]
- белки OmpP2A и OmpP2B — облегчают получение питательных веществ и обеспечивают стабильность мембраны возбудителя;[30]
- Ftp-гены — помогают в присоединении к клетке-хозяину и необходимы для образования микроколоний H. Ducreyi;[31]
- Cu, Zn-супероксиддисмутаза (Cu, Zn-SOD) — защищает возбудителя от супероксид-анионов;[32]
- цитолептический токсин (CDT) — индуцирует апоптоз (гибель) B-клеток и Т-клеток;[33]
- липопротеин , ассоциированный с пептидогликаном (PAL) — основной липопротеин H. ducreyi, который связывает внешнюю мембрану с пептидогликаном.[33]
Классификация и стадии развития мягкого шанкра
Международная классификация болезней 10-го пересмотра (МКБ-10) относит мягкий шанкр (шанкроид) к классу инфекций, передающихся преимущественно половым путём, и кодирует как A57.
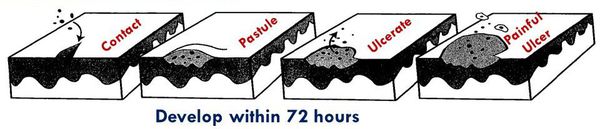
Клиническими наблюдениями и экспериментальной моделью на людях-добровольцах[34] были определены следующие стадии патологического процесса:
- инкубационный (скрытый) период — от 2 до 10 суток;
- эритематозно-папулёная стадия — болезнь начинается с эритематозного пятна, которое в течение 24 часов трансформируется в папулу;
- пустулёзная стадия — папула эволюционирует в пустулу, которая существует в течение 24-72 часов и вскрывается с образованием язвы;
- язвенная стадия — характеризуется существованием стойкого язвенного дефекта в течение 3-4 недель;
- стадия заживления и рубцевания — в среднем она наступает через четыре недели после начала заболевания и продолжается около нескольких недель с образованием плоского рубца.
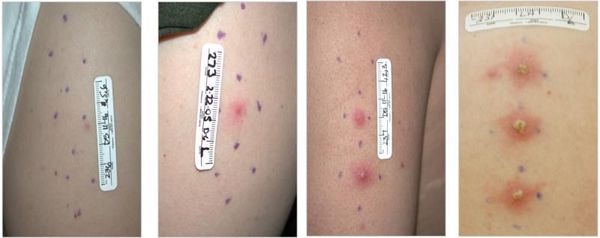
Стадии развития шанкра
Осложнения мягкого шанкра
ВИЧ-инфекция
Шанкроид является важным кофактором (необходимым компонентом) передачи ВИЧ-инфекции. В язве мягкого шанкра содержится повышенное количество CD4-позитивных лимфоцитов, вызванное клеточным иммунным ответом на H. ducreyi, которые являются первичными мишенями ВИЧ.
Фактически, шанкроид является распространённой инфекцией во всех 18 странах, где распространённость вируса иммунодефицита взрослого человека превышает 8% населения. Также известно, что нарушение целостности слизистой оболочки является входными воротами вируса, а H. ducreyi увеличивает экспрессию рецептора CCR-5 на макрофагах, тем самым повышая восприимчивость этих клеток к заражению ВИЧ.[35]
Фимоз и парафимоз
Наличие язв в области крайней плоти ведёт к образованию фимоза (сужению крайней плоти с невозможностью открыть головку полового члена) или к парафимозу (ущемлению головки полового члена кольцом суженной крайней плоти).[36]
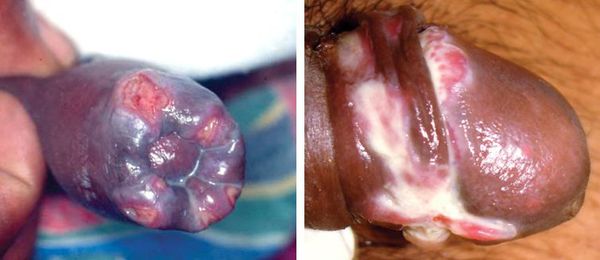
Фимоз и парафимоз
Свищи
Такие осложнения образуются при вскрытии поражённых паховых лимфатических узлов.
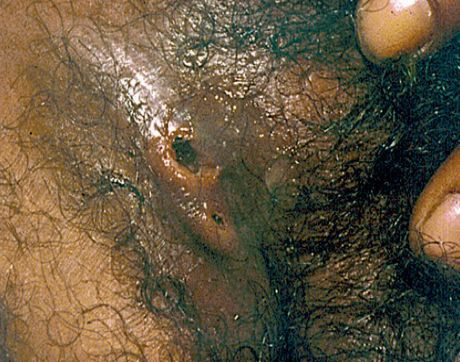
Свищ поражённого пахового лимфоузла
Диагностика мягкого шанкра
Диагноз устанавливают на основании клинического осмотра, анамнеза и результатов лабораторных исследований. Центры по контролю за заболеваемостью (США) рекомендуют следующие критерии для постановки вероятного диагноза мягкого шанкра:[37]
- одна или несколько болезненных генитальных язв;
- болезненные паховые лимфатические узлы;
- отрицательный результат при исследовании экссудата из язвы в тёмном поле или теста амплификации нуклеиновой кислоты (ПЦР) на Treponema pallidum и отрицательный серологический тест на сифилис, проведённый по меньшей мере через семь дней после появления язв;
- отрицательный результат теста амплификации нуклеиновой кислоты (ПЦР) на вирус простого герпеса.
Для диагностики мягкого шанкра применяются следующие лабораторные исследования:[38]
- Бактериоскопический метод, при котором обнаруживаются грамотрицательных стрептобациллы в виде цепочек из 20-30 коротких палочек. Чувствительность колеблется от 5% до 63%, а специфичность — от 51% до 99%.[5]
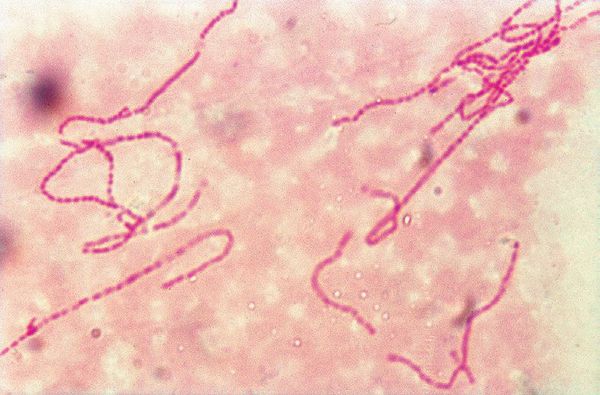
Стрептобациллы Дюкрея — Петерсена - Культуральное исследование является лучшим диагностическим методом с 80% чувствительностью. Стрептобациллы растут на питательной среде в виде характерных коричнево-жёлтых колоний.[5]

Колонии стрептобацилл на питательной среде - Полимеразная цепная реакция (ПЦР) является диагностическим тестом с наибольшей чувствительностью и специфичностью и считается «золотым» стандартом в диагностике шанкроида.[39]
- Серологический метод имеет ограниченное значение в качестве диагностического теста, особенно в эндемических районах, так как антитела часто перекрестно реагирует с другими видами Haemophilus и их наличие может длительно сохранятся после перенесённой инфекции.[10]
- Гистологическое исследование биоптата ткани краёв язвы может применятся как дополнительный метод диагностики.
При диагностике мягкого шанкра рекомендовано одновременное исследование на ВИЧ-инфекцию, сифилис и генитальный герпес.[40]
Дифференциальный диагноз мягкого шанкра проводят с:
- первичным сифилисом;
- генитальным герпесом;
- острой язвой вульвы Липшютца-Чапина;
- донованозом;
- кожным туберкулезом;
- синдромом Бехчета;
- болезнью Крона;
- многоформной экссудативной эритемой;
- плоскоклеточной карциномой.
Лечение мягкого шанкра
Всемирная организация здравоохранения рекомендует в случае наличия генитальных язв, при отсутствии возможностей для лабораторной диагностики, провести синдромное лечение[2], заключающееся в однократном применении внутримышечного введения 2,4 млн ЕД бензатина бензилпенициллина + перорального приёма 1 г азитромицина.
Исходя из восприимчивости in vitro (в живой среде), наиболее активными препаратами против H. ducreyi являются азитромицин, цефтриаксон, ципрофлоксацин и эритромицин.
Международный союз борьбы с венерическими болезнями (IUSTI)[40] и Центры по контролю заболеваемости (CDC)[37] рекомендуют для лечения мягкого шанкра следующие схемы:
- Первая линия терапии:
- Цефтриаксон — однократная внутримышечная инъекция 250 мг, или
- Азитромицин — однократная пероральная доза 1 г. антибиотика
- Вторая линия терапии:
- Ципрофлоксацин — приём 500 мг перорально 2 раза в день в течение трех дней, или
- Эритромицин — приём 500 мг перорально 4 раза в день в течение семи дней.
Абсцедирующие лимфатические узлы аспирируют иглой или вскрывают с последующим дренированием.[37]
Аспирирация лимфоузлов
Цефтриаксон может применяется у детей и беременных. Ципрофлоксацин противопоказан беременным и кормящим женщинам, а также детям и подросткам младше 18 лет — в этих случаях следует применять схемы с эритромицином или цефтриаксоном.
При успешном лечении язвы обычно начинают заживать в течение первых трёх дней. Время, необходимое для полного выздоровления, зависит от размера язвы — для больших поражений может потребоваться более двух недель. Даже при вовремя начатом лечении возможно образование рубцов.
Пациенты должны воздерживаться от любого сексуального контакта, пока курс лечения не закончен. Какие-либо контрольные тесты для установления излеченности не требуются. Пациенты должны пройти повторный тест на сифилис и ВИЧ через три месяца после лечения, если ранние результаты тестов были отрицательными.
Сексуальные партнёры больных независимо от наличия симптомов заболевания подлежат обследованию и лечению, если они имели половой контакт с пациентом в течение 10 дней, предшествующих возникновению язв у пациента.[37]
Прогноз. Профилактика
При своевременном выявлении и вовремя начатой адекватной терапии прогноз благоприятный.
Самой эффективной мерой профилактики является использование презерватива при случайных половых контактах, включая оральный и анальный секс. Но следует помнить, что очаги поражения при шанкроиде могут находиться вне зоны защиты презерватива. Поэтому следует избегать любых половых контактов во время туристических поездок с жителями стран, эндемичных по мягкому шанкру.
Список литературы
Steen, R. Eradicating Chancroid // Bull World Health Organ. — 2001; 79:818-26.
WHO. Guidelines for the management of sexually transmitted infections. — 2001. — 98 р.
Gonzalez-Beiras C, Marks M, Chen CY, et al. Epidemiology of Haemophilus ducreyi infections // Emerg Infect Dis. — 2016; 22:1-8.
Foue S, Lassau F, Rousseau C, et al. First case of chancroid in 14 years at the largest STI clinic in Paris, France // Int J STD AIDS. — 2016; 27:805-7.
Alfa M. The laboratory diagnosis of Haemophilus ducreyi // Can. J. Infect. Dis. Med. Microbiol. — 2005; 16:31-34.
Weiss HA, Thomas SL, Munabi SK, Hayes RJ. Male circumcision and risk of syphilis, chancroid, and genital herpes: a systematic review and meta-analysis // Sex. Transm. Infect.— 2006; 82:101-10.
Roett MA, Mayor MT, Uduhiri KA. Diagnosis and management of genital ulcers // Am Fam Physician. — 2012; 85(3):254-62.
Bong CTH, Bauer ME, Spinola SM. Haemophilus ducreyi: clinical features, epidemiology, and prospects for disease control // Microbes Infect. — 2002; 4:1141-48.
Ussher JE, Wilson E, Campanella S, et al. Haemophilus ducreyi causing chronic skin ulceration in children visiting Samoa // Clin Infect Dis. — 2007; 44:85-87.
Lewis DA, Ison CA. Chancroid // Sex Transm Infect. — 2006; 82(4):19-20.
Charles B. Whitlow. Sexually Transmitted Diseases of the Colon, Rectum, and Anus. Bacterial Sexually Transmitted Diseases // Clin Colon Rectal Surg. — 2004; 17(4):209-214.
Kinghorn GR, Hafiz S, McEntegart MG. Oropharyngeal Haemophilus ducreyi infection // Br Med J (Clin Res Ed). — 1983; 287(6393):650.
Marks M, Chi KH, Vahi V, et al. Haemophilus ducreyi associated with skin ulcers among children, Solomon Islands // Emerg Infect Dis. — 2014; 20:1705-7.
McBride WJ, Hannah RC, Le Cornec GM, Bletchly C. Cutaneous chancroid in a visitor from Vanuatu // Australas J Dermatol. — 2008; 49(2):98-9.
Hawkes S, West B, Wilson S, et al. Asymptomatic carriage of Haemophilus ducreyi confirmed by the polymerase chain reaction // Genitourin Med. — 1995; 71:224-27.
Bong CTH, Bauer ME, Spinola SM. Haemophilus ducreyi: clinical features, epidemiology, and prospects for disease control // Microbes Infect. — 2002; 4:1141-48.
Ulubay M, Keskin U, Fidan U, Alanbay I, et al. Vulvar Chancroid // Eur J Gen Med. — 2015; 12(2):180-82.
Sehgal VN, Srivastava G. Chancroid: contemporary appraisal // Int. J. Dermatol. — 2003; 4:182-90.
Mitja O, Lukehart SA, Pokowas G, et al. Haemophilus ducreyi as a cause of skin ulcers in children from a yaws endemic area of Papua New Guinea: a prospective cohort study // Lancet Glob Health. — 2014; 2:235-41.
Gregory JE, Henderson RW, Smith R. Conjunctivitis due to Haemophilus ducreyi infection // Br J Vener Dis. — 1980; 56(6):414.
Borges MC, Colares JK, Lima DM, et al. Haemophilus ducreyi detection by polymerase chain reaction in oesophageal lesions of HIV patients // Int J STD AIDS. — 2009; 20:238-40.
Bauer ME, Townsend CA, Ronald AR, Spinola SM. Localization of Haemophilus ducreyi in naturally acquired chancroidal ulcers // Microbes Infect. — 2006; 8:2465-68.
Vakevainen M, Greenberg S, Hansen EJ. Inhibition of phagocytosis by Haemophilus ducreyi requires expression of the LspA1 and LspA2 proteins // Infect. Immun. — 2003; 71:5994-6003.
Cole LE, Kawula TH, Toffer KL, Elkins C. The Haemophilus ducreyi serum resistance antigen DsrA confers attachment to human keratinocytes // Infect. Immun. — 2002; 70:6158-65.
Leduc I, Richards P, Davis C, Schilling B, Elkins C. A novel lectin DltA, is required for expression of a full serum resistance phenotype in Haemophilus ducreyi // Infect. Immun. — 2004; 72:3418-28.
Pantzar M, Teneberg S, Lagergard T. Binding of Haemophilus ducreyi to carbohydrate receptors is mediated by the 58.5-kDa GroEL heat shock protein // Microbes Infect. — 2006; 8:2452-58.
Spinola SM, Fortney KR, Katz BP, Latimer JL, et ai. Haemophilus ducreyi requires an intact flp gene cluster for virulence in humans // Infect. Immun. — 2003; 71:7178-82.
Janowicz D, Leduc I, Fortney KR, Katz BP, et al. A DltA mutant of Haemophilus ducreyi is partially attenuated in its ability to cause pustules in human volunteers // Infect. Immun. — 2006; 74:1394-97.
Mungur R, Gibson BW, Munson RS. Identification of a novel sialic acid transporter in Haemophilus ducreyi // Infect. Immun. — 2005; 73:6727-35.
Prather DT, Bains M, Hancock REW, Filiatrault MJ, Campagnari AA. Differential expression of porins OmpP2A and OmpP2B of Haemophilus ducreyi // Infect. Immun. — 2004; 72:6271-78.
Inamadar AC, Palit A. Chancroid: an update // Indian J. Dermatol. Venereol. Leprol. — 2002; 68:5-9.
Post DMB, Gibson BW. Proposed second class of Haemophilus ducreyi strains show altered protein and lipooligosaccharide profiles // Proteomics — 2007; 7:3131-42.
Al-Tawfiq JA, Spinola SM. Haemophilus ducreyi: clinical disease and pathogenesis // Curr. Opin. Infect. Dis. — 2002; 15:43-47.
Janowicz DM, Ofner S, Katz BP, Spinola SM. Experimental Infection of Human Volunteers with Haemophilus ducreyi: 15 Years of Clinical Data and Experience // J Infect Dis. — 2009; 199(11):1671-79.
Mohammed TT, Olumide YM. Chancroid and human immunodeficiency virus infection — a review // Int. J. Dermatol. — 2008; 47:1-8.
Inamadar AC, Palit A. Chancroid: an update // Indian J Dermatol Venereol Leprol. — 2002; 68(1):5-9.
Centers for Disease Control and Prevention. Sexually transmitted treatment guidelines // MMWR Recomm Rep. — 2015; 64:26-27.
Lewis DA. Diagnostic tests for chancroid // Sex. Transm. Infect. — 2000; 76:137-41.
Glatz M, Juricevic N, Altwegg M, et al. A multicenter prospective trial to asses a new real-time polymerase chain reaction for detection of Treponema pallidum, herpes simplex-1/2 and Haemophilus ducreyi in genital, anal and oropharyngeal ulcers // Clin Microbiol Infect. — 2014; 20:1020-27.
Lautenschlager S, Kemp M, Christensen JJ, Mayans MV, Moi H. 2017 European guideline for the management of chancroid // Int J STD AIDS. — 2017; 28(4):324-29.

