Авторы
Литературный редактор:
Диана Медведева
Научный редактор:
Сергей Федосов
Шеф-редактор:
Маргарита Тихонова
Вступление
В отделение раневой инфекции Городской больницы № 4 г. Сочи поступил 38-летний мужчина с жалобой на буллёзное (пузырчатое) рожистое воспаление, которое не поддавалось лечению. Пациента госпитализировали дважды: в первый раз — по направлению из частной клиники, но тогда он отказался продолжать терапию, во второй — спустя месяц из-за ухудшения состояния.
Жалобы
Мужчину беспокоила вторично заживающая послеоперационная рана на правой голени и субфебрильная температура в течение недели (длительное незначительное повышение температуры тела в пределах 37–38 °C).
Боли в области раны были менее интенсивными с утра после пробуждения.
В частной клинике пациенту назначили курс физиотерапии и антибиотиков без бактериального посева. Также он самостоятельно принимал обезболивающие препараты, которые облегчали состояние на несколько часов.
Анамнез
Пациент связывал начало болезни с тем, что он на природе зацепился ногой за ветку примерно за неделю до первого обращения к врачу.
После ухудшения самочувствия мужчина наблюдался в частной клинике, однако лечение не дало результатов. Тогда его направили в Городскую больницу № 4. При поступлении пациент жаловался на выраженный отёк правой стопы и голени, боль при ощупывании и флюктуацию — ощущение колебания жидкости при надавливании на образование. Также он отмечал повышение температуры (гипертермию) и покраснение в передней части правой голени.
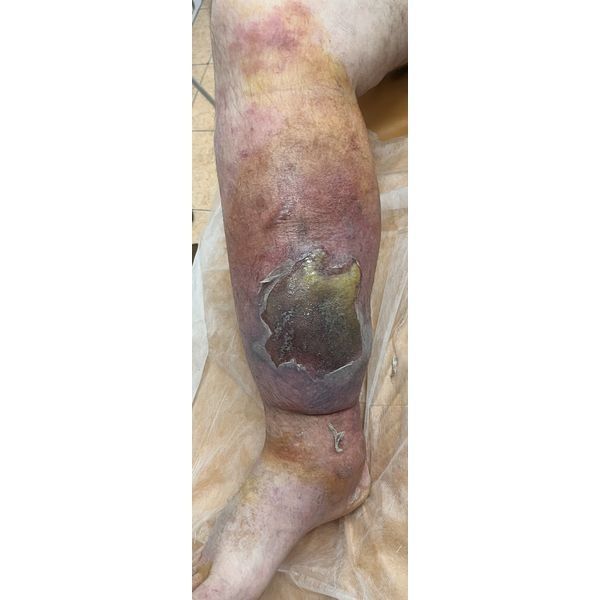
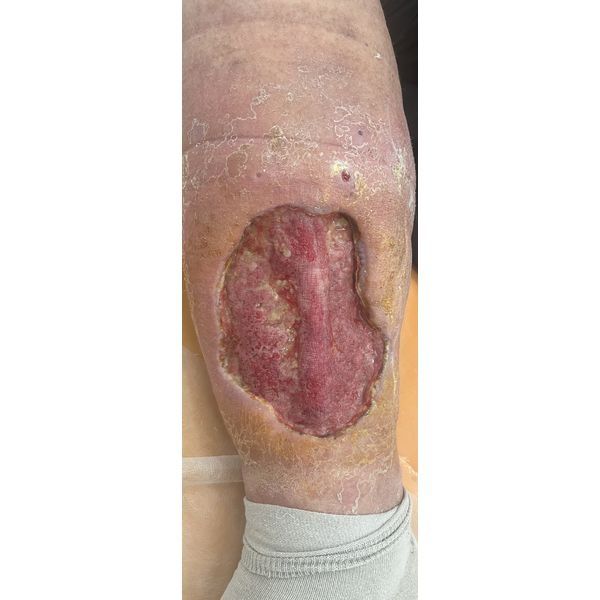
На первом осмотре в условиях перевязочной наблюдалось увеличение правой голени и стопы, а также выраженный отёк и гиперемия (покраснение) без чёткой границы, которые распространялись от стопы до верхней трети голени. В средней трети обнаружили очаг некроза (отмирания) кожи и подкожно-жировой клетчатки (ПЖК) со следами вскрывшейся синюшно-жёлтой буллы (пузыря) размером 18 × 12 см без отделяемого и чёткой границы. При ощупывании края некроза возникала умеренная боль.
Тогда мужчине провели ультразвуковое сканирование (УЗДС) артерий и вен ног, которое показало нормальную проходимость артерий и выраженное варикозное расширение вен.
Общий анализ крови (ОАК) выявил лейкоцитоз (повышение уровня лейкоцитов) — 18,3 × 109/л, а биохимический (БХ) — значительное повышение уровня глюкозы в крови — 13 ммоль/л.
При первой госпитализации пациенту диагностировали рожистое воспаление правой голени в буллёзной форме с некротизирующей инфекцией.
Также выявили сопутствующие болезни:
- сахарный диабет 2-го типа (обнаружен впервые).
- хроническая венозная недостаточность (ХВН) 2-й стадии;
- ожирение 2-й степени.
Из-за диабета пациенту было необходимо скорректировать уровень гликированного гемоглобина в крови, чтобы он был меньше 7 %.
В результате мужчине назначили курс антибиотиков общего профиля, после чего его перевели на препарат против грамотрицательных бактерий Acinetobacter baumannii, которых выявили с помощью бактериологического посева. Пациенту также назначили диету по столу № 9 (специальный рацион для диабетиков), инсулинотерапию, антиоксидантную (для защиты клеток) и антикоагулянтную терапию (для профилактики тромбоза). В ходе лечения оценили состояние его сосудов. Мужчине провели две операции в комплексе с вакуумной терапией (VAC-терапией), ускоряющей заживление. Также ему делали перевязки с растворами антисептиков. Пациент находился на шине Беллера (раме, фиксирующей ногу).
После проведённой терапии рана перешла во 2-ю стадию заживления. Мужчина отказался от дальнейшего лечения, в результате чего его выписали с дальнейшими рекомендациями под наблюдение хирурга. Он самостоятельно перевязывал раны с раствором Бетадина и Хлоргексидина 0,05 %, принимал сахароснижающие препараты и антиоксиданты. Однако за месяц состояние мужчины ухудшилось, что стало причиной для повторной госпитализации.
У пациента ранее была диагностирована хроническая венозная недостаточность, по поводу которой ему около года назад провели эндовазальную лазерную коагуляцию, т. е. внутрисосудистое лазерное запаивание варикозных вен в системе большой подкожной вены (БПВ).
Обследование
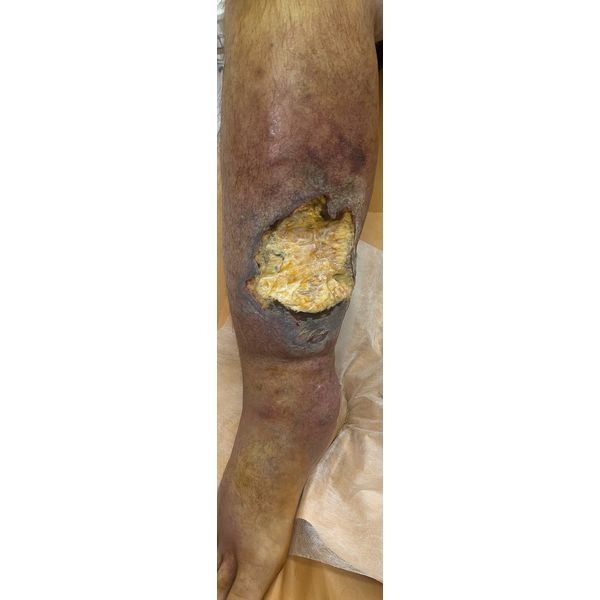
У мужчины был умеренный отёк правой голени и стопы, а также рана в средней трети голени спереди. Она была размером 15 × 10 см с незначительной гиперемией по краям и без чётких границ. В ране были фибриновые включения (плёнки, которые образуются при заживлении), слабые грануляционные ткани (незрелая соединительная ткань, указывающая на медленное заживление) и незначительное серозное отделяемое. Ощупывание раны не вызывало боли.
ОАК подтвердил лейкоцитоз с показателями 11,4 × 109/л. По результатам биохимического анализа крови уровень глюкозы составлял 8,1 ммоль/л.
Диагноз
Инфицированная гранулирующая послеоперационная рана на правой голени.
Лечение
При повторной госпитализации по результатам бактериологического посева из раны у мужчины снова выявили Acinetobacter baumannii, Фекальный энтерококк и Кишечную палочку, по поводу которых ему назначили антибиотикотерапию. Также ему повторно выписали инсулинотерапию, антиоксиданты и антикоагулянты.
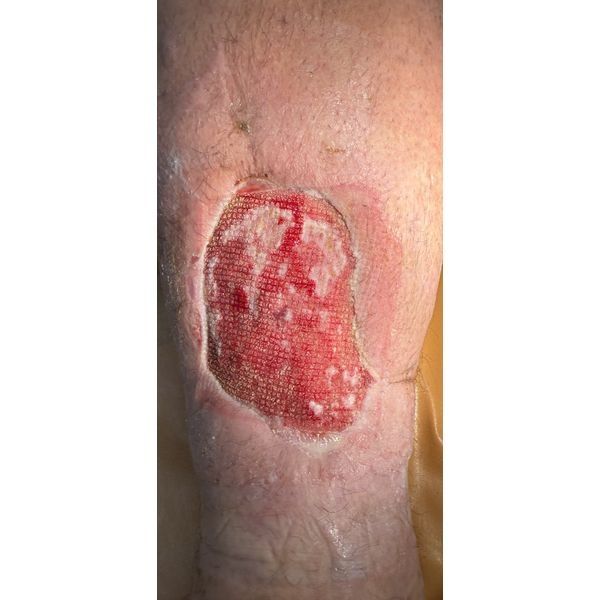
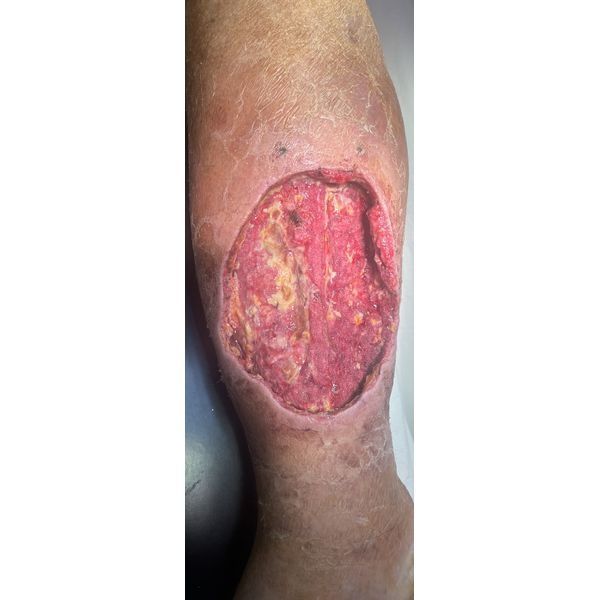
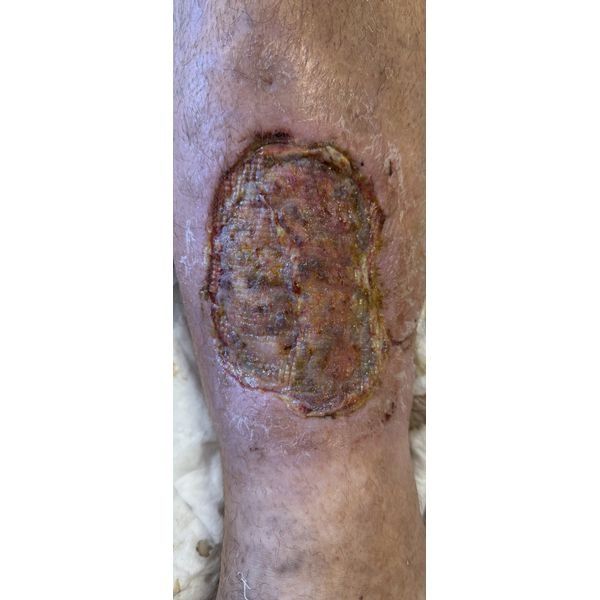
Затем пациенту хирургически обработали рану в комплексе с VAC-терапией, а также делали перевязки с растворами антисептиков. После отрицательных бактериальных посевов ему провели аутодермопластику, т. е. пересадили на рану расщеплённые лоскуты собственной здоровой кожи, после чего продолжали перевязки обеих ран.
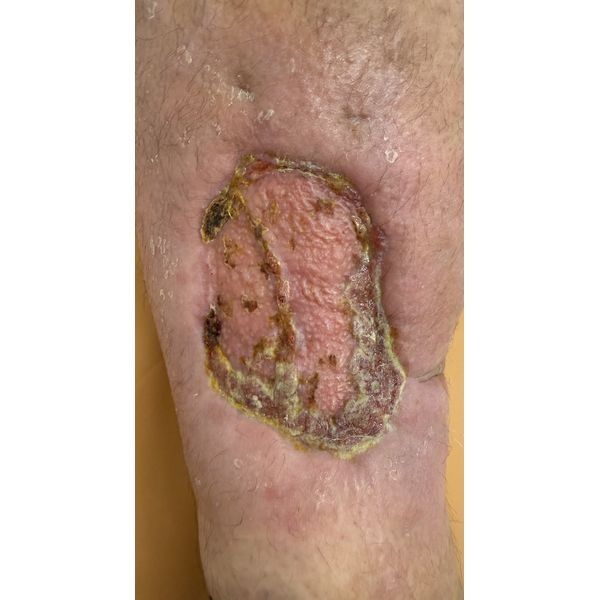
В результате стационарного лечения удалось полностью очистить рану, пересадить кожу и достичь её приживления.
По итогам правильного и комплексного лечения пациент вылечил рану и восстановил целостность кожи. Мужчину выписали домой для дальнейшей терапии у хирурга по месту жительства.
Заключение
Этот клинический случай показывает, как важно не заниматься самолечением и полностью проходить курс терапии, особенно при сопутствующих болезнях, таких как сахарный диабет. Из-за того, что пациент в первый раз отказался продолжать лечение и решил, что справится сам, некроз начал прогрессировать. Несмотря на тяжёлое состояние, благодаря комплексному обследованию, индивидуальному подходу и правильной тактике терапии мужчине удалось полностью вылечить рану.