Определение болезни. Причины заболевания
Опухоль надпочечников — это патологический рост ткани надпочечников (коркового или мозгового слоя), в составе которой возникли изменившиеся клетки, ставшие атипичными в плане дифференцировки, характера роста и продукции гормонов.[1]
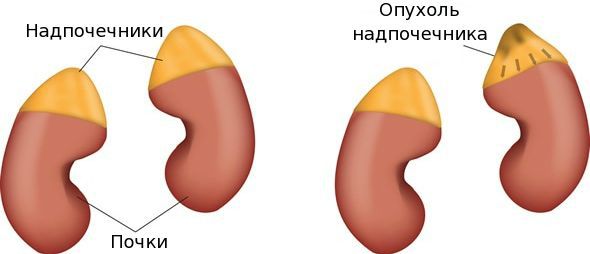
Патологическое изменение ткани надпочечников
Распространенность патологии различна, т. к. зависит от вида опухоли. Адренокортикальный рак встречается в 1-2 случаях на один миллион человек. Достоверной статистической информации по распространённости доброкачественных опухолей в настоящее время нет.
Заболеванию подвержены все возрастно-половые группы населения, но пик заболеваемости приходится на 30-40 лет. Имеются лишь небольшие различия в частоте встречаемости андростером: у женщин они возникают в 2-3 раза чаще.
Этиология опухолевого роста изучена не до конца, поэтому единого мнения о причинах его возникновения нет. Однако выделяют несколько теорий возникновения и развития опухоли:
- Физико-химическая теория — воздействие физических факторов (рентгеновского и гамма-излучения) или химических канцерогенов, которые окружают нас повсюду, а также образуются в организме. Эти факторы приводят к активации участков ДНК (протоонкогенов), ответственных за регуляцию процессов деления, роста, дифференцировки и гибели клеток.
- Вирусно-генетическая теория — встраивание вирусов в гены нормальных клеток, которые и превращают их в атипичные. После этих процессов вирусы не участвуют в онкогенезе.
- Теория дисгормонального канцерогенеза — решающую роль играют нарушения гормональной регуляции и равновесия.
- Дизонтогенетическая теория — атипичные клетки появляются в процессе эмбрионального развития (по различным причинам), т. е. опухоль возникает при превращении эмбриональных клеток в раковые.
- Теория четырёхстадийного канцерогенеза — объединяет все вышеперечисленные теории, предполагая, что каждый из указанных факторов может являться причиной образования опухоли.[2]
Зная причину появления опухолевых клеток в конкретном случае, можно определиться с тактикой лечения и основами профилактики заболевания.
Симптомы опухоли надпочечника
Доброкачественные новообразования зачастую клинически не вызывают никакой симптоматики, так как они не продуцируют гормонов и имеют малый размер.
Злокачественные опухоли проявляются симптоматикой, характерной для злокачественной опухоли любой другой локализации:
- кахексия (истощение);
- интоксикация (суставные боли, утомляемость, слабость, потеря аппетита);
- системная воспалительная реакция (лихорадка, лейкоцитоз, одышка, тахикардия);
- анемия;
- припухлость;
- боль и симптомы метастазирования (на поздних стадиях).[3]
Наибольший интерес представляют гормонально-активные опухоли, так как в клиническом течении, диагностике и тактике лечения они значительно отличаются от злокачественных опухолей, которые в любом случае подлежат хирургическому лечению.
Альдостерома — опухоль, развивающаяся в клубочковом слое коры надпочечников. Её причиной является повышение гормона альдостерона.
В клиническом течении данной опухоли можно выделить три основных синдрома:
- сердечно-сосудистый — связан с задержкой натрия в организме, что вызывает повышение тонуса сосудов и задержку воды в организме, проявляется повышением давления, головными болями, снижением зрения и гипертрофией миокарда;
- нервно-мышечный — связан с задержкой натрия и избыточным выведением калия из организма, проявляется снижением мышечной силы, вплоть до судорог;
- почечный — обусловлен снижением калия, проявляется повышением уровня калия в моче, частым мочеиспусканием, жаждой.
Кортикостерома — новообразование, возникающее в мозговом слое надпочечников. При её развитии в крови повышается концентрация стероидных гормонов.
Один из главных признаков человека с такой опухолью — ожирение по центральному типу, округление лица и багровые полосы на животе.
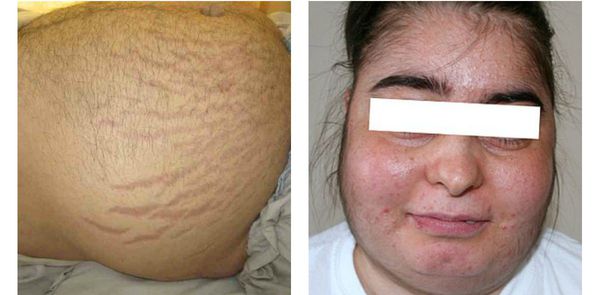
Симптомы кортикостеромы надпочечника
Также заболевание проявляется:
- повышением давления;
- головными болями;
- нарушением толерантности к глюкозе (стероидный диабет);
- гинекомастией и атрофией яичек у мужчин;
- появлением избыточного волосяного покрова (часто в периоральной зоне) и нарушением менструального цикла у женщин.
У всех пациентов с кортикостеромой может возникнуть остеопороз.
Андростерома — новообразование надпочечников, которое сопровождается увеличением количества мужского полового гормона андрогена.
При возникновении опухоли в раннем возрасте у мальчиков происходит раннее формирование вторичных половых признаков, увеличение полового члена, мускулатуры, огрубение голоса, но при этом наблюдается атрофия яичек.
Девочки развиваются по мужскому типу: гипертрофия клитора, гирсутизм (избыточный волосяной покров кожи), повышенная мышечная масса.
Независимо от пола возникает угревая сыпь.
При возникновении опухоли у взрослых женщин симптоматика сходна с вышеописанным проявлением заболевания у девочек, а у взрослых мужчин симптомы могут быть неявно выражены.
Феохромоцитома — опухоль, развивающаяся из клеток центральной части надпочечников, которая продуцирует гормоны, приводящие к повышению давления в крови. Она проявляется:
- чрезмерным повышением АД (250-300 мм рт.ст.);
- головными болями;
- потоотделением;
- сердцебиением;
- болью за грудиной;
- одышкой;
- тошнотой и рвотой;
- бледностью кожных покровов.
Часто АД нормализуется довольно резко и сопровождается обильным мочеиспусканием.
Инциденталома — гормонально-неактивная опухоль, как правило, небольших размеров. Клинически не проявляется и является случайной находкой при проведении визуализирующих методов исследования по причинам, несвязанным с поражением надпочечников.[4]
Патогенез опухоли надпочечника
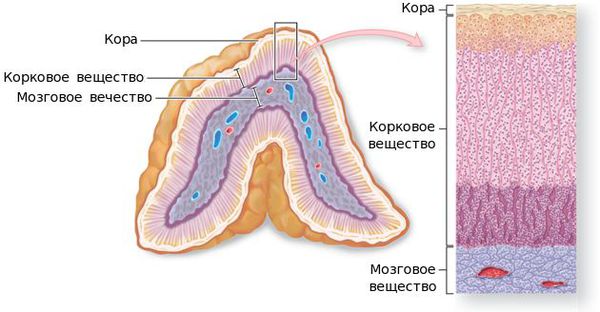
Анатомия надпочечников
Патогенез заболевания довольно сложен. Он зависит от многих причин: морфологической структуры, темпа роста, гистологического строения, и других факторов. Но вне зависимости от природы этиологического фактора в ткани надпочечников появляется атипичная клетка. Она может образоваться там в процессе эмбрионального развития либо трансформироваться из нормальной в опухолевую под воздействием онкогенов (вирусов, радиоактивного излучения, химических канцерогенов и других), тем самым нарушая процессы деления, дифференцировки и роста клетки. Эта атипичная клетка начинает делиться и не подвергается аппоптозу — запрограммированной гибели клеток. Со временем количество атипичных клеток становится настолько большим, что возникает симптоматика того или иного вида опухоли.
При гормонально-активной опухоли происходит гиперпродукция того или иного гормона и, как следствие, увеличивается эффект от воздействия этих гормонов. Такое влияние гормонов на организм вызывает соответствующую клиническую симптоматику. В случае, если опухоль не продуцирует никакого гормона, то патогенез будет связан с избыточным ростом ткани и сдавлением соседних структур надпочечника или других органов.[5]
Понимать патогенез опухолей очень важно, так как зная его можно проводить патогенетическую терапию, которая не так эффективна, как этиологическая, но, в свою очередь, лучше симптоматической и является в настоящее время единственным оптимальным методом консервативного лечения.
Классификация и стадии развития опухоли надпочечника
По локализации новообразования надпочечников делятся на:
- Опухоли мозгового слоя:
- феохромоцитома (избыточная продукция адреналина и норадреналина);
- ганглионеврома.
- Опухоли коркового слоя:
- альдостерома;
- кортикостерома;
- кортикоэстрома;
- адростерома;
- смешаная форма.
- Опухоли из стромы органов (липомы, фибромы и другие).[6]
Опухоли коры надпочечников встречаются достаточно редко по отношению к опухолям мозгового слоя.
Новообразования надпочечников делятся на:
- доброкачественные — как правило, малы в размере, клинических проявлений не имеют и могут быть просто случайно найдены при каких-либо исследованиях;
- злокачественные — интенсивно увеличиваются в размерах, вызывают сильную интоксикацию продуктами гибели или жизнедеятельности клеток.
Также можно разделить опухоли на:
- первичные (из ткани надпочечника);
- метастатические (занесены из опухоли другой локализации).
Первичные опухоли делятся на гормонально-неактивные (инциденталомы) и гормонально-активные, т. е. те, которые производят какой-либо гормон. Инциденталомы чаще доброкачественны (липома, фиброма, миома) и одинаково встречаются в любых возрастно-половых группах. Довольно редко они могут быть злокачественными (меланома, тератома, пирогенный рак).
Не стоит забывать и о том, что гормонально-активные опухоли также могут быть злокачественными. Например, феохромоцитома в 10% носит злокачественный характер, андростерома — в половине случаев, альдостерома — до 5% случаев.[7]
Осложнения опухоли надпочечника
Самыми грозными осложнениями доброкачественных гормон-неактивных опухолей является их трансформация в злокачественные. Зачастую это происходит при достаточно позднем обращении и запоздалой диагностике.
В случае поздней диагностики злокачественных опухолей могут возникнуть метастазы, которые усложняют процесс лечения, так как обнаружить все метастазы довольно сложно, а удалить ещё сложнее. Самые частые органы-мишени, куда происходит метастазирование злокачественного новообразования надпочечника — это лёгкие, печень и кости.
Феохромоцитома может осложниться нарушением мозгового кровообращения (инсультом), сердечного кровообращения (инфарктом), аритмией и острой почечной недостаточностью. Поэтому не стоит забывать, что длительное и частое повышение артериального давления влечёт за собой ремоделирование (перестройку) сердца и возникновение кардиологической патологии (например, сердечной недостаточности).
Самым грозным осложнением является катехоламиновый криз, который проявляется внезапным подъёмом артериального давления до 300 мм рт.ст. продолжительностью до 30 минут, головокружением, тремором, потливостью и внезапно оканчивается, после чего происходит обильное мочеиспускание. Его могут вызвать механические факторы (даже пальпация врача при исследовании), стресс, и другие. Купируется криз в/в введением альфа-адреноблокаторов (фентоламина) или нитратами.
гипергликемическая кома. Также из-за постоянного повышения сахара у больных происходят изменения в сосудах и чувствительных нервных волокнах.
Постоянное воздействие повышенного количества гормонов на клетки приводит к их необратимым изменениям.[7][8][9]
Диагностика опухоли надпочечника
В настоящее время существует множество методов диагностики заболеваний надпочечников, благодаря которым можно определить наличие опухоли. В этом нам помогают магнитно-резонансная и компьютерная томография, ультразвуковое исследование и радионуклеидная сцинтиграфия.[9] Такие визуализирующие методы позволяют понять, где расположена опухоль, определить её размеры и отношение к другим органам. Также МРТ, КТ и УЗИ являются основополагающими методами для определения хирургической тактики лечения, так как врач ещё до начала операции с их помощью уточняется объём вмешательства, операбельность, возможные осложнения и подобирается необходимое оборудование.
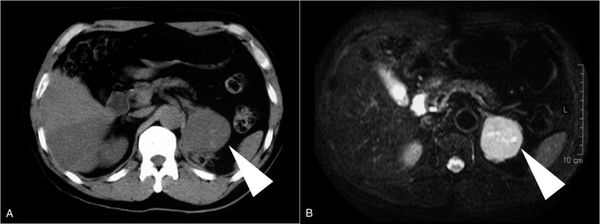
Опухоль надпочечника на снимках МРТ и КТ
Также очень важна лабораторная диагностика, при которой определяют содержание альдостерона (норма -100 пмоль/л у мужчин и женщин) и половых гормонов.
При феохромоцитоме определяют содержание продуктов обмена катехоламинов:
- ванилилминдальная кислота (свыше 10 мг);
- метанефрин (180 мкг);
- норметанефрин (140 мкг);
- гомованиловая кислота (более 15 мг).
Существует множество иных способов диагностики опухоли, таких как катетеризация вен надпочечников, определение уровня гормонов в крови, оттекающей от надпочечника и другие. Но они являются более сложными методами обследования, которые необходимо проводить по строгим показаниям в сложных клинических ситуациях.[10]
К сожалению, несмотря на большое многообразие способов инструментальных и лабораторных методов диагностики, всё же опухоли надпочечника остаются случайной находкой в ходе обследования. Поэтому первостепенную роль в диагностике играют такие рутинные методы, как исследование общего анализа и биохимии крови, общего анализа мочи, а также физикальное обследование. Это связано с тем, что все они позволяют врачу заподозрить какую-либо патологию, а все вышеописанные методы подтверждают наличие заболевания.
Лечение опухоли надпочечника
Подход к лечению опухоли надпочечников является комплексным:
- оперативный метод обеспечивает локальный доступ и макроскопическое удаление определяемых элементов, находящихся в поле зрения хирурга;
- лучевая и химиотерапия на микроскопическом уровне воздействуют на весь организм и все клетки в целом.
Это позволяет влиять на все звенья патогенеза заболевания.
Стоит отметить, что лучевая и химиотерапия имеют много осложнений, так как действуют не только на опухолевые, но и на здоровые клетки. Однако существует такой современный метод, как адъювантная химиотеапия, которая накапливает химиопрепарат именно в зоне патологического разрастания ткани.
Медикаментозную терапию проводят тогда, когда есть противопоказания к операции. Также этот метод лечения применяется в качестве временной предоперационной терапии для коррекции нарушений гемодинамики и электролитного дисбаланса.
Радикальным является только хирургическое лечение. Оно имеет меньшее число осложнений по сравнению с таргетной и лучевой терапией.
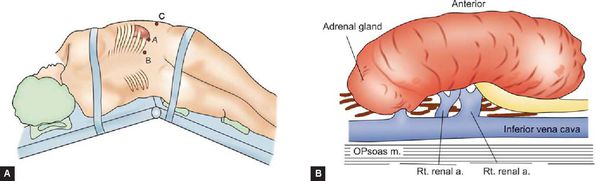
Положение пациента на операционном столе при удалении надпочечника
Оперативное лечение при доброкачественных опухолях выполняется в объёме адреналэктомии (удаления надпочечника).[12] При злокачественных опухолях производят адреналэктомию и удаление местных лимфоузлов.
Перед операцией возможно проведение химиотерапии для уменьшения количества атипичных клеток, а значит и размера опухоли.
После удаления новообразования пациент находится под наблюдением у онколога и врача-эндокринолога, так как возможно ему потребуется заместительная терапия. В случае, если удалены оба надпочечника, то заместительная терапия назначается в 100% случаев.
Восстановление пациента после удаления надпочечника по поводу доброкачественных операций происходит в течение 1-2 месяцев. При удалении обоих надпочечников реабилитация длится немного дольше и сопровождается пожизненной заместительной гормонотерапией.
Сроки восстановления после удаления злокачественной опухоли зависят от размеров опухоли, поражения соседних органов, наличия метастазов и сопровождается послеоперационной лучевой и химиотерапией на протяжении не более двух лет.
Отдельные сложности имеются в оперативном лечении феохромоцитомы: манипуляции с надпочечником могут вызвать криз и нарушение гемодинамики во время операции, поэтому такие пациентам проводится тщательная предоперационная подготовка и мониторинг гемодинамики во время операции. В случае возникновения криза его купируют назначением фентоламина и нитратов.[13]
Все обозначенные главные принципы и аспекты лечения опухоли надпочечников не являются универсальными, так как каждый отдельный вид опухоли лечится по своим точным стандартам и клиническим рекомендациям, принятыми ведущими врачами-исследователями и Научно Исследовательскими Институтами. Поэтому следует понимать, что при появлении каких-либо жалоб важно обратиться за медицинской помощью к специалисту, а не заниматься самолечением.
Прогноз. Профилактика
Прогноз при опухолевых поражениях надпочечников зависит от вида опухоли, её стадии и гистологического строения. Он может быть как благоприятным, так и неблагоприятным.
Так, при феохромоцитоме прогноз благоприятный, в 10-15% случаев сохраняется повышенное артериальное давление, учащённое сердцебиение, но всё это довольно легко поддаётся медикаментозной корректировке. Даже при феохромобластоме прогноз относительно благоприятный, если не выявлено отдалённых метастазов.
При удалении альдостеромы в 75-80% случаев так же, как и при феохромоцитоме, симптоматика, связанная с повышением артериального давления, регрессирует, а в тех случаях, если она не проходит, то её коррегируют антигипертензивной терапией.
При удалении кортикостеромы уменьшается и исчезает избыточное оволосенение (гирсутизм), но если опухоль удалена в раннем возрасте, то может возникнуть задержка в развитии.
Прогноз при злокачественных опухолях зависит от величины распространения опухолевой ткани в надпочечнике и метастазирования раковых клеток в организме, так как адреналэктомия технически выполняется, но обнаружить и удалить отдалённые метастазы довольно проблематично.[14]
Нельзя с абсолютной точностью и уверенностью прогнозировать результаты лечения и вероятность осложнений. Это зависит от множества факторов, в том числе и от реакции организма на оперативное лечение, лучевую и химиотерапию.
Так как этиология опухолевого поражения надпочечников неоднозначна, профилактика патологии состоит из соблюдения принципов здорового образа жизни. Главным образом необходимо избегать избыточного воздействия на организм факторов, провоцирующих возникновение опухоли — ионизирующего излучения и химических канцерогенов.
Не стоит забывать, что питание тоже является неотъемлемой частью профилактики, так как именно в еде содержится большое число канцерогенов (например, копчености или большинство консервантов, усилителей вкуса и многое другое, обнаруживаемое на полках в современных магазинах).
Также важно профилактировать вероятное рецидивирование и осложнения после оперативного лечения. Пациентам, перенёсшим удаление надпочечника, необходимо находиться под наблюдением врача-эндокринолога, который в зависимости от того, осталась ли симптоматика или нет, назначает медикаментозную терапию. Осмотры производятся каждые полгода.
Пациентам после удаления надпочечника необходимо:
- избегать чрезмерной физической и психоэмоциональной нагрузки;
- с осторожностью принимать седативные препараты, желательно только после консультации врача.
После адреналэктомии пациентам необходимо более тщательно коррегировать терапию гипертонической болезни в том случае, если она первичная. Также это необходимо выполнять и пациентам с ишемической болезнью сердца.[15]
Список литературы
Young W.F. Jr. Clinical practice. The incidentally discovered adrenal mass // New Engl J Med. — 2007; 356: 601-10.
Kassi E., Kaltsas G., Zografos G.N., Chrousos G. Current issues in the diagnosis and management of adrenocortical carcinomas // Expert Rev Endocrinol Metab. — 2010; 5: 451-66.
Barzon L., Sonino N., Fallo F., et al. Prevalence and natural history of adrenal incidentalomas // Eur J Endocrinol. — 2003; 149: 273-85.
Kloos R.T., Gross M.D., Francis I.R., et al. Incidentally discovered adrenal masses // Endocr Rev. — 1995; 16: 460-84.
Mansmann G., Lau J., Balk E., et al. The clinically inapparent adrenal mass: update in diagnosis and management // Endocr Rev. — 2004; 25: 309-40.
Fassnacht M., Libé R., Kroiss M., et al. Adrenocortical carcinoma: a clinician’s update // Nat Rev Endocrinol. — 2011; 7(6): 323-35.
Pacak K., Eisenhofer G., Ahlman H., et al. Pheochromocytoma: recommendations for clinical practice from the first international symposium. October 2005 // Nat Clin Pract Endocrinol Metab. — 2007; 3(2): 92-102.
Каприн А.Д., Старинский В.В., Петрова Г.В. Злокачественные новообразования в России в 2014 году. — М., 2016. — 250 с.
Icard P., Chapuis Y., Andreassian B., et al. Adrenocortical carcinoma in surgically treated patients: a retrospective study on 156 cases by the French Association of Endocrine Surgeons // Surgery. — 1992; 112: 972.
Berruti A., Baudin E., Gelderblom H., et al. Adrenal cancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up // Ann Oncol. — 2012; 23(7): 131-8.
Дедов И.И., Мельниченко Г.А., Фадеев В.В. Эндокринология. — М.: Литтерра, 2015. — 412 с.
Markou A., Tsigou K., Papadogias D., et al. A unique case of a benign adrenocortical tumor with triple secretion of cortisol, androgens, and aldosterone: development of multiple sclerosis after surgical removal of the tumor // Hormones (Athens). — 2005; 4: 226-30.
Lughezzani G., Sun M., Perrotte P., et al. The European Network for the Study of Adrenal Tumors staging system is prognostically superior to the international union against cancer-staging system: a North American validation // Eur J Cancer. — 2010; 46(4): 713-9.
Allolio B., Fassnacht M. Clinical review: Adrenocortical carcinoma: clinical update // J Clin Endocrinol Metab. — 2006; 91: 2027-37.
Кузнецов Н.С., Гончаров Н.П., Кация Г.В. и др. Повышение уровня метилированных производных катехоламинов — патогномоничный лабораторный признак феохромоцитомы // Проблемы эндокринологии. — 2007. — № 1. — С. 33-36.

