Определение болезни. Причины заболевания
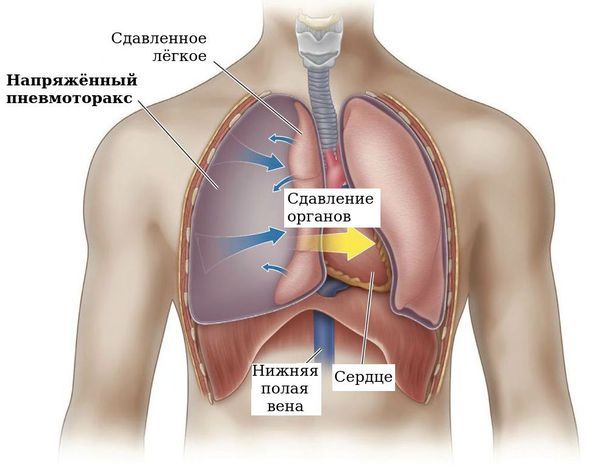
Напряжённый пневмоторакс (Tension pneumothorax) — это критическое состояние, при котором воздух, попавший в грудную клетку, не может выйти наружу и начинает сдавливать лёгкие и сердце, угрожая остановкой дыхания и кровообращения.
Чтобы лучше понять суть этого состояния, представьте, что каждое лёгкое находится в герметичном мешке — плевральной полости. В норме давление внутри этой полости отрицательное, т. е. ниже атмосферного, и именно благодаря ему лёгкие остаются расправленными [1][2]. Но если в эту полость попадает воздух, лёгкое частично или полностью сжимается — развивается обычный пневмоторакс.
При напряжённом пневмотораксе ситуация гораздо серьёзнее: воздух не просто попадает в плевральную полость, а скапливается там под нарастающим давлением. Это происходит из-за формирования своеобразного клапана, который впускает воздух при вдохе, но не выпускает его обратно [1][3]. В результате давление внутри грудной клетки стремительно растёт, сдавливает не только лёгкое на поражённой стороне, но также смещает сердце, трахею и крупные кровеносные сосуды. Это приводит к острой нехватке кислорода, резкой боли в груди и может закончиться остановкой сердца.
Напряжённый пневмоторакс
Хотя точная частота напряжённого пневмоторакса неизвестна, он может развиться у 1–2 % пациентов с первичным спонтанным пневмотораксом [1]. При этом примерно 20 % людей с травмами грудной клетки поступают в больницу с пневмотораксом, который в дальнейшем может перейти в напряжённую форму [13].
Напряжённый пневмоторакс может возникнуть как у относительно здоровых людей, так и у пациентов с хроническими заболеваниями [4].
Причины развития напряжённого пневмоторакса
Причины можно разделить на несколько групп:
- Травматические — наиболее частая группа причин. Повреждение может быть вызвано проникающими ранениями (ножевыми или огнестрельными) и тупыми травмами (например, при ДТП, падении с высоты, сильном ударе в грудь или переломе рёбер, которые могут повредить лёгкое) [1][5].
- Спонтанные (самопроизвольные):
- первичный спонтанный пневмоторакс — возникает у людей без заболеваний лёгких, чаще всего — у высоких, худых молодых мужчин в возрасте от 20 до 30 лет, обычно это происходит из-за разрыва врождённых небольших воздушных пузырьков (булл) на поверхности лёгкого [3];
- вторичный спонтанный пневмоторакс — является осложнением уже существующих заболеваний лёгких, таких как хроническая обструктивная болезнь лёгких (ХОБЛ), муковисцидоз, тяжёлая астма, туберкулёз или некоторые виды пневмонии, также он может возникнуть на фоне менструации (катамениальный пневмоторакс), паразитарных заболеваний, болезней соединительной ткани и дефицита альфа-1 антитрипсина [3][4][12].
- Ятрогенные — пневмоторакс возникает в результате медицинских процедур, например в ходе реанимационных мероприятий, установки центрального венозного катетера (особенно в подключичную вену), биопсии и искусственной вентиляции лёгких (особенно с высоким давлением).
К ключевым факторам риска также относятся:
- курение — вероятность развития пневмоторакса у курящих мужчин в 22 раза выше, а у женщин — в 9 раз выше по сравнению с некурящими, особенно если они выкуривают более 20 сигарет в день [3];
- наследственная предрасположенность — в некоторых семьях спонтанный пневмоторакс встречается чаще;
- перепады давления (баротравма) — занятия дайвингом, полёты на самолёте, игра на духовых инструментах и подъём в горы могут спровоцировать разрыв булл у предрасположенных людей [1].
Симптомы напряжённого пневмоторакса
Напряжённый пневмоторакс почти всегда развивается стремительно (как правило, в течение нескольких минут) и требует немедленного медицинской помощи.
Основные симптомы:
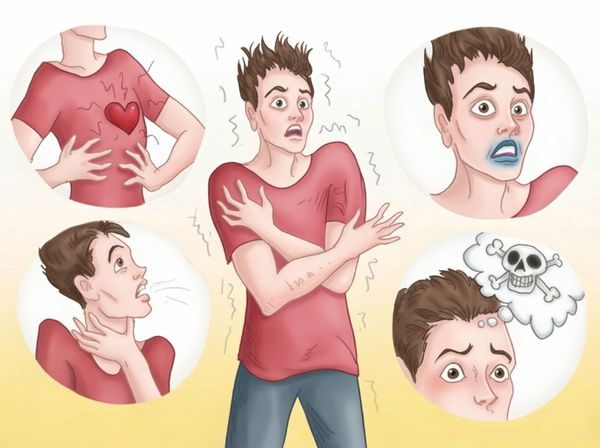
- острая, пронзительная боль в груди — возникает внезапно на стороне поражённого лёгкого, может отдавать в плечо, шею или спину и резко усиливается при попытке глубоко вдохнуть или кашлянуть;
- резко нарастающая одышка — ощущение острой нехватки воздуха, которое не проходит даже в состоянии полного покоя, при этом человек даже не может произнести предложение, не прерываясь на вдох [2][6];
- учащённое и поверхностное дыхание — организм пытается компенсировать недостаток кислорода, но дыхание становится неэффективным;
- сухой мучительный кашель — может возникать рефлекторно из-за раздражения плевры (серозной оболочки, которая покрывает лёгкие) [4];
- учащённое сердцебиение (тахикардия) и резкое падение артериального давления (гипотония) — признаки того, что сердце не может нормально качать кровь из-за сдавления, также могут сопровождаться ощущением перебоев в работе сердца (аритмией) [4];
- цианоз — кожа, губы и ногтевые ложа приобретают синюшный оттенок, что указывает на признак тяжёлой нехватки кислорода в крови (гипоксии) [1];
- чувство паники и страх смерти — это прямая реакция организма на удушье и нарушение работы сердца.
Симптомы напряжённого пневмоторакса
Важно помнить, что промедление при развитии напряжённого пневмоторакса может стоить пациенту жизни. Если у человека возникает сочетание этих симптомов, ни в коем случае нельзя ждать, пока они пройдут самостоятельно. Необходимо срочно вызывать скорую помощь.
Патогенез напряжённого пневмоторакса
Чтобы понять, почему напряжённый пневмоторакс так опасен, нужно разобраться, какие процессы происходят внутри грудной клетки.
В норме лёгкие и грудная клетка работают слаженно. Между ними почти нет воздуха, там вакуум (отрицательное давление). Этот вакуум удерживает лёгкое расправленным и заставляет его двигаться вместе с грудной клеткой при каждом вдохе и выдохе. Однако при напряжённом пневмотораксе эта система нарушается, запуская патологическую реакцию:
- В лёгком или в стенке грудной клетки образуется повреждение, которое работает как односторонний клапан: пропускает воздух внутрь, но не выпускает его наружу.
- С каждым вдохом в плевральной полости становится всё больше воздуха. Постепенно давление становится положительным и сжимает лёгкое, полностью выключая его из процесса дыхания.
- Нарастающее давление не ограничивается одним лёгким. Оно начинает выталкивать всё средостение (комплекс органов, включающий сердце, трахею и крупные сосуды) в противоположную сторону, из-за чего здоровое лёгкое также сдавливается, ещё больше усугубляя дыхательную недостаточность.
- Смещение и прямое сдавление крупных вен (в первую очередь верхней и нижней полых вен) резко затрудняет возврат крови к сердцу и в дальнейшем — к аорте. Это приводит к резкому снижению артериального давления и, если не принять меры, к остановке сердца [1][4][6].
Классификация и стадии развития напряжённого пневмоторакса
Врачи используют несколько классификаций пневмоторакса, чтобы быстро оценить его причину, механизм развития и тяжесть состояния. Это помогает выбрать наиболее эффективную и своевременную тактику лечения.
По причине возникновения пневмоторакс бывает:
По механизму развития выделяют:
- Закрытый пневмоторакс. В плевральную полость попадает небольшое, ограниченное количество воздуха, после чего дефект в лёгком или грудной стенке самостоятельно закрывается и воздух постепенно рассасывается. Это самый благоприятный вариант течения. При таком сценарии пневмоторакс проходит незаметно для пациента и диагностируется случайно. Однако, если в плевральную полость попало слишком большое количество воздуха, это также может привести к спадению лёгкого и заметному нарушению его работы. В этом случае пациенту требуется медицинская помощь.
- Открытый пневмоторакс. Развивается, если человек получил открытую рану грудной клетки, через которую плевральная полость свободно сообщается с окружающей средой. В этом случае воздух заходит в полость при вдохе, а при выдохе выходит. Однако из-за постоянного поступления атмосферного воздуха в плевральную полость отрицательное давление исчезает, поэтому лёгкое на стороне ранения спадается и перестаёт участвовать в дыхании.
- Клапанный (напряжённый) пневмоторакс. Из-за дефекта ткани воздух на вдохе поступает в плевральную полость, но на выдохе не может выйти обратно. Это приводит к быстрому нарастанию внутриплеврального давления, коллапсу лёгкого, смещению средостения и тяжёлым нарушениям дыхания и кровообращения. Именно этот клапанный механизм превращает обычный пневмоторакс в напряжённый — состояние, при котором каждая секунда на счету [11].

Закрытый и открытый пневмоторакс
Осложнения напряжённого пневмоторакса
Напряжённый пневмоторакс сам по себе является грозным осложнением обычного пневмоторакса. Если его не лечить, он неизбежно приводит к жизнеугрожающим состояниям из-за стремительного нарушения работы различных органов.
К основным осложнениям относятся:
- острая дыхательная недостаточность — так как одно лёгкое полностью спадается, а второе сдавливается смещёнными органами средостения, это делает нормальное дыхание невозможным [4];
- обструктивный шок — повышение давления внутри грудной клетки и сдавление вен, приносящих кровь к сердцу, нарушает циркуляцию крови в организме, из-за чего происходит критическое падение артериального давления;
- остановка сердца — является конечным результатом тяжёлой кислородной недостаточности и коллапса кровообращения [1];
- смерть [4].
Среди менее опасных осложнений выделяют:
- гемопневмоторакс — одновременное скопление воздуха и крови в плевральной полости, которое образуется при повреждении кровеносного сосуда [1];
- гидропневмоторакс — одновременное скопление воздуха и жидкости в плевральной полости [4];
- медиастинальная и подкожная эмфизема — распространение воздуха в средостение, область вокруг сердца и крупных сосудов, а также под кожу, что сопровождается характерным хрустом [4];
- эмпиема плевры (пиоторакс) — гнойное воспаление в плевральной полости из-за проникновения инфекции, например через дренажную трубку или из повреждённого лёгкого [1].

Эмпиема плевры
Диагностика напряжённого пневмоторакса
Напряжённый пневмоторакс зачастую диагностирует специалист скорой помощи или врач в приёмном отделении больницы на основе симптомов и результатов осмотра. Так как состояние развивается стремительно, первые действия по спасению человека начинают, не дожидаясь рентгеновского снимка [1][4]. Дальнейшей диагностикой и лечением занимается пульмонолог или хирург.
В первую очередь врач уточняет:
- получал ли пациент недавно травму грудной клетки;
- есть ли у него хронические заболевания лёгких (ХОБЛ, астма);
- проводились ли какие-либо медицинские процедуры в последнее время и т. д.
Физикальный осмотр
При осмотре пациента с напряжённым пневмотораксом специалист может заметить отставание одной половины грудной клетки при дыхании: она почти не расширяется на вдохе, в то время как здоровая сторона двигается нормально [4].
Простукивание поражённой половины груди вызывает громкий, звонкий, «коробочный» (тимпанический) звук, что указывает на скопление большого объёма воздуха под рёбрами [1]. Когда же врач слушает лёгкие стетоскопом, на больной стороне дыхательные шумы либо резко ослаблены, либо полностью отсутствуют.
При прощупывании грудной клетки на поражённой стороне ощущается ослабление так называемого голосового дрожания — вибрации грудной стенки, которая возникает, когда человек произносит низкие гласные звуки (например, слова «тридцать три» или просто «три-три-три»). Если воздух из плевральной полости распространился под кожу, т. е. развилась подкожная эмфизема, прощупывание сопровождается характерным лёгким хрустом. Врач также может отметить изменение тембра голоса, увеличение шеи, набухание шейных вен и расширение грудной клетки [4].

Грудная клетка при эмфиземе
Инструментальная диагностика
Её проводят для подтверждения диагноза после оказания первой помощи. К основным методам относятся:
- Рентгенография органов грудной клетки в двух проекциях — основной метод диагностики пневмоторакса [4]. На рентгеновском снимке врач чётко видит спавшееся лёгкое, а также область, заполненную воздухом, в которой отсутствует лёгочный рисунок. На напряжённый пневмоторакс также будет указывать смещение сердца и трахеи в здоровую сторону и уплощение купола диафрагмы [7].
- Ультразвуковое исследование (УЗИ) плевральных полостей — быстрый и точный метод, который можно выполнить прямо у постели больного. Врач с помощью УЗ-датчика может мгновенно подтвердить наличие воздуха в плевральной полости, если у него отсутствует «скольжение лёгкого» (когда листок плевры, покрывающей поверхность лёгкого, не скользит относительно второго листка, выстилающего внутреннюю поверхность грудной стенки) и специфический «знак точки лёгкого» (места, где воздух в плевральной полости граничит с ещё прилегающим к грудной стенке участком лёгкого) [1].
- Компьютерная томография (КТ) — самый информативный метод, который позволяет детально рассмотреть лёгкие, найти причину утечки воздуха (например, буллы) и оценить сопутствующие повреждения. Однако КТ обычно проводится уже после стабилизации состояния пациента, так как требует времени и транспортировки в специальный кабинет [4].
В перечень обследования также входит общий анализ крови с лейкоцитарной формулой, который может указать на активное воспаление и геморрагический синдром [4].
В ходе диагностики врач с помощью электрокардиографии (ЭКГ) обязательно исключает другие состояния с похожими симптомами, например инфаркт миокарда, тромбоэмболию лёгочной артерии (ТЭЛА) или тампонаду сердца.
Лечение напряжённого пневмоторакса
Как уже было сказано, напряжённый пневмоторакс требует незамедлительного лечения, которое часто начинается ещё на догоспитальном этапе и продолжается в условиях стационара.
Экстренная помощь
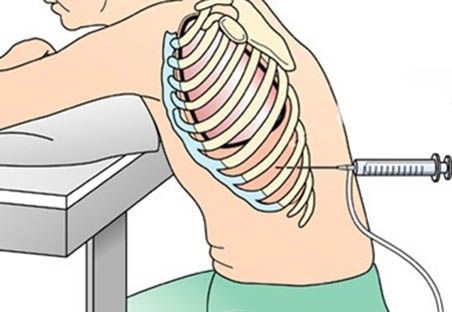
Основная задача — как можно быстрее выпустить воздух из плевральной полости, чтобы снизить давление. Для этого в первую очередь проводят пункцию плевральной полости, в ходе которой врач вводит толстую иглу (катетер) в грудную клетку (обычно во втором межреберье по среднеключичной линии или в пятом межреберье по передней подмышечной линии). Выход воздуха под давлением, часто со свистом, подтверждает диагноз и мгновенно облегчает состояние пациента: у него восстанавливается дыхание и стабилизируется давление. Это временная мера, за которой следует установка постоянного дренажа [1][4][7].
Пункция плевральной полости
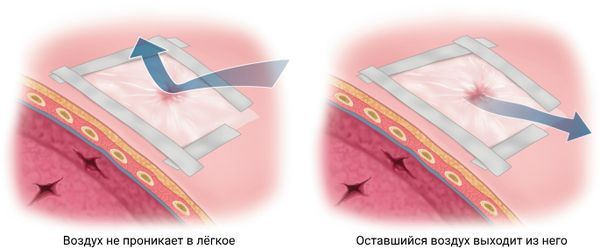
Если пневмоторакс вызван открытой раной грудной клетки, на неё накладывают специальную окклюзионную (герметизирующую) повязку, которая предотвращает дальнейшее засасывание воздуха.
Окклюзионная повязка
Лечение в больнице
Основным методом лечения считается дренирование плевральной полости: через небольшой разрез в грудную клетку устанавливают гибкую дренажную трубку, подключённую к специальной системе (например, к банке с водой, раствором с антисептиком или к активному аспиратору). Эта трубка постоянно отводит воздух, что позволяет лёгкому расправиться и контролировать процесс заживления [4].
Чтобы справиться с гипоксией, пациенту подают кислород через маску или носовые канюли. Кроме того, кислородотерапия ускоряет рассасывание оставшегося в плевральной полости воздуха (азота) в 4 раза.
Если утечка воздуха не прекращается, пневмоторакс повторяется (рецидивирует) или пациент входит в группу риска, ему назначают операцию — видеоассистированную торакоскопию (ВАТС). Это современная малотравматичная операция, в ходе которой делают лишь 2–3 небольших прокола и через них вводят видеокамеру и специальные инструменты, чтобы найти источник утечки воздуха. Чаще всего причина заключается в разрыве булл. В этом случае врач их вскрывает и зашивает.
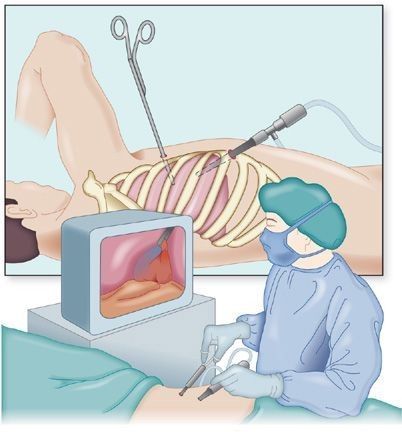
ВАТС
Если же пневмоторакс вызван распространённой эмфиземой, ушивания может быть недостаточно. В таком случае используют специальные материалы (заплатки), такие как кусочек плевры или синтетические материалы (укрепление шва аппликацией пластины Tahocomb или клеем BioGlue) [4].
В более сложных случаях, например при многочисленных кистах, может потребоваться удаление изменённого участка лёгкого [1][4].
Чтобы предотвратить дальнейшие рецидивы (повторные эпизоды) пневмоторакса, в рамках ВАТС хирург может провести плевродез — процедуру, направленная на «склеивание» листков плевры. Он обрабатывает плевру механически или использует химические вещества (например, тальк), а также некоторые антибиотики (Доксициклин), чтобы вызвать воспаление и последующее образование спаек [4]. Эти спайки надёжно прикрепляют лёгкое к грудной стенке и не дают ему спадаться в будущем [2][8].
Прогноз. Профилактика
Прогноз при напряжённом пневмотораксе напрямую зависит от скорости оказания медицинской помощи и причины его развития. Например, у пациентов с ВИЧ-инфекцией летальность в стационаре при развитии пневмоторакса составляет 25 %, с ХОБЛ — 5 %, с муковисцидозом при одностороннем пневмотораксе — 4 %, при двустороннем — 25 % [4]. Таким образом, смертность чаще регистрируют при вторичном пневмотораксе из-за лёгочного заболевания и снижения респираторных резервов пациента [3].
Однако своевременная диагностика и правильное лечение значительно улучшают прогноз. Большинство пациентов полностью восстанавливаются без долгосрочных последствий для здоровья [1].
Важной проблемой остаётся риск рецидива. Например, спонтанный пневмоторакс после дренирования плевральной полости повторяется в 30–50 % случаев. В большинстве случаев рецидивы возникают в первые 6 месяцев после первого эпизода, а у 39 % пациентов — в течение первого года [3][9]. После хирургического лечения с проведением плевродеза риск рецидива снижается до 3–10 % [10][14].
Профилактика напряжённого пневмоторакса
Профилактические меры делятся на первичные (направленные на предотвращение первого эпизода) и вторичные (помогают снизить риск рецидивов).
К первичным мерам относятся:
- отказ от курения — самый важный и эффективный способ профилактики спонтанного пневмоторакса, так как курение повреждает лёгочную ткань и способствует образованию булл;
- своевременное лечение заболеваний лёгких — пациентам с ХОБЛ, астмой и муковисцидозом необходимо строго следовать рекомендациям врача и контролировать своё состояние;
- соблюдение правил техники безопасности — использование ремней безопасности в автомобиле и соблюдение правил охраны труда на производстве помогают предотвратить травмы грудной клетки;
- исключение баротравмы — людям в группе риска следует с осторожностью относиться к дайвингу и полётам и соблюдать все правила безопасности, например медленно подниматься при погружении.
Наиболее эффективным методом вторичной профилактики является ВАТС с ушиванием булл и плевродезом. После перенесённого пневмоторакса врач даст индивидуальные рекомендации по образу жизни. Как правило, в течение определённого времени (от нескольких недель до нескольких месяцев) рекомендуется избегать интенсивных физических нагрузок и поднятия тяжестей, полётов на самолёте, подводного плавания (дайвинга) и игры на духовых музыкальных инструментах. Соблюдение этих рекомендаций и внимательное отношение к своему здоровью помогут минимизировать риск рецидива и вести полноценную жизнь. Кроме того, пациенту, перенёсшему данное состояние, показано наблюдение у пульмонолога [4].
Список литературы
Sahota R. J., Sayad E. Tension Pneumothorax // StatPearls. — 2025.ссылка
Fantin A., Castaldo N., Salvitti S. et al. A Practical Approach to Pneumothorax Management // Pulm Ther. — 2025. — № 2. — P. 327–346.ссылка
Ривас де Андрес Х., Хименес Лопес М., Молинс Лопес-Родо Л. и др. Диагностика и лечение спонтанного пневмоторакса: клинические рекомендации Испанского общества пульмонологов и торакальных хирургов (SEPAR) // Пульмонология. — 2008. — № 6. — С. 15–27.
Российское общество хирурго. Спонтанный пневмоторакс: клинические рекомендации. — М., 2024.
Sharma A., Jindal P. Principles of diagnosis and management of traumatic pneumothorax // J Emerg Trauma Shock. — 2008. — № 1. — Р. 34–41.ссылка
Talbott M. M., Campos A., Kuhl E. A. et al. EMS Pneumothorax Identification Without Ancillary Testing // StatPearls. — 2025. ссылка
Shorthose M., Barton E., Walker S. The contemporary management of spontaneous pneumothorax in adults // Breathe (Sheff). — 2023. — № 4.ссылка
Ali M., Sharma S., Surani S. Pleurodesis // StatPearls. — 2025.ссылка
Walker S. P., Bibby A. C., Halford P. et al. Recurrence rates in primary spontaneous pneumothorax: a systematic review and meta-analysis // Eur Respir J. — 2018. — № 3. ссылка
Huang N., He S., Chen S. et al. Incidence and risk factors for recurrent primary spontaneous pneumothorax after video-assisted thoracoscopic surgery: a systematic review and meta-analysis // J Thorac Dis. — 2024. — № 6. — Р. 3696–3710. ссылка
Министерство здравоохранения Республики Казахстан. Спонтанный пневмоторакс: клинические рекомендации. — Астана, 2007.
McKnight C., Burns B. Pneumothorax // StatPearls. — 2023. ссылка
Испанское общество пульмонологов и торакальных хирургов. Диагностика и лечение травм грудной клетки: клинические рекомендации // Пульмонология. — 2011. — № 5. — С. 13–24.
Евсеев Д. А., Калинина И. И., Ускова Н. Г. и др. Применение превентивного плевродеза у пациента с гистиоцитозом из клеток Лангерганса с поражением легких // Вопросы гематологии/онкологии и иммунопатологии в педиатрии. — 2018. — № 3. — С. 74–80.

