Определение болезни. Причины заболевания
MODY-диабет (Maturity-Onset Diabetes of the Young) — это группа наследственных форм сахарного диабета, которые возникают из-за патогенных вариантов в генах, регулирующих функцию бета-клеток поджелудочной железы и секрецию (выработку) инсулина. Нарушение их работы приводит к хроническому повышению уровня глюкозы в крови [1].
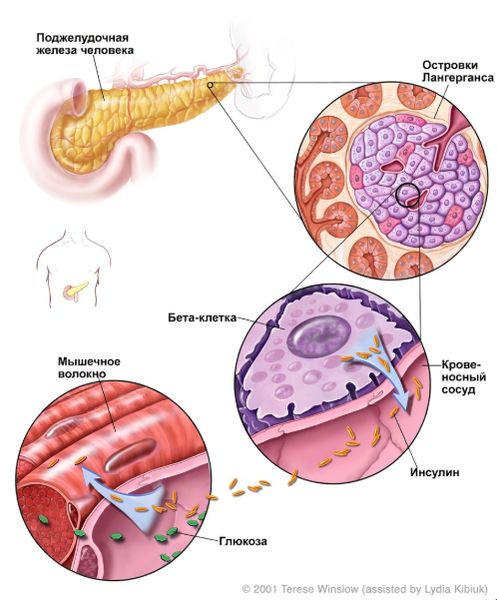
Выработка инсулина в поджелудочной железе
Название «MODY-диабет» (расшифровка аббревиатуры с английского переводится как сахарный диабет взрослого типа у молодых) закрепилось в 1960-х годах, когда у подростков начали обнаруживать диабет, не похожий на сахарный диабет 1-го и 2-го типов (т. е. без аутоантител и ожирения), но с сохранением выработки собственного инсулина [7].
В настоящее время описано несколько генов, патогенные варианты которых могут приводить к развитию MODY-диабета. Наиболее распространённые варианты связаны с генами GCK, HNF1A, HNF4A и HNF1B, отвечающими за реакцию бета-клеток на глюкозу и регуляцию секреции инсулина [2][16].
Распространённость MODY-диабета
Несмотря на то что эта болезнь считается редкой, её распространённость недооценивается. По данным исследований, 1–5 % детей и подростков с диагнозом «сахарный диабет» фактически имеют MODY-диабет, но получают лечение по схемам терапии других типов диабета [4]. Это связано с тем, что симптомы нередко напоминают сахарный диабет 1-го и 2-го типов, а генетическое тестирование проводят не всегда, так как обычно его назначают при наличии специфических признаков или семейного анамнеза.
Причины развития MODY-диабета
Причина MODY-диабета связана с патогенным вариантом гена, который присутствует с рождения и чаще всего наследуется по аутосомно-доминантному типу: если у одного из родителей есть патогенный вариант, то вероятность его передачи ребёнку составляет 50 %. Поэтому MODY-диабет часто встречается в нескольких поколениях семьи [12].
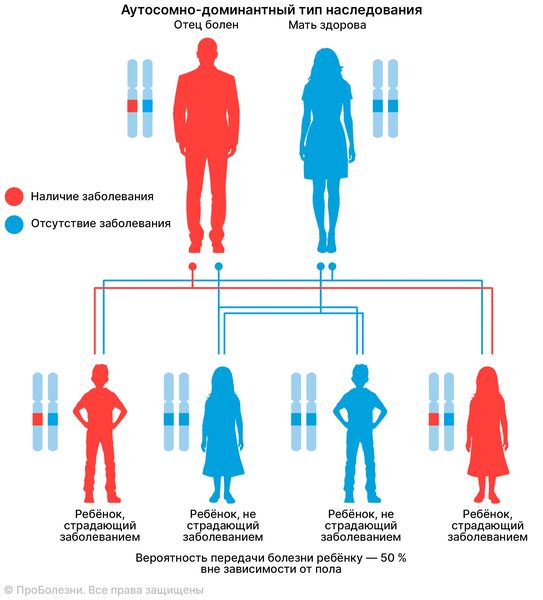
Аутосомно-доминантный тип наследования
Стоит отметить, что симптомы могут проявиться не сразу, а по мере снижения функционального резерва бета-клеток и нарушения их работы. Внешние факторы, например питание, стресс, инфекции и физическая активность, могут влиять на выраженность гипергликемии (патологического повышения уровня глюкозы в крови), но не являются причиной болезни [14].
Симптомы MODY-диабета
Проявления MODY-диабета различны: даже при наличии одинаковой мутации у детей может наблюдаться разная степень гипергликемии и выраженность жалоб. У части пациентов болезнь протекает скрыто и выявляется случайно. В подростковом возрасте симптомы могут стать заметнее [1]. Такая вариативность проявлений связана с индивидуальными особенностями функционального резерва бета-клеток и реализации генетического варианта, а также с влиянием сопутствующих метаболических факторов.
К общим симптомам всех вариантов, которые могут заметить родители, относятся:
- умеренная жажда и сухость во рту;
- учащённое мочеиспускание;
- утомляемость (часто после еды);
- головные боли и снижение концентрации;
- более выраженный подъём уровня глюкозы после еды, богатой простыми углеводами;
- эпизоды снижения работоспособности.
Большинство детей чувствуют себя удовлетворительно. В отличие от сахарного диабета 1-го типа, MODY-диабет редко сопровождается резким похудением, тяжёлой слабостью, характерным ацетоновым запахом изо рта или состояниями, требующими экстренной помощи.
Также определяют особенности проявлений MODY-диабета в зависимости от возраста:
- Младенцы и малыши. У них симптомы обычно минимальны. Иногда MODY-диабет можно заподозрить при эпизодах гипогликемии (сниженного уровня глюкозы в крови) или при рождении крупного ребёнка (масса тела при рождении более 4 кг или выше 90-го перцентиля, т. е. макросомия), что типично для MODY-1 [14].
- Дошкольники. Родители детей этой возрастной группы могут замечать лёгкие признаки колебаний сахара: быстрое уставание, частую жажду и раздражительность после сладкого.
- Школьники. Нередко впервые выявляются отклонения в анализах: умеренно повышенная глюкоза натощак и/или слегка повышенный гликированный гемоглобин (гликогемоглобин) — показатель среднего уровня глюкозы за последние 2–3 месяца.
- Подростки. На фоне гормональной перестройки в пубертатный период развивается физиологическая инсулинорезистентность, которая связана с повышением уровня гормона роста и половых гормонов, что увеличивает потребность организма в инсулине. При наличии MODY-диабета это приводит к более заметным колебаниям сахара.
Симптомы также зависят от типа MODY-диабета:
- MODY-2 (GCK-MODY). Отличается умеренной стабильной гипергликемией натощак, как правило, без выраженной клинической симптоматики [14].
- MODY-3 (HNF1A-MODY). Обычно сопровождается симптомами гипергликемии: жаждой и утомляемостью. Также характерна глюкозурия (наличие глюкозы в моче), которая может возникать даже при умеренном повышении сахара в крови [6].
- MODY-1 (HNF4A-MODY). По течению напоминает MODY-3. У новорождённых возможны макросомия и ранние эпизоды гипогликемии.
- MODY-5 (HNF1B-MODY). Симптомы диабета обычно умеренные и нередко сочетаются с проявлениями почечной патологии.
Стоит отметить, что при MODY-диабете бета-клетки не разрушаются полностью, поэтому сохраняется секреция инсулина, достаточная для подавления кетогенеза — процесса образования кетоновых тел при выраженном дефиците инсулина. Поэтому MODY почти никогда не вызывает жизнеугрожающий кетоацидоз — острое осложнение сахарного диабета, которое возникает из-за критической нехватки инсулина и может приводить к накоплению токсичных кислот (кетонов), сильному закислению крови (ацидозу), а также повышать риск развития комы.
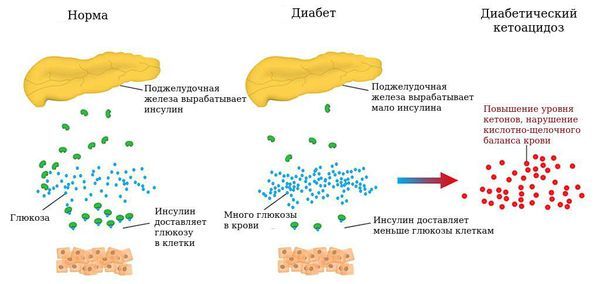
Диабетический кетоацидоз
Патогенез MODY-диабета
MODY-диабет отличается от сахарного диабета 1-го и 2-го типов тем, что при нём бета-клетки поджелудочной железы не разрушаются, а ведущим механизмом является не инсулинорезистентность, а нарушение нормальной секреции инсулина [5]. Механизм развития болезни зависит от её генетического типа.
MODY-2 (GCK-MODY)
Ген GCK кодирует глюкокиназу — «глюкозный датчик», определяющий уровень сахара, при котором бета-клетка начинает выделять инсулин. При мутации порог чувствительности смещается: инсулиновый ответ запускается при более высоком уровне сахара в крови [14].
Из-за этого уровень глюкозы натощак обычно стабильно повышен на 1–2 ммоль/л, но выраженной гипергликемии нет. Организм человека адаптирован к этим значениям, поэтому лечение чаще всего не требуется.
MODY-3 и MODY-1 (HNF1A- и HNF4A-MODY)
Гены HNF1A и HNF4A кодируют транскрипционные факторы — белки, которые регулируют работу многих генов внутри бета-клетки, в том числе транспорт глюкозы и выработку инсулина [4].
При этих типах MODY-диабета постепенно развивается функциональная недостаточность бета-клеток, так как снижается их способность к адекватному инсулиновому ответу, при этом медленно нарастает гипергликемия.
У таких пациентов наблюдается высокая чувствительность к препаратам сульфонилмочевины — сахароснижающим средствам, которые стимулируют секрецию инсулина и широко применяются при лечении сахарного диабета 2-го типа. При этих типах MODY-диабета они часто эффективны в низких дозах.
MODY-5 (HNF1B-MODY)
Ген HNF1B участвует в эмбриональном развитии поджелудочной железы и почек. Поэтому патогенные варианты могут приводить к сочетанию диабета с врождёнными аномалиями мочевыделительной системы, например с дисплазией (нарушением структуры) или гипоплазией (маленьким размером) почек, снижением их функции, а также с кистами почек и аномалиями мочеточников [10].
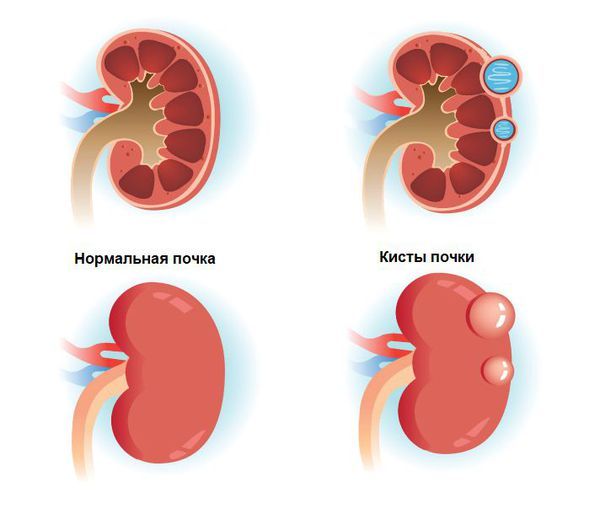
Простая почечная киста
Типично наблюдаются:
- гипоплазия (врождённое недоразвитие) поджелудочной железы;
- врождённо сниженное количество бета-клеток;
- хронически недостаточная секреция инсулина;
- частые структурные и функциональные нарушения со стороны почек (в том числе гипомагниемия — снижение уровня магния в сыворотке крови) [13].
Классификация и стадии развития MODY-диабета
На сегодняшний день описано несколько типов MODY-диабета, каждый из которых связан с патогенным вариантом определённого гена, влияющего на функцию бета-клеток или развитие поджелудочной железы [1]. Течение заболевания определяется конкретным генетическим типом и характером нарушения секреции инсулина [3].
В клинической практике подавляющее большинство случаев приходится на четыре основные формы, которые уже упоминались выше:
- MODY-2 (GCK-MODY). Самый частый и наиболее мягкий вариант, осложнения развиваются крайне редко. Лечение чаще всего не требуется. Характерна стабильная лёгкая гипергликемия натощак (обычно 6,0–7,8 ммоль/л).
- MODY-3 (HNF1A-MODY). Обычно встречается у подростков и юных людей. Снижение секреции инсулина прогрессирует со временем. Характерна высокая чувствительность к сульфонилмочевине. При недостаточном контроле могут развиться диабетические осложнения, в том числе ретинопатия, нефропатия и нейропатия [4].
- MODY-1 (HNF4A-MODY). По клинической картине близок к MODY-3. При этой форме у новорождённых может быть макросомия и ранние эпизоды гипогликемии. Также наблюдается высокая чувствительность к сульфонилмочевине.
- MODY-5 (HNF1B-MODY). Редкий тип, но сопровождается выраженными симптомами. Сочетается с аномалиями почек, гипомагниемией и уменьшением поджелудочной железы. Нередко требует ранней инсулинотерапии [10].
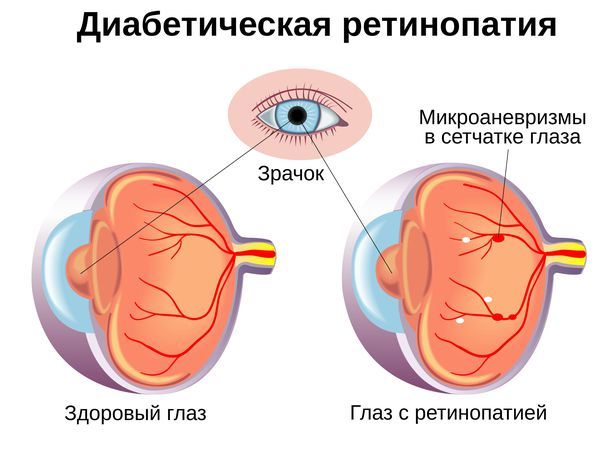
Диабетическая ретинопатия
Остальные варианты встречаются редко и обычно выявляются при расширенных панелях генетического тестирования. К ним относятся MODY-4, MODY-6, MODY-7, MODY-9, MODY-11, MODY-12 и MODY-14. Эти типы могут сопровождаться сочетанными проявлениями, в том числе нарушением развития поджелудочной железы и экзокринной недостаточностью (нарушением пищеварения, при котором не хватает ферментов, расщепляющих еду). В некоторых случаях также могут наблюдаться неврологические особенности или другие врождённые аномалии.
Осложнения MODY-диабета
Риск развития осложнений при MODY-диабете определяется степенью нарушения работы бета-клеток, а также уровнем и стабильностью контроля гликемии. При этом выраженность и характер осложнений зависят от генетического варианта [4].
Так как при MODY-диабете сохраняется остаточная секреция инсулина, выраженные метаболические «качели» и кетоз (накопление кетоновых тел при значительном дефиците инсулина) возникают редко. Гипергликемия обычно более мягкая, а поражение сосудов прогрессирует медленнее.
Выделяют следующие группы риска развития осложнений:
- Наименьший риск — MODY-2. Для этой формы характерна лёгкая стабильная гипергликемия, которая почти не приводит к микрососудистым осложнениям. У большинства пациентов сохраняется хороший прогноз без поражения глаз, почек и сосудов [6].
- Средний риск — MODY-3 и MODY-1. Если гликемия долго остаётся неконтролируемой, развиваются типичные диабетические осложнения: ретинопатия, нефропатия, нейропатия и нарушения периферического кровообращения. Риск постепенно повышается с возрастом из-за прогрессирующего снижения секреции инсулина [8].
- Высокий риск — MODY-5. В этой группе прогноз определяется не только уровнем сахара, но и врождёнными аномалиями, связанными с патогенным вариантом гена HNF1B. Часто именно нефрологические проявления влияют на течение болезни.
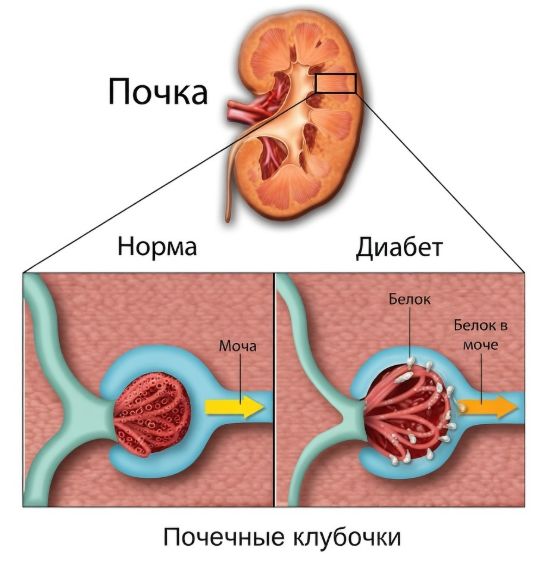
Диабетическая нефропатия
Диагностика MODY-диабета
При подозрении на MODY-диабет следует обратиться к эндокринологу. Для постановки диагноза специалист анализирует клиническую картину, семейный анамнез и лабораторные данные, которые обязательно подтверждаются молекулярно-генетическим исследованием. Так как эту болезнь часто ошибочно принимают за сахарный диабет 1-го и 2-го типов, врач должен чётко соблюдать диагностический алгоритм [4].
Из-за того, что это заболевание наследуется аутосомно-доминантно, важно изучить семейный анамнез (историю болезни).
Характерными признаками MODY-диабета являются:
- дебют в молодом возрасте (обычно до 25 лет);
- семейные случаи диабета в 2–3 поколениях;
- отсутствие выраженной инсулинорезистентности;
- умеренная стабильная гипергликемия;
- сохранённый или слегка сниженный уровень С-пептида в крови;
- отсутствие аутоантител;
- отсутствие диабетического кетоацидоза [1][15].
Лабораторная и инструментальная диагностика
При подозрении на MODY-диабет пациента направляют на анализы крови на глюкозу (натощак), гликогемоглобин, С-пептид (обычно сохранён) и на аутоантитела (GAD, IA-2 и ZnT8 — обычно отрицательные). Дополнительно могут проводить общий анализ мочи и другие биохимические анализы крови.
Уровень глюкозы в крови
Если есть подозрение на MODY-5, оценивают работу почек (изучают креатинин в сыворотке крови) и уровень магния, так как для этой формы характерны структурные аномалии почек и гипомагниемия, связанная с нарушением канальцевой реабсорбции — процесса обратного всасывания воды и полезных веществ из первичной мочи в кровь.
Также при подозрении на MODY-5 могут проводить ультразвуковое исследование (УЗИ), чтобы обнаружить возможное уменьшение поджелудочной железы и структурные аномалии почек [10].
Золотым стандартом диагностики MODY-диабета является генетическое тестирование, которое позволяет не только подтвердить болезнь, но и определить её конкретный тип. Его назначают при следующих показаниях:
- отсутствие ожирения;
- отрицательный анализ на аутоантитела;
- сохранённый уровень С-пептида в крови;
- семейный анамнез;
- необычно высокая чувствительность к сульфонилмочевине [14].
Стоит отметить, что отрицательный результат генетического анализа не позволяет полностью исключить диагноз «MODY-диабет», так как он может быть связан с редкими/неописанными мутациями или с недостаточным охватом генов в используемой панели. В таких ситуациях требуется сопоставление фенотипа и пересмотр объёма генетического исследования (включая расширенные панели) [14].
Дифференциальная диагностика
MODY-диабет следует отличать от сахарного диабета 1-го и 2-го типов, а также от неонатального и вторичного диабета. При типичной клинической картине опытный врач может заподозрить MODY-диабет ещё до получения генетического подтверждения по следующим признакам:
- нормальному или сниженному индексу массы тела (ИМТ);
- отсутствию акантоза — гиперпигментированных бархатистых участков утолщённой кожи, которые появляются на фоне инсулинорезистентности;
- отсутствию тяжёлой декомпенсации — стойкого значительного повышения уровня глюкозы с нарушением метаболического контроля заболевания;
- относительно стабильному течению болезни на протяжении нескольких лет [4][8].
![Чёрный акантоз [17] Чёрный акантоз [17]](/media/bolezny/mody-diabet/chyornyy-akantoz-17_s.jpeg?dummy=1773828885279)
Чёрный акантоз [17]
Лечение MODY-диабета
Выбор тактики терапии зависит от типа MODY-диабета, функции бета-клеток и выраженности гипергликемии [4].
При любом варианте MODY-диабета следует регулярно питаться (без сладких напитков), заниматься умеренной физической активностью и проводить системный мониторинг, в том числе на уровне самоконтроля и ежегодного скрининга осложнений. Также врач должен доступно объяснить пациенту и членам его семьи все особенности MODY-диабета, чтобы они могли самостоятельно безопасно контролировать заболевание.
Лечение MODY-2
Самая мягкая форма MODY-диабета: из-за смещённого «глюкозного порога» лёгкая гипергликемия для пациента является физиологичной, поэтому лечение обычно не требуется.
Однако терапия может понадобиться, если у пациента есть ожирение, инсулинорезистентность или выраженная постпрандиальная гипергликемия (повышение уровня глюкозы в крови после еды) [8].
Лечение MODY-1 и MODY-3
Для этих вариантов характерна высокая чувствительность к препаратам сульфонилмочевины: нередко эффективна дозировка в несколько раз ниже стандартной [11]. Лечение начинают с минимальной дозы, а затем её постепенно повышают, чтобы подобрать оптимальную, при этом контролируют уровень сахара в крови и обязательно профилактируют гипогликемию, особенно у подростков.
При выраженной декомпенсации могут назначать инсулин, но эта мера часто носит временный характер.
Лечение MODY-5
Основная проблема этого типа — врождённый дефицит бета-клеток и частое сочетание с нефропатией. Нередко требуется ранняя инсулинотерапия, наблюдение нефролога и коррекция электролитных нарушений (особенно гипомагниемии) [10].
Особенности лечения MODY-диабета при беременности
При наличии MODY-диабета у матери беременность требует индивидуального ведения, особенно при MODY-2, MODY-1 и MODY-3. Пациентке рекомендуют проконсультироваться с генетиком, чтобы определить риск передачи патогенного варианта гена [14].
Чтобы узнать, унаследовал ли плод MODY-диабет, как правило, ориентируются на динамику УЗИ. Развитие макросомии может косвенно указывать на то, что у плода нет патогенного варианта гена, соответственно, необходимо скорректировать состояние матери (характерно для MODY-2). В таком случае пациентке нужна терапия, потому что её гипергликемия может негативно сказаться на плоде: его поджелудочная железа начнёт вырабатывать избыточный инсулин (чтобы скомпенсировать повышенный уровень сахара матери), что может привести к макросомии (ускоренному росту).
Если плод унаследовал патогенный вариант гена GCK (т. е. имеет MODY-2), в лечении, как правило, нет необходимости, так как гипергликемия физиологична для ребёнка — его организм реагирует на повышенный уровень сахара таким же образом, как и организм матери.
Определить генотип плода также можно с помощью амниоцентеза (забора околоплодной жидкости) и биопсии хориона (забора клеток зародышевой оболочки), но в рутинной практике к этим методам почти не прибегают.

Амниоцентез
Если у матери диагностирован MODY-1 или MODY-3, при терапии может потребоваться переход на инсулин из-за противопоказаний других препаратов.
Прогноз. Профилактика
Прогноз при MODY-диабете зависит от типа мутации, сохранности функции бета-клеток и качества контроля гликемии. В большинстве случаев он благоприятный, особенно при своевременной диагностике и правильной тактике лечения [4][14].
При MODY-2 прогноз наиболее благоприятный, так как наблюдается лёгкая и стабильная гипергликемия, при этом она почти не прогрессирует, а осложнения развиваются крайне редко. Медикаментозная терапия, как правило, не требуется, качество жизни не ухудшается.
В случае MODY-1 и MODY-3 при раннем выявлении прогноз хороший, так как организм нормально реагирует на препараты сульфонилмочевины. При длительной декомпенсации могут развиться типичные диабетические осложнения (ретинопатия, нефропатия и нейропатия), поэтому ключевое значение имеет своевременная диагностика и контроль уровня сахара в крови [9].
При MODY-5 прогноз чаще всего определяется не уровнем глюкозы, а выраженностью врождённых нарушений почек и поджелудочной железы [10]. Существует риск раннего развития почечной недостаточности. Может потребоваться инсулинотерапия. При регулярном наблюдении прогноз улучшается.
Информированность, регулярное наблюдение и грамотная терапия существенно улучшают качество жизни детей и подростков с MODY-диабетом и позволяют им жить так же активно и полноценно, как и их сверстникам [8].
Профилактика MODY-диабета
Специфической профилактики этой болезни не существует, так как патогенный вариант гена присутствует с рождения [4]. Однако прогноз можно существенно улучшить с помощью раннего выявления и правильного наблюдения. К мерам неспецифической профилактики развития MODY-диабета и его осложнений относятся:
- генетическое консультирование семьи и оценка рисков передачи патогенного варианта гена ребёнку;
- обследование родственников первой линии (родителей и братьев/сестёр), особенно если у одного из детей уже обнаружили MODY-диабет;
- регулярное наблюдение у эндокринолога и контроль осложнений;
- ведение здорового образа жизни: физическая активность, питание без сладких напитков и поддержание здоровой массы тела [8].
Список литературы
Greeley S. A. W., Polak M., Njølstad P. R., Barbetti F. et al. ISPAD Clinical Practice Consensus Guidelines 2022: the diagnosis and management of monogenic diabetes in children and adolescents // Pediatr Diabetes. — 2022. — Vol. 23, № 8. — P. 1188–1211.ссылка
Zečević K., Volčanšek Š., Katsiki N., Šestan M. et al. Maturity-onset diabetes of the young (MODY) — in search of ideal diagnostic criteria and precise treatment // Prog Cardiovasc Dis. — 2024. — Vol. 85. — P. 14–25.ссылка
Sharma M., Maurya K., Nautiyal A., Chitme H. R. Monogenic diabetes: a comprehensive overview and therapeutic management of subtypes of MODY // Endocr Res. — 2025. — Vol. 50, № 1. — P. 1–11.ссылка
Özsu E., Çetinkaya S., Bolu S., Hatipoğlu N. et al. Clinical and laboratory characteristics of MODY cases, genetic mutation spectrum and phenotype-genotype relationship // J Clin Res Pediatr Endocrinol. — 2024. — Vol. 16, № 3. — P. 297–305.ссылка
Yahaya T. O., Ufuoma S. B. Genetics and pathophysiology of maturity-onset diabetes of the young (MODY): a review of current trends // Oman Med J. — 2020. — Vol. 35, № 3.ссылка
Naylor R., Knight Johnson A., del Gaudio D. Maturity-onset diabetes of the young overview // GeneReviews. — 2018.ссылка
Fajans S. S., Bell G. I. MODY: history, genetics, pathophysiology, and clinical decision making // Diabetes Care. — 2011. — Vol. 34, № 8. — P. 1878–1884.ссылка
Dzhemileva L. U., Zakharova E. N., Goncharenko A. O., Vafin I. I. et al. Current views on etiology, diagnosis, epidemiology and gene therapy of maturity onset diabetes in the young // Front Endocrinol (Lausanne). — 2025. — Vol. 15.ссылка
Laver T. W., Patel K. A. Maturity onset diabetes of the young and beyond: the changing face of single-gene diabetes // Eur J Endocrinol. — 2025. — Vol. 193, № 3. — P. R25–R29.ссылка
Murphy R., Colclough K., Pollin T. I., Ikle J. et al. The use of precision diagnostics for monogenic diabetes: a systematic review and expert opinion // Commun Med (Lond). — 2023. — Vol. 3, № 1.ссылка
Patel K. A., Oram R. A., Flanagan S. E., De Franco E. et al. Type 1 diabetes genetic risk score: a novel tool to discriminate monogenic and type 1 diabetes // Diabetes. — 2016. — Vol. 65, № 7. — P. 2094–2099.ссылка
Naylor R., Philipson L. H. Who should have genetic testing for maturity-onset diabetes of the young? // Clin Endocrinol (Oxf). — 2011. — Vol. 75, № 4. — P. 422–426.ссылка
Bonnefond A., Unnikrishnan R., Doria A., Vaxillaire M. et al. Monogenic diabetes // Nat Rev Dis Primers. — 2023. — Vol. 9, № 1.ссылка
Zhang H., Colclough K., Gloyn A. L., Pollin T. I. Monogenic diabetes: a gateway to precision medicine in diabetes // J Clin Invest. — 2021. — Vol. 131, № 3.ссылка
Patel N. S. Monogenic forms of diabetes // MSD Manual Professional Version. — 2026.
Sharp L. N., Mirshahi U. L., Colclough K., Hall T. S. et al. MODY is prevalent in later-onset diabetes, has potential for targeted therapy but is challenging to identify // Diabetes. — 2026. — Vol. 75, № 2. — P. 361–368.ссылка
Ho J. H., Abd Wahab A. V., Khoo S., Fung Y. K. An adolescent girl with coexisting ovarian mature cystic teratoma and HAIR-AN syndrome, an extreme subtype of polycystic ovarian syndrome // Endocrinology Diabetes and Metabolism Case Reports. — 2021. — № 1.ссылка

