Определение болезни. Причины заболевания
Макулярный отёк (Macular edema) — это скопление жидкости в центральной зоне (макуле) сетчатки глаза. Проявляется в основном мутным пятном перед глазом, снижением остроты зрения и искажением линий. Это не самостоятельное заболевание, а последствие патологических изменений сетчатки на фоне различных заболеваний.
![Макулярный отёк [24] Макулярный отёк [24]](/media/bolezny/makulyarnyj-otyok/makulyarnyy-otyok-24_s_FIfZuUM.jpeg)
Макулярный отёк [24]
Причины макулярного отёка
Отёк макулы может развиваться на фоне таких болезней и состояний:
- Сахарный диабет 1-го и 2-го типов (СД 1 и СД 2) [7].
- Влажная форма возрастной макулярной дегенерации (ВМД).
- Тромбоз вен сетчатки [8].
- Воспалительные заболевания глаз, например увеит (воспаление сосудистой оболочки глаза).
- Операции по удалению катаракты. Они могут вызвать такое осложнение, как синдром Ирвина — Гасса, одним из проявлений которого является кистозный макулярный отёк.
- Травмы глаза.
- Витреомакулярный тракционный синдром (ВМТС) — натяжение сетчатки из-за частичной отслойки стекловидного тела [21][22].
Чаще всего макулярный отёк возникает на фоне сахарного диабета, возрастной макулярной дегенерации и тромбоза вен сетчатки.
К факторам риска относится:
- неконтролируемое нарушение уровня глюкозы в крови;
- артериальная гипертензия;
- возраст старше 50 лет, так как в этом возрасте повышается риск развития ВМД;
- ожирение;
- курение (у пациентов с ВМД);
- системные заболевания (например, ревматоидный артрит и болезнь Бехтерева).
Распространённость
Так как макулярный отёк возникает при разных заболеваниях, отдельной статистики по этому нарушению нет, но есть данные по его распространённости при некоторых причинах.
Сахарный диабет. В Российской Федерации в 2016 году распространённость диабетической ретинопатии (поражения сетчатки на фоне диабета) составила:
- при СД 1 — 38,3 %;
- при СД 2 — 15 %.
К концу 2017 года число пациентов с диабетической ретинопатией в России превысило 580 тыс. человек [1].
По результатам глобального обзора исследований, проведённых в США, Европе, Австралии и Азии, было показано, что у каждого третьего человека с сахарным диабетом (34,6 %) наблюдалась какая-либо форма диабетической ретинопатии, при этом у каждого десятого (10,2 %) была форма, угрожающая потерей зрения: пролиферативная диабетическая ретинопатия (с образованием новых патологических сосудов) и/или диабетический макулярный отёк (ДМО) [11].
В одном из самых длительных и масштабных исследований распространённости диабетической ретинопатии, которое продолжалось 5 лет (исследование WESDR), было выявлено, что чем тяжелее ретинопатия и длительнее стаж сахарного диабета, тем выше распространённость ДМО. У людей с СД 2 его распространённость составляла от 3 % при стаже заболевания менее 5 лет, до 28 % — при длительности диабета более 20 лет [17].
Возрастная макулярная дегенерация. Она встречается у людей в возрасте старше 50 лет. В 2020 году в мире было 196 млн человек с ВМД [12], к 2040 году ожидается рост до 288 млн пациентов [13]. В 2018 году в России всего зарегистрировано около 319 тыс. человек с дегенерацией макулы и заднего полюса [12]. У 10 % пациентов с ВМД встречается экссудативная (влажная) форма, т. е. отёк макулы [25].
Окклюзия (тромбоз) вен сетчатки. Распространённость тромбозов вен сетчатки составляет 2,14 случаев на 1000 человек в возрасте 40 лет и старше [15]. По некоторым данным, среди людей старше 49 лет тромбоз был обнаружен у 1,6 % обследованных, среди людей 60 лет — у 0,7 %, в возрасте 60–69 лет — у 2,1 %, среди 70-летних и более старших — у 4,6 % [15]. Однако неизвестно, у какого процента этих больных есть макулярный отёк.
Симптомы макулярного отёка
При отёке макулы могут беспокоить:
- Снижение остроты зрения, как правило резкое. Степень ухудшения варьирует от незначительного до сильного [3][8][12].
- Пятно разной формы в центре перед глазом, которое не проходит при моргании.
- Искажение предметов и линий: прямые линии становятся неровными, размер предметов может меняться в большую или меньшую сторону.
Все эти симптомы неспецифические, т. е. могут возникать и при других состояниях, поэтому при их появлении важно обратиться к врачу-офтальмологу — только он сможет установить причину их появления.
Патогенез макулярного отёка
Сетчатка — это внутренняя оболочка глаза, являющаяся начальным отделом зрительного анализатора. Она содержит фоторецепторные клетки (палочки и колбочки), которые принимают и преобразуют видимые лучи света в электрические импульсы, первично обрабатывают их и затем передают в мозг.
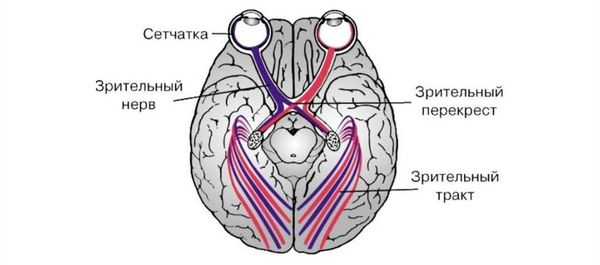
Зрительный анализатор
Анатомически и при офтальмоскопии в сетчатке чётко выявляются два участка, которые выполняют очень важные функции: диск зрительного нерва и жёлтое пятно (макула), центр которого находится на расстоянии 3,5 мм от височного края диска [16].
Макула — это центральная зона сетчатки. Она отвечает за чёткость видения предметов, так как здесь содержится максимальное количество колбочек.
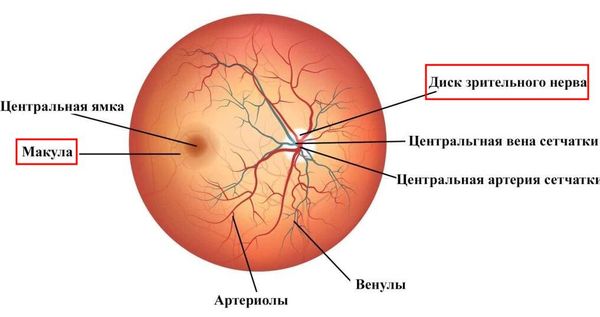
Расположение диска зрительного нерва и макулы на сетчатке
Основным механизмом макулярного отёка является увеличение проницаемости сосудов сетчатки, при котором жидкость просачивается через сосудистую стенку и скапливается в области макулы. Ещё один механизм — неоваскуляризация, т. е. образование новых сосудов. У таких сосудов тонкая стенка, через которую жидкость легко выходит в область макулы.
При диабетической ретинопатии, влажной форме ВМД и тромбозе вен сетчатки повышенная проницаемость сосудистой стенки и неоваскуляризация связаны с усиленным высвобождением эндотелиального фактора роста сосудов (vascular endothelium growth factor — VEGF). Почему усиливается выработка VEGF:
- При диабете и тромбозе вен сетчатки — в ответ на появление участков плохого кровоснабжения (ишемии) сетчатки. Ишемия при диабете вызвана окклюзией (закупоркой) мелких сосудов [7]. При тромбозе вен сетчатки ишемия связана с нарушением кровотока в центральной вене сетчатки или её ветвях [10].
- При влажной форме ВМД — в ответ на повреждение пигментного эпителия сетчатки [19][20]. Основным механизмом макулярного отёка являются новообразованные сосуды. Они «врастают» в слои сетчатки и через них в макулярную область сетчатки начинает поступает жидкость, которая вызывает отёк. Влажная форма ВМД прогрессирует быстрее, чем сухая форма. При этом доказано, что сухая форма может переходить во влажную [23].
Воспалительные процессы (например, увеиты) также вызывают скопление жидкости под сетчаткой, но в этом случае проницаемость сосудов нарушается из-за воспаления: медиаторы воспаления разрушают барьер между сетчаткой и сосудами, жидкость просачивается в сетчатку и накапливается в слоях макулы. Такой отёк, как правило, проходит быстрее — как только заканчивается воспаление.
При синдроме Ирвина — Гааса, который встречается после операции по удалению катаракты, предполагают, что проницаемость сосудов тоже связана с воспалительным процессом.
При травмах макулярный отёк возникает в первые часы после травмы из-за резкого повышения проницаемости сосудов, которое связано с их механическим повреждением.
При витреомакулярном тракционном синдроме повреждение и отёк макулы связаны с механическим натяжением в этой области, которое возникает при неполной задней отслойке стекловидного тела.
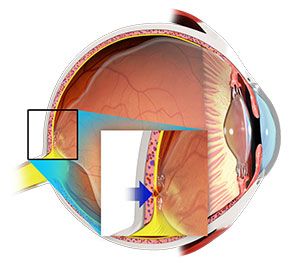
Неполная отслойка стекловидного тела
Классификация и стадии развития макулярного отёка
Макулярный отёк делят по площади поражения на фокальный и диффузный:
- Фокальный, или ограниченный, отёк макулы занимает менее 1/3 её площади [2].
- Диффузный отёк занимает почти всю центральную область сетчатки. Отёк, который распространяется на всю макулу или занимает больше половины её площади, имеет неблагоприятное течение, так как он приводит к стойким и значительным нарушениям зрения.
Также выделяют кистозный макулярный отёк, он отличается множеством полостей с жидкостью в сетчатке. Причиной кистозного макулярного отёка могут быть различные заболевания (например, сахарный диабет), а также синдром Ирвина — Гааса, развившийся после операции по удалению катаракты. Если удаётся устранить такой отёк на ранних стадиях, то зрение обычно восстанавливается. При его длительном течении высок риск развития дегенерации или разрыва в центральной ямке сетчатки.
Осложнения макулярного отёка
Макулярный отёк может привести к множеству осложнений:
- Стойкое снижение остроты зрения. Если макулярный отёк сохраняется долгое время, то возникают стойкие изменения в центральной зоне сетчатки. Они могут стать необратимыми, при этом человек полностью потеряет центральное зрение и у него останется только периферическое зрение (т. е. он будет видеть только края картинки). Однако нельзя сказать точно, через какое время ухудшение зрения может стать необратимым, всё индивидуально.
![Как видит человек с центральным зрением и без него [26] Как видит человек с центральным зрением и без него [26]](/media/bolezny/makulyarnyj-otyok/kak-vidit-chelovek-s-centralnym-zreniem-i-bez-nego-26_s.jpeg)
Как видит человек с центральным зрением и без него [26]
- Вторичная глаукома. Может развиться на фоне макулярного отёка при окклюзии вен сетчатки и диабетической ретинопатии. Новообразованные сосуды, которые появляются на сетчатке, плавно переходят к радужке и «закрывают» угол передней камеры, где происходит отток жидкости [8]. Так образуется закрытоугольная глаукома.
- Психологические последствия. Зрение имеет очень большое значение в жизни человека. Его потеря может вызвать депрессию, тревожность или другие психологические нарушения.
Диагностика макулярного отёка
При резком ухудшении зрения и появлении других глазных симптомов нужно немедленно обратиться к офтальмологу.
На приёме врач сначала собирает анамнез (историю) жизни и болезни. Для этого он может спросить:
- когда появились симптомы;
- это произошло внезапно или постепенно;
- симптомы возникли в одном глазу или в обоих;
- есть ли искажение предметов.
Затем обязательно проводит обследование, в которое входит:
- Визометрия — определение остроты зрения.
- Тонометрия — измерение внутриглазного давления.
- Периметрия — определение полей зрения.
- Биомикроскопия — осмотр переднего отрезка глаза.
- Офтальмоскопия — осмотр заднего отрезка глаза (глазного дна). Это одно из самых важных обследований для выявления макулярного отёка, так как врач смотрит сетчатку, диск зрительного нерва и может обнаружить отёк макулы.
- Оптическая когерентная томография (ОКТ) — это неинвазивный (нетравматичный) и наиболее информативный метод для диагностики патологий сетчатки, в том числе макулярного отёка. ОКТ проводится обязательно, её всегда выполняют после офтальмоскопии для подтверждения диагноза.
![ОКТ: а — макулярный отёк, b — макула в норме [27] ОКТ: а — макулярный отёк, b — макула в норме [27]](/media/bolezny/makulyarnyj-otyok/okt-a-_-makulyarnyy-otyok-b-_-makula-v-norme-27_s.jpeg)
ОКТ: а — макулярный отёк, b — макула в норме [27]
- Флуоресцентная ангиография (ФАГ) — это инвазивный метод, так как требует введения в организм контрастного вещества (флуоресцеина). С помощью этого обследования можно определить зоны нарушения кровообращения (ишемии), выявить новообразованные сосуды (характерные, например, для влажной формы ВМД) и точки утечки красителя, указывающие на просачивание жидкости (особенно при ВМД). Это помогает определить причину макулярного отёка. ФАГ не всегда обязательна, так как при выполнении ОКТ есть ангиорежим.
- Ультразвуковая диагностика (B-сканирование). Применяется как дополнительный метод обследования, чтобы исключить отслойку сетчатки [2][8][9][11].
Дифференциальная диагностика
Как уже упоминалось, проявления макулярного отёка неспецифичные: такие же симптомы могут появиться и при других нарушениях, например при центральной серозной хориоретинопатии (ЦСХРП). Она тоже проявляется серым или размытым пятном в центре и искажением изображения, но обычно обратимым. Чаще встречается у людей 35–50 лет. Различить эти состояния можно с помощью ОКТ.
Лечение макулярного отёка
Основным методом лечения макулярного отёка является введение лекарства в стекловидное тело глаза, т. е. интравитреальное введение (ИВВ). Процедура безболезненная, длится обычно 1–3 мин, однако она проводится в операционной, т. е. в стерильных условиях. Сначала глаз обрабатывают антисептиком, затем с помощью тонкой иглы в глаз вводится препарат.
Основная группа препаратов — это ингибиторы фактора эндотелиального роста сосудов (анти-VEGF), которые останавливают рост новообразованных сосудов [4]. В России зарегистрированы несколько препаратов анти-VEGF: Ранибизумаб (Луцентис), Афлиберцепт (Эйлеа), Бролуцизумаб (Визкью), Фарицимаб (Вабисмо) [2][5][12].
Помимо анти-VEGF применяется противовоспалительный препарат — глюкокортикостероид (ГКС) длительного действия Дексаметазон (Озурдекс) [18]. Выбор препарата зависит от причины.
Диабетический макулярный отёк
При лечении диабетического макулярного отёка чаще всего применяется комбинированное лечение. В первую очередь обычно вводят анти-VEGF, затем вторым этапом проводят лазерную коагуляцию сетчатки. При пролиферативной диабетической ретинопатии (с образованием новых сосудов) проводится хирургическое лечение — витрэктомия (удаление стекловидного тела) с тампонадой силиконового масла и эндолазеркоагуляцией. Хирургическое лечение комбинируют с введением анти-VEGF.
Это заболевание лечится совместно с эндокринологом. Пациент должен контролировать уровень глюкозы в крови, соблюдать диету и рекомендации эндокринолога.
Макулярный отёк при влажной форме ВМД
Основным методом лечения этого вида макулярного отёка является ИВВ анти-VEGF. Есть несколько схем введения этой группы препаратов. В начале лечения делается 3 укола с интервалом в один месяц (загрузочные), затем раз в месяц назначается контроль с выполнением ОКТ для выявления рецидивов заболевания. Последующие уколы выполняются при рецидиве и признаках активности. Количество уколов зависит от активности заболевания: от 3 до 15, а иногда требуется ежемесячное введение.
Макулярный отёк при тромбозе вен сетчатки
При этом виде отёка применяется комбинированное лечение. Сначала делается укол анти-VEGF, затем, когда отёк уменьшился или полностью рассосался, выполняется лазерная коагуляция.
Лечение основного заболевания, ставшего причиной тромбоза вен сетчатки (гипертонии, ишемической болезни сердца, атеросклероза, заболеваний крови или системных болезней), проводится совместно к кардиологом и терапевтом.
При тромбозе вен сетчатки немедленно нужно обратиться к офтальмологу. Чем раньше врач поставит диагноз и начнёт лечение, тем выше шансы полностью восстановить зрение.
Макулярный отёк при синдроме Ирвина — Гааса
Этот синдром сейчас встречается редко благодаря высокотехнологичным методам операции по удалению катаракты. Он лечится с помощью капель (НПВП и глюкокортикостероидов) или парабульбарных инъекций (т. е. в кожу вокруг глаз). Иногда требуется введение в глаз ГКС длительного действия (Озурдекса). Вводят именно ГКС, так как предполагается, что причиной синдрома может быть воспаление.
Макулярный отёк при увеитах
Макулярный отёк — одно из самых распространённых осложнений при увеитах и наиболее частая причина как обратимого, так и стойкого снижения остроты зрения. Для лечения увеита назначают ГКС местно (в виде капель) или системно (в виде внутривенных инъекций). В последнее время для лечения заднего увеита и связанного с ним макулярного отёка часто стали вводить в глаз Озурдекс. Он растворяется в стекловидном теле в течение 3–6 месяцев. Такой метод эффективнее, чем использование капель с ГКС, так как он действует дольше капель.
Макулярный отёк при витреомакулярном тракционном синдроме
Лечение витреомакулярного тракционного синдрома зависит от степени тяжести состояния и симптомов. Основные методы лечения:
- Наблюдение. В лёгких случаях, когда симптомы минимальны, врачи могут рекомендовать просто наблюдать за состоянием. Регулярные осмотры у офтальмолога с проведением ОКТ помогут следить за динамикой заболевания.
- Хирургическое вмешательство. Если этот синдром значительно ухудшает зрение или вызывает другие серьёзные симптомы, может потребоваться витрэктомия. Удаление стекловидного тела позволяет устранить тракцию (натяжение) к макуле и улучшить зрение.
Прогноз. Профилактика
Исходы макулярного отёка зависят от его причины и сроков появления. Например, при окклюзии вен сетчатки прогноз более благоприятный, так как можно полностью убрать отёчность и восстановить зрение. При макулярном отёке на фоне ВМД и сахарного диабета прогнозы сомнительные: может потребоваться несколько уколов анти-VEGF, кроме этого многое зависит от течения сахарного диабета. Лечение направлено на устранение макулярного отёка. Параллельно проводится лечение основной болезни, которая стала причиной макулярного отёка.
В целом прогноз может быть положительным при своевременном и адекватном лечении.
Профилактика макулярного отёка
Чтобы не допустить развития макулярного отёка, людям из группы риска (с сахарным диабетом, болезнями сердечно-сосудистой системы, системными патологиями) важно регулярно проходить осмотры у офтальмолога [12]. Например, согласно клиническим рекомендациям, при сахарном диабете 2-го типа рекомендуется обследоваться не реже одного раза в год, даже если нет признаков диабетической ретинопатии.
Регулярные обследования у офтальмолога и соблюдение рекомендаций по лечению играют ключевую роль в улучшении прогноза [3][8].
Список литературы
Ассоциация врачей-офтальмологов, Российская ассоциация эндокринологов. Сахарный диабет: ретинопатия диабетическая, макулярный отёк диабетический: клинические рекомендации. — 2023. — 52 с.
Романенко И. А., Черкасова В. В., Егоров Е. А. Диабетический макулярный отёк. Классификация, клиника, лечение // Русский медицинский журнал. — 2010. — Том 11, № 1. — С. 30–32.
Астахов Ю. С., Шадричев Ф. Е., Лисочкина А. Б. Диабетическая ретинопатия (тактика ведения пациентов) // Клиническая офтальмология. — 2004. — № 2. — С. 85–92.
Braithwaite T., Nanji A. A., Lindsley K., Greenberg P. B. Anti-vascular endothelial growth factor for macular oedema secondary to central retinal vein occlusion // Cochrane Database Syst Rev. — 2014. — № 5. — 84 р.ссылка
Rosenfeld P. J., Brown D. M., Heier J. S. et al. Ranibizumab for neovascular age-related macular degeneration // N Engl J Med. — 2006. — Vol. 355, № 14. — Р. 1419–1431.ссылка
Boyer D. S., Antoszyk A. N., Awh C. C. et al. Subgroup analysis of the MARINA study of ranibizumab in neovascular age-related macular degeneration // Ophthalmology. — 2007. — Vol. 114, № 2. — Р. 246–252.ссылка
Диабетическая офтальмология / под ред. Л. И. Балашевича, А. С. Измайлова. — СПб.: Человек, 2012. — 336 с.
Астахов Ю. С., Тульцева С. Н. Окклюзия вен сетчатки: методические рекомендации. — СПб.: Эко-Вектор, 2017. — 82 с.
Khandhadia S., Cherry J., Lotery A. J. Age-related macular degeneration // Adv Exp Med Biol. — 2012. — Vol. 724. — P. 15–36.ссылка
Лоскутов И. А. Венозный тромбоз в офтальмологической практике // РМЖ. — 1998. — № 16. — С. 4.
Аветисова С. Э., Егорова Е. А., Мошетовой Л. К. и др. Офтальмология. — М.: ГЭОТАР-Медиа, 2018. — 904 с.
Ассоциация врачей-офтальмологов. Макулярная дегенерация возрастная: клинические рекомендации. — 2024.
Wong W. L., Su X., Li X. et al. Global prevalence of age-related macular degeneration and disease burden projection for 2020 and 2040: a systematic review and meta-analysis // The Lancet Global Health. — 2014. — Vol. 2, № 2. — Р. e106–e116. ссылка
Помыткина Н. В., Лебедев Я. Б., Сорокин Е. Л., Пашенцев Я. Е. Анализ эффективности анти-VEGF терапии диабетического макулярного отёка в авитреальных глазах // Дальневосточный медицинский журнал. — 2021. — № 1. — С. 53–60.
Микшина Е. Ю. Современные методы лечения тромбозов ретинальных вен // РМЖ. Клиническая офтальмология. — 2008. — № 2. — С. 66.
Глазные болезни / под ред В. Г. Копаевой. — 4-е изд., испр. и доп. — М.: Офтальмология, 2018. — 495 с.
Казайкин В. Н. Диабетическая ретинопатия: клиника, диагностика и лечение. — М.: НПЦ Мединформ, 2016. — 34 с.
Bellocq D., Korobelnik J.-F., Burillon C. et al. Effectiveness and safety of dexamethasone implants for post-surgical macular oedema including Irvine-Gass syndrome: the EPISODIC study // Br J Ophthalmol. — 2015. — Vol. 99, № 7. — Р. 979–983.ссылка
Elyasi N., Hemmati H. D. Diabetic Macular Edema: Diagnosis and Management // EyeNet Magazine. — 2021. — Р. 35–37.
Feldman B. H., Shah V. A., Kim L. A. et al. Age-Related Macular Degeneration // EyeWiki. — 2025.
Лыскин П. В., Згоба М. И. Витреомакулярная тракция. Теоретические и практические аспекты лечения // Российская детская офтальмология. — 2019. — № 1. — С. 43–51.
Shah S. U., Tripathy K., Neelakshi B. et al. Vitreomacular Traction Syndrome // EyeWiki. — 2024.
Бобр Т. В. Возрастная макулярная дегенерация сетчатки: практическое пособие для врачей. — Гомель: РНПЦ РМиЭЧ, 2016. — 40 с.
Diabetic macular edema // Mayo Clinic. [Электронный ресурс]. Дата обращения: 25.04.2025.
Алиев А-Г. Д., Алиев А. А-Г., Закиева С. И. и др. Анализ эффективности комбинированного лечения экссудативной формы возрастной макулярной дистрофии // Точка зрения. Восток — Запад. — 2016. — № 1. — С. 94–96.
Gokuladhas K., Sivapriya N., Barath M., NewComer C. H. Ocular Progenitor Cells and Current Applications in Regenerative medicines — Review // Genes & Diseases. — 2017. — Vol. 4, № 2. — P. 88–99.ссылка
Bucan K., Borjan I. P., Bucan I. et al. Genetic Background of a Recurrent Unusual Combined Form of Retinal Vein Occlusion: A Case Report // Case Rep Ophthalmol. — 2018. — Vol. 9, № 1. — Р. 248–253.ссылка

