Определение болезни. Причины заболевания
Киста печени (Liver cyst) — это доброкачественное жидкостное образование печени, ограниченное капсулой из соединительной ткани. Изнутри киста выстлана слоем цилиндрического или кубического эпителия [6].
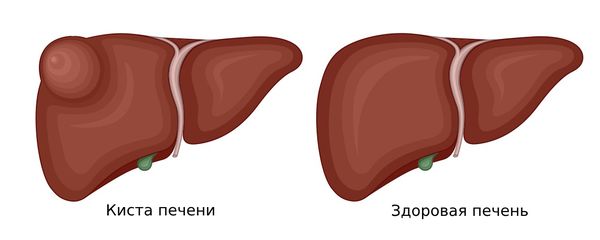
Киста печени
Доброкачественные новообразования печени обычно объединяют в одну группу, хотя у них разное клеточное происхождение [1][9].
Киста печени обычно не опасна и при небольших размерах никак себя не проявляет. Однако симптомы возникают, если к появлению новообразования привело другое заболевание, например паразитарная инфекция или желчнокаменная болезнь.
Размеры кисты могут быть разными: от 5 до 25 мм и более сантиметра, но если киста меньше 10 мм, на УЗИ её не видно [14].
Распространённость кисты печени
По некоторым исследованиям, заболевание встречается у 2,5–7,6 % населения, по другим данным — у 15–19 % [15][16]. У женщин киста печени формируется чаще, чем у мужчин [2][3]. Средний возраст выявления кисты приходится на 40–60 лет [2].
Наиболее часто встречаются простые кисты, потом — множественные кисты (поликистоз) и паразитарные (эхинококкоз).
Причины образования кисты печени
Точные причины возникновения болезни неизвестны, однако учёные предполагают, что истинные кисты являются врождёнными и формируются в ходе внутриутробной аномалии формирования клеток желчных протоков. Такие клетки называют эктопированными: они расположены в неправильном месте, но продолжают функционировать и вырабатывать жидкость, что приводит к формированию кисты.
Ложные, или приобретённые, кисты могут возникать на фоне травмы, операции, паразитарной инвазии или воспалительного процесса в органах брюшной полости.
К факторам риска также относят:
- заболевания печени, желчного пузыря и поджелудочной железы (желчнокаменную болезнь, цирроз печени, холецистит, панкреатит);
- сахарный диабет [18];
- болезни почек (особенно поликистоз почек);
- заболевания органов малого таза (особенно синдром поликистоза яичников);
- приём некоторых лекарственных препаратов, особенно гормональных (например, комбинированных оральных контрацептивов) [17][24][25][26][27].
Симптомы кисты печени
В большинстве случаев о болезни узнают случайно в ходе профилактического выполнения УЗИ органов брюшной полости.
Симптомы зависят от размеров и расположения кисты. Мелкие и средние образования редко проявляют себя, а вот крупные кисты (более 5 см) могут стать причиной неприятных симптомов, особенно если они располагаются рядом с желчными протоками или капсулой печени.
При непаразитарных кистах печени самый распространённый симптом — чувство тяжести в правом подреберье, которое может быть связано с формированием поликистоза [14].
Некоторые пациенты также жалуются на чувство распирания в области печени, которое усиливается при физической нагрузке, но иногда не связано с ней. Поскольку киста печени может сопровождаться различными гастроэнтерологическими заболеваниями, иногда появляются диспепсические проявления (отрыжка, рвота, тошнота, метеоризм и склонность к диарее) [3].
Существуют также неспецифические симптомы: слабость, снижение аппетита, одышка, асимметричное увеличение живота и печени (при гигантских новообразованиях).
Неосложнённая паразитарная киста обычно не вызывает симптомов, но в некоторых случаях может появиться дискомфорт или боль в брюшной полости и области грудной клетки, кашель, чувство тяжести в верхней части живота и правом подреберье, невысокая температура, периодическая тошнота, вздутие и увеличение живота. Так как паразитарные кисты могут сформироваться в нескольких органах одновременно, пациент может нащупать опухолевидное образование в правом подреберье и брюшной полости.
Боль, требующая приёма анальгетиков, обычно встречается при больших или гигантских кистах, а также при осложнениях (например, инфекции, разрыве, кровоизлиянии в полость кисты) [3]. Такие осложнения являются острыми состояниями и требуют безотлагательной медицинской помощи.
Также стоит помнить, что появление любого из вышеперечисленных симптомов не гарантирует наличие именно кисты печени, поэтому необходимо сразу обратиться в больницу, а не заниматься самодиагностикой.
Патогенез кисты печени
Печень состоит из восьми сегментов, и кисты могут образоваться в любом из них.
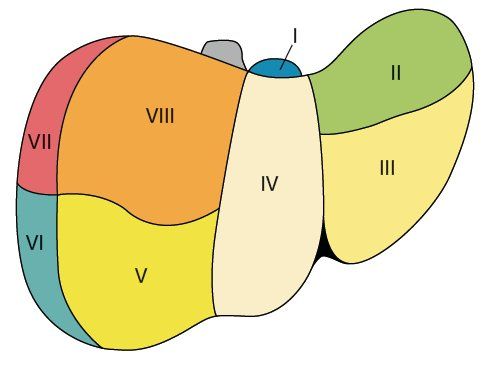
Сегменты печени
Теорий возникновения кист печени существует несколько. Одна из них гласит о неправильной эмбриональной закладке некоторых клеток печени [3]. Например, при врождённом фиброзе печени её протоки формируются неправильно, а при синдроме Кароли они расширяются, что нарушает отток желчи. Всё это способствует накоплению жидкости и приводит к образованию кист. Крайне часто эти заболевания встречаются у родственников первой линии, что позволяет говорить и о наследственном факторе формирования кисты печени.
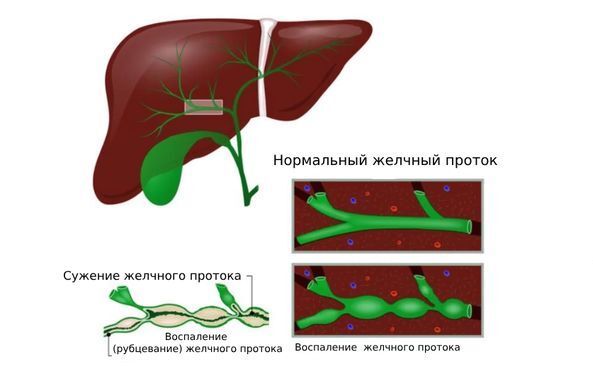
Болезнь Кароли
Учёные также выявили генетический фактор в развитии болезни: некоторые мутации генов PKD1 и PKD2 предрасполагают к поликистозу почек и печени, а определённые мутации генов PRKCSH и SEC63 (в 19-ой хромосоме) приводит к возникновению изолированных кист печени. Риск развития тяжёлого кистозного заболевания у людей с мутациями в PKD1 или PKD2 повышается при наличии следующих факторов: пожилой возраст, женский пол, беременность, приём экзогенных женских стероидных гормонов, кистозное заболевание почек или почечная дисфункция [16].
К образованию кисты также могут привести нарушения углеводного обмена, в ходе которых возникает инсулинорезистентность. Печень производит гепатокины — гормоны, часть которых может неблагоприятно воздействовать на чувствительность клеток к инсулину. Вследствие развития инсулинорезистентности в печени скапливается жир и начинается воспаление, что может стать причиной возникновения кисты [19][20].
Механизм развития паразитарных кист
Паразит в виде онкосферы, покрытой оболочкой, попадает в желудок человека. Под действием желудочного сока оболочка растворяется, после чего паразит высвобождается и разрушает слизистую оболочку кишечника, далее попадает в кровь и через систему воротной вены перемещается в печень.
![Эхинококк [29] Эхинококк [29]](/media/bolezny/kista-pecheni/ehinokokk-29_s.jpeg)
Эхинококк [29]
Задержавшись в печени, паразит формирует кисту в виде пузыря, заполненного жидкостью, которая обладает антигенными свойствами, из-за чего иммунная система не может распознать паразита. Вокруг развивающейся кисты образуется фиброзная капсула, которая состоит из 3 слоёв клеток, а сама стенка — из 2 оболочек: наружной кутикулярной (хитиновой) и внутренней герминативной (зародышевой). Эта капсула обеспечивает доступ низкомолекулярных питательных веществ, но не пропускает микрофлору и белки хозяина, защищая паразита от неблагоприятного воздействия [21][22].
Человек может заразиться при поглаживании собаки или употреблении в пищу загрязнённых овощей. Чаще всего это заболевание встречается у людей, которые занимаются забоем скота, разделкой мяса и шкур.
Классификация и стадии развития кисты печени
Современные классификации часто объединяют кистозные поражения печени в одну группу, хотя с точки зрения морфологии (структуры тканей) есть большое количество типов непаразитарных кист печени [9].
Одна из наиболее полных классификаций была опубликована в 2007 году. Она включает:
- Паразитарные кисты.
- Одиночные (ретенционные) непаразитарные кисты.
- Реснитчатые переднекишечные печёночные кисты (РППК).
- Врождённые (наследственные) кисты печени:
- врождённый фиброз печени;
- изолированные (дизонтогенетические) кисты;
- аутосомно-доминантное поликистозное заболевание печени и почек;
- изолированная поликистозная болезнь печени [23].
Однако в практике врачи-клиницисты используют самую простую классификацию, которая разделяет кисты на истинные и ложные.
Истинные кисты — это врождённые кисты, которые часто находят в детском возрасте. По морфологическому строению выделяют простые и дермоидные кисты, а также многокамерные цистаденомы.
Ложные кисты — это приобретённые кисты. Они могут образоваться после оперативного лечения, травм, воспалений и т. д.
Отдельно выделяют паразитарные кисты (эхинококкоз).
С практической точки зрения наиболее удобной представляется классификация А. А. Шалимова, согласно которой различают следующие виды кист:
- По количеству:
- солитарные (одиночные);
- множественные;
- поликистоз печени.
- По клиническому течению:
- неосложнённые;
- осложнённые [3].
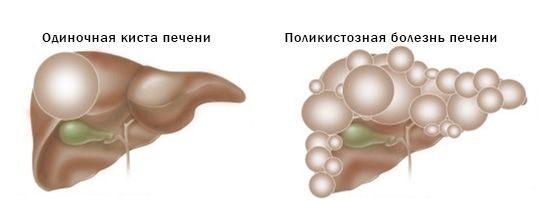
Виды кист печени
Осложнения кисты печени
Основные осложнения кисты печени:
- желтуха, вызванная сдавлением желчных протоков большими кистами [4];
- кровотечение в полость кисты [5];
- абсцесс кисты печени;
- перфорация (повреждение) или разрыв кисты [8];
- развитие тромботических осложнений при сдавлении кистой нижней полой вены [3][11].
При таких состояниях пациент жалуется на желтушность склер и кожи, ярко выраженную боль, от которой не всегда удаётся избавиться с помощью анальгетиков, повышение температуры, озноб, помутнение сознания и обмороки.
Если не лечить паразитарную кисту, в ней начинает образовываться гной, что также грозит разрывом кисты с поступлением содержимого в плевральную или брюшную полость, бронхи, желчные протоки и крупные сосуды. Такое состояние сопровождается болью, лихорадкой, развитием анафилактического шока, гидроторакса, желтухи и холангита. При гибели паразита фиброзная капсула покрывается известью, что также создаёт определённые трудности во время операции [28].
Диагностика кисты печени
В большинстве случаев кисту печени обнаруживают случайно во время УЗИ органов брюшной полости [2][3]. Она представлена тонкостенным жидкостным образованием. Далее пациента направляют на УЗИ печени, с помощью которого можно узнать размер кисты, наличие в ней кровотока, местоположение и количество новообразований в печени.
УЗИ — это один из самых простых, дешёвых и быстрых методов визуализации, однако насколько корректными окажутся результаты исследования, во многом зависит от профессионализма врача, аппарата, на котором он работает, подготовки пациента к процедуре, технических возможностей больницы и т. д. При этом ограничиться только УЗИ невозможно, так как необходимо исключить метастатический характер заболевания.
В любом случае после обнаружения кисты на УЗИ нужно обратиться к врачу. Он проведёт физикальный осмотр и собирает анамнез (историю болезни). Обычно он задаёт следующие вопросы:
- Диагностировали ли ранее какие-либо онкологические заболевания?
- Не терял ли пациент вес? Не снизился ли аппетит?
- Отмечалось ли повышение температуры?
- Нет ли нарушения стула? Сдавал ли пациент кал на скрытую кровь?
- Принимает ли комбинированные оральные контрацептивы (если пациент — женщина)?
- Сдавал ли эпидемиологический анализ крови (на ВИЧ, гепатит, сифилис)?
- Был ли в анамнезе перенесённый вирусный гепатит?
- Производилось ли переливание крови?
- Были ли у родственников онкологические диагнозы или киста печени?
Однако это не конечный список вопросов. В ходе сбора анамнеза врач может уточнять дополнительные детали.
В случае каких-либо подозрений на злокачественный процесс или наличие симптомов осложнения кист следующим этапом дообследования является проведение КТ или МРТ органов брюшной полости с контрастированием. Эти методы исследований обладают бóльшей чувствительностью и специфичностью, а также менее зависят от аппарата и врача-диагноста.
У каждого метода есть свои преимущества. КТ позволяет быстрее получить результаты при подозрении на рак или метастатические очаги в печени, к тому же у неё нет противопоказаний [13]. МРТ в свою очередь позволяет произвести более детальную оценку тканей, а для её проведения не требуется ионизирующее излучение, поэтому МРТ является более предпочтительным методом первичной оценки при подозрении на доброкачественное новообразование, особенно у молодых пациентов. Однако у неё есть противопоказания: клаустрофобия и ожирение (при весе более 120–150 кг в зависимости от аппарата).
В некоторых случаях КТ и МРТ органов брюшной полости также не могут дать полноценной картины новообразования печени. Это может случиться из-за неточного описания, неправильного введения контраста, большого веса пациента или цирроза печени. Тогда назначают биопсию подозрительного участка печени для дальнейшего исследования биологического материала под микроскопом [3]. Биопсию проводят под контролем УЗИ или КТ. Этот метод исследования является самым достоверным, но и подразумевает относительные риски. Если биопсия противопоказана, встаёт вопрос о проведении диагностической лапароскопии.
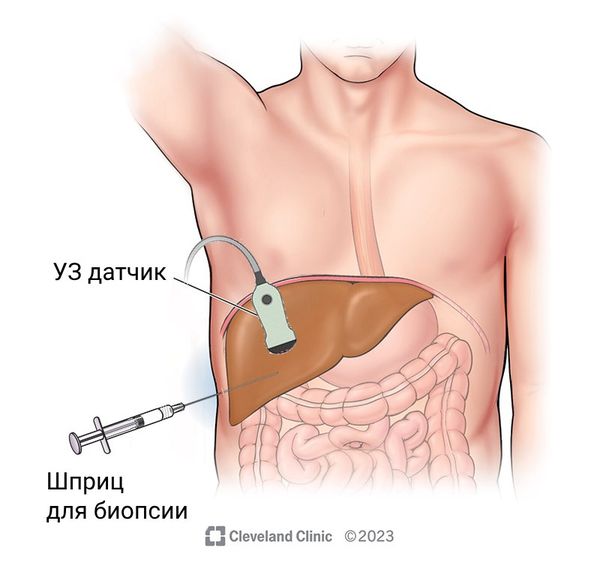
Биопсия печени
Решение по поводу проведения этих методов исследования выносят после врачебного консилиума, в состав которого входит мультидисциплинарная команда специалистов: гастроэнтеролог, онколог, абдоминальный хирург и врачи смежных специальностей. Основная задача такой команды — провести дифференциальную диагностику с доброкачественными и злокачественными образованиями печени. В данном случае это не только подозрение на первичную опухоль, но и на метастатическое поражение. Также мультидисциплинарная команда специалистов может заподозрить развитие осложнений кисты, которые могут привести к летальному исходу.
Лечение кисты печени
Не все кисты надо лечить. Маленькие кисты, которые не мешают работе печени, просто наблюдают. В других случаях необходима операция. Консервативных методов терапии не существует [7][10].
Операция может быть диагностической или лечебной. При лечении кисты печени возможны следующие варианты оперативного вмешательства:
- Аспирация содержимого кисты (мини-инвазивные вмешательства) — устранение эпителиальной выстилки различными физическими или химическими методами: электрокоагуляцией, криодеструкцией, аргон-плазменной коагуляцией, обработкой спиртом или моноэтиламином. Аспирацию проводят под контролем УЗИ или КТ. Особенно часто такой метод используют при лечении кисты менее 5 см. После аспирации в просвет кисты вводят раствор 96%-го спирта, после чего её внутренняя оболочка как бы склеивается, что позволяет избежать рецидива.
- Цистэктомия — вылущивание кисты. Её проводят в случае неэффективности аспирации кисты или невозможности её выполнения.
- Радикальная перицистэктомия — удаление кисты вместе с фиброзной капсулой.
- Гемигепатэктомия или сегментэктомия — удаление доли или сегмента печени. Назначают, если киста большого размера или проводить вышеперечисленные операции нецелесообразно.
- Резекция печени — удаление всего органа. К такому радикальному методу прибегают в случаях поликистоза или при кистах более 10 см.
- Эхинококкэктомия (закрытая или открытая) — удаление паразитарной хитиновой оболочки и обработка полости паразитарной кисты.
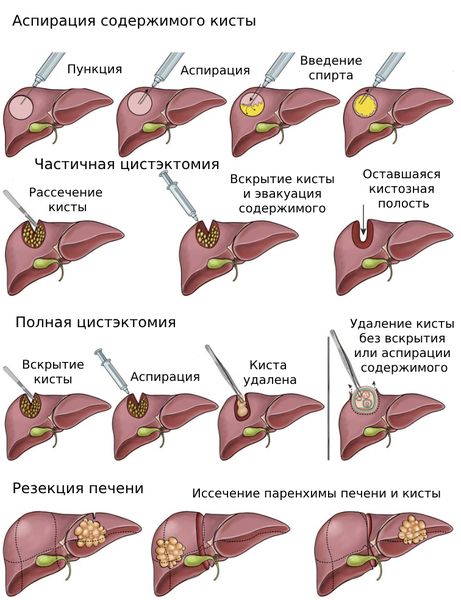
Операции по удалению кист печени
Все эти процедуры абсолютно безопасны. Аспирацию содержимого кисты могут проводить под местной анестезией с седацией, все остальные операции проходят под наркозом, поэтому пациенты не чувствуют боли.
В первые дни после удаления печени или её сегментов обязателен постельный режим, в то время как после лапароскопической цистэктомии двигаться можно уже на следующие сутки. Швы снимают через 7–10 дней после операции. В целом восстановление после резекции наступает примерно через полтора месяца. Тогда пациент может вернуться к полноценному образу жизни. До этого он находится под наблюдением врача по месту жительства, который контролирует показатели крови и по мере необходимости назначает препараты, поддерживающие работу печени, пока она полностью не восстановится.
Прогноз. Профилактика
В большинстве случаев кисты печени протекают бессимптомно. Прогноз у таких неосложнённых кист благоприятный [3]. Однако любой вариант осложнения значительно утяжеляет процесс лечения и может привести к летальному исходу. Например, общая летальность при абсцессах печени составляет около 10–15 %. Наиболее благоприятной ситуация считается, если у пациента сформировался единичный абсцесс в правой доле печени. Но в случае множественных абсцессов в обеих долях печени прогноз ухудшается — выживают не более 20 % пациентов [28].
Специфической профилактики кист печени не существует. Регулярно делать УЗИ печени не нужно, даже если случаи этой болезни встречались у близких родственников, достаточно проходить общие медицинские осмотры.
Чтобы избежать формирования паразитарной кисты, нужно тщательно мыть руки, продукты питания и пить очищенную воду.
Список литературы
International Working Party. Terminology of nodular hepatocellular lesions // Hepatology. — 1995. — № 3. — Р. 983–993. ссылка
Larssen T. B., Rorvik J., Hoff S. R. et al. The occurrence of asymptomatic and symptomatic simple hepatic cysts. A prospective, hospital-based study // Clin Radiol. — 2005. — № 9. — P. 1026–1029.ссылка
Махов В. М., Ромасенко Л. В., Турко Т. В. Доброкачественные очаговые образования печени: возрастные психосоматические аспекты // Lvrach.ru. — 2005.
Ikenaga N., Chijiiwa K., Otani K. et al. A case of peribiliary cyst presenting with obstructive jaundice // J Gastrointest Surg. — 2009. — № 1. — P. 174–176.ссылка
Takahashi G., Yoshida H., Mamada Y. et al. Intracystic hemorrhage of a large simple hepatic cyst // J Nippon Med Sch. — 2008. — № 5. — P. 302–305. ссылка
Копытин И. А., Иванов В. В., Филимонов В. Б., Журавлёв Г. Ю., Фомин В. С., Абрамов И. В. Современные аспекты непаразитарных кист печени // Вестник Авиценны. — 2023. — № 3. — С. 390–399.
Заривчацкий М. Ф., Пирожников О. Ю., Мугатаров И. Н., Гаврилов О. В., Голованенко А. В. Принципы лечения непаразитарных кист печени // Вестник хирургии имени И. И. Грекова. — 2006. — № 4. — С. 31–33.
Poggi G., Gatti C., Delmonte A. et al. Spontaneous rupture of non-parasitic hepatic cyst // Int J Clin Pract. — 2006. — № 1. — P. 99–103. ссылка
Фрейнд Г. Г., Живаева Е. В. Морфогенетические варианты непаразитарных кист печени // Экспериментальная и клиническая гастроэнтерология. — 2018. — № 8. — С. 94–98.
Бордуновский В. Н., Бондаревский И. Я., Збицкий А. Д. Видеолапароскопическое удаление истинных кист печени // Вятский медицинский вестник. — 2006. — № 2. — С. 74–75.
Leung T. K., Lee C. M., Chen H. C. Fatal thrombotic complications of hepatic cystic compression of the inferior vena: a case report // World J Gastroenterol. — 2005. — № 11. — P. 1728–1729. ссылка
Telenti A., Torres V. E., Gross J. B. Jr. et al. Hepatic cyst infection in autosomal dominant polycystic kidney disease // Mayo Clin Proc. — 1990. — № 7. — P. 933–942. ссылка
Rawla P., Sunkara T., Muralidharan P., Raj J. P. An updated review of cystic hepatic lesions // Clin Exp Hepatol. — 2019. — № 1. — Р. 22–29. ссылка
Скипенко О. Г., Багмет Н. Н., Кочиева М. П., Тарасюк Т. И. Решение тактических вопросов при билиарных кистах печени // Хирургия. Журнал им. Н. И. Пирогова. — 2010. — № 5. — С. 9–14.
Панков К. И. Клинико-морфологическое обоснование рациональной хирургической тактики при непаразитарных кистах и поликистозе печени: дис. … к-та мед. наук: 14.01.17. — Пермь, 2014. — 162 с.
Everson G. T., Taylor M. R. Management of polycystic liver disease // Curr Gastroenterol Rep. — 2005. — № 1. — Р. 19–25.ссылка
Rosenberg L. The risk of liver neoplasia in relation to combined oral contraceptive use // Contraception. — 1991. — № 6. — Р. 643–652. ссылка
Журавлев В. А. Очаговые заболевания печени и гилюсные опухоли, осложнённые механической желтухой. — Саратов: Саратовский университет, 1992. — 204 с.
Мишина Е. Е., Майоров А. Ю., Богомолов П. О. и др. Неалкогольная жировая болезнь печени: причина или следствие инсулинорезистентности? // Сахарный диабет. — 2017. — № 5. — С. 335–343.
Meex R. C. R., Watt M. J. Hepatokines: linking nonalcoholic fatty liver disease and insulin resistance // Nat Rev Endocrinol. — 2017. — № 12. — Р. 509–520.ссылка
Дейнека И. Я. Эхинококкоз человека. — М.: Медицина, 1968. — 376 с.
Геллер И. Ю. Эхинококкоз: медикоэкологические аспекты и пути ликвидации инвазии. — М.: Медицина, 1989. — 208 с.
Gilbert-Barnes E. Potter’s pathology of the fetus, infant and child. — Salt Lake City: Mosby Elsevier, 2007. — Р. 1207–1268.
Marrero J. A., Ahn J., Rajender Reddy K. American College of Gastroenterology. ACG clinical guideline: the diagnosis and management of focal liver lesions // Am J Gastroenterol. — 2014. — № 9. — Р. 1328–1347.ссылка
Polycystic liver disease // NORD. — 2023.
Aussilhou B., Dokmak S., Dondero F. et al. Treatment of polycystic liver disease. Update on the management // J Visc Surg. — 2018. — № 6. — Р. 471–481. ссылка
Recinos A., Zahouani T., Guillen J. et al. Congenital hepatic cyst // Clin Med Insights Pediatr. — 2017.ссылка
Сысолятин А. А. Очаговые поражения печени: учебное пособие. — Белореченск, 2009. — 97 с.
Malki J. S. A., Nahed A. H. Molecular characterization and phylogenetic studies of Echinococcus granulosus and Taenia multiceps coenurus cysts in slaughtered sheep in Saudi Arabia // Open Life Sciences. — 2021. — № 1. — Р. 1252–1260.ссылка

