Определение болезни. Причины заболевания
Грибовидный микоз (Mycosis fungoides) — это злокачественное заболевание, представленное первичной Т-клеточной лимфомой кожи, при которой бесконтрольно размножаются патологические Т-лимфоциты с церебриформными (извилистыми) ядрами. Эта болезнь проявляется высыпаниями в виде пятен, бляшек или опухолевых узлов, она сопровождается сильным зудом и при прогрессировании может поражать лимфоузлы и внутренние органы. Также это состояние известно как болезнь Алибера — Базена.
Грибовидный микоз не имеет отношения к грибковым инфекциям. Своё название заболевание получило из-за характерного внешнего вида опухолевых образований.
![Грибовидный микоз с поражением периферической крови до и после лечения [18] Грибовидный микоз с поражением периферической крови до и после лечения [18]](/media/bolezny/gribovidnyj-mikoz/gribovidnyy-mikoz-s-porazheniem-perifericheskoy-krovi-do-i-posle-lecheniya-18_s_PkUhAp0.jpeg?dummy=1773219387987)
Грибовидный микоз с поражением периферической крови до и после лечения [18]
Распространённость грибовидного микоза
Эта болезнь является самым частым вариантом Т-клеточной лимфомы кожи и составляет 65 % всех случаев. Как правило, её обнаруживают у людей старше 55 лет, хотя иногда грибовидный микоз встречается и у молодых пациентов, в том числе у подростков. Заболеваемость в мире составляет 0,6–0,7 случаев на 100 тыс. человек, при этом мужчины болеют в два раза чаще женщин [1].
Причины и факторы риска развития грибовидного микоза
Точные причины развития грибовидного микоза неизвестны. Среди возможных рассматривают инфекционные факторы и длительное воздействие канцерогенов, что может заставлять иммунитет постоянно работать в режиме борьбы и приводить к злокачественному перерождению Т-лимфоцитов.
Риск развития грибовидного микоза выше у работников керамического и стекольного производства, а также у людей, работающих с древесиной и бумагой [2].
Стоит отметить, что связи появления грибовидного микоза с курением, употреблением алкоголя и воздействием ультрафиолета не обнаружено [2][15].
Симптомы грибовидного микоза
Симптомы различаются в зависимости от этапа развития болезни. Поначалу они могут напоминать экзему или псориаз, что часто приводит к поздней диагностике.
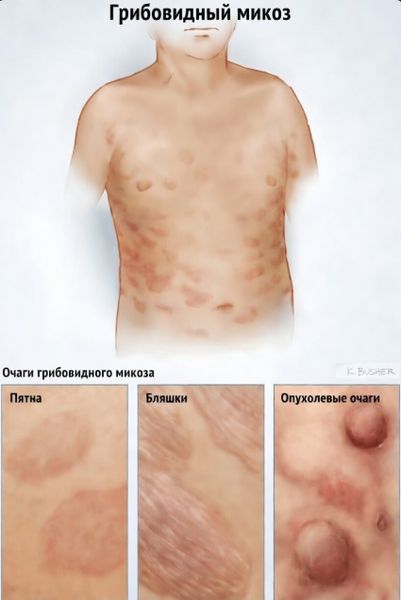
На начальной стадии возникают красноватые шелушащиеся пятна — один или несколько очагов бурого оттенка. Их цвет варьируется от светло-оранжевого до насыщенного фиолетового. Высыпания несимметричны и имеют чёткие границы. Чаще всего они наблюдаются на ягодицах, внутренней стороне бёдер и плеч, внизу живота, на грудных железах, а также в области подмышек и паха. Самым сильным проявлением является интенсивный зуд [2].
По мере прогрессирования заболевания эритематозные пятна (покраснения) превращаются в бляшки. Уплотнения имеют округлые волнистые края, они отделены от здоровой кожи, при этом на них не растут волосы. Поверхность очагов может быть гладкой, шелушащейся или утолщённой. При распространении высыпаний бляшки сливаются, образуя обширные очаги. Если они расположены на лице, из-за слияния бляшек и нарастающего уплотнения кожи формируется львиное лицо, что приводит к выпадению бровей и ресниц [15].
![Львиное лицо при грибовидном микозе [20] Львиное лицо при грибовидном микозе [20]](/media/bolezny/gribovidnyj-mikoz/lvinoe-lico-pri-gribovidnom-mikoze-20_s.jpeg?dummy=1773212162554)
Львиное лицо при грибовидном микозе [20]
Из-за сильного зуда пациенты плохо спят и расчёсывают кожу, что открывает путь инфекциям. Также они жалуются на следующие симптомы:
- повышение температуры и озноб;
- снижение веса;
- общую слабость;
- усиленное шелушение;
- поредение волос;
- деформацию ногтей;
- припухлость лодыжек;
- появление болезненных трещин на стопах и ладонях.
На этой стадии пациенты могут самостоятельно прощупать увеличенные лимфатические узлы, например на шее или в подмышечных впадинах [15].
![Грибовидный микоз на стадии образования бляшек [19] Грибовидный микоз на стадии образования бляшек [19]](/media/bolezny/gribovidnyj-mikoz/gribovidnyy-mikoz-na-stadii-obrazovaniya-blyashek-19_s.jpeg?dummy=1773211561343)
Грибовидный микоз на стадии образования бляшек [19]
На опухолевой стадии на коже появляются красно-коричневые или пурпурно-красные узлы. Преимущественно они образуются на лице и в местах естественных складок: в подмышечной и паховой зонах, на сгибах локтей и под молочными железами. Они могут быть как ровными, так и покрытыми чешуйками или корочками. Узлы могут изъязвляться, повторно инфицироваться и болеть. Эта стадия говорит о серьёзном прогрессировании заболевания [2].
Патогенез грибовидного микоза
В норме Т-лимфоциты защищают организм от инфекций и опухолей. Они циркулируют в крови и при необходимости мигрируют в различные ткани, в том числе в кожу.
При грибовидном микозе один клон Т-лимфоцитов озлокачествляется и начинает бесконтрольно размножаться, что приводит к образованию патологических клеток с характерными извилистыми (церебриформными) ядрами. В результате злокачественные Т-лимфоциты циркулируют в крови и избирательно мигрируют в кожу, где накапливаются, размножаются и формируют характерные кожные проявления в виде пятен, бляшек и опухолевых узлов.
По мере прогрессирования болезни организм переключается на Th2-иммунный ответ с преобладанием интерлейкинов, которые стимулируют размножение злокачественных клеток. Из-за этого развивается иммуносупрессия (угнетение иммунитета) и повышается чувствительность к бактериальным инфекциям [16].
Классификация и стадии развития грибовидного микоза
Традиционное течение болезни, описанное Жан-Луи-Марком Алибером и Пьером-Антуаном-Эрнестом Базеном, проходит в три этапа:
- Эритематозно-сквамозная стадия. На коже появляются красновато-бурые шелушащиеся участки. Сыпь располагается асимметрично, имеет чёткие контуры. Лимфоузлы увеличиваются. Болезнь может сама затихать на длительное время [2].
- Инфильтративно-бляшечная стадия. Нарастает уплотнение сыпи, эритематозные пятна превращаются в бляшки. Когда сыпь распространяется, отдельные уплотнения объединяются в крупные участки огрубевшей кожи. Некоторые из них могут самостоятельно исчезать, причём даже если общее состояние ухудшается.
- Опухолевая стадия. Формируются объёмные образования, как правило, на участках, где раньше были уплотнения или пятна. Они склонны к изъязвлению и вторичному инфицированию. В патологический процесс вовлекаются лимфоузлы и внутренние органы [2].
Стадии развития грибовидного микоза
В современной клинической практике для точного стадирования, определения прогноза и тактики лечения используют международную классификацию TNM для лимфом кожи (ISCL/EORTC). По ней учитывают четыре показателя:
- характер кожных изменений и их распространённость;
- вовлечённость лимфоузлов;
- присутствие метастазов в отдалённых органах;
- наличие опухолевых клеток в крови.
На основе этой оценки болезнь стадируется от IA (самая ранняя стадия) до IVB (самая распространённая стадия, с поражением внутренних органов) [1].
Помимо классической формы, существуют и другие варианты заболевания, например фолликулотропный грибовидный микоз (поражает волосяные фолликулы) и синдром Сезари (агрессивная форма с поражением крови), которые могут влиять на течение болезни и выбор терапии [1].
Осложнения грибовидного микоза
Постоянный интенсивный зуд может приводить к нарушению сна, депрессии и значительному снижению качества жизни. Расчёсывание кожи усиливает воспаление и повышает риск инфицирования. Эти осложнения часто взаимосвязаны и образуют «порочный круг»: из-за зуда человек расчёсывает кожу, в раны попадает инфекция, которая влечёт за собой воспаление и ухудшает состояние кожи, в результате зуд усиливается [1].
На фоне иммуносупрессии организм становится особенно уязвимым перед бактериальными, вирусными и грибковыми инфекциями, а изъязвлённые узлы и расчёсы на коже служат входными воротами для них.
Особенно опасно присоединение оппортунистических инфекций — заболеваний, вызываемых микробами, которые в норме безвредны, но при сильном ослаблении иммунитета (например, при ВИЧ, химиотерапии и трансплантации органов) становятся опасными и могут привести к серьёзным, иногда даже смертельным последствиям. У таких пациентов нередко развивается пневмония.
Высокому риску инфекционных осложнений подвержены люди с хроническими нарушениями функции органов, сниженным уровнем лимфоцитов и синдромом Сезари [17].
При прогрессировании заболевания злокачественные Т-лимфоциты могут распространяться за пределы кожи и поражать лимфатические узлы, из-за чего они увеличиваются. На поздних стадиях в патологический процесс могут вовлечься внутренние органы (печень, селезёнка, лёгкие, костный мозг и др.).
Диагностика грибовидного микоза
При подозрении на грибовидный микоз необходимо обратиться к дерматовенерологу. Если диагноз подтверждается, дальнейшее лечение ведут совместно с гематологом или онкологом.
Сбор анамнеза и осмотр
При опросе врач обращает внимание на то, как давно появились высыпания, как протекал этот период, был ли зуд, проводилось ли лечение и было ли оно эффективным. Также он уточняет, есть ли профессиональные вредности в работе и контактировал ли пациент с потенциальными канцерогенами. Доктор может задать вопросы о том, наблюдалась ли лихорадка, ночное потоотделение, потеря массы тела и слабость.
При осмотре врач оценивает характер и распространённость высыпаний, определяет тип элементов сыпи — пятна, бляшки или опухолевые узлы. Также он обязательно прощупывает периферические лимфатические узлы, чтобы определить их возможное увеличение [1].
Лабораторная и инструментальная диагностика
Гистологическое исследование биоптата кожи (исследование образца поражённой кожи под микроскопом) — основной и единственный метод, который позволяет окончательно подтвердить диагноз «грибовидный микоз». При изучении тканей в эпидермисе обнаруживают скопления атипичных Т-лимфоцитов с церебриформными ядрами. Для подтверждения диагноза могут проводить иммуногистохимическое исследование [1].

Биопсия кожи для гистологического исследования
В качестве вспомогательного обследования могут назначать общий анализ крови (ОАК) с детальным изучением состава лейкоцитов, чтобы обнаружить их избыток и изменённые клетки.
Проточную цитометрию крови проводят, чтобы определить количество изменённых Т-лимфоцитов, — это необходимо при выявлении синдрома Сезари, предположении о циркуляции опухолевых клеток в кровотоке, а также при поражении лимфоузлов или внутренних органов [13].
Если лимфоузлы увеличены, выполняют их биопсию. Чтобы уточнить распространённость болезни и понять, затронула ли она внутренние органы, проводят компьютерную томографию (КТ) области груди, живота и таза [1].
Дифференциальная диагностика
В зависимости от стадии грибовидного микоза его следует отличать от других кожных патологий:
- на ранних стадиях — от аллергического и атопического дерматитов, экземы, парапсориаза, псевдолимфомы и простого хронического лишая;
- на стадии бляшек — от псориаза и витилиго;
- на опухолевой стадии — от лимфоцитомы, В-клеточной лимфомы, лепры и метастазов злокачественных новообразований в кожу [2].
Лечение грибовидного микоза
Лечение грибовидного микоза направлено на контроль кожных проявлений, уменьшение симптомов, предотвращение прогрессирования болезни и улучшение качества жизни пациентов. Выбор метода терапии зависит от стадии заболевания.
Лечение грибовидного микоза преимущественно консервативное. К операциям прибегают редко (только при единичных узлах), причём в сочетании с другими методами терапии.
Местное лечение
На ранних этапах кожные симптомы можно контролировать с помощью наружной терапии глюкокортикоидами, например нанесением на очаги Мометазона до полного исчезновения высыпаний [12]. Также могут назначать топические ретиноиды, агонисты toll-подобных рецепторов, топическую химиотерапию, фото- и лучевую терапию [3].
В качестве топической химиотерапии могут применять гель Мехлорэтамин. В первые 3–4 недели приёма поражения могут становиться более выраженными, после чего состояние очагов значительно улучшается. Однако в качестве побочных эффектов могут развиться фолликулит, дерматит, эритема и экзема [5][6][7].
Фототерапия, доступная в российских клиниках, показана пациентам на ранних и промежуточных этапах [14]. В её рамках применяют общую или локальную узкополосную средневолновую ультрафиолетовую терапию, которая подавляет активность патологических T-лимфоцитов в коже, уменьшая воспаление и зуд. Среди возможных побочных эффектов выделяют дерматит и пигментацию.
Лучевая терапия на начальных этапах улучшает прогноз, так как она разрушает злокачественные лимфоциты [8].
Системное лечение
При активном прогрессировании заболевания необходимо общее воздействие на организм, поэтому пациентам назначают:
- производные витамина А для приёма внутрь;
- иммунные белки;
- таргетные биологические препараты;
- специальные блокаторы ферментов;
- противоопухолевые средства;
- облучение крови.
Частыми побочными эффектами при приёме системных ретиноидов являются сухость слизистых и гепатотоксичность (токсическое повреждение печени), а при химиотерапии — тошнота и миелосупрессия (опасное снижение способности костного мозга производить новые клетки крови) [4].
Цитокиновая терапия при грибовидном микозе включает применение интерферонов. Нежелательные реакции проявляются симптомами, напоминающими грипп (в начале курса), расстройствами психики и нервной системы, похудением, токсическим влиянием на печень и костный мозг, а в редких случаях — аутоиммунными процессами [9].
Другим примером такой терапии является введение интерлейкина-12 — цитокина, который стимулирует иммунный ответ и повышает активность естественных киллеров. В исследовании с участием пациентов с грибовидным микозом у 20 % пациентов наблюдался полный ответ, а у других 20 % — частичный [10].
В рамках таргетной терапии могут назначать моноклональные антитела, например Брентуксимаб, который показывает свою эффективность даже у пациентов с низкой экспрессией CD30 (белка на поверхности лимфоцитов) и неудачной предшествующей системной терапией [11].
Симптоматическое лечение
Важным аспектом ведения пациентов является профилактика и своевременное лечение инфекционных осложнений. Для уменьшения зуда назначают антигистаминные препараты [1].
Реабилитация
Она направлена на улучшение качества жизни. Реабилитационные меры включают профессиональный уход за кожей, чтобы уменьшить сухость и снизить риск инфекций. Также в них входит социальная адаптация и психологическая поддержка, помогающая бороться с хроническим зудом и депрессией.
Прогноз. Профилактика
Грибовидный микоз на ранних стадиях протекает вяло. На прогноз влияют возраст пациента на момент постановки диагноза (при молодом — исход благоприятнее), характер и распространённость кожных изменений, этап болезни, вовлечённость органов и присутствие изменённых клеток в крови [2]. При благоприятных условиях и исключительно кожном поражении 5-летняя выживаемость достигает 80–100 %, однако при поражении лимфоузлов этот показатель опускается до 40 % [15].
При ранних стадиях и адекватной терапии многие пациенты живут десятилетиями, сохраняя приемлемое качество жизни. Современные методы лечения позволяют эффективно контролировать кожные проявления и замедлять прогресс болезни.
Прогноз значительно ухудшается при поздней диагностике, опухолевой стадии, поражении лимфоузлов и внутренних органов, а также при вовлечении периферической крови.
Профилактика грибовидного микоза
Специфических мер предотвращения болезни пока не разработано, так как её точная причина остаётся неизвестной [1].
Вторичная профилактика заключается в ранней диагностике и своевременном лечении. Людям из групп риска рекомендуется внимательно относиться к любым стойким изменениям на коже и вовремя обращаться к дерматологу. Пациентам с подтверждённым диагнозом необходимо регулярно посещать гематолога и онколога, причём как во время терапии, так и при улучшении состояния. Это позволяет вовремя выявить признаки прогрессирования заболевания и скорректировать лечение [1].
Список литературы
Российское общество дерматовенерологов и косметологов. Грибовидный микоз: клинические рекомендации. — М., 2023. — 50 с.
Потекаев Н. Н., Морозова В. С., Барях Е. А., Рассохина О. И. и др. Современные методы терапии грибовидного микоза // Клиническая дерматология и венерология. — 2022. — Т. 21, № 4. — С. 538–546.
Quaglino P., Prince H. M., Cowan R., Vermeer M. et al. Treatment of early-stage mycosis fungoides: results from the PROspective Cutaneous Lymphoma International Study (PROCLIPI study) // Br J Dermatol. — 2021. — Vol. 184, № 4. — P. 722–730.ссылка
Valipour A., Jäger M., Wu P., Schmitt J. et al. Interventions for mycosis fungoides // Cochrane Database Syst Rev. — 2020. — Vol. 7.ссылка
Duffy R., Jennings T., Sahu J. Mechlorethamine gel usage in patients with mycosis fungoides in a lymphoma clinic // Indian J Dermatol. — 2020. — Vol. 65, № 3. — P. 237–239.ссылка
Querfeld C., Nagelli L. V., Rosen S. T., Kuzel T. M. et al. Lack of systemic absorption of topical mechlorethamine gel in patients with mycosis fungoides cutaneous T-cell lymphoma // J Invest Dermatol. — 2021. — Vol. 141, № 6. — P. 1601–1604.e2.ссылка
Kim E. J., Geskin L., Querfeld C., Girardi M. et al. Real-world experience with mechlorethamine gel in patients with mycosis fungoides-cutaneous lymphoma: preliminary findings from a prospective observational study // J Am Acad Dermatol. — 2020. — Vol. 83, № 3. — P. 928–930.ссылка
O'Malley J. T., de Masson A., Lowry E. et al. Radiotherapy eradicates malignant T cells and is associated with improved survival in early-stage mycosis fungoides // Clin Cancer Res. — 2020. — Vol. 26, № 2. — P. 408–418.ссылка
Zhang S. Y., Xu L., Li J., Wang P. et al. Real-world data on the effectiveness and safety of interferon-alpha-2a intralesional injection for the treatment of focally recalcitrant mycosis fungoides // Ann Transl Med. — 2020. — Vol. 8, № 15.ссылка
Bobrowicz M., Fassnacht C., Ignatova D., Chang Y. T. et al. Pathogenesis and therapy of primary cutaneous T-cell lymphoma: Collegium Internationale Allergologicum (CIA) update 2020 // Int Arch Allergy Immunol. — 2020. — Vol. 181, № 10. — P. 733–745.ссылка
Schaufler C., Ferenczi K., Hegde U., Ristau B. T. Complete response of penile mycosis fungoides with systemic brentuximab therapy // Urol Case Rep. — 2020. — Vol. 34.ссылка
Geller S., Myskowski P. L. Topical clobetasol propionate treatment and cutaneous adverse effects in patients with early-stage mycosis fungoides: an observational study // Cutis. — 2020. — Vol. 105, № 5. — P. E27–E32.ссылка
Horna P., Wang S. A., Wolniak K. L., Psensky A. et al. Flow cytometric evaluation of peripheral blood for suspected Sézary syndrome or mycosis fungoides: International guidelines for assay characteristics // Cytometry B Clin Cytom. — 2021. — Vol. 100, № 2. — P. 142–155.ссылка
Кубанов А. А., Карамова А. Э., Знаменская Л. Ф., Воронцова А. А. Фототерапия грибовидного микоза // Онкогематология. — 2019. — Т. 14, № 4. — С. 39–47.
Goldsmith L. A., Katz S. I., Gilchrest B. A., Paller A. S. et al. Fitzpatrick's dermatology in general medicine. — 8th ed. — New York: McGraw-Hill, 2012. — 3190 p.
Wolk K., Mitsui H., Witte K., Gellrich S. et al. Deficient cutaneous antibacterial competence in cutaneous T-cell lymphomas: role of Th2-mediated biased Th17 function // Clin Cancer Res. — 2014. — Vol. 20, № 21. — P. 5507–5516.ссылка
Blaizot R., Ouattara E., Fauconneau A., Beylot-Barry M. et al. Infectious events and associated risk factors in mycosis fungoides/Sézary syndrome: a retrospective cohort study // Br J Dermatol. — 2018. — Vol. 179, № 6. — P. 1322–1328.ссылка
Yumeen S., Mirza F. N., Lewis J. M., Carlson K. R. et al. CD8+ mycosis fungoides palmaris et plantaris with peripheral blood involvement // JAAD Case Reports. — 2020. — Vol. 6, № 5. — P. 434–437.ссылка
Domínguez-Gómez M. A., Reyes-Salcedo C. A., Morales-Sánchez M. A., Jurado-Santa C. F. Clinical variants of mycosis fungoides in a cohort // Gaceta Médica de México. — 2021. — Vol. 157, № 1. — P. 41–46.ссылка
Brown D. N., Wieser I., Wang C., Dabaja B. S. et al. Leonine facies (LF) and mycosis fungoides (MF): a single-center study and systematic review of the literature // J Am Acad Dermatol. — 2015. — Vol. 73, № 6. — P. 976–986.ссылка

